Нимесулид: мифы и реальность
А.Е.Каратеев
ФГБУ НИИ ревматологии РАМН, Москва
В настоящий момент врачи располагают богатым арсеналом средств борьбы с острой и хронической болью. Проблема иногда заключается в том, что и какому пациенту предложить. По мнению многих экспертов, нестероидные противовоспалительные препараты (НПВП) должны рассматриваться как средство 1-й линии, к которому следует обратиться во всех клинических ситуациях, когда боль носит ноцицептивный характер, т.е. связана с воспалением или повреждением живой ткани. Применение анальгетических средств с иным механизмом действия, таких как опиоиды, миорелаксанты, средства для лечения нейропатической боли и другие, оправданно лишь в той ситуации, когда НПВП оказались малоэффективными или имеются серьезные противопоказания для их назначения.
Необходимость проведения активной анальгетической терапии при РЗ определяется тем фактом, что хроническая боль независимо от этиологии становится самостоятельной угрозой для жизни пациента. Типичными спутниками хронической боли становятся депрессия, тревожность, нарушения сна и иммунитета, постоянное напряжение сердечно-сосудистой системы (ССС). Поэтому представления о том, что боль надо перетерпеть или научиться жить с ней, сегодня считают вредными и порочными.
Применение НПВП и качество жизни больных с РЗ
Очень важно, что активное применение НПВП способно не только улучшить качество жизни, но и повысить выживаемость пациентов с хроническими РЗ. В качестве доказательства данного положения можно привести работу T.Lee и соавт. Эти ученые наблюдали когорту 565 454 ветеранов США, страдающих ОА. Оказалось, что больные, регулярно принимавшие НПВП, достоверно реже (более 20%) погибали от кардиоваскулярных катастроф в сравнении с теми, кто не принимал этих препаратов.
Побочные действия НПВП
Желудочно-кишечный тракт
Сердечно-сосудистая система
Ранее считалось, что развитие этой патологии характерно в большей степени для селективных ингибиторов ЦОГ-2 (с-НПВП). Но теперь уже не вызывает сомнений тот факт, что и применение многих н-НПВП (в частности, диклофенака и индометацина) также способно повышать риск опасных осложнений со стороны ССС.
Кроме прокоагулянтного действия, НПВП способны вызывать дестабилизацию артериальной гипертензии (АГ), и это важный момент в патогенезе кардиоваскулярных катастроф. Данное осложнение в большей степени связано с блокадой ЦОГ-2 (а не ЦОГ-1, как думали ранее), которая образуется клетками почек в условиях повышенного артериального давления (АД). В этой ситуации ПГ, синтезируемые благодаря активности ЦОГ-2, играют роль важного фактора контроля АГ.
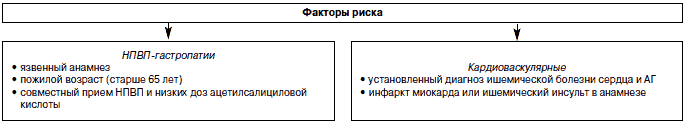
Факторы риска НПВП-осложнений
Подавляющее большинство серьезных побочных эффектов, связанных с приемом НПВП (как со стороны ЖКТ, так и ССС), возникают у больных, имеющих так называемые факторы риска (рис. 1).
Рис. 1. Факторы риска НПВП-осложнений.
К сожалению, эти факторы очень часто присутствуют у пожилых больных, которые составляют основную часть современной популяции, нуждающейся в активной обезболивающей терапии.
Группа НПВП
Нимесулид
Принципиально важно, чтобы препарат имел невысокую стоимость, делающую его доступным широкому кругу потребителей.
Как было отмечено, фармакологическое действие НПВП связано с подавлением активности ЦОГ-2, а ассоциированные с их приемом осложнения со стороны ЖКТ в основном определяются блокадой ЦОГ-1 в слизистой ЖКТ. Однако ЦОГ-1 также принимает участие в развитии воспаления, поэтому локальное снижение ее активности в области повреждения следует рассматривать как позитивный момент. Нимесулид, обладающий умеренной селективностью в отношении ЦОГ-2, имеет подобное действие: лишь в небольшой степени влияя на «структурную» ЦОГ-1 слизистой желудка, он существенно снижает ее эффекты в области воспаления.
По мнению экспертов, есть основание предполагать для нимесулида ряд фармакологических эффектов, не зависимых от класс-специфического воздействия на ЦОГ-2. Так, он снижает гиперпродукцию основных провоспалительных цитокинов (интерлейкин-6, фактор некроза опухоли a), подавляет активность металлопротеиназ (ответственных, в частности, за разрушение гликопротеинового комплекса хрящевой ткани при ОА), обладает антигистаминным действием. Одним из важнейших «не-ЦОГ2-ассоциированных эффектов» нимесулида является блокада фермента фосфодиэстеразы-4, подавляющая активность макрофагов и нейтрофилов, которые играют важную роль в патогенезе острой воспалительной реакции.
Применение нимесулидов в педиатрической практике: за и против
Нимесулид является одним из широко распространенных нестероидных противовоспалительных препаратов (НПВП), применяемых в клинической, в том числе педиатрической, практике во многих странах мира. Принадлежность нимесулида к группе селективных ингибиторов ц
Нимесулид является одним из широко распространенных нестероидных противовоспалительных препаратов (НПВП), применяемых в клинической, в том числе педиатрической, практике во многих странах мира. Принадлежность нимесулида к группе селективных ингибиторов циклооксигеназы-2 (ЦОГ-2), обусловливающая хорошую гастроэнтерологическую переносимость, обеспечивает ему явные преимущества перед другими НПВП и объясняет растущую популярность препарата среди врачей и пациентов. При этом более высокая эффективность нимесулидов как жаропонижающего средства по сравнению с традиционно применяющимися при гипертермии парацетамолом и ибупрофеном, доказанная в ходе многочисленных контролируемых клинических испытаний, а также опыт практического использования препаратов этой группы, накопившийся за последние годы, привели к тому, что многие практикующие врачи стали отдавать предпочтение нимесулидам по сравнению с другими НПВП. Стремительно возрастающая доля нимесулидов на фармацевтическом рынке НПВП не могла не вызвать обеспокоенности среди конкурирующих за этот рынок фармацевтических компаний. Таким образом, к 2000 г., т. е. спустя 15 лет (!) после разработки и появления нимесулида в аптечной сети и после продажи швейцарской компанией-разработчиком Helsinn Healthcare лицензии на производство нимесулида крупнейшим фармацевтическим компаниям мира, среди врачей и организаторов здравоохранения развернулись активные дискуссии по поводу целесообразности применения нимесулида из-за его потенциальной гепатотоксичности. Ареной для этих дискуссий стали популярные медицинские издания, сначала зарубежные, а теперь и российские, причем анализ публикуемой в них информации не всегда можно признать объективным. Сторонники ограничения использования нимесулидов в педиатрической практике в качестве аргумента нередко приводят ссылки на литературные источники, в названиях которых фигурируют ключевые слова «гепатотоксичность нимесулидов», хотя содержание работ свидетельствует об обратном. В качестве примера можно привести масштабное исследование, выполненное в Италии G. Traversa с соавторами и опубликованное в печатном варианте и на интернет-сайте BMJ в 2003 г. под названием «Cohort study of hepatotoxity associated with nimesulide and other nonsteroidal anti-inflammatory drugs». Исследование было посвящено изучению популяционной частоты гепатотоксических реакций, связанных с приемом нимесулида и других НПВП, и охватило 397 537 больных, применявших НПВП, а всего было проанализировано 2 млн назначений — за период с 1997 по 2001 г. Суммарная частота гепатопатий составила 29,8 на 100 000 пациентов-лет и ассоциировалась в большей степени с другими НПВП (диклофенаком — 39,2 на 100 000 пациентов-лет; кеторолаком — 66,8 и ибупрофеном — 44,6), нежели с нимесулидом (35,3 на 100 000 пациентов-лет).
Весьма примечательно, что за период с 1985 по 2001 г. была собрана информация только о 195 случаях (из них 123 — серьезных) развития неблагоприятных реакций после применения нимесулида, при том что этот препарат получали около 304 млн пациентов, а частота гепатопатий, возникших на фоне лечения нимесулидом, составила 0,1 на 100 000. Еще более удивляет тот факт, что с 1985 до 1997 г. отмечено только 25 случаев гепатопатий, ассоциированных с приемом нимесулида, а в последующие 3 года этот показатель возрос до 170. Такая статистика может объясняться либо обостренным вниманием к данной проблеме, либо какими-то иными причинами. В связи с этим следует отметить, что последние годы ознаменовались бурным всплеском заболеваемости вирусными гепатитами, причем все более многочисленным и разнообразным становится спектр гепатотропных вирусных агентов, а их массовая диагностика далека от должного уровня.
О явном преувеличении масштабов проблемы НПВП-индуцированных гепатопатий свидетельствуют объективные данные ведущих специалистов-гепатологов, по мнению которых НПВП фактически находятся на последнем месте в ряду причин лекарственных поражений печени и во много раз уступают в том, что касается частоты развития гепатопатий, таким распространенным лекарственным средствам, как антибиотики. Кроме того, известно, что НПВП-индуцированные гепатопатии относятся к редким непредсказуемым идиосинкразическим побочным эффектам и в значительно большей степени зависят от других факторов (в том числе генетических, инфекционных, алиментарных, полипрагмазии, употребления алкоголя и т. д.), нежели от собственно механизма действия НПВП. По сравнению с риском развития НПВП-индуцированных гастропатий, которые, как стало известно в последние годы, актуальны не только для взрослых ревматологических больных, но и для детей, риск НПВП-ассоциированного поражения печени минимален. Из этого соотношения следует, что при выборе НПВП предпочтение следует отдавать селективным ингибиторам ЦОГ-2, в том числе нимесулидам.
Вопрос о вероятности того, что нимесулиды способны оказывать на организм гепатоксическое воздействие (в частности, несколько примеров острого гепатита у взрослых пациентов, получавших нимесулид, были описаны в литературе), оказался в центре внимания специалистов-педиатров благодаря серии статей, размещенной на интернет-сайте BMJ. Отдельные материалы этой серии, касающиеся применения нимесулида у детей, представляются достаточно тенденциозными, неубедительными и излишне эмоциональными. Так, например, в публикации K. Saha из Университетского медицинского центра в Огайо (США) звучит призыв прекратить применение нимесулидов у детей, хотя предлагаемый в качестве альтернативы ацетаминофен (парацетамол) вполне сопоставим с нимесулидом по частоте упоминаемых в литературе гепатологических побочных реакций. В России сторонники ограничения применения нимесулида в педиатрической практике ссылаются на то, что нимесулид не зарегистрирован как препарат, применяемый у детей, в США и многих странах Европы, что нельзя считать достаточно весомым аргументом. Следует подчеркнуть, что самый распространенный в России НПВП — диклофенак натрия — также практически не используется у детей с ревматическими заболеваниями в большинстве стран Европы и Северной Америки. В Европе самым используемым НПВП является напроксен — препарат, который российские педиатры не имеют возможность назначать, поскольку имеющиеся на отечественном фармацевтическом рынке в настоящее время дженерики напроксена ограничены в применении у детей до 16 лет, не имеют «детских» лекарственных форм, а их качество вызывает нарекания у практикующих врачей. Относительно НПВП в педиатрической практике в США уместно заметить, что в ходе дискуссии на Конгрессе педиатров, прошедшем в России в феврале 2005 г., известнейший американский профессор педиатр и детский ревматолог из Нью-Йорка T. Lehman признал, что из НПВП чаще всего использует индометацин, хотя именно этот препарат зарекомендовал себя как наиболее агрессивное в плане развития побочных реакций средство. Кроме того, известно, что наиболее популярным из этой группы препаратов для применения у детей в США до сих пор является аспирин, гепатотоксичность которого не вызывает сомнений. Причем, если в отношении нимесулида неблагоприятные гепатологические реакции зафиксированы у взрослых, то развитие синдрома Рея (тяжелого нарушения функции печени, сопровождающегося ацидозом и энцефалопатией на фоне приема аспирина) наблюдается практически исключительно у детей. Следует также отметить, что в той же серии статей-откликов на сайте BMJ фигурируют и заметки прямо противоположного содержания под названиями «Defending Nimesulide Use!» («Защитим использование нимесулида!») и «Science or Commerce?» («Наука или коммерция?») и приводятся данные как минимум о 50 случаях развития синдрома Рея в результате применения не аспирина, а других лекарственных средств, чаще всего парацетамола. По-видимому, в патогенезе синдрома Рея, как и других серьезных побочных реакций, немаловажную роль играют процессы, связанные с лекарственными взаимодействиями и ответом организма на активную репликацию определенных вирусов. Эти данные подтверждают, что практически любой лекарственный препарат, даже самый безопасный, может выступить в роли последнего (но не самого главного) звена в сложной патогенетической цепи, приводящей к неблагоприятным последствиям. Именно поэтому решение о выборе лекарственного препарата в конкретной клинической ситуации должен принимать только грамотный, информированный обо всех возможных побочных эффектах и рисках врач, а безрецептурный прием НПВП возможен только в течение очень ограниченного периода времени и лишь с использованием препаратов и тех невысоких доз (ацетаминофен —10 мг/кг, ибупрофен — 5–10 мг/кг), которые признаны безопасными ВОЗ. При этом каждый практикующий врач должен понимать, что достоинства препарата всегда являются продолжением недостатков и наоборот. Так, ацетаминофен и ибупрофен являются самыми короткодействующими из жаропонижающих и противовоспалительных средств, что обусловливает, с одной стороны, их относительную безопасность, а с другой — в ряде ситуаций недостаточную эффективность в плане продолжительности действия.
В амбулаторных условиях при обеспечении адекватного врачебного контроля и в стационаре нет оснований ограничивать врача в праве выбора эффективного лекарственного средства, если препарат допущен к применению у детей и если имеются показания к его применению. Врачам случается сталкиваться в госпитальной педиатрической практике с ограничениями по использованию нимесулида, причем проводившимися без достаточного обоснования на административном уровне. В том числе это касается стационаров в Москве и некоторых регионах России, в которых накоплен многолетний успешный опыт применения «детских» лекарственных форм нимесулида. Одновременно в нашей стране существует достаточно терпимое отношение к использованию незарегистрированных лекарственных средств в педиатрической практике. Следует подчеркнуть, что в перечень НПВП, разрешенных к применению у детей, при незначительных возрастных ограничениях, входят ибупрофен, индометацин и только два дженерика нимесулида, выпускаемых под торговыми названиями найз® и нимулид®. Отдельные лекарственные формы диклофенака натрия, в зависимости от конкретного торгового названия, разрешены к применению у детей старше 6, либо 12, либо 15 лет. Мелоксикам разрешен к применению у детей старше 15 лет, многие новые НПВП — только после 18 лет. Каждый врач должен понимать, что побочная реакция, развившаяся на назначенный им препарат в зависимости от того, зарегистрирован ли он для применения в соответствующей возрастной группе, может иметь различные последствия, в том числе юридические. В связи с этим уместно отметить, что найз, разрешенный к применению с 2-летнего возраста, в 2004 г. успешно прошел процедуру перерегистрации отчасти и потому, что за 5 лет его использования на отечественном фармацевтическом рынке не было зарегистрировано серьезных неблагоприятных побочных реакций, индуцированных этим препаратом.
Большой опыт применения найза накоплен в детской клинике Института ревматологии. За 5 лет использования препарата в нашей клинике у 385 пациентов в возрасте от 1 года 2 мес до 18 лет, страдающих различными ревматическими заболеваниями, было отмечено только 16 случаев неблагоприятных побочных реакций. Спектр побочных реакций включал: умеренные диспептические явления, возникавшие преимущественно после приема суспензии, — у 9 детей, небольшое (в 1,5–2,5 раза) повышение трансаминаз — у 2 детей, минимальный отечный синдром с тенденцией к олигурии — у 4 детей, а также гематологическую реакцию в виде тенденции к лейкопении и изменения формулы крови — у 1 больного. Все неблагоприятные реакции легко устранялись отменой препарата и не требовали применения дополнительных средств. Следует подчеркнуть, что у 369 детей длительный непрерывный прием препарата (от 1,5 мес до 5,2 лет) в высоких дозах 4–5 мг/кг не сопровождался побочными реакциями, в том числе у 113 пациентов, одновременно получавших такие гепатотоксичные лекарственные средства, как метотрексат, циклоспорин А или сульфасалазин, а также имевших в анамнезе гиперферментемию на фоне приема диклофенака и других НПВП.
Увеличение доли стационарных и амбулаторных пациентов с ювенильным артритом, длительно принимающих найз в виде монотерапии или в составе комплексной терапии, с 5–10% в 2000–2001 гг. до 55–64% в 2003–2005 гг. свидетельствует о сформированной за последнее время приверженности врачей и пациентов к применению этого препарата.
Анализ данных литературы и большой клинический опыт позволяют на сегодняшний день рассматривать найз как препарат выбора в ряду НПВП, когда речь идет о его применении у детей.
Аргументы в пользу использования найза у детей:
Безусловно, необходим взвешенный и осторожный подход к назначению нимесулидов в педиатрической практике из-за потенциального риска возникновения побочных реакций, особенно при полипрагмазии, и развития коморбидных состояний; во всех случаях следует соблюдать надлежащую процедуру врачебного мониторирования безопасности терапии.
По вопросам литературы обращайтесь в редакцию.
И. П. Никишина, кандидат медицинских наук
Институт ревматологии, Москва
Разумный выбор НПВП при сочетанной патологии: заболеваниях суставов и гипертонической болезни
Нестероидные противовоспалительные препараты (НПВП) являются одной из основных групп лекарственных средств, применяемых при лечении ревматоидного артрита (РА). Противовоспалительный и анальгетический эффект данной группы препаратов связан с подавлением а
Нестероидные противовоспалительные препараты (НПВП) являются одной из основных групп лекарственных средств, применяемых при лечении ревматоидного артрита (РА). Противовоспалительный и анальгетический эффект данной группы препаратов связан с подавлением активности циклооксигеназы-2 (ЦОГ-2) в очаге воспаления — ключевого фермента синтеза простагландинов провоспалительной активности, а подавление изоформы ЦОГ-1 приводит к нарушению физиологических реакций: в частности, к нарушению синтеза простагландинов класса Е в слизистой оболочке желудка и развитию НПВП-гастропатии.
Большинство «стандартных» НПВП способно подавлять активность обеих изоформ ЦОГ, поэтому их применение часто ограничено из-за развития побочных эффектов, в первую очередь — со стороны желудочно-кишечного тракта (ЖКТ). Субъективные симптомы со стороны ЖКТ встречаются примерно у трети больных, а в 5% случаев представляют серьезную угрозу жизни пациентов. Именно поэтому в последние годы особо пристальное внимание привлекает проблема безопасного применения НПВП. Полагают, что препараты более селективные в отношении ЦОГ-2 реже вызывают развитие НПВП-гастропатии. Изучение механизмов действия НПВП послужило толчком к созданию новых препаратов, обладающих всеми положительными свойствами стандартных НПВП, но менее токсичных, — это специфические ингибиторы ЦОГ-2 [3, 4, 13].
В последние годы особую актуальность приобрела проблема взаимодействия НПВП и гипотензивных препаратов, а также связи между применением НПВП и развитием гипертонической болезни (ГБ). Неселективные НПВП могут привести к повышению АД (преимущественно диастолического) не только у больных артериальной гипертензией (АГ), но и у лиц с нормальным АД за счет ингибиции системного и локального, внутрипочечного синтеза простагландинов. Известно, что постоянный прием НПВП вызывает у пациентов увеличение АД в среднем на 5,0 мм рт. ст. Характерным свойством НПВП является также взаимодействие с гипотензивными препаратами, в основе гипотензивного действия которых лежат преимущественно простагландин-зависимые механизмы. Назначение НПВП пациентам, получающим по поводу АГ β-адреноблокаторы, ингибиторы АПФ и диуретики, приводит к снижению гипотензивного эффекта [8, 9].
Нимесулид был разработан еще в 1985 г. и является одним из первых НПВП, при изучении которого продемонстрирована более высокая селективность в отношении ЦОГ-2 и накоплен большой клинический опыт. В многочисленных исследованиях in vitro и in vivo было показано, что нимесулид примерно в 5–20 раз более селективно ингибирует ЦОГ-2, чем ЦОГ-1. Большой интерес представляет и тот факт, что нимесулид обладает широким спектром ЦОГ-независимых эффектов, которые могут определять его противовоспалительную, анальгетическую и хондропротективную активность [1, 2, 5, 7, 11, 12].
Нимесулид хорошо переносится больными и редко вызывает развитие серьезных побочных эффектов, требующих отмены препарата. По результатам ряда исследований, частота побочных эффектов, развивающихся на фоне приема нимесулида, достоверно не отличается от плацебо или ниже, чем при приеме других НПВП. Например, по данным мета-анализа, у больных, получавших нимесулид, общая частота побочных реакций со стороны ЖКТ была значительно ниже (8,7%), чем при назначении других НПВП (16,8%). Низкую частоту поражения ЖКТ на фоне лечения нимесулидом связывают не только с ЦОГ-2-селективностью препарата, но и с антигистаминным действием, приводящим к снижению секреции соляной кислоты в желудке [6, 10, 13].
Таким образом, нимесулид относится к селективным ингибиторам ЦОГ-2, сравним по эффективности с «классическими» НПВП, но отличается более благоприятным профилем токсичности. Фармакоэкономический анализ свидетельствует о преимуществах нимесулида по сравнению с диклофенаком, в первую очередь в связи с более низкой частотой поражения ЖКТ.
Целью нашего исследования явилось изучение эффективности и переносимости найза (нимесулида) у больных РА в сравнении с ортофеном (диклофенаком).
Материалы и методы
Оба НПВП назначались случайным способом 40 больным с момента первого установления диагноза РА, согласно критериям Американской коллегии ревматологов. Найз применялся в виде таблеток по 100 мг дважды в день, ортофен — в виде таблеток по 25 мг в суточной дозе 150 мг. Одновременно всем больным проводилась базисная терапия, преимущественно метотрексатом или сульфасалазином. Эффективность и переносимость НПВП оценивались через 3 нед. от начала лечения, т. е. в те сроки, когда эффект базисных препаратов еще не имел клинической значимости.
В I группе из 20 пациентов, получавших найз, было 14 женщин и 6 мужчин, средний возраст пациентов составил 55,1 года, длительность суставного синдрома к моменту установления диагноза — от 3 до 14 мес., в среднем — 7,25 мес. Во II группе из 20 больных, получавших ортофен, было 18 женщин и 2 мужчин, средний возраст больных — 42,75 года, длительность суставного синдрома — от 2 до 14 мес., в среднем — 5,65 мес. Клиническая характеристика обеих групп представлена в таблице 1.
Результаты лечения оценивались по динамике показателей суставного синдрома (суставной индекс Ричи (СИ), счет болезненных суставов (СБС), счет припухших суставов (СПС), продолжительность утренней скованности (мин), выраженность боли по визуально-аналоговой шкале (ВАШ)) и на основании общей оценки эффективности лечения, по мнению врача и больного. Кроме того, у всех больных оценивалась динамика АД на фоне лечения НПВП.
Результаты
В I группе на фоне лечения найзом в суточной дозе 200 мг за 3 нед. лечения достигнута достоверная динамика показателей суставного синдрома. При этом эффективность терапии оценена 17 пациентами (85%) как хорошая и 3 (15%) — как удовлетворительная. По мнению врача, в 16 случаях (80%) наблюдалась хорошая эффективность препарата, в 4 случаях (20%) — удовлетворительная (рис. 1). Переносимость найза у 85% была хорошей, только у 2 больных (10%) отмечались изжога и гастралгии, у 1 больного (5%) — чувство тяжести в эпигастральной области. Однако при фиброгастроскопии у этих пациентов не выявлено эрозивного повреждения слизистой оболочки желудка. В группе больных, принимавших найз, не потребовалось отмены препарата ни у одного больного.
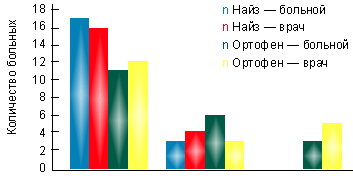 |
| Рисунок. Оценка эффективности препаратов на основании мнения больного и врача |
Во II группе на фоне терапии ортофеном в суточной дозе 150 мг через 3 нед. также отмечена существенная динамика показателей суставного синдрома. Однако оценка эффективности терапии показала, что только 11 пациентов (55%) оценили эффективность препарата как хорошую, 6 (30%) — как удовлетворительную и трое больных (15%) признали ее неудовлетворительной. По мнению лечащего врача, достаточная эффективность ортофена, соответствующая градации «хорошая», отмечалась в 12 случаях (60%), удовлетворительная — в 3 (15%) и неудовлетворительная — в 5 (25%) случаях (рис.).
Переносимость препарата ортофен была хуже, чем у найза: у 9 пациентов (45%) отмечались симптоматические побочные эффекты, причем у 3 больных (15%) потребовалась отмена препарата через 2 нед. от начала лечения в связи с выявленным при ФГДС эрозивным поражением слизистой оболочки антрального отдела желудка. В целом из побочных эффектов чаще отмечались изжога — у 7 (35%) пациентов, гастралгии — у 8 (40%), тошнота — у 4 (20%) и диарея — у 2 (10%) больных.
Особый интерес представляет влияние исследуемых НПВП на уровень АД, так как из 40 больных у 15 имелась сопутствующая ГБ, по поводу которой проводилась гипотензивная терапия. Динамика уровня АД в обеих группах на фоне лечения найзом и ортофеном представлена в таблице 2. Следует отметить, что терапия найзом не требовала усиления проводимой гипотензивной терапии (β-блокаторами, ингибиторами АПФ, диуретиками) и не вызывала повышения АД у ранее нормотензивных пациентов. В то же время лечение ортофеном потребовало коррекции доз гипотензивных препаратов у 4 (66,7%) из 6 больных ГБ и вызвало повышение АД у 5 (25%) женщин в постменопаузе с исходно высоконормальным АД. Данный эффект неселективного НПВП — ортофена — следует считать предсказуемым, особенно с учетом характера проводимой гипотензивной терапии. Все больные ГБ получали в разных комбинациях β-адреноблокаторы, ингибиторы АПФ и диуретики; при этом ни одному пациенту не был назначен дигидропиридиновый антагонист Са — амлодипин, который является препаратом выбора для лечения АГ в условиях терапии НПВП.
Таким образом, результаты открытого клинического исследования показали, что препарат найз у больных РА проявляет выраженную противовоспалительную активность, превосходящую диклофенак. При этом найз характеризуется хорошей переносимостью, малым числом симптоматических побочных эффектов и превосходит с этой точки зрения наиболее широко применяемый в клинической практике ортофен. Дополнительным преимуществом препарата найз можно считать менее выраженное влияние на уровень АД. При назначении найза не требовалось увеличения дозы гипотензивных препаратов. С учетом высокой распространенности эссенциальной гипертензии в популяции, взаимодействие НПВП с наиболее часто используемыми гипотензивными средствами представляется актуальной проблемой. Ревматические заболевания, требующие постоянной терапии НПВП, часто сочетаются с АГ. При этом у большинства больных ГБ коррекция АД может достигаться только благодаря комбинированной антигипертензивной терапии, а монотерапия дигидропиридиновыми антагонистами Са признается недостаточно эффективной. Следовательно, в большинстве случаев при лечении воспалительных ревматических заболеваний у лиц, страдающих ГБ, невозможно полностью нивелировать отрицательное взаимодействие «стандартных» НПВП с основными кардиологическими препаратами — β-адреноблокаторами, ингибиторами АПФ и диуретиками. В такой ситуации представляется рациональным выбор для проведения противовоспалительной терапии специфических ингибиторов ЦОГ-2, представителем которых является найз.
Литература
И. М. Марусенко, кандидат медицинских наук
Н. Н. Везикова, кандидат медицинских наук, доцент
В. К. Игнатьев, доктор медицинских наук, профессор
Петрозаводский университет, кафедра госпитальной терапии