Ревматизм причины, симптомы, методы лечения и профилактики
Ревматизм — заболевание соединительных тканей воспалительного характера, чаще поражает систему сердца или опорно-двигательный аппарат. При отсутствии лечения болезнь затрагивает центральную нервную систему, провоцирует нарушение кровообмена. Требуется консультация врача.
Симптомы ревматизма
Существует несколько признаков, по которым можно распознать прогрессирование ревматизма:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Декабря 2021 года
Содержание статьи
Причины и факторы риска ревматизма
Развитие ревматизма всегда связано с инфицированием бета—гемолитическим стрептококком группы А, которые вызывает тонзиллиты, фарингиты, отиты, скарлатину и рожистое воспаление.
При этих заболеваниях организм борется с бактериями, с помощью антител — специальных белковых молекул, которые прикрепляются к особым участкам на поверхности микробов. Однако похожие участки есть на поверхности клеток соединительной ткани сердца, суставов и сосудов, и иногда антитела атакуют их и вызывают воспаление.
Чаще недуг прогрессирует после поражения стрептококками. Выделяют несколько факторов, увеличивающих вероятность развития ревматизма:
Стадии развития ревматизма
Выделяют две стадия болезни.
Разновидности
Выделяют несколько видов заболевания:
Ревматизм сердца
Характеризуется постоянными болезненными ощущениями в сердце, одышкой, учащенном ритме сердечной системы. Возможно образование отеков, которые сопровождаются чувством тяжести. Объясняется увеличением размером печени.
Ревматизм суставов
Характеризуется повреждением опорно-двигательного аппарата, сопровождающегося нарастающими болезненными ощущениями в крупных суставных тканях. Пораженная область отекает, ограничивается движение сустава. Избавиться от боли помогают нестероидные медикаментозные средства.
Кожный ревматизм
Характеризуется увеличением проницаемости капиллярных сосудов. В области ног возникают кровоизлияния, на кожных покровах образуются безболезненные уплотнения.
Ревматический плеврит
Диагностируется в 1 из 20 случаев прогрессирования ревматизма. Характеризуется развитием интенсивных болезненных ощущений, которые усиливаются при вдохе, а также увеличением температуры до 40 градусов. Возможны приступы сухого кашля, шумы в области грудной клетки. По мере развития заболевания отмечают лихорадку, одышку.
Ревматизм нервной системы
Абдоминальный синдром
Заболевание характеризуется внезапным развитием. У больного повышается температура, прогрессирует тошнота, нарушения стула, схватки желудочно-кишечного тракта.
Диагностика
Для постановки диагноза назначают ЭКГ, ультразвуковое исследование сердца, рентгенографию. Используют лабораторные методы: пациента направляют на общий анализ крови и иммунологический анализ. В сети клиник ЦМРТ для обнаружения заболевания рекомендуют прохождение следующих процедур:
Ревматизм ног причины, симптомы, методы лечения и профилактики
Ревматизм ног — аутоиммунное заболевание, которое развивается как осложнение стрептококковой инфекции и провоцирует поражение суставов. Патология развивается относительно нечасто, у 2-3% пациентов, которые перенесли стрептококковую инфекцию. Пик заболеваемости приходится на зимнее время года, а в основную группу риска входят люди до 30-40 лет. Чтобы пройти лечение ревматизма, обращайтесь к ревматологу.
Причины ревматизма ног
Основная причина развития ревматизма — перенесённая стрептококковая инфекция, например, фарингит, ангина или тонзиллит, которая не была залечена вовремя и спровоцировала осложнения. Иногда ревматизм развивается при:
Ревматизм развивается из-за сбоя иммунной системы. Сначала иммунитет борется с вредоносными бактериями, а потом начинает атаковать здоровые клетки.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Декабря 2021 года
Содержание статьи
Симптомы ревматизма ног
Ревматизм — не единственное осложнение стрептококковой инфекции. Поэтому его симптомы стоит рассматривать совместно с другими признаками аутоиммунного сбоя:
Методы диагностики
Ревматизм проявляется нетипичными симптомами, которые могут возникнуть и при ряде других болезней. Поэтому для подтверждения диагноза в клинике ЦМРТ проводят комплекс клинических и инструментальных обследований и рекомендуют сдать следующие анализы:
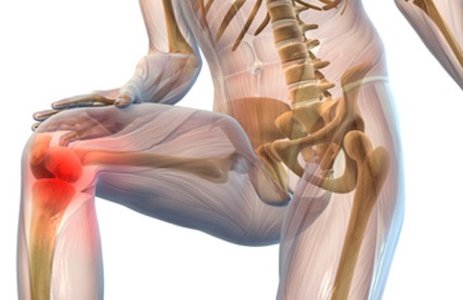
Ревматоидный артрит коленного сустава: симптомы и лечение
Болезнь вызывает разрушение синовиальной оболочки сустава, хряща, кости. В хронической форме недуг на протяжении многих лет причиняет боль и мешает вести полноценную жизнь. Со временем степень поражения коленного сустава будет только увеличиваться, поэтому лечение следует начать как можно раньше.
Симптомы ревматоидного артрита коленного сустава
Характерные проявления заболевания получится обнаружить и без применения специального диагностического оборудования:
По мере развития заболевания, симптомы ревматоидного артира коленного сустава станут усиливаться, его деформация будет видна даже неспециалисту. Начните лечение, не дожидаясь, пока проблема приведет к инвалидности! На начальной стадии разрушение колена еще можно остановить.
Причины ревматоидного артрита коленного сустава
Заболеть может абсолютно любой человек, независимо от пола, возраста, образа жизни. Причиной ревматоидного артрита становится сочетание сразу нескольких факторов:
Стадии ревматоидного артрита коленного сустава
Болезнь развивается постепенно, поэтому человек сначала не придает большого значения небольшим проблемам со здоровьем. Течение болезни можно разделить на 2 стадии:
Диагностика ревматоидного артрита коленного сустава
Врач, помимо визуального осмотра пациента и его опроса, применяет средства аппаратной диагностики ревматоидного артрита. В первую очередь проводится анализ крови, помогающий обнаружить признаки болезни, к которым относятся:
Помимо состава крови исследуются:
Если было выявлено несколько симптомов болезни, врач может назначить дополнительное обследование, на основании результатов которого и назначается лечение. Первыми обращают на себя внимание следующие признаки:
Лечение ревматоидного артрита коленного сустава
Методы, которые используются при борьбе с недугом, разделяют на немедикаментозные и основанные на приеме лекарственных препаратов. Оперативное вмешательство (хирургия) используется в крайних случаях.
Немедикаментозные средства лечения ревматоидного артрита коленного сустава:
В отличие от них, некоторые медикаментозные средства помимо очевидного эффекта (снятия боли, воспаления и т.д.) могут иметь и побочные последствия:
Как лечить ревматоидный артрит коленного сустава и в каком соотношении использовать восточные и западные методы, врач должен определять индивидуально.
Правильное питание при ревматоидном артрите коленного сустава
Диета при ревматоидном артрите строится на нескольких принципах:
Полезные продукты, которые должны стать основой диеты:
Следует ограничить себя в кислых, соленых, острых блюдах, кофе и алкоголе, отказаться от жирной пищи.
Гимнастика при ревматоидном артрите колена
Физкультура поможет держать мышцы в тонусе и сохранит подвижность сустава. Интенсивность занятий определяется врачом, который может и дополнить список базовых упражнений:
Врач, назначая гимнастику при ревматоидном артрите коленного сустава, учитывает наличие сопутствующих болезней и степень поражения сустава.
Ревматизм суставов — симптомы и лечение
Автор: Evdokimenko · Опубликовано 28.11.2019 · Обновлено 20.03.2020
В этой статье я расскажу вам о ревматизме суставов: мы поговорим о его симптомах и лечении, и обсудим некоторые связанные с этим заболеванием заблуждения.
Очень часто, войдя в мой кабинет, мужчина или женщина средних лет с порога заявляет: «Доктор, у меня болят суставы. Наверное, это ревматизм». Как у специалиста у меня всегда вызывают улыбку подобные заявления, поскольку на самом деле ревматизм встречается гораздо реже, чем люди себе представляют.
Кроме того, ревматизм — это болезнь детей и подростков в возрасте от 6 до 15 лет. Шанс заполучить эту болезнь у тех, кому больше 30 лет, практически равен нулю. И даже в классической для ревматизма возрастной группе детей 6-15 лет, страдает им лишь один ребенок из тысячи. 
Возникает вопрос: если ревматизм встречается настолько редко, почему мы так часто слышим этот термин? Скорее всего, сказывается «память предков». В прежние времена ревматический артрит был более распространен. Но за последние 50 лет, благодаря появлению антибиотиков и усилиям медицины, заболеваемость ревматизмом в нашей стране снизилась в несколько раз.
Вторая причина, по которой о ревматизме в прежние времена упоминали значительно чаще, относится к разряду словесности. Раньше словом «ревматизм» обозначали любые суставные заболевания — артрозы и артриты.
У врачей просто не было необходимости дифференцировать разные заболевания суставов — ведь в большинстве случаев все они лечились одними и теми же методами, поскольку выбор целительных процедур был невелик. К счастью, сейчас возможности медицины существенно возросли. И в наше время ни один грамотный ревматолог или артролог не спутает проявления истинного ревматизма с симптомами какого-либо другого заболевания.
Симптомы ревматизма
Проявления ревматизма очень характерны. Как уже упоминалось, болеют в основном дети и подростки. Развивается заболевание обычно через 1-3 недели после перенесенной стрептококковой инфекции верхних дыхательных путей: после фарингита (воспаления глотки), ангины или тонзиллита (воспаления миндалин).
Стрептококковая инфекция не всегда проявляется ярко. Иногда она протекает скрыто и нетипично, с минимальной температурой и легким воспалением горла, поэтому зачастую в таких случаях врачи ставят диагноз ОРЗ и не проводят антистрептококкового лечения. Между тем недолеченная стрептококковая инфекция, особенно если она возникает повторно и на фоне сниженного иммунитета, может привести к суставному ревматизму. И через несколько дней после перенесенной ангины или фарингита происходит воспаление каких-либо крупных суставов: коленных, лучезапястных, голеностопных, локтевых и плечевых (мелкие суставчики пальцев рук или ног поражаются ревматизмом редко).
При этом суставы воспаляются по очереди. Скажем, сначала воспаляется коленный сустав. Затем, спустя несколько часов или дней, это воспаление исчезает, но воспаляется другой сустав, потом третий и т.д. Вот такое попеременное «вспыхивание» суставов и является «визитной карточкой ревматизма». Причем воспаление суставов носит характер кратковременной атаки, длительность которой редко превышает 10-12 дней. Но таких атак обычно бывает несколько, и, что хуже всего, каждая такая атака бьет в конечном итоге не столько по суставам, сколько по сердцу.
Последствием не вылеченного вовремя ревматизма чаще всего становится ревмокардит (ревматическое воспаление сердца). Ревмокардит бывает легким, средней тяжести и тяжелым. В процесс вовлекается сердечная мышца (миокардит), оболочки сердца (перикардит) и клапаны сердца.
При легкой форме ревмокардита поражается не все сердце, а только отдельные участки сердечной мышцы. Кровообращение сердца не нарушается, внешние проявления болезни обычно отсутствуют. Эта форма болезни встречается чаще всего, и обычно проходит незамеченной.
При ревмокардите средней тяжести сердечная мышца поражается сильнее; сердце умеренно гипертрофируется (увеличивается в размере). Больные отмечают неприятные ощущения в груди и за грудиной, жалуются на одышку, повышенную утомляемость при подъеме по лестнице и ходьбе (даже небыстрой), чувство сердцебиения при обычных бытовых нагрузках.
При тяжелом ревмокардите сердце ослабевает еще больше; его размеры значительно увеличиваются. Больных даже в полном покое беспокоят боли в сердце, одышка и сердцебиение; появляются отеки на ногах. Тяжелая форма ревмокардита очень часто приводит к появлению пороков сердца, то есть к сморщиванию сердечных клапанов.
Помимо ревмокардита, последствием не вылеченного вовремя ревматизма может стать хорея — ревматическое поражение нервной системы у детей. В результате хореи ребенок или подросток становится раздражительным, капризным, рассеянным, неряшливым. У него изменяются почерк, походка, ухудшается речь и память, нарушается сон. В ранний период болезни родители и учителя склонны объяснить такие изменения в поведении капризностью и недисциплинированностью ребенка, и обращение к врачу откладывается. «Бить в колокола» родители начинают лишь тогда, когда у ребенка появляются непроизвольные подергивания мышц лица, туловища, рук и ног.
Лечение ревматизма
Основная задача, стоящая перед нами при лечении ревматизма — подавить стрептококковую инфекцию, вызывающую развитие болезни и провоцирующую ее многочисленные осложнения. В настоящее время из всей многочисленной группы антибактериальных средств для лечения ревматизма чаще всего применяют пенициллин (бициллин) и его аналоги. Активная терапия пенициллином длится обычно около двух недель, а затем на протяжении пяти лет раз в три недели больному делают по одной инъекции бициллина внутримышечно — для профилактики ревматических осложнений на сердце.
Помимо инъекционных антибиотиков (пенициллина и бициллина) в последние годы при ревматизме с успехом применяются таблетированные формы антибиотиков «широкого спектра действия». Очень эффективны при ревматизме оксациллин, ампициллин, эритромицин, цефалоспорин, и целый ряд других препаратов.
Одновременно с антибиотиками в период суставной атаки ревматизма для устранения болей в суставах назначают нестероидные противовоспалительные препараты, которые действуют практически сразу и полностью устраняют боль.
Обычно ревматизм настолько хорошо лечится антибиотиками и нестероидными противовоспалительными средствами, что их, как правило, бывает достаточно для полной победы над болезнью. Лишь в редких случаях действие антибиотиков и нестероидных противовоспалительных средств оказывается малоэффективным. Тогда приходится прибегать к крайним мерам — назначать кортикостероидные (противовоспалительные) гормоны, которые в комплексе с антибиотиками подавляют ревматическое воспаление буквально в считанные дни.
Профилактика рецидивов ревматизма
Вовремя пролечить ревматизм и купировать (остановить) его атаку — это только полдела. Важнее не допустить повторных атак и обострений болезни. Для этого необходимо уделить внимание восстановлению защитных сил организма, его иммунитета, а так же предотвратить возможность повторных заражений стрептококковой инфекцией, к которой ранее болевший ревматизмом человек особенно чувствителен. Поэтому всех болевших ревматизмом в обязательном порядке необходимо направлять в специализированные санатории.
После выписки из санатория, в течение года или двух от последней ревматической атаки, желательно отдыхать летом только в своей климатической зоне: на даче, в домах отдыха или в санаториях (поскольку дальние поездки в чужие климатические зоны сопряжены с неизбежной акклиматизацией и опасностью осложнений). Все это время врачи не рекомендуют людям, перенесшим атаку ревматизма, помногу загорать и подолгу купаться в холодной воде — холодных реках, озерах и т.д. Купаться и загорать можно лишь так, чтобы не допускать экстремальных температурных воздействий на ослабленный ревматизмом организм.
Также нежелательно в первые несколько лет после перенесенной ревматической атаки активно заниматься спортом. Большая физическая нагрузка приводит к перенапряжению ослабленного болезнью сердца и ускоряет его изнашивание. С другой стороны, полное прекращение занятий физкультурой и игнорирование закаливания тоже не прибавляет здоровья. Поэтому закаливаться и заниматься физкультурой все же нужно, но понемногу. Занимаясь физкультурой, перенесший ревматизм человек должен контролировать свой пульс и дыхание. При появлении одышки и частоте пульса больше 120 ударов в минуту нужно обязательно прерваться и отдохнуть, и лишь после нормализации пульса продолжить упражнения, но уже в более медленном темпе.
В заключение раздела хочу привести основные правила по предотвращению повторных ревматических атак, которые указаны учеными института ревматологии в «Книге для больных ревматическими заболеваниями». Вот эти правила. Вам необходимо:
А для родителей переболевших ревматизмом детей тот же справочник напоминает, что укрепить здоровье ребенка поможет спокойная и доброжелательная обстановка в семье. С чем я согласен на все сто процентов.
Питание при ревматизме
Всем людям, болеющим ревматизмом или перенесшим его, врачи рекомендуют во время болезни и еще год-два спустя последней атаки ревматизма придерживаться диеты № 10. Кроме соблюдения диеты №10, существуют дополнительные правила питания для тех пациентов, у которых ревматизм находится в активной фазе, то есть в момент обострения или во время ревматической атаки.
Поскольку во время ревматической атаки нарушается обмен веществ, особенно водно-солевой и углеводный обменные процессы, то все блюда готовятся без соли или с минимумом соли. Кроме того, нужно ограничить употребление приправ, содержащих соль (следует помнить, что даже в соевом соусе большое количество соли натрия). Нужно исключить из питания или свести к минимуму употребление блюд, содержащих экстрактивные вещества — крепких мясных и овощных бульонов и супов, особенно супов из пакетиков или приготовленных на основе бульонных кубиков. Необходимо на время ограничить употребление продуктов, содержащих легкоусвояемые углеводы (сахар, варенье, джем, мед, кондитерские изделия).
Есть нужно понемногу, но часто — примерно 5-6 раз в день.
Кроме того, в острой фазе ревматизма нам нужно восполнить потерю витаминов, вызванную повышенной при этом заболевании проницаемостью сосудов. В рацион обязательно добавляются витамины С, Р, РР, В1, В2, В6, В12. Можно включить в диету напитки из пивных и пекарских дрожжей, поскольку дрожжи являются поставщиком больших доз естественных витаминов группы В.
Строжайшее соблюдение вышеуказанных правил по питанию должно соблюдаться в течение всей острой фазы болезни и плюс 3-5 дней после ее окончания. После выхода из кризиса, при хорошем самочувствии, можно ослабить строгие ограничения по питанию, но в целом все же нужно более-менее придерживаться вышеприведенных рекомендаций по питанию.
Статья доктора Евдокименко© для книги «Артрит», опубликована в 2003 году.
Отредактирована в 2011г.
Все права защищены.
Артрит и ревматизм причины, симптомы, методы лечения и профилактики
Ревматизм – патология, возникающая после перенесенной стрептококковой инфекции. Она характеризуется воспалением соединительной ткани кровеносных сосудов, сердца и суставов. Нередко ревматизм начинается после ангины. Жертвами болезни становятся дети старше 3 лет и подростки с генетической предрасположенностью. Ревматизм способен атаковать нервную систему. В таком случае у пациента диагностируется хорея Если больной жалуется на боли в суставах, учащенное сердцебиение и одышку, возможно, что у него ревмокардит. Важно уметь отличать ревматизм от ревматоидного артрита. Для первого заболевания характерно поражение сердца, а для второго – костно-мышечной системы. При ревматоидном артрите пациента беспокоит утренняя скованность суставов, болевой синдром и распухшие кисти рук. Болезнь чаще всего у женщин, чем у мужчин. Это связано с особенностями гормональной системы. При отсутствии лечения артрит может привести к инвалидности.
Причины возникновения
На развитие ревматизма оказывают влияние следующие факторы:
Ревматоидный артрит возникает при частых простудных заболеваниях, хронических инфекционных патологиях, постоянных стрессах и травмах суставов. Также на его развитие влияет наследственная предрасположенность и переохлаждения.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Декабря 2021 года
Содержание статьи
О чем говорят артрит и ревматизм
Первые симптомы ревматизма обычно проявляются спустя 14-20 дней после ангины или фарингита. Пациент испытывает общее недомогание и боль в суставах, может резко повыситься температура тела.
Иногда ревматизм протекает скрытно: температура поднимается незначительно, сердце и суставы работают, как у здорового человека. Обычно больной начинает бить тревогу, когда появляются артриты. Ревматизм способен поражать средние и крупные суставы. Пациента беспокоят боли в локтях, запястьях, коленях и стопах. Болевой синдром может резко возникнуть и так же исчезнуть. Но при этом заболевание продолжает прогрессировать, и в дальнейшем симптомы будут более выраженными.
При ревматизме человек испытывает слабость, повышенное потоотделение и одышку. Такие симптомы характерны для ревмокардита – воспаления сердца. У 25% пациентов заболевание вызывает порок сердца.
Если ревматизм поражает нервную систему, то у больного начинают непроизвольно двигаться мышцы конечностей, лица, шеи и туловища. У него отмечается нарушение почерка, несвязная речь и гримасы.
Ревматоидный артрит сопровождается болями в суставах, чувством усталости и сильной слабостью, повышенной потливостью, мышечной болью и повышением температуры тела. С прогрессированием заболевания пациента начинают беспокоить постоянные ноющие суставные боли, кожа вокруг сустава краснеет, появляется отечность. При пальпации человек ощущает боль, образуются ревматоидные узелки и наблюдается утренняя скованность.
С чем можно перепутать артрит и ревматизм
Артрит нередко путают с ревматизмом. Однако ревматизм возникает при наличии инфекционного агента, поражающего сердца, и только в некоторых случаях приводящее к проблемам с суставами.
Симптомы артрита схожи с клиническими признаками подагры. При подагре повышается уровень мочевой кислоты в крови, что приводит к отложению солей мочевой кислоты в суставе. Для заболевания характерна острая боль в суставах утром или ночью, опухание сустава, покраснение кожи вокруг него, повышение артериального давления, изжога, тошнота и отсутствие аппетита. Лечить подагру следует нестероидными противовоспалительными препаратами, глюкокортикостероидами, средствами, снижающими выработку мочевой кислоты, и гормональными средствами
Что делать?
При появлении негативной симптоматики следует обратиться за помощью к врачу и не заниматься самолечением. Любые эксперименты в домашних условиях грозят опасными последствиями. При неправильном лечении ревматизм может привести к развитию стеноза клапанов, аритмии и сердечной недостаточности. Из-за формирования рубцов в сердце нарушается частота его сокращений, что провоцирует снижение кровотока.
Когда нужно обращаться к врачу? К какому врачу?
Обратиться к врачу необходимо при наличии таких признаков:
Лечением ревматизма и ревматоидного артрита занимается врач-ревматолог. Для диагностики этих заболеваний он анализирует клиническую картину и жалобы пациента, затем направляет его на сдачу биохимического и общего анализа крови. Также могут потребоваться рентгенография суставов, ультразвуковая диагностика суставов и внутренних органов, магнитно-резонансная томография и исследование синовиальной жидкости. При подозрении на ревматизм в 99% случаев проводят электрокардиографию. Она помогает выявить заболевание сердечной мышцы.
Как лечить?
Улучшить состояние пациента можно только при непрерывном и комплексном лечении. Оно заключается в применении медикаментов, выполнении физиопроцедур, ношении бандажей и ортопедических стелек для уменьшения нагрузок на пораженные суставы.
Медикаментозное лечение
Для снятия болевого синдрома и воспаления при артрите и ревматизме врач назначает нестероидные противовоспалительные препараты. Их вводят внутримышечно или внутривенно. В некоторых случаях используют глюкокортикостероиды. Снять мышечный спазм можно с помощью миорелаксантов. Для уменьшения отечности эффективно применять специальные мази. Если артрит возник на фоне стрессов, то в курс лечения входят антидепрессанты.
При ревматизме также назначают антибиотики пенициллинового и цефалоспоринового ряда, гамма-глобулины. Сочетание медикаментов зависит от степени тяжести патологии и вовлечения в процесс других органов.
Если ревматизм протекает с осложнениями, то могут понадобиться другие лекарственные средства. При сердечной недостаточности необходимо принимать препараты, снижающие артериальное давление, мочегонные лекарства и гликозиды. При поражениях центральной нервной системы применяют ноотропы и успокоительные средства.
Хирургическое лечение
Если медикаментозное лечение не принесло желаемого результата, требуется оперативное вмешательство. При ревматоидном артрите хирург проводит протезирование коленных и тазобедренных суставов. При защемлении запястного нерва назначают операцию в области канала запястья. Для предотвращения эрозии сустава и околосуставных тканей необходима синовэктомия.
Хирургическое лечение при ревматизме необходимо при выявлении у больного порока сердечной мышцы. К современным методикам терапии клапанных пороков относятся протезирование клапана, вальвулопластика открытого типа и вальвулопластика баллонного типа.
Консервативная терапия
Во время лечения артрита или ревматизма следует придерживаться диетического питания. В рационе должны присутствовать продукты, содержащие витамины A, С, E и группы B, микроэлементы и аминокислоты.
Хорошо зарекомендовали себя в борьбе с симптомами артрита и ревматизма такие физиотерапевтические процедуры:
Они снимают острый болевой синдром, улучшают микроциркуляцию крови, восстанавливают функции суставов и уменьшают отек.
Для профилактики застойных явлений и восстановления полноценного функционирования суставов полезно посещать массажиста и выполнять упражнения лечебной физкультуры.
Для расслабления мышц, снятия припухлости, улучшения кровообращения и уменьшения боли при ревматизме и артрите назначают иглорефлексотерапию. Облегчить течение артрита, снять боль и повысить иммунитет можно с помощью фитотерапии.
Когда симптомы ревматизма поутихнут, пациенту рекомендуют санаторно-курортное лечение на срок до 2 месяцев. В санатории он продолжает прием противовоспалительных препаратов и соблюдает диету. Также ему назначают лечебную гимнастику для нормализации работы сердца и легких.
Источники
Научная статья по специальности «Медицина и здравоохранение» на тему: «Современные способы лечения ревматизма», М. Н. Туребаев, М. Б. Жалымбетова, Л. А. Жусупбекова, С. Д. Сафина, Р. Х. Есмаканова, Д. К Тунгатарова
Текст научной статьи по специальности «Ревматология» на тему: «Дифференциальная диагностика ревматоидного артрита и подагры», С. А. Владимиров, М. С. Елисеев, С. Г. Раденска-Лоповок, В. Г. Барскова
Текст научной статьи по специальности «Медицина и здравоохранение» на тему: «Системные проявления ревматоидного артрита», Е. Л. Насонов, Д. Е. Каратеев, Д. В. Бестаев
Большая медицинская энциклопедия, раздел «Артриты»