Как работают терапевты и семейные врачи за рубежом
Наши сограждане, а также русские врачи-эмигранты рассказывают, как устроена система медицинской помощи населению в странах, где они живут и работают. Сколько они ждут приема к узкому специалисту, какую помощь оплачивают, словом, обсуждают все то, чем так недовольны россияне.
Израиль, Германия, Португалия
Во многих странах не существует вообще такого понятия, как участковый врач, например, в США, Германии, Израиле и Португалии:
«США, Германия, Израиль — врачи по домам не ходят. Приём по предварительной записи или в порядке общей очереди. Если совсем плохо, то вызывается «Скорая». Узкие специалисты — по направлению от семейного врача, которое в ряде случаев требует предварительного согласования со страховой. К детям это тоже относится. В разных моделях страхования первичный приём платный (обычно
$5-10). Невыполнение назначений, не соблюдение режима, неявка к врачу в назначенное время может привести к отказу страховой оплачивать лечение, и тогда больной должен оплатить всё сам. Такой вот звериный оскал капиталистической медицины.
По факту, часто семейный врач хорошо знаком со своими пациентами и иногда можно просто созвониться, чтобы был оформлен больничный, и никуда не ходить до его закрытия. Если нужны лекарства, то всё-таки придётся идти, потому что они бесплатные и на них нужен рецепт.
«Скорая» на температуру не поедет даже к ребенку: машина/такси — и своим ходом в приемный покой больницы. Пример из жизни. Ребенок 7 лет, температура за 39, суббота: больница, ожидание, осмотр сестрой и опрос родителей, осмотр врачом, анализ крови (из вены, после местной анестезии пластырем), анализ мочи, рентген, проверка насыщения крови кислородом (такой датчик на пальчик). Диагноз «пневмония» — рецепт на антибиотики: «Через N дней покажитесь своему врачу» — домой. Общее время в больнице — около 5 часов на стульчиках в коридоре, за это время 1 раз поднялась температура — померили и дали жаропонижающее.
Пример №2. Уши, температура, суббота: больница, ожидание, осмотр сестрой и опрос родителей, осмотр врачом. Диагноз «отит» — рецепт на антибиотики: «Через N дней покажитесь своему врачу», домой. Общее время в больнице — около 1,5 ч.
krijovnik_a продолжает рассказ о медицине в Израиле:
«Семейный врач по домам не ходит. Если приходит, то платно. Тонкости визита на дом именно семейного врача не знаю. Можно сделать частную страховку, и тогда врач будет приезжать на дом. Стоит определенную сумму в месяц + доплата из кармана больного за каждый визит врача. Врач дома анализов не делает, кроме экспресс-методов (посмотреть уровень глюкозы в крови, наличие тропонина на инфарктном уровне, померить INR). Спектр таких страховок довольно широк, можно купить (или взять напрокат) аппарат дистанционного diagnostics=65(ЭКГ)], и в call-центре компании на мониторе врач видит ЭКГ и дает рекомендации или пишет направление в приемное отделение больницы. Или амбуланс («Скорая помощь» — прим.ред.) вызовет, если сочтет, что операция жизнеугрожающая. Повторюсь, что такие компании с аппаратиками ЭКГ — частно, через карман больного.
К узким специалистам нужно заказывать очередь, которая может колебаться от нескольких дней до нескольких месяцев. Зависит от специалиста.
Если что-то срочное и жизнеугрожающее — велкам в больницу. Аортокоронарное шунтирование могут сделать в течение суток с момента поступления больного в приемник, если есть показания к операции. Плановых операций («коленку поменять», например) можно ждать долго — несколько месяцев. Если есть дополнительная частная страховка, дело идет гораздо быстрее и веселее.
Амбуланс на дому не лечит. Его задача — приехать, оценить обстановку, если нужно, — оказать первую помощь (стабилизировать больного), чтобы можно было довезти до приемного отделения. Если больного госпитализировали, то он не платит ни за вызов амбуланса, ни за проверки в приемном отделении. Если больной ушел после проверок домой, то за приемник платит порядка 150 долларов, за амбуланс — 100-250 долларов, зависит от амбуланса (парамедики или реанимация).
Как работают терапевты в Америке, рассказывает xolera : «По домам врачи не ходят. Никакие.
В целом, медицинское обслуживание зависит от условий страховки и места проживания. Например, в богобоязненном штате Юта под корень извели гинекологов, ибо они делают аборты. В небольших городках часто время ожидания приема специалиста может быть и месяц.
У нас страховка приличная, не требует выбора GP (general practician, врач общей практики — прим.ред.). К специалистам можно обращаться напрямую. Если что-то срочно-неприятное (например, недавно у меня случилась травматическая эрозия роговицы, причем на довольно большой поверхности) — позвонила по офтальмологам в округе, нашла такого, который принял буквально через час. Учитывая, что у нас страховка приличная (много что покрывает и принимается многими врачами) и живем в крупном городе (Нью-Йорк), мы всегда можем выбирать, к кому идти.
Особая песня с педиатрами. На well check-up (профилактическая диагностика — прим.ред.) запись за три-четыре дня, в случае болезни всегда принимают в тот же день. Единственное, просят не приходить с банальным ОРВИ (т.е. если температура, даже очень высокая, держится менее 3-х дней и ребенок в целом ОК). Если что-то срочное или выходной день — emergency, ходили туда два раза (ребенку год исполнится через неделю), среднее время ожидания: 10 минут на заполнение бумажек, 20-30 минут в очереди (мне кажется, педиатры особо не тянут с осмотром и очередь всегда была очень маленькая)».
Франция
Анализы сдаются в отдельной лаборатории в нескольких сотнях метров от кабинета врача, УЗИ/рентген — в соседнем с лабораторией здании. Я обычно делаю на следующий день после визита к врачу, но если есть срочность, то врач позвонит, и примут в тот же день.
Консультации специалиста обычно приходится ждать долго (от 1-2 недель до нескольких месяцев), но если есть срочность, то обычно находят возможность принять быстро (в течение 1-3 дней), ну и всегда можно обратиться в больницу (правда, они могут решить, что все не так уж срочно и развернуть обратно).
Если поплохело ночью или в выходной, можно позвонить в «Скорую», и в зависимости от ситуации, они могут отправить машину «Скорой», отправить дежурного врача, предложить доехать до врача своим ходом, принять имеющееся дома лекарство или подъехать за рецептом — при этом инструктируют, что делать, если лучше не станет. Вполне можно позвонить и спросить, мол, ситуация такая-то, надо ехать к врачу или дело терпит до утра и похода к семейному врачу — и если сочтут, что дело терпит, то так и скажут», — поясняет polryby4.
Ирландия
С температурой, соплями, кашлем, головными болями, давлением, «что-то тут вот беспокоит» — сначала обязательно к терапевту. Прием стоит 50-65 евро, продолжается 5-15 минут. Анализы крови и мочи — у терапевта (кровь забирает медсестра), он их отсылает в лабораторию и получает результаты. Повторный прием с той же проблемой — 30-40 евро. Страховка покрывает обычно 10 визитов к терапевту в год и возвращает часть денег за эти визиты.
Есть терапевты, которых можно вызвать на дом в неурочные часы (в неурочные есть еще дежурные терапевты, к которым можно прийти). Прием — 70-80 евро. Правда, это бесполезно — толку от них никакого, — продолжает mithrilian, — При необходимости терапевт направляет к консультанту-специалисту. Консультант либо бесплатен (для всех, не только для неимущих), но ждать полгода минимум, либо платен, тогда ждать меньше. Оплата — 100-300 евро. Ждать при оплате — потому что даже платная очередь тоже длинная. Операция тоже может быть бесплатная (ждите ответа. ) или платная (гораздо быстрее). Страховка возвращает часть оплаты консультанта.
Роды бесплатно тем, кто прожил в Ирландии год (партнер мужского пола считается! Т.е. он жил в Ирландии, в поездке сделал подруге ребенка, она приехала рожать, и ей роды — бесплатно!). Вроде бы стоимость платных родов — 2-3 тыс. евро. Есть и частная схема платных родов — с личным гинекологом, ведущим беременность и присутствующим на потугах».
Как работает семейный врач в США
История семейной медицины в США знает времена падения и взлетов этой специальности, но после того, как она была формально признана в 1969 году, данная спецификация стала одной из основных составляющих в американской системе здравоохранения. Семейные доктора в Америке оказывают больным пространный спектр услуг. Во многих малонаселенных районах США просто нет других лекарей, кроме них. В учебных больницах и медицинских вузах именно семейные доктора берут на себя основное бремя обучения молодых специалистов, а проводимые ими исследования порой существенно влияют на развитие медицинской науки.
И даже с учетом существенных финансовых препятствий, многие молодые люди в Америке воспринимают карьеру семейного врача, как одно из самых лучших воплощений тех идеалов, которые и побудили их прийти в медицину. В каком бы направлении ни развивалась данная специальность, вероятней всего, она и в дальнейшем будет играть стержневую роль в здравоохранении США.
Каковы задачи семейных врачей в США
Врачу общей практики приходится делать все:
Это связано с тем, что узких специалистов сравнительно немного. В основном, их можно найти в больших городах, так что семейным врачам приходится предоставлять людям всех возрастов широкий круг медицинских услуг.
На чем основана система семейной медицины
Если проанализировать характер и частоту заболеваний, людям в случае заболевания, конечно, нужна медицинская помощь. Но только немногие люди заболевают столь серьезно, что вынуждены обращаться к врачу, при этом болезни зачастую достаточно типичны и не вызывают затруднений в диагностике. А когда пациенту нужна помощь врача-специалиста, он всегда может обратиться в специализированную клинику.
Как работает семейный врач в Америке
Рядовой день американского врача семейной медицины начинается с обхода в больнице или с амбулаторной практики. Офис семейного врача иногда располагается в самом здании больницы или на прилегающей рядом территории, но чаще всего в некотором отдалении от нее. Врач, как правило, пациентов осматривает с утра до полудня. Обычно прием проводят по предварительной записи, но нередко приходится заниматься и безотлагательными случаями.
Семейный врач в офисе принимает женщин и мужчин всех возрастов с разнообразными типами заболеваний. Врач проводит профилактический осмотр детей, следит за их развитием, ростом, общим состоянием. Работа с ними включает иммунизацию против дифтерии, столбняка, полиомиелита. Семейный врач излечивает острые заболевания у маленьких пациентов, предоставляет нужную помощь детям с хронической патологией, к примеру, с диабетом.
В обязанности семейного врача в Америке входит ведение женщин в детородном возрасте по поводу акушерских, гинекологических, других проблем.
Врач выполняет:
Многим семейным врачам приходится принимать нормальные роды, вести будущих матерей от времени определения сроков беременности до самых родов и разрешения от бремени, а потом и заботиться о матерях и детях в послеродовом периоде.
Семейный врач в Америке остается важной составляющей медицинской системы, и этот опыт достоин изучения и подражания.
Почему даже в благополучных странах врачи общей практики не способны заменить педиатров
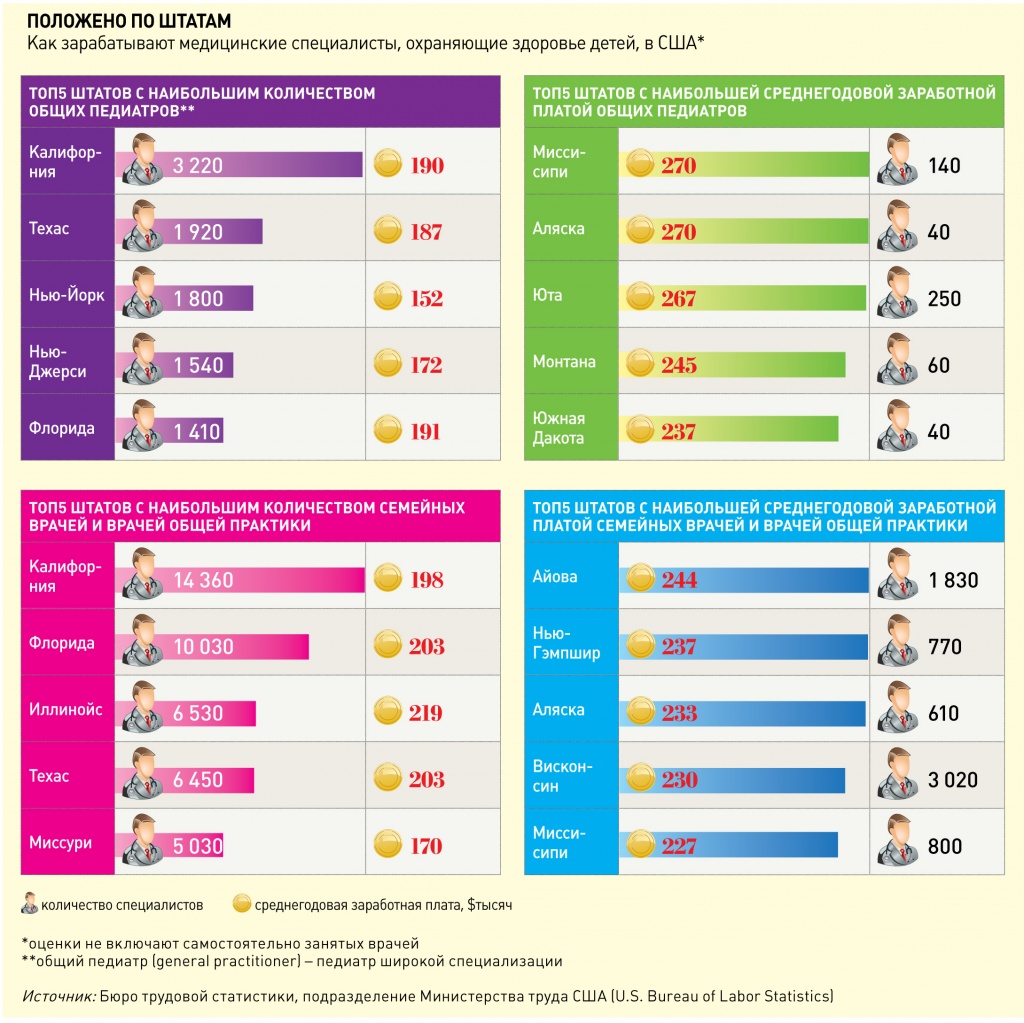
Сокращение финансирования наверняка усугубит дефицит детских врачей. Опрошенные Vademecum американские эксперты назвали педиатра наиболее квалифицированным специалистом в сфере оказания медицинской помощи детям, с середины 90-х родители все чаще показывают детей именно таким врачам. В то же время, по данным Бюро трудовой статистики на май 2016 года, в США работали 26 960 общих педиатров, ведущих первичный прием, и практиковали они в основном в крупных городах. Это практически в пять раз меньше совокупной численности семейных докторов и врачей общей практики (ВОП), также оказывающих медицинскую помощь детям. Насколько эта разница критична для американских пациентов?
Основной объем медицинской помощи несовершеннолетним американцам оказывают педиатры и семейные врачи. В некоторых случаях – ВОП и терапевты. Однако уровень квалификации этих специалистов заметно отличается. Педиатры и семейные врачи в США получают традиционное образование: после четырех лет учебы в высших медицинских школах им присваивается степень бакалавра. За ней следует трехлетняя резидентура по выбранной специальности. В случае успешного завершения обучения и сдачи экзаменов выпускник получает сертификат о том, что он является педиатром или семейным врачом. Разница в том, что педиатры на протяжении трех лет получают специализированные навыки, а у семейных врачей педиатрия является только частью профессиональной подготовки. «Когда-то обучение семейного врача включало акушерство и гинекологию, в том числе прием родов, – вспоминает педиатр клиники Premier Care Pediatrics Майкл Гарвер. – Подготовка подразумевала тотальную заботу о семье, что называется, «от колыбели до могилы». Однако из-за случаев халатности, допускаемых семейными врачами во время акушерских процедур, расходы страховых компаний в этой сфере начали расти, поэтому такая практика просуществовала недолгое время». Терапевты занимаются вопросами лечения исключительно взрослых пациентов, однако если будущий специалист хочет лечить детей, он может выбрать четырехгодичную резидентуру двойного назначения – по педиатрии и терапии.
По окончании обучения Med-Peds, как их называют в США, вправе получить два сертификата: как от Американского совета врачей-терапевтов, так и от Американского совета по педиатрии. ВОП, в отличие от семейных докторов, педиатров и терапевтов, заканчивают только медицинскую школу, и многие клиники считают такое образование недостаточным для ведения детского приема. «Большинство страховых компаний не оплачивают пациентам лечение у врача общей практики, и большинство больниц скорее откажутся его нанимать», – рассказывает педиатр Carrol Hospital Екатерина Туленко. Опрошенные Vademecum специалисты отмечают: к педиатрам американцы относятся с большим доверием, так как эти врачи имеют более глубокие и актуальные знания о лечении детей и уходе за ними. С другой стороны, часто у родителей складываются доверительные отношения с семейным врачом, и они не видят повода поручать лечение ребенка педиатру. Семейный доктор лучше знает анамнез, что помогает выявить факторы риска и генетические особенности развития ребенка.
В Великобритании прием и лечение детей осуществляют два специалиста: врач общей практики и педиатр, но здесь их функции разделены. Первичный осмотр как взрослых, так и детей, всегда проводит ВОП, который может направить ребенка к педиатру в тех случаях, когда его компетенции не хватает для оказания ребенку специализированной помощи. Педиатры главным образом задействованы в крупных клиниках и многопрофильных медцентрах, частную практику ведут единицы, в основном в Лондоне. Профессор неонатологии и президент Королевского колледжа педиатрии и детского здоровья Неена Моди уверяет, что такая система подтвердила свою эффективность: «Замысел в том, чтобы избежать ненужных госпитализаций и по возможности оказать помощь пациенту на местном уровне. ВОП признается также семейным врачом, который знаком со всеми членами семьи и способен обеспечить комплексное наблюдение и терапию». Впрочем, и в устоявшейся британской модели организации детского здравоохранения есть свои изъяны.
Специалисты Королевских колледжей педиатров и врачей общей практики уже давно бьют тревогу из-за недостаточной подготовки медиков в области педиатрии. На эту проблему указывают та же Неена Моди и ее коллега – член Королевского колледжа врачей общей практики Шанталь Симон, опубликовавшие в одном из специализированных изданий материал, критикующий уровень педиатрической подготовки британских ВОП. Авторы недвусмысленно заявляют: виной всему – недофинансирование. Например, весьма успешно стартовавшая в 2012 году программа расширенного обучения врачей общей практики Board Based Training была спустя три года остановлена из-за «перераспределения инвестиционных приоритетов». Сейчас специалисты двух колледжей разрабо- тали еще одну программу – Learning Together to Improve Child Health, подразумевающую четырехлетний курс совместного обучения ВОП и педиатров. Помимо этого ВОП должны вместе с педиатрами проходить клиническую практику, а педиатры, в свою очередь, получать опыт так называемой местной медицинской практики, которым обладают ВОП. Пилотный запуск образовательного проекта в Лондоне прошел успешно, однако будет ли программа распространена по всей Великобритании, пока неизвестно.
Семейный доктор: как это работает в США?
Так вот и представляется умильная картинка: старенький доктор-айболит заботливо наклоняется над постелькой больного, а вокруг него ласковая семья — ах, наш семейный доктор…
Не мечтайте, в США уже давно врач по домам не ходит, нет такой практики (если только этот врач не ваш родной брат или сват). И тем не менее институт семейного врача процветает и совершенствуется.
Итак, кто же он, ваш семейный врач? А семейным врачом мы называем любого врача-лечебника или терапевта широкого профиля (family practitioner), услугами которого мы пользуемся. В зависимости от вида медицинской страховки мы или выбираем себе доктора сами или пользуемся списком врачей, предписанных полисодержателям данной страховой компанией. В подборе той или иной страховки свобода выбора семейного врача является одним из решающих факторов. Обычно мы предпочитаем врача, у которого уже лечились наши родители, родственники, близкие. Очень хорошо, когда ваш врач помнит и знает, чем болели ваши родные, какие проблемы со здоровьем свойственны членам вашей семьи.
Можно подобрать себе врача по интернету: все сведения о докторах публичны. Вы узнаете, где он получал медицинское образование, где проходил ординатуру, в каких медицинских учреждениях он работал, в какой из областей медицины он узко специализировался, какие научные работы он имеет, в каких научных исследованиях он принимал участие. Тут же сообщаются сведения о том, имел ли этот врач судебные иски, были ли на него жалобы, слушались ли его дела в комиссии по медицинской этике, и прочие важные вещи. Обязательно сообщается, с какими больницами аффилирован данный врач: то есть если ваш терапевт направит вас в стационар, то он как резидент данной больницы имеет право вести вас наряду с палатным врачом — как визитирующий доктор.
Открыть медицинский офис может любой человек, ну хотя бы я. Регистрируя такой бизнес, я снимаю в аренду здание, оснащаю кабинеты, заключаю договоры с лабораторией, диагностическими центрами. Затем я нанимаю персонал — тех же врачей, регистраторов, биллеров, ресепшен, ассистентов врача. Официально врачи работают у меня на контракте, отчисляя часть своих доходов мне за помещение, оргтехнику, медицинский и секретарский персонал, рекламу в СМИ и прочие услуги. Обычно это выливается в 40% от дохода врача. При этом он самостоятельно оплачивает свою врачебную страховку от медицинской ошибки. Я же, как хозяйка, заинтересована обеспечить своего врача клиентурой.
Есть еще один интересный нюанс: борьба за клиентуру в США очень жесткая. Допустим, мой врач за годы работы у меня в офисе «насидел» свою клиентуру. В случае, если этот врач решает уходить к другому владельцу или открыть свой собственный офис, я предусматриваю в контракте, чтобы врач не имел права «увести» у меня своих пациентов и/или не имел бы права открывать свой новый офис в радиусе, скажем, 20 миль от моих офисов.
Очередей к докторам в США нет, так как прием ведется только по записи: вы назначаете визит и приходите точно в свое время. Если вы пропустили свое время, доктор не сможет вас принять — оно у него расписано по минутам. Отменять визит принято хотя бы за один день. Если вы просто не явились на прием без предупреждения, доктор имеет право послать вам полный счет как за визит: он за эти ваши 30 минут не заработал ничего.
Итак, представим, что мне надо видеть своего доктора. Я назначаю визит с его ресепшен по телефону или по интернету. В назначенное время я появляюсь в его офисе, предъявляю свой аусвайс и страховую карточку, с нее снимают копию. Мне выдают пейджер, чтобы сохранить мое инкогнито и не называть мое имя при посторонних. Как только пейджер завибрирует, за мной приходит ассистент врача и провожает меня в смотровой кабинет. Там ассистент меряет давление, температуру, рост, вес, массу тела и массу жиров. Данные заносятся в карточку. Далее мне предлагают раздеться и надеть индивидуальный халат. Медицинская карточка уносится из кабинета и вставляется в холдер двери со стороны коридора.
Перед тем как войти в кабинет, врач уже просмотрит ваши данные, полистает вашу историю болезни, проверит, какие анализы и когда делались, с тем чтобы выяснить, не пора ли их сделать заново. Далее он входит в кабинет и выводит на своем компьютере ваш файл. Все ваши жалобы он заносит тут же в базу данных, затем проводит осмотр, вносит результаты в файл, тут же со своего компьютера по интранету отсылает в вашу аптеку рецепты на выписанные лекарства и/или направления на обследования. Такие анализы как экспресс-кровь на сахар или холестерол, ЭКГ, рентген грудной клетки проводятся тут же в офисе врача, и вам сообщается результат. Если вы находитесь под постоянным наблюдением и это требуется, то тут же и назначается следующий визит.
А что делать, если у вас, допустим, поднялась температура, начался грипп, появились внезапные боли, вы упали и сильно ушиблись? Во всех экстренных случаях для этого предусмотрен госпиталь: звоните 911 за амбулансом или сами добирайтесь в приемный покой.
Зато когда вы попали в приемный покой, оттуда врачи обязательно свяжутся с вашим доктором чтобы поставить его в известность, что вы находитесь у них с такими-то жалобами, что они собираются стабилизировать вас такими-то медикаментами, а ваш семейный доктор со своей стороны даст свои рекомендации и указания насчет каких-то экстраординарных кондиций, если таковые имеются.
Как правило, при легких заболеваниях, таких как простуда с температурой и кашлем, люди просто не обращаются к врачу — через прилавок продаются лекарства, полностью снимающие все симптомы на 8 часов. Больничных листов в США не существует: если вы просто не можете пойти на работу по болезни, вам верят на слово. Другое дело, оплатят ли вам пропущенный день — это зависит от вашего коллективного договора с работодателем. Максимальный бонус, известный мне, это до 10 оплачиваемых дней в год, но обычно 3−5.
Семейных врачей, как правило, стараются не менять на протяжении жизни. Более того, страховкой одного работающего как правило покрываются и члены семьи. Поэтому у вашего личного врача обычно наблюдаются и они. И выражение «семейный доктор» в данном случае совершенно оправдано. На таких вот семейных врачах и держится одноэтажная Америка.
Как устроено здравоохранение в США

В 2022 году в медицинской отрасли задействовано свыше 10 миллионов специалистов, кроме того, порядка двух миллионов проходят обучение в высших учебных заведениях, которые так или иначе, связаны с медициной.
Медицина и здравоохранение в США
После проведения реформы в 2009 году (в период правления Барака Обамы), медицина в США стала относительно бесплатной. Однако, это касается только малоимущих и людей пенсионного возраста, при условии, что они имеют американское гражданство либо Green Card и регулярно платят налоги.
Каждый год многие российские пациенты обращаются за медицинской помощью в клиники США, к американским врачам, при этом, отзывы об их работе только положительные.
В статье кратко изложим основные позиции в медицине США.
Структура системы здравоохранения
Данная структура устроена таким образом, что ответственность за американскую медицину несет Министерство здравоохранения и социальных служб США, которое возглавляет секретарь, находящийся в подчинении лично у президента страны. В структуру входит 10 официальных представителей в штатах. Решением основных задач медицины занимаются, входящие в состав Министерства, структуры: Служба общественного здравоохранения и Управление финансирования медицинской помощи.
Медицинская страховка
В Америке не существует понятия «обязательное медицинское страхование», все проблемы, связанные с получением медицинских услуг, решает каждый человек самостоятельно. У большей части американских жителей страховка имеется. Кому-то оформляют ее работодатели, кто-то покупает на свои деньги либо использует возможность получения медицинских услуг с помощью государственных программ.
Для малообеспеченных американцев функционирует программа Medicaid, для людей зрелого возраста (от 65 лет) — Medicare. Для других групп населения разработаны три вида страхования: для физических лиц, для крупных организаций и для мелких предприятий (не более 50 человек).
При оформлении страховки детей, не достигших 18-летия, как правило, имеются льготы. Некоторые штаты разрабатывают бесплатные программы для детей, их цена складывается из таких аспектов как семейный доход, число членов семьи и т.д.
Наименьшая цена страховки на одного гражданина составляет 300 долларов в месяц. Предусмотрен штраф для тех, кто не имеет страховки, размер которого составляет ежегодно 94 доллара на одного человека.
Востребованным вариантом страхования физических лиц является High Deductible Health Plan. Она разработана для людей, способных оплачивать существенные суммы ежегодно, но желающих обезопасить себя от больших затрат, связанных с серьезными заболеваниями. Стоимость медицинской страховки этого типа для застрахованного человека обходится примерно 70 долларов в месяц. Работодатель ежемесячно отчисляет еще около 200 долларов и, помимо этого, ежегодно выдает сотруднику 500 долларов, предназначенных на медицинские расходы. Надо сказать, что существует еще и специальный счет (Health Saving Account), который можно пополнять ежегодно на сумму 3 100 долларов (до вычета налогов). Это уменьшает налогооблагаемую и итоговую сумму налогов.
Страховка не может покрыть все расходы, ее можно потратить на определенный перечень услуг медицины. К примеру, в страховку не входят стоматологические услуги, а также консультации таких специалистов как офтальмолог, психиатр, педиатр и т.д.
Нерезидентам невозможно приобрести страховку, в отличие от американских граждан. Планируя въезд в страну, лучше своевременно позаботиться о приобретении медицинского полиса, потому что медицина в США довольно дорогая. Иностранцам можно оформить гостевую страховку, так называемую, visitor health insurance), она покроет расходы, если произойдет несчастный случай, а также необходимость лечения заболеваний, случившихся в период пребывания в стране.
Лекарства в США
Страховка, как правило, возмещает стоимость медикаментов, доступность к которым (к примеру, антибиотики) возможна только при наличии рецепта врача. Без рецепта можно приобрести жаропонижающие и болеутоляющие препараты, лекарства от аллергии, насморка и некоторые другие.
Медицинские препараты стоят очень дорого, если сравнивать с Канадой, где годовой запас лекарств обходится порядка 100 долларов, в США эта сумма возрастает до 1 тысячи и выше. Однако, ввозить лекарства для личного использования на территорию США не разрешается.
Самые популярные аптечные сети в Америке — Walgreens и CVS. В Нью-Йорке можно найти «русские» аптеки, где реализуются привычные для россиян препараты. Лекарства можно приобрести не только в аптеках, но и в супермаркетах.
Больницы и медицинские услуги
В Америке есть как государственная медицина (примерно 20 %), так и частная. В больницах с пациентов сразу не требуют оплату, как, к примеру, в платных медицинских центрах России. Счет пациентам выставляют после оказания услуг.
Визит к доктору пациента, имеющего страховку, составляет порядка 20-25 долларов. Данную сумму оплачивает сам пациент, еще около 130 долларов возмещает страховая компания. Пациенты, не имеющие страховки, платят существенно больше — порядка 150 долларов за один визит (например, к терапевту), причем платно попадают на прием к врачу после всех других больных, ожидая очереди длительное время.
День пребывания в отделении неотложной терапии (emergency room) с учетом полного освидетельствования (сюда входит сдача анализов, МРТ и т.д.) оценивается в 250 долларов для обладателей страховки и порядка 670 долларов для тех, кто ее не имеет. Помимо этого, за работу доктора придется дополнительно заплатить 130 долларов.
Чем отличается подход к медицине в РФ и США?
Главное отличие здравоохранения в России и в США состоит в подготовке специалистов. В Америке готовят высококлассных врачей и если иностранные специалисты желают заняться практикой в США, то для этого им предстоит преодолеть множество препятствий. Не нужно думать, что американские врачи всемогущие и способны творить чудеса исцеления, просто американские доктора руководствуются правилом: если к ним обратился больной, то его обязательно нужно вылечить.
Американская медицина постоянно развивается и улучшается, этому, отчасти, способствует конкуренция с другими странами, в которых довольно развит институт здравоохранения (к примеру, Великобритания, Германия, Япония).
Плюсы в организации здравоохранения в США
Среди плюсов следует выделить следующие:
— Высококвалифицированные специалисты и младший медицинский персонал. Подготовке медицинских работников в стране уделяется большое внимание. Помимо обучения в медицинских образовательных учреждениях (от 4 до 6 лет) будущие врачи стажируются длительное время (от 3 до 8 лет) в резидентуре. Причем, каждый специалист ориентирован на лечение конкретного органа, поэтому осведомлен о нем в полном объеме, владеет полной информацией о его состоянии и симптомах заболевания. Младший медицинский персонал (медсестры и санитары) также четко знают свои обязанности и действуют грамотно и слаженно.
— Безупречный уровень культуры взаимодействия с пациентами. Важно не только лечение медицинскими препаратами, но и словами. Хороший врач должен уметь вызвать у пациента мотивацию на успешное выздоровление. К тому же, каждый медик должен уметь искренне сопереживать, для этого предусмотрен даже отдельный экзамен.
— Современное оборудование. Американская медицина славится новейшими разработками, внедряемыми в процесс лечения. Каждая больница оснащена технически, есть в наличии современные, но уже проверенные препараты. Все это способствует предоставлению медицинских услуг качественно и своевременно. В США научились бороться с такими заболеваниями, которые в других странах, на сегодняшний день, относятся к разряду «смертельных».
— Низкая вероятность врачебных ошибок. Помимо того, что в США квалифицированные кадры, американские врачи несут еще и персональную ответственность за правильность принятых решений. При определении формы лечения, берутся во внимание мнения других специалистов. Врачи стараются избегать судебных споров, которые, как правило, могут вестись на протяжении нескольких лет и влекут за собой значительные денежные потери.
Минусы американского здравоохранения
— Высокая стоимость медицинских услуг. В этой стране невыгодно болеть, так как даже рядовая процедура и консультация доктора стоит больших затрат. В случае, если потребуется серьезное лечение, расходы достигают огромных сумм. Исходя из этого, большая часть населения предпочитает приобретать страховку, которая частично покрывает расходы. В связи с этим, зачастую, экономя на здоровье, люди поздно обращаются к врачу. Экстренную помощь вызывают только в том случае, если отсутствует возможность приехать в больницу самостоятельно.
-Страховка распространяется не на всех специалистов. Визит к стоматологу, окулисту и ряду других врачей, страховка не возмещает. Поэтому, нужно тщательно изучать договор, чтобы знать к каким врачам можно обратиться и перечень медицинских заведений.
— В аптеке невозможно приобрести лекарства просто так, необходимо предварительно обратиться к врачу и взять рецепт. Даже обычное жаропонижающее без рецепта не купить.
— Качество оказываемых услуг в разных штатах может отличаться. Это зависит от уровня зарплат и наличия специалистов конкретной специальности. При выборе штата и лечебного заведения для прохождения ординатуры, выпускники медицинских ВУЗов предпочитают высокую зарплату.
— Рост числа пациентов без увеличения бюджетов лечения провоцирует врачей брать нагрузку выше оптимальной, при этом стоимость не возмещается в полном объеме, что приводит к ухудшению качества предоставляемых услуг.
— Страховка выплачивается после того, когда пациент, обратившийся за медицинской помощью, сам полностью оплатит расходы.
Заключение
Американские больницы предоставляют качественные и современные методы лечения, однако, надо быть готовыми к тому, что за эти услуги придется заплатить баснословную сумму. Медицинские страховки снижают расходы, однако, требуют своевременных ежемесячных взносов и распространяются не на весь спектр услуг. Исходя из этого, приходим к выводу, что проблемы здравоохранения актуальны практически для любой страны, даже США.



