Лихорадка. Многообразие причин и сложность решения
Введение
Принципы термометрии
Максимально точное измерение температуры тела возможно только при определении «температуры ядра», то есть температуры глубинных тканей. Ртутные термометры и измерение температуры в подмышечной впадине позволяют определить температуру поверхностных тканей. Для регистрации температуры тела с их помощью необходимо время, требуется их стерилизация после каждого применения, у беспокойных детей они травмоопасны. Ртутные термометры можно использовать для контроля показаний электронных термометров.
Измерение температуры тела с помощью жидкокристаллических полосок, прикладываемых ко лбу, позволяет получить показатели только с поверхностных структур. Точность измерения при их использовании невысока: в ряде случаев не удается определить умеренное повышение температуры тела. Температура в полости рта значительно ближе к истинной температуре глубоких тканей. Но для измерения оральной температуры у детей необходимо их спокойствие. Температура в прямой кишке практически полностью соответствует «температуре ядра». Однако дети реагируют на эту процедуру негативно, а наличие каловых масс в прямой кишке сказывается на точности измерений. Золотым стандартом считают измерение температуры тела тимпаническим термометром, фиксирующим инфракрасное излучение барабанной перепонки. Точность измерений соответствует таковым при ректальном способе, однако длительность процедуры составляет не >2 с, отсутствует необходимость в кооперации ребенка (Leduc D. et al., 2012; National Collaborating Centre for Women’s and Children’s Health, 2007).
Биологические механизмы лихорадки
Лихорадка — это защитно-приспособительная реакция организма, возникающая в ответ на воздействие патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, приводящих к повышению температуры тела и стимулирующих естественную реактивность организма. Лихорадка представляет собой неспецифическую реакцию на пирогены бактериальной и небактериальной природы.
1. Раздражение центра терморегуляции в передней доле гипоталамуса эндогенными и экзогенными пирогенами (инфекция, новообразования, васкулит, применение лекарственных препаратов и т.д.).
2. Нарушение соотношения между теплоотдачей и выработкой тепла (злокачественная гипертермия) или поступлением тепла из внешней среды.
3. Нарушение способности к теплоотдаче (эктодермальная дисплазия).
Неинфекционная лихорадка может быть центрального генеза (кровоизлияние в мозг, его травма, опухоль, отек), психогенного (невроз, хроническое эмоциональное напряжение), рефлекторного (боль), эндокринного (феохромоцитома, гипертиреоз), резорбтивного (некроз тканей, ушиб), лекарственного (ксантины, антибиотики).
Наиболее часто лихорадочные состояния имеют инфекционную природу.
Общими признаками вирусных заболеваний являются:
Среди вирусных заболеваний основное место по распространенности принадлежит, безусловно, инфекциям верхних дыхательных путей. Это острая, обычно афебрильная, вирусная инфекция с воспалением какого-либо участка или всего респираторного тракта, включая полость носа, придаточные пазухи, глотку, гортань, иногда трахею и бронхи.
Бактериальное поражение верхних дыхательных путей, легких и других органов следует за вирусным. Такая вероятность высока у детей младшего возраста и пациентов со сниженным иммунитетом.
В пользу бактериальной инфекции свидетельствуют:
В современных условиях все большее значение приобретает условно-патогенная флора. Разработаны критерии диагностической значимости условно-патогенной флоры, выделенной из стерильных сред организма. Согласно этим критериям, необходимо выявление хотя бы одного из признаков (апноэ, брадикардия, нарушение терморегуляции — температура тела >38 °C или 41,1 °C. Гипертермическое поражение мозга не развивается при температуре тела 40 °C. Прорезывание зубов никогда не сопровождается гипертермией >38,4 °С.
Фебрильные судороги появляются у 4% высоколихорадящих детей и у 3% ранее здоровых детей в возрасте от 6 мес до 6 лет. Чем быстрее поднимается температура тела, тем выше вероятность фебрильных судорог. Повторные фебрильные судороги при этом же эпизоде заболевания регистрируют у 10–15% детей. Позже у 40% детей при аналогичных условиях развиваются рецидивы фебрильных судорог. Чем в более раннем возрасте произошел судорожный эпизод, тем выше вероятность его повторения.
При первом эпизоде фебрильных судорог в возрасте до 1 года они повторяются в 50%, 2 лет — в 30% случаев. К фебрильным судорогам предрасположены часто болеющие дети с высокой гипертермией в каждый эпизод болезни, а также дети с сопутствующими или хроническими заболеваниями. Если фебрильные судороги в детстве присутствовали у одного из родителей, риск их возникновения у ребенка повышен на 10–20%, при их наличии у обоих родителей и одного из детей — вероятность судорог у другого ребенка повышается на 30–40% (Luszczak M., 2001; Hay W. et al. (Eds.), 2003; National Collaborating Centre for Women’s and Children’s Health, 2007; Leduc D. et al. 2012).
К группе низкого риска относят детей, в том числе раннего возраста, при:
Лечение при лихорадке
Лечение при лихорадке обычно симптоматическое и подразумевает определение сроков начала лечения, его интенсивность, сочетание физических и химических методов. Реакция на антипиретики определяется возрастом, степенью гипертермии и основным заболеванием. Дети в возрасте старше 6 лет, с высокой температурой тела, токсикозом и эксикозом слабо реагируют на жаропонижающие препараты.
Следует помнить, что лихорадка — не болезнь, а ее проявление, физиологическая реакция, направленная на борьбу с инфекцией. Лихорадка тормозит рост и размножение бактерий и вирусов, ускоряет продукцию нейтрофилов и пролиферацию Т-лимфоцитов.
Цель лечения при лихорадке — в первую очередь, восстановление комфорта пациента (поскольку при высокой температуре тела ребенок становится вялым или беспокойным, отказывается от еды и питья, что на фоне повышенной потери жидкости приводит к обезвоживанию организма), и только во вторую очередь — предупреждение гипертермического повреждения тканей (при температуре тела >40–41 °C).
При выборе тактики лечения следует выделять «розовую лихорадку», с достаточно благоприятным исходом, и «белую лихорадку», прогностически сложную. Жаропонижающие средства не влияют на причину лихорадки, не сокращают общую ее длительность, угнетая противоинфекционную защиту. Их выбор основывают не на силе эффекта, а на безопасности, тем более что средства с выраженным антипиретическим эффектом нередко вызывают стойкую гипотермию. Антипиретики не следует назначать в виде регулярного, курсового приема, вне зависимости от температуры тела. При таком режиме применения резко искажается истинная температурная кривая, что затрудняет выявление причин лихорадки или оценку течения патологического процесса. Особенно осторожно необходимо подходить к назначению жаропонижающих средств детям, получающим антибиотики, ввиду затруднения оценки эффективности последних.
Термофобия и избыточное лечение при лихорадке свойственны многим родителям, 70–80% которых считают, что повышение температуры тела >40 °С вызывает поражение мозга, 20–25% — что в отсутствие приема жаропонижающих средств произойдет дальнейшее повышение температуры тела (Walsh A. et al., 2007).
Ни одно из этих заявлений не подтверждается практикой или научными наблюдениями. Однако в практических условиях родители часто применяют жаропонижающие препараты при незначительном повышении температуры тела у ребенка. Поэтому врач, оставляя на дому лихорадящего ребенка, должен дать родителям четкие указания о принципах наблюдения и критических точках температуры тела, за которыми должна последовать неотложная помощь.
Обтирание показано при повышении температуры тела до ≥41,1 °С, фебрильном делирии, фебрильных судорогах. Обтирание следует проводить слегка теплой водой, ни в коем случае — алкоголем. Холодная вода вызывает дискомфорт, страх и плач ребенка. За 30 мин до обтирания следует дать пациенту жаропонижающее средство (оптимально — ибупрофен в пероральной форме или в форме ректальных суппозиториев). При проведении обтирания без предварительного применения жаропонижающего средства возможно появление озноба, что само по себе приводит к повышению температуры тела. В противоположность этому при тепловом ударе обтирание холодной водой следует проводить немедленно; жаропонижающие средства при этом неэффективны и не показаны.
Количество выпиваемой лихорадящим ребенком жидкости должно быть бо`льшим, чем здоровым. Повышение температуры тела вызывает усиленное испарение жидкости со слизистой оболочки дыхательных путей и кожи. На каждый градус повышения температуры тела, превышающей 37,5 °C ребенок должен получать жидкости 5 мл/кг массы тела в сутки (Illing S., Classen M., 2000).
Прием ацетилсалициловой кислоты (АСК) не показан детям раннего возраста, при вирусных заболеваниях, и особенно гриппе, гриппоподобных состояниях, ветряной оспе. На фоне приема АСК возможно развитие синдрома Рейе. В настоящее время только ибупрофен и парацетамол полностью соответствуют критериям высокой эффективности и безопасности и официально рекомендованы Всемирной организацией здравоохранения и национальными программами в педиатрической практике в качестве жаропонижающих средств (World Health Organization, 1993; Czaykowski D. et al., 1994). При выборе жаропонижающего препарата для ребенка необходимо, прежде всего, учитывать не только его эффективность и безопасность, но и обращать внимание на удобство применения, наличие лекарственных форм для разных возрастных групп.
Парацетамол является неизбирательным блокатором циклооксигеназы 1-го и 2-го типа и показан при повышении температуры тела >39 °C или при неудовлетворительном состоянии ребенка при более низкой температуре тела. Парацетамол применяют каждые 4–6 ч; препарат понижает температуру тела на 1–2° C в течение 2 ч. Наиболее частая побочная реакция при его применении — гепатотоксичность, особенно при превышении рекомендуемой дозы.
Ибупрофен рассматривают как препарат выбора при лихорадке у детей. Он действует значительно дольше, чем парацетамол (6–8 и 4–5 ч соответственно). Анальгезирующий и жаропонижающий эффект ибупрофена (4–10 мг/кг) и парацетамола (7–15 мг/кг) практически одинаковы, однако спустя 2; 4 и 6 ч после приема жаропонижающий эффект ибупрофена более выражен. Эффективность ибупрофена, по результатам многих исследований, выше, чем парацетамола (World Health Organization, 1993; Illing S., Classen M., 2000; Walsh A. et al., 2007).
Ибупрофен снижает температуру тела эффективнее, чем другие жаропонижающие средства (Noyola D.E. et al., 1998), дольше поддерживает сниженную температуру тела и применяется реже, что немаловажно в детской практике. Ибупрофен, применяемый в дозе 6–10 мг/кг/сут (20–40 мг/кг/сут), особенно эффективен при инфекциях с выраженным воспалительным компонентом и болевой реакцией. Препарат уменьшает проницаемость сосудистой стенки, улучшает микроциркуляцию, снижает выход из клеток медиаторов воспаления и подавляет его энергетическое обеспечение. Благодаря этому эффекту при лихорадке, вызванной кишечной инфекцией, применение ибупрофена не вызывает артериальной гипотензии.
Однако при монотерапии степень уменьшения лихорадки не всегда достаточно выражена, что объясняется сложным механизмом повышения температуры тела. M.M. Nabulsi и соавторы (2006) показали, что однократный альтернирующий прием ибупрофена и парацетамола может оказаться более эффективным, чем прием только ибупрофена. Но сами же авторы оговариваются, что нельзя внедрять эту методику в клиническую практику до проведения больших клинических исследований по безопасности и эффективности указанного режима.
Имеются данные о стимулирующем влиянии ибупрофена на синтез эндогенного интерферона. Ибупрофен способен оказывать иммуномодулирующее действие, улучшать показатели неспецифической резистентности организма.
Применение ибупрофена при лихорадочных состояниях не сопровождается повышением частоты случаев гастрита, хотя в отдельных случаях описаны побочные эффекты, характерные для нестероидных противовоспалительных препаратов. Ибупрофен не утяжеляет течение бронхиальной астмы. Безопасность и эффективность препарата послужили основанием к его применению с целью профилактики побочных реакций при вакцинации (Manley J., Taddio A., 2007; Sullivan J.E. et al., 2011).
Чаще всего в педиатрии применяют антипиретики в форме сиропа и суспензии. Так, с жаропонижающей и анальгезирующей целью уже много лет применяют ибупрофен в форме суспензии Нурофен ® для детей.
В ряде случаев, например при тошноте, рвоте, отказе ребенка от приема пероральных лекарственных средств, прибегают к альтернативным путям их введения — парентеральному, ректальному. В отличие от инъекционных форм, ректальные суппозитории — удобный и достаточно комфортный для ребенка метод доставки лекарственного препарата. Очень часто суппозитории применяют в составе комбинированной терапии: в течение дня больной получает лекарственное средство в форме таблеток или суспензии, а ночью — суппозитории, что создает более равномерную и длительную концентрацию препарата в крови. Учитывая это, появление новой безрецептурной формы ибупрофена Нурофен ® для детей в форме ректальных суппозиториев для применения с возраста 3 мес расширило возможность его применения у детей.
Таким образом, ибупрофен (Нурофен ® для детей) является препаратом выбора в симптоматическом лечении при лихорадочных состояниях у детей. Этот препарат достаточно эффективен, безопасен и удобен в применении.
Список использованной литературы
Публикация подготовлена по материалам, предоставленным компанией «Рекитт Бенкизер»: Делягин В.М. (2011) Лихорадка. Многообразие причин и сложность решения. Consilium medicum, 4: 49–52.
Информация для профессиональной деятельности медицинских и фармацевтических работников.
Нурофен ® для детей
Р.с. № UA/8233/01/01 от 23.08.2012 г.; № UA/7914/01/01 от 23.08.2012 г.; № UA/6642/02/01 от 04.04.2008 г. Состав: суспензия для перорального применения с апельсиновым вкусом, содержащая ибупрофена 100 мг/5 мл; суспензия для перорального применения с клубничным вкусом, содержащая ибупрофена 100 мг/5 мл; суппозитории ректальные, содержащие ибупрофена 60 мг. Фармакотерапевтическая группа. Нестероидные противовоспалительные препараты. Код АТС. M01A E01. Фармакологические свойства. Оказывает анальгезирующее, жаропонижающее и противовоспалительное действие, ингибирует агрегацию тромбоцитов. Механизм действия обусловлен ингибированием синтеза простагландинов — медиаторов боли, воспаления и температурной реакции. Показания. Симптоматическое лечение при лихорадке и боли различного генеза (включая лихорадку после иммунизации, острые респираторные вирусные инфекции, грипп, боль при прорезывании зубов, боль после удаления зуба и другие виды боли, в том числе воспалительного генеза). Побочные эффекты. Гиперчувствительность может проявляться в виде неспецифической аллергической реакции и анафилаксии, обострения бронхиальной астмы, бронхоспазма, разнообразной сыпи на коже. Со стороны желудочно-кишечного тракта: тошнота, рвота, дискомфорт или боль в эпигастральной области, слабительное действие, возможно обострение или развитие язвенной болезни желудка, кровотечения; со стороны нервной системы: головная боль, головокружение; со стороны органов кроветворения: анемия, тромбоцитопения, агранулоцитоз, лейкопения; со стороны мочевыделительной системы: нарушение функции почек.
Полная информация о лекарственном средстве содержится в инструкции для медицинского применения.
Лихорадка причины, способы диагностики и лечения
Лихорадка — защитно-приспособительная реакция организма на инфекцию, реже возникает в ответ на воздействие других неблагоприятных внутренних и внешних раздражителей. Характеризуется стойким повышением температуры тела, усиленным потоотделением, ознобом, в некоторых случаях сочетается с признаками интоксикации: тошнотой, рвотой, слабостью, общим недомоганием. Свойственна широкому кругу инфекционных и воспалительных заболеваний, онкологии. Диагностическая задача заключается в выявлении причин лихорадки, выбора адекватного курса лечения.
Причины лихорадки
Лихорадка — ранний признак инфекционных заболеваний, когда другие симптомы ещё не наблюдаются. При поражении болезнетворными микроорганизмами верхних дыхательных путей (тонзиллит, ОРВИ, ОРЗ, гайморит) лихорадка продолжается от трёх до семи дней. Если высокая температура тела сохраняется дольше недели, то вероятнее всего, она вызвана злокачественными опухолями, заболеваниями инфекционно-воспалительного характера, системным поражением соединительной ткани. В основе развития лихорадки могут лежать следующие состояния:
Лихорадка может быть следствием переохлаждения, плохого питания, ослабления иммунной защиты.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 20 Декабря 2021 года
Содержание статьи
Типы лихорадки
Чаще лихорадка начинается остро с повышения температуры тела свыше 37 градусов при подмышечном измерении, и 37.8 градусов — при ректальном или оральном способе. Сопровождается ощущением жара, ознобом, мышечной дрожью в теле, слабостью, недомоганием, головной болью, феноменом “гусиной кожи”. Дополнительно может наблюдаться бледность кожи, раздражительность, суставная боль, потеря аппетита, бессонница, сыпь, приступы удушья, нарушения дыхания, рвота, тошнота.
Классификацию лихорадки проводят по разным признакам:
Методы диагностики
С целью выяснения причин лихорадки терапевт проводит всестороннее комплексное обследование пациента. В процессе диагностики важно установить вид лихорадки, источник заражения, инфекцию. Выявить конкретную болезнь, тип возбудителя, его устойчивость к антибактериальным препаратам можно с помощью данных общего и биохимического анализа крови, мочи, коагулограммы, бактериологического посева из носоглотки. В соответствии с проявлениями болезни одновременно с лабораторными анализами врач может назначить:
В сети клиник ЦМРТ диагностику причин лихорадки проводят следующими способами:
Лихорадка
Каковы, основные механизмы развития лихорадки?
Лихорадка представляет собой повышение температуры тела, обусловленное нарушением и перестройкой процессов терморегуляции. Появление лихорадки связано с образованием в организме больного специфических веществ (пирогенов), изменяющих функциональную активность центров терморегуляции. Чаще всего в роли пирогенов выступают различные патогенные бактерии и вирусы, а также продукты их распада. Поэтому лихорадка является ведущим симптомом многих инфекционных заболеваний.
В каких случаях у больного может наблюдаться лихорадка?
Лихорадочные реакции могут наблюдаться и при воспалениях неинфекционной природы (асептических), которые вызываются механическими, химическими и физическими повреждениями. Лихорадкой сопровождается также и некроз тканей, развивающийся в результате нарушения кровообращения, например, при инфаркте миокарда. Лихорадочные состояния наблюдаются при злокачественных опухолях, некоторых эндокринных заболеваниях, протекающих с повышением обмена веществ (тиреотоксикоз), аллергических реакциях, нарушении функций центральной нервной системы (термоневрозах) т. д.
Во многих случаях (с учетом природы лихорадки, возраста больных, сопутствующих заболеваний) лихорадка может играть крайне неблагоприятную роль в течении заболеваний и их исходе. Поэтому терапия лихорадки в каждой конкретной ситуации требует индивидуального и дифференцированного подхода.
От каких факторов зависит выраженность лихорадочной реакции?
Выраженность лихорадочной реакции зависит не только от вызвавшего ее заболевания, но и в немалой степени от реактивности организма. Так, у пожилых людей, ослабленных больных некоторые воспалительные заболевания, например острая пневмония, могут протекать без выраженной лихорадки. Кроме того, больные субъективно по-разному переносят повышение температуры.
Что представляет собой пиротерапия?
Искусственно вызванное повышение температуры тела (пиротерапия) используется иногда в лечебных целях, в частности, при ряде вялотекущих инфекций.
Как разделяется лихорадка по степени повышения температуры?
Как разделяется лихорадка по длительности течения?
По длительности течения различают мимолетную (продолжительностью несколько часов), острую (до 15 дней), подострую (15-45 дней) и хроническую (свыше 45 дней) лихорадку.
Какие типы температурных кривых выделяют в клинической практике?
При длительном течении лихорадочного заболевания можно наблюдать различные типы лихорадки, или типы температурных кривых. Это постоянная, ремитирующая, гектическая, извращенная и неправильная лихорадка.
В зависимости от форм температурных кривых различают возвратную лихорадку с четким чередованием лихорадочных и безлихорадочных периодов и волнообразную лихорадку, которая характеризуется постепенным возрастанием, а затем таким же плавным снижением температуры тела.
По скорости снижения температуры различают критическое и литическое падение температуры.
Что представляет собой постоянная лихорадка?
Постоянная лихорадка, встречающаяся, например, при крупозной пневмонии, отличается тем, что суточные колебания температуры при ней не превышают 1 °С.
Что представляет собой ремитирующая и перемежающаяся лихорадка?
При ремитирующей, или послабляющей, лихорадке суточные колебания температуры превышают 1 °С, причем периоды нормальной температуры, например, утром, отсутствуют.
Перемежающаяся лихорадка также характеризуется суточными колебаниям температуры свыше 1 °С, однако в утренние часы отмечается ее снижение до нормального уровня.
Что характерно для гектической лихорадки?
Гектическая, или истощающая, лихорадка, наблюдающаяся, например, при сепсисе, отличается резким подъемом и быстрым спадом температуры до нормальных значений, так что суточные колебания температуры достигают 4-5 °С. У некоторых больных такие температурные скачки («свечи») возникают несколько раз на протяжении суток, значительно ухудшая состояние пациентов.
Что такое извращенная и неправильная лихорадка?
Неправильная лихорадка характеризуется отсутствием закономерностей колебаний в течение суток.
Какой уход необходим больному в период повышения температуры?
В первой стадии лихорадки, когда наблюдается увеличение температуры, у больного наблюдаются мышечная дрожь, головная боль, недомогание. В этот период больного необходимо согреть, уложить в постель и внимательно наблюдать за состоянием различных органов и систем организма.
Какой уход необходим больному в период постоянно повышенной температуры?
Каковы особенности ухода за больным в стадии снижения температуры?
Что представляет собой лизис и кризис температурящего больного?
Медленное падение температуры, которое происходит в течение нескольких дней носит название лизиса. Быстрое, часто в течение 5-8 часов, падение температуры от высоких значений (39-40 °С) до нормальных и даже субнормальных значений называется кризисом.
В чем состоит опасность кризиса для больного?
Как осуществляется уход за больным в период кризиса?
Критическое падение температуры тела требует от медицинских работников принятия соответствующих мер: введения препаратов, возбуждающих дыхательный и сосудодвигательный центр (кордиамин, кофеин, камфара), способствующих усилению сердечных сокращений и повышению артериального давления (адреналин, норадреналин, мезатон, сердечные гликозиды, кортикостероидные гормоны и др.).
Больного обкладывают грелками, согревают, дают ему крепкий горячий чай или кофе, своевременно меняют нательное к постельное белье.
Соблюдение всех требований ухода за лихорадящими больными, постоянное наблюдение за их состоянием, прежде всего за функциями органов дыхания и кровообращения, позволяют вовремя предотвратить развитие тяжелых осложнений и способствуют скорейшему выздоровлению больных.
Лихорадка как симптом
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
ГОУ Институт повышения квалификации ФУ «Медбиоэкстрем», Москва НПЦ «МедБиоСпектр», Москва
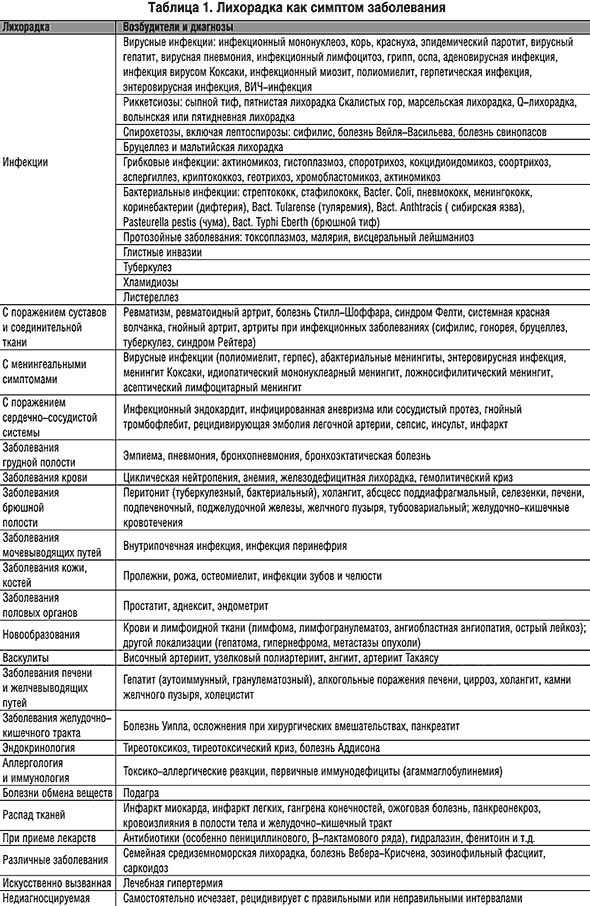
Л ихорадка является симптомом многих заболеваний, чаще всего развивается и играет важную роль в защите от инфекций, вызываемых различными возбудителями. Однако лихорадка может быть симптомом и ряда других заболеваний (табл. 1).
Данные таблицы могут быть дополнены, так как представлена наиболее известная патология.
С точки зрения патофизиологии повышение температуры можно вызвать физическими или химическими причинами. Под физическими причинами подразумевается нарушение теплоотдачи. Например, при тепловом ударе температура тела повышается, если теплоотдача затруднена. При действии химических причин в организме идет усиленное образование тепла при нарушении химического регулирования теплообразования в гипоталамусе. Возможно, на гипоталамус действуют циркулирующие в крови токсины или чужеродные белки. При инсульте лихорадка развивается при раздражении центров ЦНС, часто присоединяется вторичная инфекция [1].
По характеру выделяют несколько типов лихорадки: постоянная, ремиттирующая, интермиттирующая, периодическая, двухфазная, Пель–Эбштейна, резорбционная. Двуфазная лихорадка характерна для многих вирусных инфекций: корь, оспа, желтая лихорадка, полиомиелит, гепатит, грипп, краснуха, инфекционный мононуклеоз. Резорбционная лихорадка наблюдается при желудочно–кишечных кровотечениях, t не превышает 38,5°С, в течение ряда дней. Лихорадка Пель–Эбштейна волнообразного характера наблюдается при лимфогранулематозе. При периодической лихорадке лихорадочные состояния повторяются с небольшими интервалами в течение месяцев или лет, возможно в сочетании с другими симптомами (артралгии, лейкоцитоз или лейкопении); типична для малярии, возвратного тифа, болезни Фелти (с 3–х недельными перерывами). Периодическая лихорадка с неправильными интервалами наблюдается при бронхоэктатической болезни, холецистите, простатите. При постоянной лихорадке колебания между утренней и вечерней температурой не превышают 1°, что характерно для пневмококковой пневмонии, брюшного и сыпного тифа, паратифа, рожи. При ремиттирующей лихорадке колебания между утренней и вечерней температурой составляют не менее 2°, утренняя температура не доходит до нормы; наблюдается при туберкулезе, локальных нагноениях, септических процессах, бронхопневмонии, вирусных инфекциях, ревматическом полиартрите. При интермиттирующей лихорадке увеличивается разница между утренней и вечерней температурой, утренняя температура ниже 37°С; наблюдается при пиелите, плеврите, сепсисе, при вентильной закупорке камнем желчного протока, с застоем желчи выше места закупорки и развитием холангита [1,2].
В ряде случаев лихорадка сопровождается мышечной дрожью, то есть ознобом или ощущением зябкости. Ознобы наблюдаются при бактериемиях различного происхождения, сепсисе, затяжном септическом эндокардите, бактериальных пневмониях, менингококковом менингите, роже, оспе, малярии, пиелите, болезни Вейля–Васильева [1].
Развитие лихорадки сопровождается изменениями в периферической крови: ускорение СОЭ, лейкоцитоз, лимфоцитоз. При ускорении СОЭ наблюдается повышение содержания фибриногена и глобулинов при снижении альбуминов, что может наблюдаться при воспалительных процессах, опухолях с распадом ткани или диспротеинемиями. Ускорение СОЭ может наблюдаться при анемиях. При инфекциях ускорение СОЭ может запаздывать, так как ему предшествует целый ряд изменений, например при вирусных инфекциях, туберкулезе, брюшном тифе и паратифе. СОЭ резко ускорена при локальных гнойных процессах, бактериальных инфекциях, лептоспирозе, ревматизме, опухолях, сопровождаемых диспротеинемиями.
Лейкоцитоз при лихорадочных состояних зависит от стадии заболевания, например, при брюшном тифе. С лейкоцитозом протекают бактериальные инфекции, ревматизм. Высокий лейкоцитоз со сдвигом влево, вплоть до миелоцитов и миелобластов, наблюдается при метастазах опухоли в кости, милиарном туберкулезе, скарлатине, иногда при раке без метастазов в кости. Лейкоцитоз может наблюдаться при многих неинфекционных процессах, при инфаркте миокарда, опухолях различного происхождения, уремии, диабетической коме. Может наблюдаться увеличение нейтрофильных и палочкоядерных лейкоцитов и токсические морфологические изменения (пикнотичность ядер, токсическая зернистость, в цитоплазме базофильные тельца Князькова–Деле). Ряд инфекций протекает с лейкопенией: брюшной тиф и паратиф, бруцеллез, лихорадка денге, болезнь Фелти, туберкулез селезенки, гистоплазмоз, милиарный туберкулез, корь, краснуха, грипп [1].
Эозинофилия при лихорадочных состояниях может наблюдаться при трихинеллезе, эозинофильном легочном инфильтрате, фибропластическом париетальном эндокардите Леффлера, метастазирующей экзокринной аденоме поджелудочной железы, аллергических реакциях, шистозомиазе.
Моноцитоз описан при туберкулезе, эозинофильной лихорадке, при некоторых стадиях септического эндокардита, оспы, эпидемического паротита, лимфогранулематоза, калаазар, возвратного тифа, инфекционного мононуклеоза.
Лимфоцитоз может быть связан с увеличением количества малых лимфоцитов, например, при выздоровлении от брюшного тифа, бактериальной пневмонии, при бруцеллезе. Лимфоцитоз может наблюдаться при хронических инфекциях: туберкулез, сифилис, ревматизм, хроническая герпетическая инфекция, хламидиоз. Лимфоцитоз с увеличением средних и больших лимфоцитов с широкой базофильной цитоплазмой характерен для вирусных пневмоний, гепатитов [1].
В патогенезе лекарственной лихорадки могут иметь значение аллергические и токсико–аллергические реакции, ряд препаратов может вызывать развитие агранулоцитоза, при псевдоаллергических реакциях вырабатываются медиаторы, цитокины и т.д.
Развитие лихорадки при злокачественных новообразованиях может быть связано с распадом опухоли, синтезом гормонов, цитокинов и медиаторов, присоединением вторичной инфекции.
Повышение температуры при тромбоцитопениях с геморрагическим синдромом можно рассматривать, как резорбционную лихорадку.
Воспаление – стереотипная реакция организма на повреждение, при этом в процесс вовлекаются комбинации клеток и их эффектов: медиаторов, цитокинов, гормонов, иммунных комплексов (аллергическое; асептическое; иммунное воспаление). Лихорадка является симптомом развития воспаления. В патогенезе лихорадки, независимо от заболевания, имеет место реакция острой фазы, возникающая под влиянием внешних (инфекция) и внутренних факторов (выработка иммунных комплексов, синтез цитокинов, медиаторов, гормонов, аутоиммунные процессы, злокачественные новообразования), вовлекающая метаболические процессы, терморегуляцию, изменения эндокринной, иммунной и нервной систем.
В развитии реакции острой фазы в первую очередь вырабатываются неспецифические факторы защиты: С–реактивный белок (СРБ), сывороточный белок амилоида (САА), фибриноген, маннозосвязывающий белок, комплемент, фактор некроза опухоли (ФНО), интерлейкины (ИЛ), интерфероны (ИФН) [4,7,21,23,24].
Определенную роль играют белки острой фазы, вырабатываемые макрофагами и гепатоцитами, подразделяемые на три группы:
А – церулоплазмин, С3– компонент комплемента;
В – СРБ, САА и протеин Р.
Белки группы А увеличивают свою концентрацию на 25–50%; белки группы Б – в 2–3 раза; белки группы В – в 1000 раз [3].
СРБ был описан, как сывороточный белок у больных с инфекционными заболеваниями, взаимодействующий с С–полисахаридами клеточной стенки пневмококка, относительная молекулярная масса – 105000 Д [3]. Связывающая активность СРБ определяется во–первых взаимодействием с фосфохинолинами, являющимися специфическими лигандами и широко представленными на мембранах бактерий, в экстрактах паразитов, грибов; во–вторых, – с поликатионами, миелиновыми основными белками, лейкоцитарными катионными белками. Связывающая активность возрастает в присутствии ионов кальция. Будучи связанным с лигандом, СРБ служит посредником в осаждении, агглютинации, капсулярном набухании бактерий и активации комплемента. СРБ активирует комплемент и его воспалительный, литический и опсонический эффекты столь же успешно, как IgG. В норме уровень СРБ варьирует от 0,068 до 8,2 мкг/мл. При воспалении уровень возрастает до 500 мкг/мл. Индуктором синтеза СРБ является ИЛ–1 [3].
В эксперименте внутривенное введение 20–25 мкг СРБ, выделенного из плазмы человека, за 30 мин до заражения мышей смертельной дозой Str. pneumoniae (2х10 5 ) защищало от гибели 30–50% животных [3].
Другим важным белком реакции острой фазы является сывороточный белок амилоида А (САА), представляющий собой гетерогенный полипептид с молекулярной массой 11–14тыс. Д. САА может связываться с липопротеинами высокой плотности, а СРБ – с липопротеинами низкой плотности. Индуктором синтеза САА является ИЛ–1. В тканях определяется тканевой амилоидный протеин А (АА–протеин), предшественником которого является САА. СРБ является первой линией защиты, направлен на связывание и деградацию некоторых экзогенных антигенов или продуктов деструкции собственных клеток. САА заполняет некротизированные ткани, формируя реактивный, транзиторный, поствоспалительный амилоид. Однако не у всех больных с высоким уровнем САА формируется амилоидоз. В сыворотке крови, возможно, существует фактор, вызывающий деградацию АА–фибрилл [3].
Важным компонентом реакции острой фазы является ИЛ–1, запускающий многие процессы, белок с молекулярной массой 13–20тыс. Д, синтезируется моноцитами крови, фагоцитирующими клетками печени и селезенки, макрофагами – кератиноцитами, эпителиальными почечными мезангиальными клетками, астроцитами мозга. До 1979 г. его называли эндогенным пирогеном или лейкоцитарным эндогенным медиатором. ИЛ–1 индуцирует синтез СРБ и САА, нейтрофилию, лихорадку, изменяет в плазме уровень дивалентных катионов железа, цинка, меди [3,7,23,24].
ФНО- a синтезируется макрофагами, звездчатыми ретикулоэндотелиоцитами, Т, В, NК–клетками, его эффекты сходны с ИЛ–1. В отличие от ИЛ–1 ФНО- a также участвует в развитии септического шока, апоптоза клеток, активирует синтез метаболитов азота и бактерицидный эффект, липопротеиновую липазу (приводит к расходу жира и развитию кахексии) [7].
Система комплемента, в состав которой входят около 20 протеинов плазмы, участвует в связывании антигенов, литических, бактерицидных и антителозависимых эффектах через IgG. С другой стороны, комплемент является реактантом воспалительных реакций. Центральным моментом в активации комплемента по классическому и альтернативному пути является расщепление С3–компонента. На этом этапе активацию можно остановить либо она может продолжаться до С5 и С9–компонента, до терминального (мембраноатакующего) или литического этапа. Характерен каскадный феномен, когда продукты одного этапа являются катализатором активации следующего этапа. Классический путь активируется комплексом антиген–антитело (АГ–АТ), в состав которых входят IgG1,2,3, IgM; аггрегаты IgG, СРБ, ДНК, плазмин. Регулятором классического пути является С1– ингибитор, подавляющий активность С1r и С1s–компонентов [3,7,21].
Отложение компонентов комплемента в составе комплекса АГ–АТ способствует развитию иммунопатологии. Альтернативный путь активации является более мощным и направлен на уничтожение чужеродных клеток [3,7].
Перитонит – гнойное воспаление брюшины, часто приводит к смерти больных с острой хирургической патологией и травмами брюшной полости. У 60–70% больных процесс носит обратимый характер. У остальных больных наблюдается злокачественное течение, как правило, на фоне изменений противоинфекционной защиты. В патологический процесс вовлечены: ЦНС (выработка нейрогуморальных медиаторов); неспецифические факторы защиты; выработка АТ. При внеклеточной локализации инфекции развивается Th2–зависимый иммунный ответ, выработка IgG, IgA–АТ. При внутриклеточной локализации инфекции (5–7% всех случаев) развивается Th1– зависимый иммунный ответ с развитием повреждения клеток (некроз или апоптоз) [7,11].
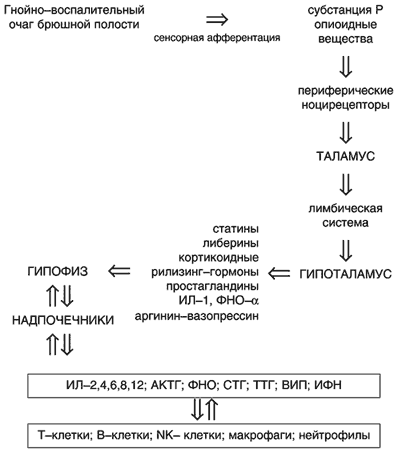
Более подробно взаимодействия факторов и систем при гнойном очаге, по Ю.М. Гаин с соавт., 2001, с некоторыми изменениями представлены на рисунке 1.
Рис. 1. Взаимодействие нервной, эндокринной и иммунной систем при инфекционном процессе
Лейкотриены С4, D4, E4 (медленно действующая субстанция) относятся к С20–жирным кислотам, образуются через 5–10 минут после активации тучных клеток и базофилов, вызывают спазм гладкой мускулатуры, изменение артериального давления, повышают хемотаксис, подавляют пролиферацию лимфоцитов [11,22].
Простагландины – производные циклооксигеназного пути, представляют собой С20–жирные кислоты, содержащие циклопентановое кольцо; относятся к эйкозаноидам (продукты окисления полиненасыщенных жирных кислот). Они накапливаются в очаге воспаления в течение 6–24 часов и вызывают вазоактивный хемотаксис. Простагландин Е2 подавляет цитотоксическую активность макрофагов, пролиферацию лимфоцитов, агрегацию тромбоцитов, вызывает бронходилатацию [11].
В последние годы активно изучается роль антиоксидантов в очаге воспаления, в частности оксида азота (NO). NO образуется из L– аргинина, по мере прогрессирования воспаления переходит в диоксид (NO2), а затем в триоксид азота (NO3). Для объективной оценки нитрооксиэргической системы определяют NO–синтетазу [20]. Оксид азота принимает участие в поддержании венозного тонуса, сосудистой проницаемости, тонуса гладких мышц сосудов, адекватной перфузии тканей, уничтожении бактерий, защите клеток эндотелия от экзогенного повреждения ФНО, токсинами [11,20,21].
Большое значение для развития воспаления и лихорадки имеет изменение проницаемости сосудов, миграция клеток, синтез медиаторов. Селектины Р, E, L – макромолекулы тканевых лектинов, трансмембранные белки, либо молекулы клеточных мембран, связанные с гликозилфосфоинозитолом. Селектин Р локализуется в клетках эндотелия сосудов, тромбоцитах, нейтрофилах, способствует активации тромбоцитов через ФАТ, миграции клеток в очаг воспаления. Селектин Е синтезируется эндотелиальными клетками, способствует миграции нейтрофилов в очаг воспаления. Селектин L также способствует миграции нейтрофилов в очаг воспаления, формирует рецептор «хоминга лимфоцитов» [7,11].
Интегрины – макромолекулы трансмембранных гетеродимеров, обеспечивающих фиксацию иммунокомпетентных клеток к эндотелию, участвуя в межклеточных взаимодействиях, преодолении сосудистого барьера и миграции клеток в ткани [7,11].
В развитии воспаления существует прямая и обратная связь происходящих процессов. Например, пептогликаны (мурамилдипептиды) клеточных мембран бактерий индуцируют синтез цитокинов воспаления макрофагами, что повышает бактерицидную активность Т, NК–клеток. Экзотоксины, продуцируемые грамположительными микроорганизмами, являются суперантигенами, индуцируют синтез цитокинов Т–клетками. Активированные Т–клетки в дальнейшем подвергаются апоптозу, что способствует развитию вторичного иммунодефицита. Ряд микроорганизмов в условиях распространенного перитонита (Staph. aureus) синтезируют белки, связывающие Fc–рецепторы Ig, блокируют антитело– зависимую цитотоксичность и также способствуют развитию иммунодефицита. Одна из причин развития вторичного иммунодефицита связана с воздействием избытка микрофлоры и продуктов ее жизнедеятельности на иммунную систему.
В итоге, обратная взаимосвязь происходящих процессов приводит к иммунодепрессии, возможно развитие истощения, формирование вторичного иммунодефицита, что сопровождается ухудшением прогноза для больного. Развитие лихорадки при различных заболеваниях связано с взаимодействием иммунной, нервной и эндокринной систем, изменением проницаемости сосудов.
1. Хэгглин Р. Дифференциальная диагностика внутренних болезней. Пер. с немецк. М., 1997, 121–126
2. Howard F.M., Martin F.G, Stauffer M., Hallenbeck G.A. Arch. Intern. Mеd., 1959, 103, 565
3. Стефани Д.В., Вельтищев Ю.Е. Иммунология и иммунопатология детского возраста. М., Медицина,1996, 383с.
4. Петров Р.В. Иммунология. М., Медицина, 1983, 368с.
5. Hugli T.E. The structural basis for anaphylatoxin and chemotactic functions of C3a, C4a, C5a. Crit. Rev. Immunol., 1981, 1, 321–366
6. Regal J.F., Tefstman A.Y., Pickerling R.J. C5a induced tracheal contraction: а histamine independent mechanism. J. Immunol., 1980, 124, 2876–2878
7. Ярилин А.А. Основы иммунологии. М., Медицина, 1999, 144–156
8. Соринсон С.Н. Сепсис. Этиология, патогенез, клиника, диагностика, терапия. Нижн. Новгород, НГМА, 2000, 62с.
9. Бочоришвили В.Г. О патогенезе условно–патогенных инфекций и значение этой концепции для ранней диагностики острого сепсиса. Нижегородск. Мед. журн., 1993, N 2, 52–56
10. Соринсон С.Н. Неотложные состояния у инфекционных больных. Лен., Медицина, 1990, 110–118
11. Гаин Ю.М., Леонович С.И., Завада Н.В. и др. Иммунный статус при перитоните и пути его патогенетической коррекции. Минск, ООО Юнипресс, 2001, 249с.
12. Струков А.И., Пауков В.С., Кауфман О.Я. Воспаление. Общая патология, М., 1990, т.2, 3–73
13. Ерюхин И.А., Шляпников С.А. Сепсис и системная воспалительная реакция при тяжелой травме. Мат–лы VIII Всерос. Съезда хирургов (Краснодар, 1995), 1995, 479–480
14. Ярилин А.А., Пинчук В.Г., Гриневич Ю.А. Структура тимуса и дифференцировка Т– лимфоцитов. Киев, Наукова думка, 1991
15. Земсков А.М., Караулов А.В., Земсков В.М. Комбинированная иммунокоррекция. М., Наука, 1994
16. Клиническая иммунология. Учебник для студентов мед. вузов. Под редакц. Караулова А.В. М., МИА, 1999
17. Пальцев М.А., Иванов А.А. Межклеточные взаимодействия. М., 1995
18. Маянский А.А. Клинические аспекты фагоцитоза. Казань, Магариф, 1993
19. Brostof F.J., Seadding G.K., Male D., Roit T.J. Clinical Immunology, London, New York, 1991
20. Карпюк В.Б., Черняк В.С., Шубич Б.Г. Клин. лаб. диагн., 2000, N 5, 16–18
21. Хаитов Р.М., Игнатьева Г.А., Сидорович И.Г. Иммунология. М., Медицина, 2000, 430 с.
22. Луговская С.А. Клин. лабор. диагн., 1997, N 9, 10–15
23. Кетлинский С.А., Симбирцев А.С., Воробьев А.А. Эндогенные иммуномодуляторы, СПб., Гиппократ, 1992
24. Ковальчук Л.В., Ганковская Л.В., Хорева М.В., Соколова Е.В. Система цитокинов, комплемента и современные методы иммунного анализа. М., 2001, 158 с.