Склерозирующий холангит: причины,симптомы и лечение
При склерозирующем холангите происходит воспаление желчных протоков, что приводит к перерождению ткани в соединительную и постепенному сужению, и зарастанию протоков. За этим следует застой желчи, перерастяжению стенок пузыря и протоков, прекращению подачи желчи в двенадцатиперстную кишку. Процесс может затронуть даже поджелудочную железу. Заболевание очень редкое. Возникает чаще у людей, чей возраст достигает 40 лет. Больше половины заболевших мужчины.
Причины возникновения заболевания
Точные причины возникновения склерозирующего холангита неизвестны или плохо изучены. Но отмечают связь с колитами, целиакией и другими аутоиммунными недугами. Например, при наличии воспаления кишечника заболевание наблюдается у 80% пациентов, при язвенном колите у 5%, при болезни Крона у 1%. Только небольшая часть холангитов выступает самостоятельным заболеванием. У людей с заболеваниями кишечника и холангитом есть риск возникновения колоректального рака.
Есть так же связь с наследственной предрасположенностью. У таких людей начало болезни могут запустить какие-либо инфекционные процессы. Данное заболевание постоянно изучается. Может в скором времени можно будет с точностью назвать причину возникновения и найти адекватное лечение.
Симптомы склерозирующего холангита развиваются постепенно. Среди них можно выделить:
Если имеются заболевания желчного пузыря, то склерозирующий холангит развивается быстро и тяжело. На последней стадии может развиться цирроз печени, скопление жидкости в брюшной полости, повышенное давление, печеночная недостаточность. В некоторых случаях развивается злокачественное образование. У многих людей данное заболевание долгое время никак себя не проявляет. Симптомы могут появиться только тогда, когда уже развивается цирроз печени.
Диагностика
Для начала нужно сдать анализы крови на биохимию. По ним можно проследить отклонения в работе печени (повышение билирубина, АсАт, АлАт). Далее нужно пройти ультразвуковую диагностику печени, желчного пузыря, МРТ. Иногда требуется биопсия, чтобы поставить окончательный диагноз.
Лечение
Вылечить склерозирующий холангит невозможно, поскольку это аутоиммунное заболевание и точные причины его развития неизвестны. Главной целью является замедление разрушающего процесса, облегчение симптоматики, достижение ремиссии.
При бессимптомном течении болезни пациентам нужно 2 раза в год проходить осмотр у врача, сдавать печеночные пробы, анализ на онкомаркеры. В первую очередь больным склерозирующим холангитом назначается строжайшая диета, которая не будет давать тяжелой нагрузки на печень и желчный пузырь. Нужно полностью отказаться от любых спиртных напитков, ограничить потребление лекарственных средств. Выписывают препараты, которые помогают справиться с застоем желчи. Требуются лекарства или мази, которые помогут убрать зуд кожи, антибактериальные препараты, если требуется.
Для поддержания работы печени назначаются гепатопротекторы. Остановить или замедлить развитие склеротического процесса на поздней стадии невозможно. Требуется проведение операции по расширению желчных протоков, но помогает она не всегда. Бывают случаи, что болезнь начинает прогрессировать более активно, и протоки снова зарастают. В очень тяжелых случаях требуется пересадка печени, что само по себе очень опасно, но это единственное, что поможет полностью излечиться. Операция назначается при асците, кровотечении из пищевода, печеночной недостаточности.
По статистике, после постановки диагноза продолжительность жизни составляет от 5 до 15 лет. Точных причин возникновения заболевания нет, поэтому и мер профилактики не существует. Главное – стараться вести здоровый образ жизни, вовремя лечить все заболевания ЖКТ, не злоупотреблять вредными привычками.
Первичный склерозирующий холангит
До середины 70х годов ПСХ считался казуистически редким заболеванием: со времени первого наблюдения склероза холедоха в мировой литературе было описано менее 100 случаев; диагноз ставили чаще всего на операции или вскрытии. Использование эндоскопической ретроградной холангиографии кардинально расширило возможности распознавания болезни, которая в настоящее время не считается редкой и распространена с частотой примерно 1-4 случая на 100 000 населения.
Что провоцирует / Причины Первичного склерозирующего холангита:
Этиология ПСХ окончательно не уточнена. Важная роль в его развитии отводится генетическим и иммунным механизмам. Концепция ПСХ как аутоиммунной болезни с генетической предрасположенностью основывается на сообщениях о семейных случаях ПСХ, сочетании ПСХ с другими аутоиммунными заболеваниями, прежде всего с неспецифическим язвенным колитом (НЯК), высокой частоте обнаружения антигенов HLA B8 и DR3, выявляющихся при других аутоиммунных заболеваниях, нарушениях клеточного и гуморального иммунитета (сенсибилизация лимфоцитов к антигенам протеиновой фракции желчи, торможение миграции лейкоцитов в ответ на антигены желчи, сдвиги в субпопуляциях лимфоцитов периферической крови, выявление аутоантител (антинуклеарных, к гладкой мускулатуре, цитоплазме нейтрофилов), повышение уровня IgM и циркулирующих иммунных комплексов (ЦИК) в сыворотке и желчи, активация метаболизма комплемента).
К основным клеткам, участвующим в повреждении желчных протоков, относятся цитотоксические Тлимфоциты. Предполагается, что их активация происходит при взаимодействии с антигенами II класса главного комплекса гистосовместимости, которые неадекватно выделяются на поверхности эпителиальных клеток протоков. Уточняется роль избыточной продукции в желчных протоках межклеточных адгезивных молекул (МКАМ1), опосредующих адгезию лимфоцитов к билиарным структурам. Выдвигается гипотеза об участии в запуске цитотоксических реакций реовируса III типа (REOIII), возможно, дефектного, который изменяет иммуногенность специфических антигенов желчного тракта. Интерес к REOIII вызван экспериментальными работами, демонстрирующими развитие склероза желчных протоков после внутрибрюшных инъекций REOIII новорожденным мышам. У 30% больных обнаруживается повышение титра антител к REOIII, однако при исследовании ткани печени больных с помощью иммуногистохимических и вирусологических методов не удается обнаружить присутствие данного вируса.
Заслуживает внимания с позиций уточнения конкретных звеньев патогенеза ПСХ так называемый вторичный склерозирующий хо
лангит (ВСХ), этиология которого известна.
ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ ВТОРИЧНОГО СКЛЕРОЗИРУЮЩЕГО ХОЛАНГИТА
Поиск этиологии склерозирующего халангита очень важен, так как клинически и рентгенологически ПСХ и ВСХ часто неразличимы, но прогноз и методы лечения могут существенно различаться. Особый интерес вызывают описания склерозирующего холангита при гистиоцитозе X, а также развитие склерозирующего холангита при СПИДе, имеющего, повидимому, другой патогенез, так как субпопуляция Т4лимфоцитов при СПИДе угнетена.
Симптомы Первичного склерозирующего холангита:
Клиническая картина:
При объективном обследовании наиболее часто выявляются жел туха, гепатомегалия (55% больных), спленомегалия (35%), гиперпигментация кожи (25%). В поздних стадиях болезни обнаружи ваются стигмы цирроза печени. Длительный холестаз осложняется развитием ксантом (5%), остеопороза (с редким развитием остеомаляции и компрессионных переломов), нарушением всасывания жирорастворимых витаминов (A, D, Е, К), образованием камней в гепатобилиарной системе. Течение ПСХ медленно прогрессирующее; быстрое ухудшение болезни обычно связано с развитием осложнений; бактериальный холангит (15% больных), выраженные стриктуры, камни желчных протоков (26%), холангиокарцинома (10-15%).
Диагностика Первичного склерозирующего холангита:
Методы диагностики:
При биохимическом исследовании крови выявляется характерное, не зависящее от уровня билирубина повышение активности ЩФ и других маркеров холестаза (ГГТФ, лейцинаминопептидазы, 5нуклеотидазы). ЩФ может быть единственным индикатором болезни при ее бессимптомном течении Однако примерно у 3% больных по неясной причине активность ЩФ остается нормальной, несмотря на наличие симптомов и прогрессирование болезни. У большинства больных наблюдается умеренное повышение активности аминотрансфераз. превыщающее в 5 раз (не более) верхнюю границу нормы.
При иммунологическом исследовании отмечаются гипергаммаглобулинемия (треть больных), повышение уровня IgM (50% больных), ЦИК (80%). Различные аутоантитела (к гладкой мускулатуре; антинуклеарные, ревматоидный фактор) обнаруживаются у 10% больных. Антимитохондриальные антитела выявляются редко, в низ ком титре и не характерны для ПСХ.
У 2-7% больных наблюдается эозинофилия крови, в том числе крайне редко гиперэозинофильный синдром.
Пероральная и внутривенная холангиография не используется для диагностики ПСХ. Чрескожная чреспеченочная холангиография при невозможности проведения ЭРХПГ считается допустимой, особенно если выявляется расширение внутрипеченочных протоков, однако исследование может быть неудачным изза облитерирующего фиброза протоков. Высокоинформативна интраоперационная холангиография. Данные повторных ЭРХПГ имеют большое значение в диагностике осложнений ПСХ, а также в оценке прогрессирования болезни.
Холесцинтиграфия с и ми ноди уксусной кислотой, меченной 99тТс, позволяет выявить множественные очаги накопления радиофармацевтического препарата, соответствующие стазу желчи внутри сегментарно расширенных желчных протоков. Данный метод является неинвазивным, функциональным и может проводиться повторно в динамике.
Лечение Первичного склерозирующего холангита:
Лечение больных ПСХ проводится в трех направлениях.
Уменьшение последствий хронического холестаза. С этой целью рекомендуется ограничение потребления нейтральных жиров (до 40 г/сут), прием кальция (до 6 г/сут), жирорастворимых витаминов A, D, Е, К. При симптоматических авитаминозах необходимо парентеральное введение витаминов A, D2, К (ежемесячно). Для облегчения кожного зуда, наиболее тягостного симптома у части больных, используются урсодезоксихолевая кислота 10-15 мг/(кгсут) 1, фенобарбитал (0,1-0,3 г/сут), рифампицин (0,15-0,45 г/сут), хйлестирамин (4-16 г/сут).
Лечение, направленное на замедление прогрессирования болезни, хирургическое. Эффективность реконструктивных операций на желчных протоках с созданием дренажа желчи (внутреннего с наложением энтеростомы или наружного) оценивается неоднозначно, однако, учитывая частое присоединение гнойного рецидивирующего холангита и развитие осложнений при выполнении трансплантации печени в последующем, следует по возможности избегать хирургических вмешательств на желчных протоках. Проктоколэктомия у больных НЯК неэффективна, не используется как метод лечения и профилактики прогрессирования ПСХ.
Медикаментозное лечение. Три препарата с разным механизмом действия оценены в контролируемых испытаниях: Dпеницилламин, циклоспорин, урсодезоксихолевая кислота. Кроме того, в отдельных неконтролируемых исследованиях оценивалась эффективность колхицина и иммунодепрессантов (глюкокортикостероиды). Ни один из указанных препаратов не оказывает, повидимому, большого влияния на прогрессирование болезни, особенно если лечение начато на стадии цирроза печени. D-пеницилламин при ПСХ является неэффективным. Применение других препаратов в ранней стадии болезни может сопровождаться улучшением клиниколабораторного течения. Назначение урсодезоксихолевой кислоты (10-15 мг/(кг/сут) приводит к уменьшению кожного зуда, снижению лабораторных показателей холестаза, цитолиза, однако этот эффект исчезает после прекращения приема препарата. Использование глюкокортикостероидов и их сочетания с колхицином оказывает положительное действие у больных с выраженными иммунными реакциями и значительным повышением активности аминотрансфераз, однако в других исследованиях эти данные не находят подтверждения. Применение циклоспорина С не дало ожидаемых результатов. В единичных сообщениях, касавшихся лечения азатиоприном и метотрексатом, не была подтверждена эффективность азатиоприна, при лечении метотрексатом получены впечатляющие результаты улучшения не только биохимических показателей, но и гистологической картины на ранней стадии ПСХ, что требует дальнейшей оценки препарата в контролируемых исследованиях, учитывая его гепатотоксичность.
Эффективным методом лечения ПСХ является трансплантация печени, которая, несомненно, показана больным со сформировавшимся циррозом печени и развитием печеночноклеточной недостаточности, портальной гипертензии и хотя бы одного из осложнений: кровотечения из варикознорасширенных вен пищевода или желудка, резистентного асцита, рецидивирующего бактериального перитонита, портосистемной энцефалопатии, а также рецидивирующего гнойного холангита. Однако прогрессирующее течение болезни у большинства больных, возможность развития холангиокарциномы, а также хорошие отдаленные результаты пересадки предполагают возможность трансплантации печени еще до терминальной стадии заболевания. ПСХ наряду с ПБЦ и атрезией желчевыводящих путей является одним из основных показаний к пересадке печени. После трансплантации печени одно и двухгодичная выживаемость составляет 89 и 83% соответственно, а сроки последующего наблюдения достигают 10 лет и более.
Прогноз:
У 70% больных отмечается прогрессирование ПСХ с развитием цирроза печени, независимо от наличия или отсутствия симптомов печеночной недостаточности у х/з больных. Обратное развитие наблюдается крайне редко. Основными прогностическими
факторами являются уровень билирубина сыворотки, возраст больного, гистологическая стадия поражения печени и наличие спленомегалии. Продолжительность болезни от момента установления диагноза колеблется от 10 мес до 29 лет, средняя выживаемость составляет около 12 лет.
К каким докторам следует обращаться если у Вас Первичный склерозирующий холангит:
Первичный склерозирующий холангит
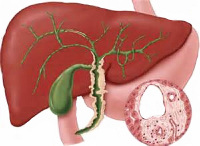
Первичный склерозирующий холангит (ПСХ) – хроническое заболевание печени, при котором происходит воспаление (а в последующем – развитие фиброза) внутри- и внепеченочных желчных протоков печени, приводящее к развитию вторичного билираного цирроза печени
Формы
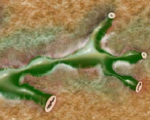
При ПСХ поражаются желчные протоки различного калибра, как внутри- так и внепеченочные. Изменения только внутрипеченочных желчных протоков наблюдаются у 20-28 % пациентов, изолированное поражение внепеченочных желчных протоков встречается редко.
Рисунок изменения желчных протоков при ПСХ (адаптировано http://www.mayoclinic.org/).
В настоящее время принято выделять особые формы ПСХ:
ПСХ мелких протоков
Перекрестные синдромы ПСХ с другими аутоиммунными заболеваниями печени
Аутоиммунный склерозирующий холангит
Группы риска
Типичный пациент с первичным склерозирующим холангитом — это молодой мужчина.
Наличие уже диагностированного воспалительного заболевания кишечника (язвенный колит или болезнь Крона) повышает риски развития ПСХ.
Симптомы ПСХ
Симптомы первичного склерозирующего холангита могут варьироваться от незначительных до выраженных. Начало заболевания может быть как внезапным, так и развиваться с течением времени.
К типичным симптомам ПСХ относят дискомфорт в животе, утомляемость, зуд, снижение массы тела и периодически — пожелтение кожных покровов.
Однако у части пациентов наблюдается длительное бессимптомное течение.
Диагностика ПСХ
Для диагностики различных форм ПСХ проводится лабораторное и инструментальное обследование. К лабораторному относятся:
Инструментальные методы диагностики ПСХ:
И уже при установленном диагнозе ПСХ — обязательным является оценка состояния кишечника методом фиброколоноскопии (ФКС) для исключения/выявления ВЗК и подбора терапии.
Лечение ПСХ
В лекарственной терапии ПСХ используются:
При наличии доминирующей стриктуры (сужения) желчных протоков необходимо обязательное исключение развития холангиокарциномы, возможно проведение хирургического лечения (балонная дилятация и стентирование желчного протока).
При развитии терминальной стадии с печеночно-клеточной недостаточностью, холангиокарциномы, тяжелых бактериальных холангитов — пациентам показана трансплантация печени.
10-летняя выживаемость после трансплантации печени составляет около 70%. Хотя у каждого 4ого пациента в трансплантате возможно повторное развитие ПСХ.
Прогноз
Средняя продолжительность жизни после постановки диагноза — 25 лет.
ПСХ требует постоянного динамического наблюдения в связи с быстрым прогрессированием, высоким риском осложнений.
Исходом ПСХ является развитие вторичного билиарного цирроза.
Но самыми грозными осложнениями ПСХ остаются развитие рака желчных путей и рака кишечника.
Склерозирующий холангит
Склерозирующий холангит – редкое хроническое заболевание желчных протоков, вызывающее нарушение оттока желчи, ее застой и повреждение клеток печени с дальнейшим развитием печеночной недостаточности. Патология длительно протекает без клинических проявлений. Основные симптомы: боль в области живота, желтуха, зуд, слабость, похудение. Диагностические мероприятия заключаются в проведении анализа крови и кала, УЗИ органов брюшной полости, МРПХГ, ЭРПХГ, биопсии печени. Лечение направлено на купирование симптомов, замедление патологического процесса и восстановление функций. Наибольший эффект дает трансплантация печени.
Общие сведения
Склерозирующий холангит – это воспалительное заболевание внутрипеченочных и внепеченочных желчных протоков, характеризующееся их склерозированием (рубцеванием) и нарушением оттока желчи. Сопровождается формированием цирроза печени, портальной гипертензии и печеночной недостаточности. Склерозирующий холангит встречается с частотой 1-4:100 000, хотя достаточно трудно судить о распространенности патологии, поскольку она длительно протекает бессимптомно. Кроме того, в большинстве случаев (до 80%) заболеванию сопутствует хроническая патология желудочно-кишечного тракта (язвенный колит, болезнь Крона и т. п.), признаки которой выступают на первый план. Именно это приводит к прогрессированию патологического процесса, нарастанию неблагоприятных симптомов и осложнений. Согласно статистике, заболеваемости склерозирующим холангитом подвержены мужчины в возрасте от 25 до 40 лет и женщины более старшего возраста. Не исключается возникновение болезни у детей, хотя в педиатрии ее регистрируют крайне редко.
Причины склерозирующего холангита
Выделяют первичный и вторичный склерозирующий холангиты. Причины возникновения первичного склерозирующего холангита до сих пор неизвестны. Ученые постоянно выдвигают различные гипотезы, но ни одна из них еще не подтверждена на 100%. Важную роль в развитии патологии играет наследственная предрасположенность в сочетании с нарушением работы иммунитета. Эта теория основана на статистических данных, которые зарегистрировали семейные случаи склерозирующего холангита и аутоиммунных заболеваний. Также выдвигается теория о негативном влиянии токсинов, бактерий и вирусов на желчные протоки.
Заболевание может развиться у любого человека, но есть ряд предрасполагающих факторов, повышающих риск появления патологии: возраст (чаще всего болеют люди старше 30 лет), пол (от заболевания в большей степени страдают мужчины), наличие болезни у родственников.
Вторичный склерозирующий холангит хорошо изучен, причинами его формирования могут быть токсическое повреждение протоков, тромбоз и нарушение работы печеночной артерии, постоперационные осложнения, камни в желчных путях, аномалии развития, цитомегаловирус и криптоспоридиоз при СПИДе, некоторые лекарственные препараты, холангиокарцинома.
Независимо от причин возникновения, патология вызывает нарушение работы желчных протоков и печеночную недостаточность. Воспаление желчных протоков приводит к тому, что они замещаются рубцовой тканью и спадаются, это ведет к нарушению оттока желчи, ее застою и обратному всасыванию в кровяное русло. Таким образом появляется желтуха. Застой желчи и повышение давления в желчных путях из-за нарушения ее оттока провоцируют необратимые изменения в печеночных клетках и их гибель, что проявляется печеночной недостаточностью.
Симптомы склерозирующего холангита
Длительное время склерозирующий холангит протекает бессимптомно, на ранних этапах заболевание можно заподозрить по нарушениям биохимического анализа крови (определяется изменение активности ферментов). При развитии дисфункции печени и рубцевания желчных путей появляются следующие признаки: боль в области живота, зуд, пожелтение слизистых оболочек, кожи и склеры глаз, повышение температуры тела, слабость и утомляемость, похудение.
Диагностика
Для подтверждения диагноза склерозирующего холангита гастроэнтеролог проводит сбор анамнеза и жалоб, внешний осмотр и дополнительные методы исследования: анализ крови, кала, ЭРПХГ, МРПХГ, УЗИ органов брюшной полости, биопсию печени.
Анализ крови позволяет выявить повышенную активность печеночных ферментов (АСТ, АЛТ). Во время анализа испражнений определяется изменение характеристик кала: он может быть светлым, дегтеобразным (из-за кровотечений), липким и жирным.
Лечение склерозирующего холангита
Лечение склерозирующего холангита направлено на замедление прогрессирования патологии, устранение неблагоприятных симптомов и осложнений. Ликвидировать клинические признаки можно путем назначения диеты (ограничение жиров, увеличение концентрации витаминов и кальция); при развитии гиповитаминозов показано внутривенное введение витаминных препаратов. Снизить кожный зуд можно при помощи урсодезоксихолевой кислоты и антигистаминных средств (хлоропирамин, цетиризин и др.).
При развитии бактериального холангита назначаются антибактериальные препараты (ампициллин, клиндамицин, цефотаксим и т. п.). Облегчить состояние пациентов могут желчесвязывающие средства (холестирамин).
Очень часто прибегают к хирургическим манипуляциям, которые помогают замедлить прогрессирование склерозирующего холангита и улучшить состояние пациентов. При обнаружении стриктур желчных протоков проводят баллонную дилатацию с целью расширения желчных путей; если это невозможно, то показано протезирование протоков или иссечение пораженных участков. Камни в желчных путях удаляют при эндоскопических операциях. Но эффективность этих манипуляций оценивается неоднозначно, так как они могут лишь замедлить прогрессирование болезни, а также нередко вызывают осложнения. Максимально возможные результаты дает трансплантация печени (особенно при циррозе и печеночной недостаточности). В 15-20% после пересадки печени возможно повторное развитие склерозирующего холангита.
Прогноз и профилактика
Специфической профилактики патологии нет. Но можно снизить риск ее появления, если своевременно лечить заболевания желчных путей, желчнокаменную болезнь, воспалительные процессы поджелудочной железы, а также проходить периодические медицинские осмотры в отделении терапии или гастроэнтерологии.
Что такое склерозирующий холангит
Первичный склерозирующий холангит
Первичный склерозирующий холангит (ПСХ) обычно описывается как «особый холестатический воспалительно-деструктивный синдром, включающий облитерацию и дилатацию билиарных протоков»… и т.д. В более универсальных терминах это означает, что при хроническом воспалении желчевыводящих протоков их функциональная ткань перерождается в соединительную (склерозирование), просветы сужаются или зарастают, – что, в свою очередь, приводит к застою желчи, растяжению стенок в местах скопления, резкому ограничению или прекращению ее подачи в двенадцатиперстную кишку. В процесс может вовлекаться также желчный пузырь и поджелудочная железа. Еще 40-50 лет заболевание считалось исключительно редким, детальное его изучение стало возможным лишь с совершенствованием методов неинвазивной диагностики. Заболеваемость в разных странах варьирует от 0,001% до 0,006%. Как правило, диагноз устанавливается в возрасте около 40 лет; примерно 2/3 заболевающих – мужчины.
Причины первичного склерозирующего холангита:
Этиопатогенетические механизмы неизвестны или, по крайней мере, изучены недостаточно. Установлено, что ПСХ статистически коррелирует с язвенными колитами, аутоиммунными нарушениями, целиакией, – и лишь у четверти больных склерозирующий холангит выступает как изолированное, самостоятельное заболевание. Выявлена также связь с наследственностью (гипотетически, при наличии предрасположенности процесс может запускаться, напр., инфекцией). Ведутся углубленные исследования т.н. вторичного склерозирующего холангита – заболевания с аналогичной клиникой и известными (в отличие от первичного) причинами, – а также других болезней схожей природы, т.е. есть надежда на разработку в ближайшем будущем подлинно этиопатогенетической терапевтической стратегии.
Как правило, ПСХ проявляется постепенным нарастанием следующих симптомов:
Склерозирующий холангит, осложненный коморбидными заболеваниями ЖКТ, конкрементами (камнями) в желчном пузыре или протоках, протекает, как правило, быстрее и тяжелее. Терминальной стадии присущи цирроз печени, асцит (водянка), портальная гипертензия, тяжелая печеночная недостаточность, риск злокачественных образований.
Диагностика склерозирующего холангита в НКЦ ОАО «РЖД»:
Диагностический процесс чаще начинается биохимическими пробами, результаты которых оказываются атипичными для других заболеваний печени и билиарного тракта (что и служит основанием предполагать ПСХ). В качестве подтверждающих методов используются:
Лечение склерозирующего холангита в НКЦ ОАО «РЖД»:
Первоочередными назначениями становятся, как правило, строгая диета и меры по купированию симптоматики желчного застоя. Кроме того, в лечении склерозирующего холангита применяются:
Замедлить склеротический процесс при позднем начале терапии, как правило, не удается. Применяют искусственное расширение и эндопротезирование желчных протоков, реконструктивные хирургические вмешательства (данные об эффективности противоречивы). В тяжелых случаях единственным реально эффективным лечением является трансплантация (пересадка) донорской печени, что само по себе является сложной проблемой во всех смыслах.
Прогноз осторожный: по статистике, с момента подтверждения диагноза ПСХ продолжительность жизни колеблется от 5 до 15 лет при высокой вероятности развития тяжелых осложнений.
Для получения подробной информации и записи на прием обращайтесь к нам по телефону контакт-центра: (495) 925-02-02 (круглосуточно)