Что такое слеза
Состав слезы
Состав слезы сложен: на 98-99% это вода, а 1-2% это неорганические электролиты и органические вещества, различные по своим химическим свойствам. По некоторым параметрам состав слезы близок к составу плазмы крови.
Слеза имеет не только сложный состав, но и сложную структуру, она включает в себя 3 слоя: липидный, водный и муциновый. Каждый из них играет свою роль.
Наружный, липидный слой:
В.В. Бржеский, Г.Б., Егорова, Е.А. Егоров «Синдром «Сухого глаза» и заболевания глазной поверхности, «Гоэтар-медиа», 2016 год, стр. 34-42
Функции слезы
Слеза выполняет важные функции для поддержания здорового состояния глаза человека 5 :
Функция увлажнения глазной поверхности (роговицы и конъюнктивы)
Анатомия слезного аппарата
1) слезная железа
находится под вернхе-наружным краем костной орбиты
выделяет слезу при плаче
2) добавочные слезные железы
находятся в коньюктиве хряща, по краю хрящевой пластинки совокупно с потовыми и сальными железами век участвуют в образовании слезной пленки
1) верхние и нижние слезные точки (внутренний угол глаза), в которыевпадает слезное озерцо
2) верхние и нижние слезные канальцы
4) новослезный канал, который открывается ответскием в пазухах носа
Офтальмология. Карманный справочник-атлас. Герхард К.Ланг. Перевод с английского под редакцией В.В. Нероева. Практическая медицина. Москва. 2009
1) Слезосекреторные органы: слезные железы
Слезные железы человека начинают полноценно функционировать примерно спустя 2 месяца после рождения. С возрастом наблюдается постепенное угасание функции слезной железы. Различают главные и добавочные слезные железы.
Главные слезные железы – парный орган, который активизируется рефлекторно при механическом раздражении роговоцы и конъюнктивы (инородными телами, раздражающими химическими веществами), а также при психоэмоциональных состояниях (плаче) и, в отличие от добавочных слезных желез, не участвуют в постоянном образовании слезной пленки. Напротив, постоянное увлажнение и питание глазной поверхности обеспечивают добавочные слезные железы.
Т.о. в формировании слезной пленки принимают участие:
А) добавочные железы, продуцирующие водный слой слезы
Б) мейбомиевые железы, а также мелкие сальные и потовые железы, продуцирующие липидные слой
В) бокаловидные клетки и железы Манца, вырабатывающие муцин
2) слезоотводящие органы
Кроме слезных желез, в систему слезного аппарата входят слезоотводящие органыкоторые выводят слезную жидкость из конъюнктивальной полости. Видимые (наружные) и внутренние слезоотводящие органы способствуют поддержанию слезной пленки в состоянии нормы.
Заболевания слезных органов
Заболевания слезных органов могут иметь самую разнообразную природу и последствия.
К наиболее распространенным заболеваниям слезоотводящих путей можно отнести 5 :
1) Дакриоцистит – это воспаление слезного мешка, развивающаяся в результате сужения носослезного канала. Как правило, процесс односторонний, может носить как острый так и хронический характер, часто развивается у новорожденных.
2) Каналикулит – воспаление слезного канальца
3) Опухоли слезного мешка
Среди заболеваний, связанных с нарушением продукции слезы, наиболее часто встречаются 5 :
1) Сухой кератоконъюнктивит, иначе синдром «сухого глаза»
2) Дакриоаденит – это воспаление слезной железы, может быть острым и хроническим, сопровождается болезненностью в области слезной железы
3) Опухоли слезной железы
К группам риска относятся пользователи контактных линз, офисные сотрудники, люди с повышенной зрительной нагузкой (водители, геймеры), люди 50+ и некоторые другие группы.
Основными симптомами данного заболевания можно считать 4 :
О причинах возникновения, факторах риска, особенностях развития синдрома «сухого глаза» можно прочитать здесь
Если у Вас появились одна или несколько из вышеперечисленных жалоб, необходимо обратиться к офтальмологу, только он сможет поставить точный диагноз и назначить эффективное лечение.
Для того чтобы узнать, какие глазные капли могут помочь при синдроме «сухого глаза» и способствовать устранению неприятных симптомов, пройдите тест «Что могло бы подойти именно Вам»
Симптоматика, диагностика и лечение каждого из вышеперечисленных заболеваний различна. Точный диагноз при этом может поставить только врач, он же назначит подходящее лечение. При возникновении любых жалоб, связанных со зрением необходимо срочно обратиться к офтальмологу. Берегите зрение и будьте здоровы!
Слезная пленка
Постоянно присутствующая в конъюнктивальной полости слезная жидкость, распространяясь по поверхности роговицы, формирует слезную пленку. В норме объем слезной жидкости в конъюнктивальной полости составляет 5-6 мкл. Распределяясь по глазной поверхности, слезная пленка образует слой определенной толщины, величина которого, в совокупности с толщиной роговицы, относительно постоянна и зависит от функционального состояния МЖ, ширины глазной щели и скорости испарения слезы, поэтому может колебаться в довольно широких пределах – от 6 до 12 мкм. В ряде исследований указывается, что слёзная плёнка в норме состоит в основном из воды и муцина и может быть толщиной 40 мкм. В слезной жидкости выделено около 100 видов белков.
Функции слёзной плёнки
Строение слёзной плёнки

Липидный слой представляет собой самый поверхностный слой слёзной плёнки, который продуцируется мейбомиевыми железами, расположенными в тарзальных пластинках век, а также железистыми клетками конъюнктивы Цейса и Молля. Толщина липидного слоя варьирует в пределах 70-100 нм. Доказано, что липидный слой имеет 3 подслоя: наружный подслой – это неполярные липиды, которые контактируют с воздухом и состоят из длинных цепей воска и сложных эфиров, средний подслой, состоящий из длинных цепей липидов и эфиров стеролов и связывающий наружный и внутренний подслои, и внутренний подслой – полярные липиды, которые захватывают воду и удерживают липиды на поверхности водянистой части слёзной плёнки. Именно за счет полярных липидов липидная пленка удерживается на поверхности слёзной плёнки.
Липидный слой уменьшает испарение водного компонента на 5-10%, и увеличивает вязкость слезы, что обеспечивает смазывание век выделяющимся секретом при моргании. Увеличение концентрации полярных липидов в липидном слое приводит к ускорению разрыва слёзной плёнки. К основным функциям липидного слоя относят замедление испарения, обеспечивание «герметизирующей» перемычки между краями век во время сна, создание гладкой оптической поверхности, предотвращения загрязнения, обеспечивание барьера от секрета кожных сальных желез; снижение напряжение поверхности слёзной плёнки.
Водянистый слой – имеет толщину 7-10 мкм, синтезируется основной слёзной железой, добавочными слёзными железками конъюнктивы Краузе и Вольфринга. Водянистый слой составляет 98% от всего объема слёзной плёнки. В его состав входят растворимые в воде электролиты и мукопротеины, факторы бактериологической и иммунной защиты, ферменты, а также различные метаболиты. Водянистый слой выполняет функцию снабжения роговицы кислородом, а также, благодаря содержащимся в нем лизоциму и антителам, является важным компонентом антимикробной защиты. В состав водянистого слоя входят также иммуноглобулины – Ig A, Ig М, Ig G, Ig Е.
Муциновый слой. Муцин формирует слой на поверхности роговицы, образуя гидрофильную прокладку, на которой лежит водянистый слой. Это раствор гликопротеинов, представляющих собой карбогидратпротеиновые комплексы, содержащие гексозамины, гексозы и сиаловые кислоты. Благодаря высоким адгезивным свойствам муцинового слоя осуществляется одна из важных функций слёзной плёнки – равномерное и сбалансированное покрытие поверхности эпителия роговицы. При этом трансмембранный муцин MUC1 способствует распределению гелеобразующего муцина MUC5, который, в свою очередь, связан с растворимым муцином MUC7, образующим совместно с водянистым слоем слёзной плёнки единый водянисто-муциновый слой. Снижение продукции трансмембранного муцина приводит к дестабилизации слёзной плёнки появляются не смоченные слезой участки роговицы, развивается синдром сухого глаза.
Как восстановить слезную пленку
Слезная пленка – слой влаги на глазном яблоке, делающий идеально гладкой его поверхность. Это тончайшее образование – неотъемлемая часть в сложном природном механизме увлажнения глаза, которая имеет к тому же другие важные функции:
При каждом моргании происходит обновление – пленка смахивается веками и немедленно восстанавливается.
Содержание
Почему происходит быстрое испарение слезы и разрыв слезной пленки
В определенных ситуациях слезы быстро улетучиваются с глазной поверхности или происходят нежелательные изменения в их составе, из-за чего разрывы полноценно не восстанавливаются.
В наше время в экономически развитых странах такая проблема становится все более распространенной.
Отчасти это связано с изменениями образа жизни (чрезмерные зрительные нагрузки из-за компьютеризации многих видов деятельности, популярность коррекции зрения линзами и методами лазерной хирургии), а отчасти – со старением общества, поскольку с возрастом уменьшается содержание воды в тканях, и развивается сухость слизистых оболочек и кожи.
Слезная пленка страдает и по другим причинам, а именно из-за:
Эти причины могут привести к развитию Синдрома/Болезни Сухого Глаза.
К чему приводит неполноценность слезной пленки?
Зрительная усталость, чрезмерное слезотечение, жжение, зуд, покраснение, ощущение песчинки – такие признаки характерны для сухости глаз при нарушении целостности слезной пленки, которые объясняются Синдромом/Болезнью Сухого Глаза (ССГ/БСГ).
На ранней стадии, при полноценном отдыхе, эти симптомы могут исчезнуть.
Однако со временем, если не принимать никаких мер, зрительный дискомфорт становится постоянным, могут ухудшиться острота зрения, развиться сопутствующие воспалительные заболевания век, микроповреждения роговицы…
Чтобы не допустить такого развития событий, при возникновении любых жалоб на зрение обязательно обращайтесь к офтальмологу, не занимайтесь самолечением – это опасно для вашего здоровья.
Структура слезной пленки
Известно, что эта тончайшая структура состоит из трех слоев:
Липиды (жиры) вырабатываются мейбомиевыми железами, расположенными в веках, и высвобождаются при моргании. Липиды препятствует слишком быстрому испарению слез и одновременно гарантируют, что они не потекут по краю века, а останутся в контакте с поверхностью глаза. Дисфункция мейбомиевых желез – частая причина неполноценности слезной пленки и развития ССГ.
Водный – вырабатывается слезной железой и кровеносными сосудами оболочки, покрывающей белую часть склеры (конъюнктивы); содержит много биологически активных веществ. Нарушение функции слезной железы характерно для ее врожденного недоразвития, травм и повреждений, для определенных хронических заболеваний (болезни/синдрома Шегрена), нарушений функции щитовидной железы, поражении черепных нервов, и др.
Слой муцина (слизи) производится мельчайшими железами конъюнктивы и бокаловидными клетками. Когда они не работают должным образом, нарушается контакт пленки с поверхностью глаза, и в результате могут появиться сухие пятна на роговице. Муцин удерживает и равномерно распределяет водный слой по поверхности глаза. Этот слой особенно страдает у пользователей контактными линзами.
В норме выработка компонентов водной пленки происходит активно при бодрствовании, а во время сна значительно уменьшается.
Чтобы слезная пленка выполняла свою задачу, необходимо, чтобы все ее слои были полноценными. Нарушения в каком-то одном слое приводят к неполноценности всей структуры. Этим объясняется, например, почему при Синдроме Сухого Глаза нередко бывает излишнее выделение слезы. Дело в том, что при уменьшении содержания липидов и/или муцина слезные железы какое-то время продолжают секрецию воды, и слезы непроизвольно текут. Такая нагрузка, однако, довольно быстро приводит к их истощению.
Поэтому, чтобы восстановить слезную пленку, необходимо учитывать особенности ее строения и функционирования.
Как восстановить слезную пленку?
Специалисты решают эту задачу, отталкиваясь от ее структуры, от состояния век, роговицы, конъюнктивы, от общего здоровья.
Для правильной диагностики и эффективного лечения обязательно обращайтесь к врачу. В настоящее время в арсенале офтальмологов есть специальные диагностические тесты, позволяющих оценить качество и количество слезы, и действенные лечебные методики.
Чтобы восстановить слезную пленку, необходимо, в первую очередь, помнить о тех факторах, которые приводят к ее повышенному испарению и оберегать от них глаза.
Для сохранения здоровья зрения важно придерживаться простых правил:
Действенной помощью глазам при всех негативных факторах, вызывающих повышенное испарение слезы, является применение специальных увлажняющих капель, в составе которых нет консервантов.
Теалоз® Дуо, слезозаменитель, стерильные без консервантов увлажняющие капли, в своем составе имеют два основных действующих вещества – гиалуроновую кислоту и трегалозу. Действие молекулы гиалуроновой кислоты направлено на удержание влаги на глазной поверхности, а трегалозы – на ее защиту от сухости.
Важно иметь капли при себе и закапывать сразу же при возникновении зрительного дискомфорта в соответствии с инструкцией.
Теалоз® Дуо мгновенно обеспечивает комфорт, имеет отличную переносимость (в редких случаях возможно легкое раздражение глазной поверхности), не требует специальных условий хранения.
Болезни слезной пленки — наиболее частая причина обращения пациентов к офтальмологу. Болезни слезной пленки или болезнь «сухого глаза»?
Полунин Г.С., Полунина Е.Г.
ФГБУ «НИИГБ» РАМН, Москва
Рези, боли, чувство инородного тела, песка в глазах, а также неустойчивое (флюктуирующее) зрение – это типичные жалобы пациента с болезнью «сухого глаза» (БСГ) при неполноценной слезной пленке. Ощущения пациента часто бывают очень изнурительными, а назначаемое лечение при этом неэффективно, что заставляет его обращаться к врачу многократно. Офтальмологи порой недооценивают эти жалобы пациента и связывают их с личностными особенностями больного и часто направляют его на консультацию к невропатологу или даже к психиатру. Однако своевременная диагностика болезни «сухого глаза» и назначение адекватной терапии, включающей терапевтическую гигиену век с теплыми компрессами и самомассажем век, соблюдение зрительного режима – увеличение числа морганий, регулярные перерывы в процессе зрительной работы, слезозаместительная терапия, назначение противовоспалительной терапии при наличии показаний позволяют купировать жалобы пациентов и значительно улучшить качество их жизни.
В последние годы пациенты все чаще обращаются к офтальмологам с жалобами на дискомфортные ощущения в глазах и/или слезотечение. После осмотра и обследования, врач ставит диагноз «сухой глаз». У пациента возникает правомерный вопрос – почему «сухой глаз», ведь слезы же «текут ручьем»?!
Впервые термин «сухой глаз» или «сухой кератоконъюнктивит» был предложен шведским офтальмологом Sjogren в 1933 году как один из триады признаков (ревматоидный артрит, ксеростомия, сухой кератоконъюнктивит) описанного им заболевания, названного впоследствии его именем. Sjogren установил закономерность сочетания сухости глаз и полости рта с полиартритом, и подчеркнул значение сухого кератоконъюнктивита как местного признака системного заболевания. Именно эти исследования стали началом углубленного изучения этого патологического состояния.
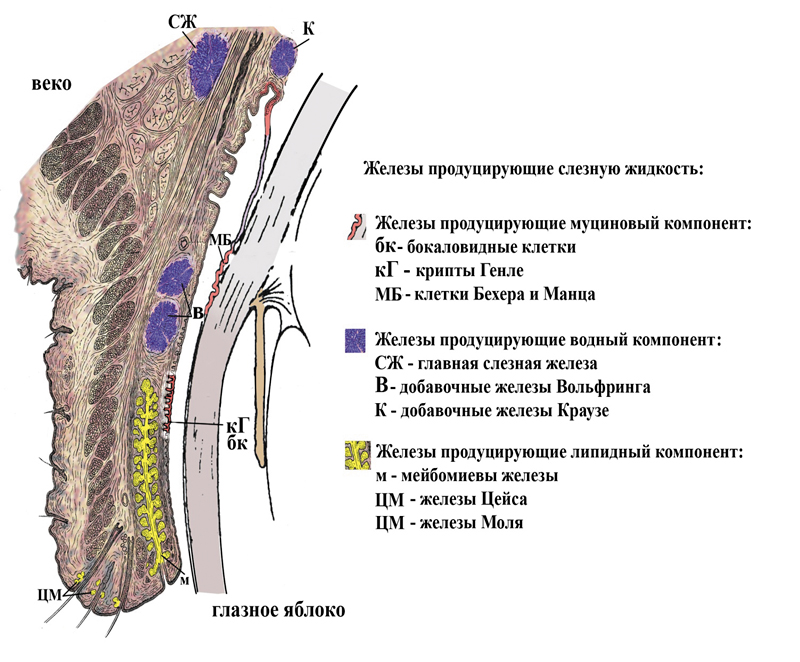
Работы Холли и Лемпа (1977) легли в основу концепции о трехслойной структуре слезной пленки и патогенеза развития синдрома «сухого глаза» (рис. 1).
Рис. 1. Железы и железистые структуры, участвующие в образовании
слезной жидкости (Полунин Г.С., Полунина Е.Г., 2007)
Первоначально предполагалось, что развитие синдрома «сухого глаза» (ССГ) связано только с уменьшением объема продукции слезной жидкости, и именно поэтому термин «сухой глаз» отражал суть процесса и соответствовал клинической картине. В последующих многочисленных исследованиях различных авторов было показано многообразие этиологических факторов возникновения ССГ. Это, в первую очередь, блефариты и блефароконъюнктивиты, при которых объем водного компонента слезной пленки не уменьшается, а нестабильность слезной пленки может быть обусловлена нехваткой липидов или муцина.
Многие годы большая часть исследований была посвящена изучению сухости глаза при тяжелейшей иммунной патологии – синдроме Сьегрена. И только десятилетия спустя выяснилось, что пациентов с уменьшением объема слезной жидкости, являющегося следствием аутоиммунного процесса, гораздо меньше (2-5%), чем пациентов, у которых изменение слезопродукции развивается на фоне нарушения секреции муцина и липидов (84-92%), связанных с изменением условий окружающей среды, повышенной зрительной нагрузкой, изменением питания.
Следует отметить, что у пациентов с нарушением секреции муцина (который продуцируется бокаловидными клетками конъюнктивы и роговицы, криптами Генле и клетками Бехера и Манца) и особенно липидов (продуцирующихся в основном мейбомиевыми железами, расположенными в толще век) далеко не всегда снижен объем слезопродукции. Однако ввиду разбалансированности состава слезной жидкости нет условий для формирования стабильной слезной пленки, которая может выполнять защитную, оптическую и трофическую функции.
Слезная пленка является первым барьером на пути агрессивных внешних факторов. Она играет защитную роль посредством бактерицидных и очищающих свойств, препятствует развитию инфекций и удаляет пылевые частицы, предупреждает от повреждения мелкими инородными телами роговицу.
Покрывая поверхность роговицы, слезная пленка выполняет оптическую функцию. Для нормального функционирования роговицы как оптической линзы, ее поверхность должна быть идеально гладкой, сферичной, прозрачной. Это возможно только при том условии, если поверхность эпителия будет увлажнена, поскольку даже локальное высыхание эпителиальной выстилки в пределах 0,3 мкм2 по площади и 0,5 мкм в глубину способно нарушить зрительное восприятие. Влажность и гладкость поверхности роговицы обеспечивается прекорнеальной слезной пленкой при ее равномерном перераспределении по всей поверхности роговицы за счет мигательных движений век.
Слезная жидкость выполняет трофическую функцию: поверхность конъюнктивы и роговицы покрыта многослойным неороговевающим эпителием, который при нормальных условиях увлажняется слезной жидкостью. Это особенно важно для осуществления питания и оксигенации бессосудистой роговой оболочки.
В результате нарушений качества слезной пленки развиваются патологические процессы, сокращается время ее разрыва. В норме слезная пленка сохраняет сферичность при открытых веках не менее 10 секунд. При разрыве слезной пленки роговица «оголяется» и срабатывает рефлекторная дуга – роговичный рефлекс. Основная слезная железа впрыскивает в конъюнктивальную полость небольшой объем слезы, а моргания век ее равномерно распределяют по поверхности глаза, формируя на следующий короткий период слезную пленку. При недостатке слезы пациенты отмечают «сухость» глаза, а при поступлении ее из слезной железы в достаточном объеме глаз становится влажным и может отмечаться слезотечение. Учитывая возникающее несоответствие жалоб пациентов и клинической картины (ведущей жалобой является слезотечение), с одной стороны, и названием заболевания – болезнь «сухого глаза», с другой стороны, нам кажется логичным заменить название «болезнь «сухого глаза» на термин «болезни слезной пленки», который более объективно отражает суть патологического процесса – нарушение качества слезной пленки, сокращение времени ее разрыва (менее 10 секунд).
Болезни слезной пленки (БСП) – это многофакторные заболевания слезной пленки и поверхности глаза, которые вызываются негативным воздействием внешних и внутренних факторов на поверхность глаза и, в первую очередь, на слезообразующие железы, вследствие чего нарушаются стабильность слезной пленки и ее функции – защитная, трофическая и оптическая. Болезни слезной пленки сопровождаются дискомфортными ощущениями в глазах и потенциальной возможностью снижения зрения.
Классификация болезней слезной пленки
Особое место занимает классификация, основанная на патогенетическом признаке, утвержденная на международном конгрессе, посвященном ССГ, так как именно она отражает механизм развития болезни. Согласно этой рабочей классификации, выделяют две основные формы болезни «сухого глаза». Первая – вододефицитная форма, и вторая – эвапоративная (испарительная), эвапорация – испарение (DEWS Report: A.Mission Completed. Ocul Surf. 2007).
Вододефицитная форма включает болезни слезной пленки, ассоциированные с синдромом Сьегрена и другими видами иммунной патологии. При этих формах нарушения функций слезной пленки происходят из-за воспалительных повреждений основной слезной железы и добавочных слезных желез. При этом резко уменьшается секреция водного компонента слезной пленки. Слезная пленка становится очень тонкой и не способна равномерно покрывать поверхность глаза, следовательно не может выполнять свои функции. В итоге это приводит к возникновению дискомфортных ощущений у пациента, снижается зрение и развиваются дефекты в роговице.
Эвапоративная форма болезни «сухого глаза», согласно международной рабочей классификации, связана с повышенной испаряемостью слезы с поверхности глаза, обусловленной неполноценностью поверхностного липидного слоя слезной пленки. Чаще всего это бывает связано с дисфункцией мейбомиевых желез. К этой форме отнесены также случаи, связанные с пониженной влажностью воздуха в окружающей среде, с повышенной зрительной работой, например, работой на компьютере, вследствие чего сокращается число морганий век в минуту. Это связано с тем, что акт моргания участвует в таких процессах, как выброс компонентов базальной секреции слезы, поддержание постоянства температуры глаза, формирование слезной пленки, обеспечивает нормальный отток слезы и очищает поверхность глаза.
К эвапоративной форме международная комиссия отнесла и случаи, в которых причиной нарушения слезопродукции является применение глазных капель с консервантами, включая бензалконий хлорид, который разрушает муциновый слой слезной пленки, обеспечивающий ее сцепление с эпителием роговицы. Повреждение муцин-секретирующих клеток (бокаловидных клеток конъюнктивы и эпителия роговицы) происходит и в процессе ношения контактных линз, о чем свидетельствует их витальное окрашивание. На наш взгляд, это самостоятельная форма болезни слезной пленки – муцинодефицитная, связанная с деструкцией одного из слоев слезной пленки – муцинового.
Таким образом, мы выделяем третью форму БСП – муцинодефицитную, связанную с поражением муцинового слоя слезной пленки. Эвапоративную (испарительную) форму БCП, связанную с поражением липидного слоя, исходя из структуры слезной пленки логично назвать липодефицитной формой, тем самым связывая название с объектом патологических изменений в слоях слезной пленки.
Итак, при болезни слезной пленки мы выделяем три основные ее формы:
– липодефицитная форма, при которой нарушена структура поверхностного липидного слоя. Эта форма наблюдается при дисфункции мейбомиевых желез, при болезнях век – мейбомиитах, блефаритах различной этиологии, включая аллергические, инфекционные и демодекозные;
– вододефицитная форма, при которой отмечается дефицит внутреннего водного слоя слезной пленки, который обусловлен поражением основных слезных желез, чаще всего это иммуноопосредованные заболевания, включая синдром Сьегрена;
– муцинодефицитная форма, при которой нарушена структура муцинового слоя слезной пленки и она не может обеспечить ее сцепление с поверхностью глаза и, в частности, с роговицей. Эта форма развивается при поражениях бокаловидных клеток конъюнктивы и эпителиальных клеток роговицы и конъюнктивы, которые часто развиваются при ношении контактных линз, при инстилляциях глазных капель с токсическими консервантами и при приеме пациентами некоторых медикаментов.
Конечно, клинические проявления болезней слезной пленки более сложны, а диагностические тесты на сегодняшний день пока недостаточно совершенны для точной дифференцировки каждой из этих форм, особенно муцинодефицитной. Нарушение структуры одного из слоев может провоцировать развитие нарушений в других слоях пленки, и поэтому они часто встречаются в комбинации. Тем не менее они существуют, и актуальной задачей является определение их диагностических критериев. Изменения продукции слезы неразрывно связаны с воспалительными процессами поверхности глаза – «красный глаз», поэтому диагностика этих заболеваний должна проводиться комплексно и включать анализ всех аспектов, связанных с изменением слезной пленки.
Диагностика болезни слезной пленки
В современных условиях проблема сухости глаза стоит особенно остро, это связано с резким ухудшением экологии окружающей среды и чрезвычайно возросшей зрительной нагрузкой, обусловленной стремительным техническим прогрессом, сопряженным с необходимостью пользования компьютерной техникой, контактной коррекцией зрения и широким распространением кераторефракционных операций.
Диагностика болезни слезной пленки начинается с выяснения жалоб пациента и сбора анамнеза, который зачастую в постановке диагноза «синдром «сухого глаза» играет ключевую роль.
Жалобы пациентов:
• чувство жжения в глазах;
• ощущение сухости в глазах;
• покраснение глаз;
• зуд в области глаз;
• чувство инородного тела в глазах;
• ощущение утомления глаз, особенно при работе за компьютером;
• отек и покраснение в области век;
• неустойчивое «флюктуирующее» зрение (за счет нарушения слезной пленки, и, как следствие, потери гладкой рефракционной поверхности);
• слезотечение;
• светобоязнь;
• повышенная чувствительность к табачному дыму.
При сборе анамнеза очень важно обращать внимание на условия, в которых появляются или усиливаются вышеперечисленные жалобы, а также на наличие факторов риска.
Факторы риска развития синдрома «сухого глаза»:
• работа в офисных помещениях и длительные поездки в автомобиле (кондиционированный воздух, мониторное излучение);
• возраст пациентов старше 45 лет;
• наличие в анамнезе системных заболеваний (ревматоидные заболевания, заболевания щитовидной железы, герпес, мононуклеоз, операции на тройничном нерве и др.);
• наличие в анамнезе травм, ожогов, глазных операций и воспалительных заболеваний глаз (блефариты, конъюнктивиты, кератиты и др.);
• применение лекарственных средств (бета-блокаторы, анальгетики, антихолинергические препараты, антидепрессанты, пероральные контрацептивы, эстрогены, антимигренозные препараты и др.);
• ношение контактных линз;
• работа в условиях повышенного воздействия вредных факторов внешней среды (сухого воздуха, теплового излучения, пыли, газов или паров растворителей);
• воздействие табачного дыма, плавание в хлорированной воде. Таким образом, все факторы риска можно условно подразделить на внешние и внутренние.
После сбора и анализа данных анамнеза необходимо проведение биомикроскопического обследования, в ходе которого особое внимание стоит обратить на наличие признаков синдрома «болезни слезной пленки».
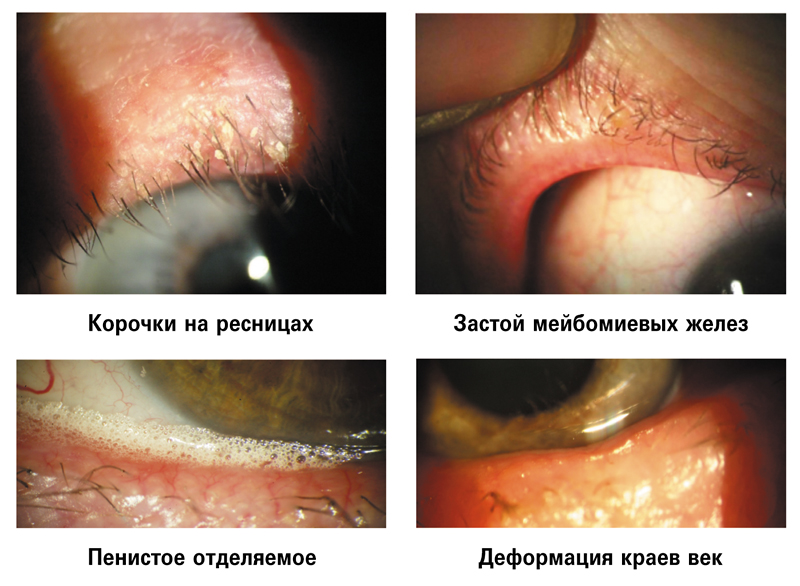
Биомикроскопические признаки БСП:
• состояние век (телеангиоэктазии, эритема на коже век, дисфункция мейбомиевых желез, твердые пробки в их протоках, пенистые выделения, отек, гиперемия и деформация краев век (рис. 2).
Рис. 2. Биомикроскопические признаки болезни слезной пленки
В норме слезная пленка способна при открытых веках сохранять сферичность в течение 10-15 секунд, после чего происходит ее разрыв. Восстановление сферичности слезной пленки происходит при моргании. Число морганий при нормальной слезной пленке не должно быть меньше 10-15 в минуту. При изменении ее качества, за счет нарушения в отдельных слоях, время сохранения сферичности может сокращаться до 1-2 секунд, и для восстановления ее целостности требуется не менее 60 морганий в минуту. При современном ритме жизни и зрительной нагрузке – это невозможно. В современных условиях, при очень высокой зрительной нагрузке, число морганий в минуту резко сокращается. И очень часто происходит дисбаланс между разрывом прероговичной слезной оболочки и восстановлением ее сферичности. Роговица «оголяется», ее поверхностные нервы очень чувствительны и после этого реагируют даже на соприкосновение с воздухом, который в свою очередь усиливает испарение и вызывает болезненные ощущения в глазу и окружающих областях. Более того, из-за нарушения сферичности при разрыве слезной оболочки пациенты отмечают нарушение зрения, которое становится флюктуирующим. На короткие промежутки времени оно становится ясным, но вдруг снова все предметы видятся как через «неровные круги воды». Это пугает пациентов. Они в тревоге обращаются к офтальмологам, а те часто не могут разобраться в чем причина, направляют этих пациентов к невропатологам или даже психиатрам. Хотя причина таких нарушений – чисто офтальмологическая. В слезе обнаружены липиды практически всех основных типов, в подавляющем большинстве это триглицериды, эфиры холестерина, и в меньшем количестве диглицериды, моноглицериды, свободные жирные кислоты, холестерол и фосфолипиды. При этом холестерол содержится в количестве 200 мг%, так же как и в крови, и поступает в кровь в составе α- и β-липопротеинов. При нормальной температуре тела все фракции липидов, секретируемых мейбомиевыми железами, находятся в жидком состоянии и легко эвакуируются на маргинальные края век. Однако некоторые фракции липидов становятся твердыми при температуре 35,8° по Цельсию. Температура краев век в норме не превышает 36,0°, а при открытых веках, при снижении числа морганий в минуту, температура краев век может снижаться до 34,4° и ниже. Снижение температуры краев век приводит к образованию пробок в устьях и протоках мейбомиевых желез и нарушению эвакуации секрета наружу. Застой циркуляции секрета является благоприятным условием для развития клещей и инфекций. Для устранения условий, способствующих образованию пробок в мейбомиевых железах, необходимо соблюдать определенные гигиенические меры:
1) соблюдать зрительный режим работы и не ограничивать число морганий в минуту;
2) очищать края век с помощью специальных средств (блефарошампуня, блефарогелей, блефаролосьона и блефаросалфеток);
3) делать согревающие компрессы на веки для разжижения секрета в протоках мейбомиевых желез;
4) проводить массаж век для эвакуации секрета.