Холестаз
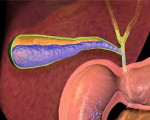
Холестаз – это клинико-лабораторный синдром, характеризующийся повышением в крови содержания экскретируемых с желчью веществ вследствие нарушения выработки желчи либо ее оттока. Симптомы включают кожный зуд, желтушность, запоры, привкус горечи во рту, болезненность в правом подреберье, темный цвет мочи и обесцвечивание кала. Диагностика холестаза заключается в определении уровня билирубина, ЩФ, холестерина, желчных кислот. Из инструментальных методов используют УЗИ, рентгенографию, гастроскопию, дуоденоскопию, холеграфию, КТ и другие. Лечение комплексное, назначаются гепатопротекторы, антибактериальные лекарственные средства, цитостатики и препараты урсодезоксихолевой кислоты.
МКБ-10
Общие сведения
Причины холестаза
Этиология и патогенез холестаза определяются множеством факторов. По данным современной гастроэнтерологии, в возникновении холестаза ведущее значение имеет повреждение печени вирусного, токсического, алкогольного и лекарственного характера. Также в формировании патологических изменений существенная роль отводится:
Патогенез
В основе проявлений синдрома холестаза лежит один или несколько механизмов: поступление составляющих желчи в кровеносное русло в избыточном объеме, уменьшение или отсутствие ее в кишечнике, действие элементов желчи на канальцы и клетки печени. В результате желчь проникает в кровь, обусловливая возникновение симптомов и поражение других органов и систем.
Классификация
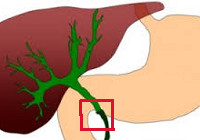
В зависимости от причин выделяют две основные формы: внепеченочный и внутрипеченочный холестаз.
В зависимости от характера течения холестаз делят на острый и хронический. Также данный синдром может протекать в безжелтушной и желтушной форме. Дополнительно выделяют несколько типов: парциальный холестаз – сопровождается снижением секреции желчи, диссоцианный холестаз – характеризуется задержкой отдельных компонентов желчи, тотальный холестаз – протекает с нарушением поступления желчи в двенадцатиперстную кишку.
Симптомы холестаза
При данном патологическом синдроме проявления и патологические изменения обусловлены избыточным количеством желчи в гепатоцитах и канальцах. Степень выраженности симптомов зависит от причины, которая вызвала холестаз, тяжести токсического поражения клеток печени и канальцев, обусловленного нарушением транспорта желчи.
Для любой формы холестаза характерен ряд общих симптомов: увеличение размеров печени, боли и ощущение дискомфорта в зоне правого подреберья, кожный зуд, ахоличный (обесцвеченный) кал, темный цвет мочи, нарушения процессов пищеварения. Характерной чертой зуда является его усиление в вечернее время и после контакта с теплой водой. Данный симптом влияет на психологический комфорт пациентов, вызывая раздражительность и бессонницу. При усилении выраженности патологического процесса и уровня обструкции кал теряет окраску до полного обесцвечивания. Стул при этом учащается, становясь жидким и зловонным.
Вследствие дефицита в кишечнике желчных кислот, которые используются для всасывания жирорастворимых витаминов (А, Е, К, D), в кале повышается уровень жирных кислот и нейтрального жира. За счет нарушения всасывания витамина К при затяжном течении заболевания у пациентов увеличивается время свертывания крови, что проявляется повышенной кровоточивостью. Недостаток витамина D провоцирует снижение плотности костной ткани, в результате чего больных беспокоят боли в конечностях, позвоночнике, спонтанные переломы. При длительном недостаточном всасывании витамина А снижается острота зрения и возникает гемералопия, проявляющаяся ухудшением адаптации глаз в темноте.
При хроническом течении процесса происходит нарушение обмена меди, которая накапливается в желчи. Это может провоцировать образование фиброзной ткани в органах, в том числе в печени. За счет увеличения уровня липидов начинается формирование ксантом и ксантелазм, вызванное отложением холестерина под кожей. Ксантомы имеют характерное расположение на коже век, под молочными железами, в области шеи и спины, на ладонной поверхности кистей. Эти образования возникают при стойком повышении уровня холестерина в течение трех и более месяцев, при нормализации его уровня возможно их самостоятельное исчезновение.
В некоторых случаях симптомы выражены незначительно, что затрудняет диагностику синдрома холестаза и способствует длительному течению патологического состояния – от нескольких месяцев до нескольких лет. Определенная часть пациентов обращается за лечением кожного зуда к дерматологу, игнорируя остальные симптомы.
Осложнения
Холестаз способен вызывать серьезные осложнения. При продолжительности желтухи более трех лет в подавляющем большинстве случаев формируется печеночная недостаточность. При длительном и некомпенсированном течении возникает печеночная энцефалопатия. У небольшого количества пациентов при отсутствии своевременной рациональной терапии возможно развитие сепсиса.
Диагностика
Консультация гастроэнтеролога позволяет выявить характерные признаки холестаза. При сборе анамнеза важно определение давности возникновения симптомов, а также степени их выраженности и связи с другими факторами. При осмотре пациента определяется наличие желтушности кожи, слизистых и склер различной степени выраженности. Также проводится оценка состояния кожи – наличие расчесов, ксантом и ксантелазм. Посредством пальпации и перкуссии специалист часто обнаруживает увеличение печени в размерах, ее болезненность.
Дифференциальная диагностика
При дифференциальной диагностике следует помнить, что синдром холестаза может встречаться при любых патологических изменениях печени. К таким процессам относятся вирусный и лекарственный гепатиты, холедохолитиаз, холангит и перихолангит. Отдельно стоит выделить холангиокарциному и опухоли поджелудочной железы, внутрипеченочные опухоли и их метастазы. Реже возникает необходимость дифференциальной диагностики с паразитарными заболеваниями, атрезией желчных протоков, первичным склерозирующим холангитом.
Лечение холестаза
Консервативное лечение
Консервативная терапия начинается с диеты с ограничением нейтральных жиров и добавлением в рацион жиров растительного происхождения. Это объясняется тем, что всасывание таких жиров происходит без использования желчных кислот. Лекарственная терапия включает назначение препаратов урсодезоксихолевой кислоты, гепатопротекторов (адеметионина), цитостатиков (метотрексата). Дополнительно применяется симптоматическая терапия: антигистаминные препараты, витаминотерапия, антиоксиданты.
Хирургическое лечение
В качестве этиотропного лечения в большинстве случаев используются хирургические методы. К ним относятся операции:
Отдельной категорией являются оперативные вмешательства при сужениях и камнях желчных протоков, направленные на удаление конкрементов. В реабилитационном периоде применяются физиотерапия и лечебная физкультура, массаж и другие методы стимуляции естественных защитных механизмов организма.
Прогноз и профилактика
Своевременная диагностика, адекватные лечебные мероприятия и поддерживающая терапия позволяют добиться у большей части пациентов выздоровления или стойкой ремиссии. При соблюдении профилактических мероприятий прогноз благоприятный. Профилактика заключается в соблюдении диеты, исключающей употребление острой, жареной пищи, животных жиров, алкоголя, а также в своевременном лечении патологии, вызывающей застой желчи и повреждение печени.
Токсическое поражение печени неуточненное (K71.9)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Примечание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Общие положения
Общепризнанная классификация отсутствует.
Для описания процесса используются стандартные параметры (тип, тяжесть, форма, течение, осложнения). В случае достоверного установления той или иной морфологической формы заболевания, она выходит на первый план при классификации, поскольку определяет прогноз. Тяжесть процесса может определяться индексами и шкалами, принятыми для других форм заболеваний печени, или комплексными шкалами.
Классификация МКБ-10
Этиология и патогенез
I. Основные группы токсических агентов (в зависимости от вида гепатотоксического действия)
2.1 Лекарства, которые были связаны со своеобразными реакциями гиперчувствительности:
2.2 Наркотики, которые были связаны со своеобразными реакциями гиперчувствительности:
2.3.Травяные препараты или средства альтернативной (народной) медицины, с которыми были связаны своеобразные реакции гиперчувствительности:
1. Яды биологического происхождения (токсины). Поражение развивается в основном при лечении травами, приеме биологически активных добавок или при контакте с ядовитыми животными и растениями в дикой природе. Наиболее часто описываются случаи отравления бледной поганкой и травяными препаратами, используемыми в народной медицине.
2. Промышленные и бытовые химикаты:
— растворители, используемые в химчистке (производные четыреххлористого углерода);
— вещества, используемые в производстве пластмасс (винилхлорида);
— гербициды и группа промышленных химических веществ, называемых «полихлорированные бифенилы».
3. Лекарства: обезболивающие и жаропонижающие лекарственные средства, продающиеся без рецепта (аспирин, парацетамол, ибупрофен, антибиотики, противотуберкулезные средства, стероиды, эстрогены, ингаляционные анестетики и прочие). В настоящий момент описано более сотни препаратов, которые могут вызывать лекарственное поражение печени.
III. Формы повреждения.
Холестатический синдром. Редко встречается при острых токсических гепатопатиях и менее выражен в сравнении с цитолитическим синдромом. В качестве исключения выступают отравления лекарственными препаратами, для которых типичен холестатический гепатоз (фенотиазины, противотуберкулезные и антитиреоидные препараты; андрогены и анаболические стероиды, сульфаниламиды и другие).
Гранулёма. Медикаментозные печеночные гранулёмы обычно связаны с образованием гранулём в других тканях и пациенты с токсическим гранулематозным поражением печени, как правило, имеют признаки системного васкулита и гиперчувствительности. Более 50 препаратов были описаны как средства, вызывающие токсический гранулематоз печени (включая аллопуринол, фенитоин, изониазид, хинин, пенициллин, хинидин).
Новообразования. Новообразования были описаны при длительном воздействии некоторых лекарств или токсинов. Гепатоцеллюлярная карцинома, ангиосаркома и аденомы печени наиболее часто были ассоциированы с винилхлоридом, комбинированными оральными контрацептивами, анаболическими стероидами, мышьяком, диоксидом тория (рентгеноконтрастным веществом).
Холестаз новорожденного
Холестаз новорожденного – это патологическое состояние, которое характеризуется нарушением секреции желчи, приводит к гипербилирубинемии и желтухе. Клинические проявления включают субиктеричность склер, пожелтение слизистых оболочек и кожи, гепатомегалию, задержку в физическом развитии, гиповитаминозы А, D, K, E. Диагностика холестаза новорожденного заключается в выявлении основного заболевания, лабораторной оценке работы печени, УЗИ, гепатобилиарном сканировании и биопсии печени. Лечение зависит от этиологического фактора и подразумевает рациональное питание, введение в рацион легкоусвояемых жиров, витаминотерапию или оперативное вмешательство.
МКБ-10
Общие сведения
Холестаз новорожденного – это гетерогенное состояние в педиатрии и неонатологии, которое проявляется нарушением выведения желчи с дальнейшим развитием гипербилирубинемии. Точную распространенность патологии установить тяжело, поскольку это состояние зачастую включают в структуру основного заболевания. Терапевтическая тактика и прогноз для жизни ребенка зависят от этиологического фактора холестаза новорожденного. Как правило, устранение ведущей патологии ведет к купированию холестатического синдрома. В тяжелых случаях может требоваться пересадка печени.
Причины
Все этиологические факторы холестаза новорожденного разделяют на внепеченочные и внутрипеченочные. Последняя группа включает в себя нарушения инфекционного, метаболического, генетического, аллоимунного или токсического происхождения.
Перечень внепеченочных факторов развития холестаза новорожденного включает в себя все нарушения, которые ухудшают отток желчи из печени. Наиболее распространенная причина – атрезия желчевыводящих путей. Чаще всего наблюдается у недоношенных детей. Иногда, помимо внепеченочного билиарного тракта, поражаются и внутрипеченочные желчные протоки. Точная этиология данного состояния неизвестна. Предположительно, развитие билиарной атрезии вызывают инфекционные заболевания матери во время беременности.
Патогенез
Пусковым механизмом появления клинических симптомов при холестазе новорожденного является нарушение экскреции прямого билирубина, провоцирующее повышение его уровня в крови – гипербилирубинемию. Это приводит к дефициту желчных кислот в системном кровотоке. Так как они отвечают за всасывание и транспорт жиров и жирорастворимых витаминов (А, D, K, E) в организме ребенка возникает их дефицит. Результатом становится недостаточная прибавка массы тела, гиповитаминозы, задержка физического и психомоторного развития.
Симптомы холестаза новорожденного
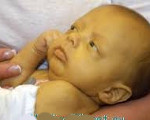
Клиника холестаза новорожденного развивается на протяжении первых 10-14 дней жизни ребенка. Первичные проявления – беспокойство, снижение аппетита, недостаточная прибавка массы тела и роста. Почти сразу возникает субиктеричность склер и слизистых оболочек, при дальнейшем нарастании гипербилирубинемии отмечается желтушность кожных покровов.
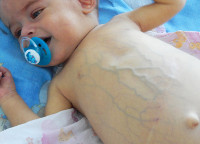
На этом фоне моча приобретает коричневый оттенок, а кал становится бесцветным (ахолическим). Постепенно увеличивается печень, что проявляется незначительным увеличением живота. Также при холестазе новорожденного отмечается хронический зуд, клинические проявления гиповитаминозов А, D, K, E.
Осложнения
При дальнейшем прогрессировании основного заболевания, приводящего к фиброзу печени, развивается портальная гипертензия. Она, в свою очередь, становится причиной асцита и кровотечений из варикозно расширенных вен пищевода. Исход варьируется от длительного доброкачественного течения до быстрого развития печеночной недостаточности и цирроза с летальным исходом уже на первом году жизни.
Диагностика
Диагностика холестаза новорожденного включает в себя сбор анамнестических данных, физикальное обследование ребенка, лабораторные и инструментальные методы исследования. При опросе родителей педиатр или неонатолог обращают внимание на все возможные этиологические факторы: заболевания матери во время беременности, генетические патологии, врожденные аномалии развития ребенка. При физикальном осмотре определяется дефицит массы тела и роста, желтушность склер, слизистых оболочек и кожи, гепатомегалия. Подтверждающая диагностика:
Лечение холестаза новорожденного
Консервативная терапия
Терапия при холестазе новорожденного включает в себя несколько моментов: полноценное лечение основного заболевания, насыщение рациона ребенка витаминами А, D, K, E и среднецепочечными жирными кислотами, применение урсодезоксихолевой кислоты. Большое количество витаминов возмещает их недостаточное всасывание в кишечнике. Среднецепочечные жирные кислоты способны всасываться в кровоток даже в условиях дефицита желчных солей при холестазе новорожденного, тем самым компенсируя дефицит триглицеридов в организме. Урсодезоксихолевая кислота является гепатопротектором и желчегонным средством, стимулирующим работу печени и желчевыводящих путей и купирующим гипербилирубинемию.
При подозрении на аллоиммунное происхождение холестаза новорожденного (даже при неподтвержденном диагнозе) показано введение внутривенных иммуноглобулинов или обменное переливание крови.
Хирургическое лечение
При подтвержденной атрезии желчевыводящих путей уже на 1-2 месяце жизни проводится портоэнтеростомия по методу Касаи. Данная операция значительно улучшает показатель выживаемости, однако в будущем приводит к частым рецидивирующим холангитам, стойкому холестазу и задержке в психофизическом развитии. На фоне быстро развивающегося цирроза печени необходима трансплантация органа.
Прогноз и профилактика
Профилактика холестаза новорожденного включает в себя антенатальную охрану плода, медико-генетическое консультирование семейных пар и планирование беременности, регулярное посещение женской консультации, полноценное прохождение всех необходимых анализов и исследований. Данные меры позволяют оценить риск развития генетических заболеваний еще до начала беременности и выявить опасные заболевания уже на ранних сроках.
Болезни печени, связанные с беременностью
Общая информация
Краткое описание
В данном протоколе рассматриваются следующие заболевания/состояния, связанные с беременностью:
· неукротимая рвота беременных;
· внутрипеченочный холестаз беременных;
· острая жировая дистрофия печени беременных;
· HELLP-синдром.
Внутрипеченочный холестаз беременных – доброкачественный холестаз неясной этологии, возникающий во втором и третьем триместрах (чаще после 30 недели), очень редко в первом триместре и характеризующийся зудом, который ощущается на любых участках тела, но чаще на подошвах и ладонях, особенно в ночное время.
Примечание*: Частота ВХБ: 1случай на 2000-6000 беременностей.
HELLP-синдром – жизнеугрожающее для матери и плода осложнение, возникающее во втором-третьем триместрах беременности и в послеродовом периоде, характеризующееся гемолизом, повышением активности печеночных ферментов, уменьшением количества тромбоцитов, и приводящее к развитию острой печеночной недостаточности, полиорганной недостаточности, ДВС-синдрому, разрывам печени и гематомам различной локализации. Аббревиатура HELLP включает: Нemolysis (гемолиз), Еlevated Liver enzymes (повышение активности печеночных ферментов), Low Plateles (уменьшение количества тромбоцитов).
Примечание*: Частота HELLP: 1-6 случаев на 1 000 беременных.
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| O21 | Чрезмерная рвота беременных | – | – |
| O21.1 | Чрезмерная или тяжёлая рвота беременных с нарушениями обмена веществ | – | – |
| O21.2 | Поздняя рвота беременных | – | – |
| О26.6 | Внутрипеченочный холестаз беременных | – | – |
| О26.6 | Острая жировая дистрофия печени беременных | – | – |
| O14.2 | HELLP-синдром | – | – |
| O80 | Роды одноплодные, самопроизвольное родоразрешение | – | – |
| O82.0 | Проведение элективного кесарева сечения. Повторное кесарево сечения БДУ | – | – |
| O82.1 | Проведение срочного кесарева сечения | – | – |
| O82.2 | Проведение кесарева сечения с гистерэктомией | – | – |
| O82.8 | Другие одноплодные роды путем кесарева сечения | – | – |
| O82.9 | Роды путем кесарева сечения неуточненного | – | – |
| O04 | Медицинский аборт | – | – |
Дата разработки протокола: 2016 год.
Пользователи протокола: ВОП, терапевты, гастроэнтерологи, акушеры-гинекологи, инфекционисты.
Категория пациентов: Беременные женщины.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация НРБ
| Симптомы | Легкая | Средняя | Тяжелая |
| Аппетит | умеренно снижен | выраженно снижен | отсутствует |
| Тошнота | умеренная | значительная | постоянная, мучительная |
| Саливация | умеренная | выраженная | густая вязкая |
| Частота рвоты (в сутки) | 3-5 раз | 6-10 раз | 11-15 раз и чаще (до непрерывной) |
| Частота пульса | 80-90 | 90-100 | свыше 100 |
| Систолическое АД | 120-110 мм.рт.ст. | 110-100 мм.рт.ст. | менее 100 мм. рт. ст. |
| Удержание пищи | в основном удерживают | частично удерживают | не удерживают |
| Снижение массы тела | 1-3 кг (до 5% от исходной массы) | 3-5 кг (1 кг в нед., 6-10% от исходной массы) | более 5 кг (2-3 кг в нед., более 10% исходной массы) |
| Головокружение | редко | у 30-40% больных (выражено умеренно) | у 50-60% больных (выражено значительно) |
| Субфебрилитет | норма | наблюдается редко | у 35-80% больных |
| Желтушность склер и кожи | отсутствует | у 5-7% больных | у 20-30% больных |
| Гипербилирубинемия | отсутствует | 21-40 мкмоль/л | выше 40 мкмоль/л |
| Сухость кожи | -/+ | ++ | +++ |
| Стул | норма | один раз в 2-3 дня | задержка стула |
| Диурез | 900-800 мл | 800-700 мл | менее 700 мл |
| Ацетонурия | отсутствует | периодически у 20-50% | у 70-100% |
| не было | 1 час и меньше | 2-3 часа | 4-6 часов | более 6 часов |
| 1 балл | 2 балла | 3 балла | 4 балла | 5 баллов |
| 7 или более раз | 5-6 раз (4) | 3-4 раза (3) | 1-2 раза (2) | не было |
| 5 баллов | 4 балла | 3 балла | 2 балла | 1 балл |
| Не было | 1-2 раза | 3-4 раза | 5-6 раз | 7 раз или больше времени |
| 1 балл | 2 балла | 3 балла | 4 балла | 5 баллов |
Оценка тошноты и рвоты во время беременности:
| Степень | Баллы |
| Легкая тошнот/рвота | ≤6 баллов |
| Умеренная | 7-12 баллов |
| Выраженная | ≥13 балов |
Факторами риска НРБ являются:
· НРБ в анамнезе;
· гипертиреоз;
· психические расстройства;
· СД;
· высокий ИМТ;
· плод женского пола;
· Нр-инфекция (требует дальнейшего изучения);
Классификация ВХБ: общепринятой классификации ВХБ не существует.
Факторами риска ВХБ являются:
· холестаз на фоне приема контрацептивов в анамнезе;
· семейный анамнез ВХБ;
· многоплодная беременность.
Классификация ОЖДБП: общепринятой классификации ОЖДПБ не существует.
Факторами риска ОЖДПБ являются:
· анамнез ОЖДПБ при предшествующей беременности;
· анамнез нарушения окисления ЖК и синдрома Reye у детей;
· старший возраст;
· многоплодная беременность;
· преэклампсия;
· плод мужского пола;
· низкий ИМТ;
· прием НПВП.
Классификация HELLP-синдрома: общепринятой классификации HELLP-синдрома не существует.
Факторами риска HELLP-синдрома являются:
· первородящие пациентки старшего возраста;
· наличие преэклампсии;
· многоплодная беременность;
· многоводие;
· семейный анамнез преэклампсии, сахарного диабета, артериальной гипертонии.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
При беременности происходит ряд нормальных физиологических и биохимических изменений (Таблица 1), которые следует иметь ввиду при интерпретации результатов обследования.
Анатомические, физиологические и биохимические изменения при нормальной беременности:
| Повышение | Снижение | Без изменений |
| · ОЦК, сердечный выброс; · ЩФ (за счет плацентарной функции); · Факторы свертывания; · 5’ нуклеотидаза | · Сократимость ЖП; · Hb; · Ht; · Мочевая кислота; · Альбумин; · Общий белок; · Антитромбин III | · Объем и размеры печени; · Печеночный кровоток; · АЛТ, АСТ; · ГГТП; · Билирубин; · ПВ |
| До беременности | 1 триместр | 2 триместр | 3 триместр | Послеродовый период |
| Предсуществующие | ХВГ, ПБЦ, ПСХ, АИГ, БВК, НАСГ, АСГ (в том числе ЦП в их исходе), синдром Бадда-Киари и другие сосудистые заболевания | |||
| Острые, не связанные с беременностью | ОВГ, ЖКБ с клиническими проявлениями, лекарственно-индуцированный гепатит, острый алкогольный гепатит | |||
| Связанные с беременностью | Неукротимая рвота беременных | — | — | — |
| — | (Пре) эклампсия –HELLP | |||
| — | — | Острая жировая дистрофия печени беременных | ||
| — | — | Внутрипеченочный холестаз беременных | — | |
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне: см. амбулаторный уровень.
Диагностический алгоритм: см. амбулаторный уровень.
Перечень основных и дополнительных диагностических мероприятий:
| Нозология | Перечень основных мероприятий | Перечень дополнительных мероприятий |
| НРБ | • ОАК+тромбоциты; • БАК: АЛТ, АСТ, билирубин, альбумин, электролиты (калий, натрий, хлор, магний); • КОС; • анализ мочи на определение кетоновых тел; • УЗИ ОБП; • ЭКГ | • глюкоза крови/мочи; • острофазовые показатели (СРБ); • БАК: панкреатическая амилаза; • НbA1C; • тиреоидный статус: ТТГ, Т4 свободный, Анти-ТГ, Анти-ТТГ; • маркеры ВГ: Anti-HAV IgM, Anti-HEV Ig M, Anti-HCV, HBsAg; • ПЦР HCV RNA (качественный), ПЦР HВV DNA (качественный); • диастаза мочи; • копрограмма; • эластаза кала; • кал на скрытую кровь; • бактериологическое исследование кала; • ЭГДС; • УЗИ щитовидной железы; • УЗДГ сосудов шеи и головы; • ЭЭГ; • МРТ ОБП; • МРТ головного мозга и шейного отдела позвоночника. |
| ВХБ | • ОАК+тромбоциты; • БАК: ЩФ, ГГТП, альбумин; • МНО; • УЗИ ОБП. | • ретикулоциты; • ОАМ; • БАК: глюкоза, креатинин, мочевина, амилаза, аммиак; • желчные кислоты; • коагулограмма (ПВ, фибриноген); • маркеры ВГ: Anti-HAV IgM, Anti-HEV IgM, Anti-HCV, HBsAg; • ПЦР HCV RNA (качественный); • ПЦР HВV DNA (качественный); • ANA, ASMA, LKM, SLA, pANCA; • Ig M, Ig G; • АМА, AMA-M2, рANCA; • прямая проба Кумбса; • МРТ в холангиорежиме (MRCP); • МРТ ОБП; • ЭГДС. |
| ОЖДПБ | • ОАК+тромбоциты; • БАК: АЛТ, АСТ, билирубин по фракциям, ЛДГ, амилаза, креатинин, мочевина, глюкоза, аммиак); • КЩС; • коагулограмма; • УЗИ ОБП. | • Ig E; • ANA, ASMA, LKM, SLA, pANCA; • АМА, AMA-M2; • Anti-HAV IgM, Anti-HEV Ig M, Anti-HCV, HBsAg; • ПЦР HCV RNA(качественный); • ПЦР HВV DNA (качественный); • ОАМ; • суточная протеинурия; • УЗИ плевральных полостей; • LBx. |
| HELLP-синдром | • ОАК+тромбоциты, ретикулоциты; • БАК: АЛТ, АСТ, билирубин по фракциям, ЛДГ; • коагулограмма; • УЗИ ОБП. | • прямая проба Кумбса; • ОАМ; • суточная протеинурия; • LBx. |
Дифференциальный диагноз
| Дифференциальный диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии диагноза |
| Неосложненная тошнота и рвота (в более чем 50% случаев, НРБ – в 0,5-1,5%) |
Наличие рвоты как общего симптома
• БАК: АЛТ, АСТ, калий, натрий, хлор, магний, альбумин;
• кетоны мочи.
• отсутствие электролитно-метаболических нарушений;
• отсутствие кетонов в моче;
• отсутствие дегидратации, потери веса
• кал на скрытую кровь;
• ЭГДС;
• консультация хирурга.
тромбоциты;
• острофазовые показатели (СРБ);
• копрограмма;
• бактериологическое исследование кала;
• консультация инфекциониста.
• признаки интоксикации;
• диарейный синдром;
• обнаружение патогенных микроорганизмов в кале.
тромбоциты;
• маркеры ВГ:
— Anti-HAV IgM ;
— Anti-HEV Ig M ;
— Anti-HCV;
— HBsAg.
• ПЦР HCV RNA
(качественный);
• ПЦР HВV DNA
(качественный);
• УЗИ ОБП
• УЗИ щитовидной железы;
• консультация эндокринолога
• ↑Антител к ТТГ;
• ↑Т4 свободного;
• на УЗИ ЩЖ наличие гиперваскуляризации и повышения объема щитовидной железы
• НbA1C;
• КОС;
• анализ мочи на определение кетоновых тел;
• консультация эндокринолога.
• гипергликемия;
• ↑ НbA1C;
• глюкозурия;
• кетонурия.
• МРТ головного мозга и шейного отдела позвоночника;
• УЗДГ сосудов шеи и головы;
• консультация офтальмолога, невропатолога.
• БАК: панкреатическая амилаза, электролиты;
• диастаза мочи;
• эластаза кала;
• копрограмма;
• УЗИ ОБП;
• МРТ ОБП.
• стеаторея, креаторея;
• на УЗИ/МРТ ОБП: увеличение поджелудочной железы, наличие кист, кальцинатов, ГПП более 2 см, гетерогенность паренхимы ПЖ, повышение эхогенности стенки протоков, неровность
контуров.
| Дифференциальный диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии диагноза |
| Дерматит | Наличие кожного зуда как общего симптома |
• ЩФ, ГГТП, общий билирубин;
• МНО;
• консультация дерматолога.
o Anti-HAV IgM;
o Anti-HEV Ig M;
o Anti-HCV;
o HBsAg.
• ПЦР HCV RNA
(качественный);
• ПЦР HВV DNA (качественный);
• УЗИ ОБП.
• БАК: АЛТ, АСТ, ЩФ, ГГТП, общий билирубин;
• УЗИ ОБП;
• консультация хирурга.
• ОАМ;
• БАК: АЛТ, АСТ, билирубин по фракциям, глюкоза, креатинин, мочевина, амилаза, аммиак;
• Коагулограмма (ПВ, фибриноген);
• маркеры ВГ:
— Anti-HAV IgM ;
— Anti-HEV Ig M ;
— Anti-HCV ;
— HBsAg.
• УЗИ ОБП;
• МРТ ОБП.
• ↑ АСТ, АЛТ (300-500 МЕ/л);
• ↑ билирубина (обычно
• Ig G;
• ANA, ASMA, LKM, SLA, pANCA.
• ↑ IgG;
• наличие специфических аутоантител.
• Ig M;
• АМА, AMA-M2.
• наличие АМА/АМА-М2
• Ig M, Ig G;
• рANCA;
• МР-энтерография
• (MRCP).
• наличие ANCA;
• наличие стриктур желчных протоков по данным МР-энтерографии (MRCP).
• БАК: билирубин по фракциям;
• ретикулоциты;
• проба Кумбса;
• консультация гематолога.
• положительная проба Кумбса.
| Дифференциальный диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии диагноза |
| ЛИПП (вызванные Парацетамолом и другими препаратами) |
Наличие цитолиза как общего синдрома
• Ig E;
• ANA, ASMA, LKM, SLA, pANCA;
• АМА, AMA-M2;
• Anti-HAV IgM, Anti-HEV Ig M, Anti-HCV HBsAg;
• ПЦР HCV RNA (качественный);
• ПЦР HВV DNA (качественный).
• исключение других заболеваний, вызвавших цитолиз.
• БАК: АЛТ, АСТ, билирубин по фракциям, ЛДГ;
• коагулограмма;
• ОАМ;
• суточная протеинурия.
• шистоциты, эхиноциты в мазке;
• ↑ непрямой фракции билирубина;
• АСТ > 70 МЕ/л;
• Тц 600 МЕ/л;
• нарушения коагуляции;
• протеинурия (87%)
• ОАМ;
• суточная протеинурия.
• стойкое повышение АД;
• отеки;
• протеинурия.
• коагулограмма.
• в анамнезе — приём ацетилсалициловой кислоты или АСК-содержащих препаратов;
• нормальный уровень билирубина, ЩФ.
• маркеры ВГ:
— Anti-HAV IgM;
— Anti-HEV Ig M;
— Anti-HCV;
— HBsAg.
• ПЦР HCV RNA;
(качественный);
• ПЦР HВV DNA
(качественный);
• УЗИ ОБП.
• Ig G;
• ANA, ASMA, LKM, SLA, pANCA.
• ↑ IgG;
• наличие специфических аутоантител.
• УЗИ/КТ ОБП, малого таза;
• диагностическая лапараскопия;
• консультация хирурга;
• консультация акушера-гинеколога;
• консультация уролога.
• острофазовые показатели;
• на УЗИ/КТ ОБП, малого таза утолщение червеобразного отростка более 6мм, наличие кальцификатов или копролитов в просвете в сочетании с признаками периаппендикулярного воспаления.
• БАК: АЛТ, АСТ, ЩФ, ГГТП, общий билирубин;
• УЗИ ОБП;
• консультация хирурга.
• БАК: АЛТ, АСТ;
• коагулограмма;
• КТ/МРТ ОБП.
КТ/МРТ ОБП
• ОАМ;
• БАК: АЛТ, АСТ, билирубин по фракциям, глюкоза, креатинин, мочевина, амилаза, аммиак;
• коагулограмма (ПВ, фибриноген);
• маркеры ВГ:
— Anti-HAV IgM;
— Anti-HEV Ig M ;
— Anti-HCV;
— HBsAg.
• УЗИ ОБП;
• МРТ ОБП.
• ↑ АСТ, АЛТ (300-500 МЕ/л);
• ↑ билирубина (обычно
• БАК: Общий белок, альбумин, АЛТ, АСТ, билирубин по фракциям, ЩФ, креатинин, мочевина, мочевая кислота, ЛДГ, глюкоза, С– реактивный белок;
• коагулограмма;
• прямая проба Кумбса;
• миелограмма;
• иммунологическое
исследование ;
• гистологическое
исследование биоптата (селезенка, лимфоузел, гребень подвздошной кости);
• УЗИ ОБП;
• консультация невропатолога
• морфологические изменения в тромбоцитах: увеличение их размеров, появление малозернистых голубых клеток, также их пойкилоцитоз и уменьшение отростчатых форм тромбоцитов;
• анемия при значительных кровотечениях;
• миелограмма:↑ количества
мегакариоцитов, отсутствие или малое количество свободно лежащих тромбоцитов, отсутствие других изменений (признаков роста опухоли) в костном мозге;
• не характерны признаки гипокоагуляция;
• иммунологическое исследование: обнаружение в крови антитромбоцитарных тромбоцитоассоцированных(TpA-IgG)антител;
• При тромботической ТЦПП:
— наличие неврологической симптоматики;
— образование множественных тромбов.
• суставной синдром;
• кепатоспленомегалия.
• БАК: Креатинин, мочевина, электролиты, общий белок, АЛТ, АСТ, билирубин по фракциям, С-реактивный белок, ЛДГ;
• коагулограмма;
• КОС;
• ANA, ENA, ANCA,
антитела к двуцепочечной ДНК;
• проба Реберга-Тареева;
• УЗИ почек.
• гипонатриемия;
• ↑ креатинина;
• ↓ СКФ;
• ↑ мочевины;
• ↑ ЛДГ.
• ОАМ;
• БАК: Общий белок, альбумин, белковые фракции, АЛТ, АСТ, билирубин по фракциям, С-реактивный белок, холестерин, креатинин, глюкоза, сывороточное железо;
• коагулограмма;
• ANA, Антитела к одноцепочечной, двуцепочечной ДНК;
• С3-С4 компоненты комплимента;
• волчаночный антикоагулянт;
• антитела к фосфолипидам;
• антитела к кардиолипину.
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Альбумин человека (Albumin human) |
| Аминокислоты для парентерального питания + Прочие препараты (Жировые эмульсии для парентерального питания + Декстроза + Минералы) (Aminoacids for parenteral nutrition+Other medicines (Fat emulsions + Dextrose + Multimineral)) |
| Гидралазин (Hydralazine) |
| Дексаметазон (Dexamethasone) |
| Декстроза (Dextrose) |
| Дифенгидрамин (Diphenhydramine) |
| Доксиламин (Doxylamine) |
| Калия хлорид (Potassium chloride) |
| Колестирамин (Colestyramine) |
| Концентрат тромбоцитов (КТ) |
| Криопреципитат |
| Магния сульфат (Magnesium sulfate) |
| Метилпреднизолон (Methylprednisolone) |
| Метоклопрамид (Metoclopramide) |
| Натрия хлорид (Sodium chloride) |
| Ондансетрон (Ondansetron) |
| Пиридоксин (Pyridoxine) |
| Плазма свежезамороженная |
| Прометазин (Promethazine) |
| Ретинол (Retinol) |
| Тиамин (Thiamin) |
| Токоферол (Tocopherol) |
| Триметобензамид (Trimethobenzamide) |
| Урсодезоксихолевая кислота (Ursodeoxycholic acid) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения предусматривает режимные мероприятия, немедикаментозные методы и фармакотерапию.
Немедикаментозные методы лечения болезней печени, связанных с беременностью, представлены.
Немедикаментозные методы лечения болезней печени, связанных с беременностью:
| Нозология | Немедикаментозные методы лечения |
| НРБ | • Исключение триггеров (ароматы, парфюмерия, курение, приготовление пищи, определенная пища: острая, соленая, жирная) (УД А) [1,9,12]; • Физиологический покой ЖКТ (УД А) [1,4, 8, 9,12]; • Дробное питание с ограничением жира (УД В) [1,4, 8, 9,12]; • Имбирь (УД В) [1,9,12]; • Акупунктура (УД С) [1,9,12]; • Сапплементация мультивитаминами (УД С) [1, 4, 8, 9,12]. |
| ВХБ | • Тщательный фетальный мониторинг (УД А) [4,6,8,12] |
| ОЖДПБ | • Тщательный фетальный мониторинг (УД А) [4, 6, 8, 10, 12, 16, 17] |
| HELLP-синдром | • Тщательный фетальный мониторинг (УД А) [4, 8, 12, 14, 18] |
Медикаментозные методы лечения:
При назначении лекарственных препаратов при беременности следует знать их класс безопасности (категории FDA).
Категории FDA для лекарственных средств, при беременности [http://www.fda.gov/]
| Категории | Интерпретация лекарственного средства |
| A | • Контролируемые исследования на животных и беременных женщинах не выявили риск в 1 триместре и возможный вред для плода в последующем |
| B | • Исследования на животных не выявили риск для плода, но контролируемые исследования на беременных женщинах не проводились; • Исследования на животных выявили нежелательные явления, которые не подтвердились в контролируемые исследования на беременных женщинах |
| C | • Исследования на животных выявили нежелательные явления, а контролируемые исследования на беременных женщинах не проводились; • Исследования на животных и людях отсутствуют; • Препараты назначают только в случае превышения пользы над риском |
| D | • Выявлены потенциальные риски для плода, но польза превышает риск при жизнеугрожающих состояниях |
| X | • Исследования на животных и людях выявили аномалии плода; • Препараты противопоказаны |
| Нозология | Медикаментозые методы лечения | |
| НРБ | 1 линия | • пиридоксин 10-25 мг 3-4 раза в сутки внутрь в комбинации с доксиламином 12,5 мг 3-4 раза в сутки внутрь (УД В) [1,9,12] |
| 2 линия | • прометазин 12,5 мг внутрь или ректально каждые 4 часа или дифенгидрамин 50-100 мг внутрь или ректально каждые 4-6 часов (УД В) [1,9,12] | |
| ВХБ | • УДХК 1 г/сутки; • холестирамин 10-12 г/сутки (менее эффективен, применять с осторожностью, может вызвать коагулопатию у новорожденного) (УД В) [4,6,8,12]; • сапплементация жирорастворимыми витаминами A, D, E и K, особенно при назначении холестирамина (УД В) [4,6,8,12]. | |
| ОЖДПБ | • лечение проводится в условиях стационара (пункт 12.4.4 настоящего протокола) (УД А) [4, 6, 8, 10, 12] | |
| HELLP-синдром | • лечение проводится в условиях стационара (пункт 12.4.5 настоящего протокола) (УД А) [4, 8, 12, 14, 18] | |
| НРБ | • консультация хирурга с целью исключения осложнений ЯБ; • консультация эндокринолога с целью исключения гипертиреоза, диабетического кетоацидоза; • консультация инфекциониста с целью исключения инфекционного; • гастроэнтерита, ВГ; • консультация невропатолога, офтальмолога с целью исключения мигрени. |
| ВХБ | • консультация дерматолога с целью исключения дерматита; • консультация гематолога с целью исключения гемолитической анемии; • консультация хирурга с целью исключения ЖКБ; • консультация инфекциониста с целью исключения В. |
| ОЖДПБ | • консультация инфекциониста с целью исключения ВГ; • консультация акушера-гинеколога с целью исключения кровотечений из влагалища. |
| HELLP-синдром | • консультация хирурга с целью исключения ЖКБ, аппендицита, осложнений ЯБ; • консультация инфекциониста с целью исключения ВГ; • консультация гематолога с целью исключения иммунной и тромботической ТЦПП; • консультация ревматолога с целью исключения СКВ; • консультация акушера-гинеколога при подозрении на внематочную беременность, апоплексию яичника, альгодисменорею, преждевременную отслойку нормально расположенной плаценты; • консультация уролога с целью дифференциальной диагностики при подозрении на обструкцию или инфекции мочевыводящих путей; • консультация невропатолога с целью исключения неврологических проявлений тромботической тромбоцитопенической пурпуры. |
| Нозология | Профилактические мероприятия |
| НРБ | • сапплементация витаминами (УД С) [1,9,12] |
| ВХБ | • не предусматриваются (УД В) [4,6,8,12] |
| ОЖДПБ | У беременных с факторами риска ОЖДПБ: • диета с низким содержанием жира (УД С) [4, 6, 8]; • недопустимость голодания (УД В) [4, 6, 8] |
| HELLP-синдром | • не предусматриваются (УД С) [4, 8, 12, 14, 18] |
| НРБ | • уменьшение кратности или исчезновение рвоты (нормализация ФПП, электролитно-метаболических нарушений, исчезновения кетонурии); • рождение жизнеспособного ребенка. |
| ВХБ | • исчезновение/уменьшение кожного зуда, желтухи, нормализации показателей ГГТП, ЩФ, АЛТ, АСТ, желчных кислот; • рождение жизнеспособного ребенка. |
| ОЖДПБ | • нормализация ФПП, регрессия показателей печеночной недостаточности; • регрессия/исчезновение симптомов/выздоровление; • рождение жизнеспособного ребенка. |
| HELLP-синдром | • купирование гемолиза, нормализация ФПП, тромбоцитов; • регрессия/исчезновение симптомов/выздоровление; • рождение жизнеспособного ребенка. |
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия
Диагностика болезней печени, связанных с беременностью, на этапе скорой неотложной помощи
| Нозология | Диагностика на этапе скорой неотложной помощи |
| НРБ | • глюкоза крови/мочи; • определения кетоновых тел в моче/крови; • сбор жалоб, анамнеза; • физикальное обследование (осмотр, ЧСС, АД); • ЭКГ. |
| ВХБ | • не предусматривается |
| ОЖДПБ | • измерение АД; • ЭКГ. |
| HELLP-синдром |
| Нозология | Медикаментозное лечение на этапе скорой неотложной помощи |
| НРБ | • Инфузионная терапия с целью коррекции дегидратации, гиповолемии, электролитных нарушений (УД А) [1,9,12]; • Пошаговая фармакотерапия согласно пункту 12, подпункт 4, Таблица 18 настоящего протокола |
| ВХБ | • Не предусматривается (УД А) [4,6,8,12] |
| ОЖДПБ | • Стабилизация и поддержание АД |
| HELLP-синдром |
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения
предусматривает режимные мероприятия, немедикаментозные методы и фармакотерапию.
Немедикаментозное лечение: см.амбулаторный уровень.
Медикаментозное лечение:
Фармакотерапия НРБ
| 1 линия | • пиридоксин 10-25 мг 3-4 раза в сутки внутрь в комбинации с доксиламином 12,5 мг 3-4 раза в сутки внутрь (УД В) [1,9,12] |
| 2 линия | • прометазин 12,5 мг внутрь или ректально каждые 4 часа или дифенгидрамин 50-100 мг внутрь или ректально каждые 4-6 часов (УД В) [1,9,12] |
| 3 линия | • при отсутствии дегидратации: метоклопрамид 5-10 мг в/м или внутрь каждые 8 часов (УД А) [1,9,12, 15]; Прометазин 12,5-25 мг в/м, внутрь или ректально каждые 4 часа (УД В) [1,9,12] или триметобензамид 200 мг (после регистрации) ректально каждые 6-8 часов (УД-В) [1,9,12, 15]; • при наличии дегидратации: в/в инфузии, метоклопрамид 5 –10 мг в/в каждые 8 часов (УД А) [1,9,12, 15] или прометазин 12,5-25 мг в/в каждые 4 часа (УД А) [1,9, 11,12, 15]. |
| 4 линия | • + метилпреднизолон (с осторожностью) 16 мг каждые 8 часов в/в 3 дня со снижением дозы в течение 2 недель или ондансетрон 8 мг в/в каждые 12 часов (УД-А) [1,9,11, 12, 15]; |
Кроме того, необходимы адекватная регидратация, коррекция электролитного дисбаланса (инфузионная терапия), парентеральное питание (по показаниям), а также назначение тиамина (витамина В1) в дозе 100 мг в сутки в целях профилактики энцефалопатии Вернике (Wernicke).
В случае преждевременных родов между 26 и 35 неделями гестации обосновано внутримышечное введение десаметазона в дозе 6 мг в/м каждые 12 часов №4 перед родами в целях профилактики респираторного дистресс-синдрома плода.
· Фармакотерапия ВХБ: смотреть пункт 9, подпункт 4, Таблица 10. В случае преждевременных родов между 26 и 35 неделями гестации обосновано внутримышечное введение дексаметазона в дозе 6 мг в/м каждые 12 часов №4 перед родами в целях профилактики респираторного дистресс-синдрома плода [4,6,8,12].
· Фармакотерапия ОЖДПБ:
специфического лечения нет. Требуется срочное (минуты, часы) родоразрешение (УД А). Кроме этого, предусматриваются следующие мероприятия:
— коррекция гипогликемии (инфузии 5% декстрозы) под контролем уровня глюкозы до восстановления функции печени и возможности энтерального питания (УД А) [4, 6, 8, 10, 12, 16, 17];
— введение продуктов крови (по показаниям) (УД А) [4, 6, 8, 10, 12, 16, 17];
— коррекция водно-электролитного дисбаланса (УД А) [4, 6, 8, 10, 12, 16, 17];
— терапия осложнений (ОПП, тубулярного некроза, ГРС, ДВС, мультиорганной недостаточности и других) (УД А) [4, 6, 8, 10, 12, 16, 17];
— плазмаобмен, гемодиафильтрация, плазмаферез, альбуминовый диализ (требует дальнейшего изучения) (УД С) [4, 6, 8, 10, 12, 16, 17];
— продолжение интенсивной терапии и, возможно, перевод в центры ТП особенно в случаях коагулопатии, ПЭ, гипогликемии в том числе после родов (УД В) [4, 6, 8, 10, 12, 16, 17];
— прерывание беременности в соответствии с установленными показаниями, смотреть пункт 12, подпункт 5, Таблица 21 настоящего протокола (УД А) [4, 6, 8, 10, 12, 16, 17];
В случае преждевременных родов между 26 и 35 неделями гестации обосновано внутримышечное введение дексаметазона в дозе 6 мг в/м каждые 12 часов №4 перед родами в целях профилактики респираторного дистресс-синдрома плода (УД А) [4, 6, 8, 10, 12, 16, 17].
· Фармакотерапия HELLP-синдрома:
Единственным эффективным способом считается немедленное родоразрешение (УД А) [4, 8, 12, 14, 18]. Кроме этого, предусматриваются следующие мероприятия:
Введение тромбоконцентрата:
− при количестве Тц МНН
Код АТХ: N05CМ
Код ATX: A03FA01
Код ATX: H02AB04
Серотонинергические средства.
Код ATX: A04AA01
Код АТХ A05AA02
· Код АТХ: C10AC01
Перечень дополнительных лекарственных средств:
| МНН | Фармакотерапевтическая группа | Категория безопасности при беременности по FDA |
| р-р натрия хлорида | Солевые растворы. Натрия хлорид. Код ATX: B05CB01. | В |
| р-р декстрозы | Средства углеводного питания. Код ATX: B05BA03 | С |
| р-р калия хлорида | Препараты, восполняющие дефицит калия в организме. Код ATX: B05XA01 | С |
| р-р магния сульфата | Вазодилатирующие средства. Код ATX: В05ХА05 | D |
| р-р альбумина | Плазмозамещающие препараты. Препараты человеческого альбумина. Код ATX: B05AA01 | C |
| СЗП | Компоненты крови | |
| тромбоконцентрат | Компоненты крови | |
| криопреципитат | Компоненты крови | |
| токоферол | Витамины. Прочие витамины в чистом виде. Код АТХ: A11HA03 | А |
| ретинол | Витамины. Прочие витамины в чистом виде. Код АТХ: A11CA01 | А |
| дексаметазон | Кортикостероидные средства для системного применения. Глюкокортикостероиды. Код АТХ: H02AB02 | C |
| гидралазин | Антигипертензивные препараты. Миолитики прямые. Гидразинофталазиновые производные. Код АТХ: C02DB02 | С |
| смеси для парентерального питания | Аминокислоты для парентерального питания + Прочие препараты [Жировые эмульсии для парентерального питания + Декстроза + Минералы] (Aminoacids for parenteral nutrition+Other medicines [Fat emulsions + Dextrose + Multimineral]). Код АТХ: B05BA10 | — |
Хирургическое вмешательство: при родоразрешающей операции, смотреть клинический протокол диагностики и лечения «Кесарево сечение». Показания для прерывания беременности при связанных с ней болезнях печени представлены в Таблице 21.
Показания для прерывания беременности
| Нозология | Показания для прерывания беременности |
| НРБ | • непрекращающаяся рвота; • нарастающее обезвоживание организма; • прогрессирующее снижение массы тела; • прогрессирующая ацетонурия в течение 3-4 дней; • выраженная некупируемая тахикардия; • нарушение функций нервной системы (адинамия, апатия, бред, эйфория); • билирубинемия (свыше 100 мкмоль/л). |
| ВХБ | • нет единого мнения по сроку родов при ВХБ; • больше данных за целесообразность родоразрешения после 37 недель (при отсутствии акушерских показаний к более раннему родоразрешению). |
| ОЖДПБ | • незамедлительное родоразрешение независимо от срока беременности; • метод родоразрешения зависит от следующих факторов: − статус плода: Во многих случаях развивается асфиксия и гипоксия, поэтому необходим тщательный мониторинг; − коагуляционный статус матери: Пациентка может нуждаться в замещении факторов свертывания перед планируемым кесаревым сечением; − вероятность успешной индукции родов: Если роды не могут быть безопасно индуцированы в течение 24 часов с момента диагностики ОЖДПБ, оптимально произвести кесарево сечение. |
| HELLP-синдром | • при сроке > 34 недель: − незамедлительное родоразрешение. • при сроке |
см. амбулаторный уровень.
Показания для перевода в отделение интенсивной терапии и реанимации:
| Нозология | Показания для перевода в отделение интенсивной терапии и реанимации |
| НРБ | • постоянная рвота и непереносимость любых жидкостей; • изменение показателей жизненных функций, психического статуса; • потеря веса; • неэффективность лечения на амбулаторном уровне. |
| ВХБ | • нарастание признаков печеночно-клеточной недостаточности (гипоальбуминемия, гипокоагуляция); • прогрессирующий рост признаков холестаза и цитолиза (повышение АЛТ, АСТ, ЩФ, ГГТП, ЖчК); • неэффективность лечения на амбулаторном уровне. |
| ОЖДПБ | • все беременные при подозрении на ОЖДПБ или установленном диагнозе ОЖДПБ должны быть экстренно госпитализированы |
| HELLP-синдром | • все беременные при подозрении на HELLP-синдром и установленном диагнозе HELLP-синдрома должны быть экстренно госпитализированы |
Индикаторы эффективности лечения см. амбулаторный уровень.
Прогноз болезней печени, связанных с беременностью:
| Нозология | Прогноз для матери | Прогноз для плода (ребёнка) |
| НРБ | • В целом, исходы = таковым в общей популяции с минимальными осложнениями (нарушения КОС, электролитного баланса); • редко тяжелые осложнения: — разрыв пищевода; — кровоизлияния в сетчатку; — пневмоторакс; — ОПП; — энцефалопатия Wernicke (чаще возникает при алкоголизме и приводит к смерти в 10-20%). | • при своевременном лечении исходы = таковым в общей популяции; • в тяжелых случаях сниженный вес; • иногда преждевременные роды; • возможен риск СД2 и ССЗ. |
| ВХБ | • в целом, хороший ВХБ спонтанно разрешается после родов; • рецидивирует в 45-70% случаев последующих беременностей; • незначительный риск персистенции после родов и манифестации в качестве хронического заболевания | • в 30-44% сл. преждевременные роды; • каждый 1 мкмоль/л повышения ЖчК увеличивает риск осложнений на 1-2%; • у 11-20% новорожденных повышен риск заболеваемости, включая развитие РДС; • повышен риск перинатальной смерти (3,5%). |
| ОЖДПБ | · случаи выздоровления до родов (родоразрешения) не описаны; · в большинстве случаев улучшение функции печени наступает в течение 48- 72 часов после родов, но может затянуться на недели и месяцы; · ранее смертность составляла до 70%, в настоящее время при своевременном лечении (родоразрешении) – 5-18%. | · 75% преждевременных родов при среднем сроке 34%; · ранее смертность составляла до 85%, в настоящее время – 9-23%. |
| HELLP-синдром | • риск смерти 1-3,5%; • многообразные осложнения: отек легких, ОПП, ДВС, разрыв плаценты, печеночная недостаточность, гематомы и разрывы печени, ОРДС, отслойка сетчатки, гемотрансфузионные осложнения; • HELLP синдром в анамнезе – фактор риска преждевременных родов, преэклампсии (5-22%), повторного HELLP синдрома (3-27%) при последующей беременности, особенно если диагностировался до 28 недели гестации, артериальной гипертонии (33%). | • риск смерти 7,4-20%, в зависимости от срока гестации (наибольший – при сроке |
Госпитализация
Показания для экстренной госпитализации:
| Нозология | Показания для экстренной госпитализации |
| НРБ | • постоянная рвота и непереносимость любых жидкостей; • потеря веса более 5% от исходного веса и/или появление кетонурии, несмотря на проводимую терапию; • изменение показателей жизненных функций, психического статуса; • неэффективность лечения на амбулаторном уровне; • диагностированная рвота беременных вне зависимости от степени тяжести при наличии сопутствующего заболевания, требующего назначения антибактериальных препаратов. |
| ВХБ | • нарастание признаков печеночно-клеточной недостаточности (гипоальбуминемия, гипокоагуляция); • прогрессирующий рост показателей холестаза и цитолиза (↑АЛТ, АСТ, ЩФ, ГГТП, ЖчК); • неэффективность лечения на амбулаторном уровне. |
| ОЖДПБ | • все беременные при диагностике и подозрении ОЖДПБ должны быть • экстренно госпитализированы |
| HELLP-синдром | • все беременные при диагностике и подозрении HELLP-синдрома • должны быть экстренно госпитализированы |
Информация
Источники и литература
Информация
Сокращения, используемые в протоколе
| АГ | артериальная гипертония |
| АД | артериальное давление |
| АИГ | аутоиммунный гепатит |
| АЛТ | аланинаминотрансфераза |
| Анти-ТГ | антитела к тиреоглобулину |
| Анти-ТТГ | антитела к рецептору тиреотропного гормона |
| АСГ | алиментарный стеатогепатит |
| АСТ | аспартатаминотрансфераз |
| БАК | биохимический анализ крови |
| БВК | болезнь Вильсона-Коновалова |
| ВГ | вирусный гепатит |
| ВХБ | внутрипеченочный холестаз беременных |
| Вч | внутричерепное |
| ГГТП | гамма-глутамилтранспептидаза |
| ГМ | головной мозг |
| ГПП | главный панкреатический проток |
| ГРС | гепаторенальный синдром |
| ГЧ | гиперчувствительность |
| ДВС | диссеминированное внутрисосудистое свёртывание |
| ДНК | дезоксирибонуклеиновая кислота |
| ДПК | двенадцатиперстная кишка |
| ЖК | жирные кислоты |
| ЖКБ | желчнокаменная болезнь |
| ЖКТ | желудочно-кишечный тракт |
| ЖчК | желчные кислоты |
| ИМТ | индекс массы тела |
| КОС | кислотно-основное состояние |
| КС | кортикостероиды |
| КТ | компьютерная томография |
| ЛДГ | лактатдегидрогеназа |
| ЛИПП | лекарственно-индуцированное повреждение печени |
| МНО | международное нормализованное отношение |
| МРТ | магнитно-резонансная томография |
| МРХПГ | магнитно-резонансная холангиография |
| НАСГ | неалкогольный стеатогепатит |
| НПВП | нестероидные противовоспалительные препараты |
| НРБ | неукротимая рвота беременных |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| ОБП | органы брюшной полости |
| ОВГ | острый вирусный гепатит |
| ОЖДПБ | острая жировая дистрофия печени беременных |
| ОНМК | острое нарушение мозгового кровообращения |
| ОПП | острое повреждение почек |
| ОРДС | острый респираторный дистресс синдром |
| ОЦК | объем циркулирующей крови |
| ПБЦ(Х) | первичный билиарный цирроз (холангит) |
| ПВ | протромбиновое время |
| ПЖ | поджелудочная железа |
| ПСХ | первичный склерозирующий холангит |
| ПЦР | полимеразная цепная реакция |
| Пч | печеночная |
| ПЭ | печеночная энцефалопатия |
| РДС | респираторный дистресс синдром |
| РКИ | рандомизированные контролируемые исследования |
| Р-р | раствор |
| СД | сахарный диабет |
| СЗП | свежезамороженная плазма |
| СКВ | системная красная волчанка |
| СОЖ | слизистая оболочка желудка |
| СРБ | С-реактивный белок |
| ССЗ | сердечно-сосудистые заболевания |
| Т4 | тироксин |
| ТП | трансплантация печени |
| ТТГ | тиреотропный гормон |
| Тц | тромбоциты |
| ТЦП | тромбоцитопения |
| ТЦПП | тромбоцитопеническая пурпура |
| УДХК | урсодезоксихолевая кислота |
| УЗДГ | ультрозвуковая допплерография |
| УЗИ | ультразвуковое исследование |
| ФПН | фульминантная печеночная недостаточность |
| ФПП | функциональные пробы печени |
| ХВГ | хронический вирусный гепатит |
| ХГ | хронический гастрит |
| ЦП | цирроз печени |
| ЩЖ | щитовидная железа |
| ЩФ | щелочная фосфатаза |
| ЭГДС | эзофагогастродуоденоскопия |
| ЭКГ | электрокардиограмма |
| ЭЭГ | электроэнцефалография |
| ЯБ | язвенная болезнь |
| ANA | антинуклеарные антитела |
| ANCA | антинейтрофильные цитоплазматические антитела |
| Anti-HAV IgM | антитела класса IgM к вирусу гепатита А |
| Anti-HCV | антитела к антигенам вируса гепатита C |
| Anti-HEV Ig M | антитела класса IgM к вирусу гепатита Е |
| ASMA | антитела к гладкой мускулатуре |
| FDA | Food and Drug Administration (Управление по санитарному надзору за качеством пищевых продуктов и медикаментов) |
| Hb | гемоглобин |
| HbA1C | гликированный гемоглобин |
| HBsAg | поверхностный антиген вируса гепатита B |
| HCV RNA | рибонуклеиновая кислота вируса гепатита С |
| HELLP | Hemolysis(гемолиз), Elevatedliver enzymes (повышение активности печеночных ферментов), Low platelet count (снижение количества тромбоцитов) |
| Ht | гематокрит |
| HВV DNA | дезоксирибонуклеиновая кислота вируса гепатита В |
| LBx | биопсия печени |
| LKM | антитела к микросомам печени |
| MRCP | магнитно-резонансноная холангиопанкреатография |
| pANCA | перинуклеарные антинейтрофильные цитоплазматические антитела |
| SLA | антитела к растворимому антигену печени |
| ULN | верхняя граница нормы |
| АМА/АМА-М2 | антимитохондриальные антитела антинейтрофильные цитоплазматические антитела антинейтрофильные цитоплазматические антитела |
| Нр | Нelicobacter pylori |
| ↑ | повышение, увеличение |
| ↓ | снижение, уменьшение |
Список разработчиков протокола с указанием квалификационных данных:
1) Нерсесов Александр Витальевич – д.м.н., профессор, заведующий кафедрой гастроэнтерологии и гепатологии НИИ кардиологии и внутренних болезней МЗСР РК, председатель Казахской ассоциации по изучению печени, член EASL, AASLD, APASL, Комитета экспертов ВОЗ, Алматы, Казахстан;
2) Калиаскарова Кульпаш Сагындыковна – д.м.н., руководитель Центра гепатологии и гастроэнтерологии АО «Национальный научный центр онкологии и трансплантологии» КФ «UMC», главный внештатный гастроэнтеролог-гепатолог МЗСР РК, заместитель председателя Казахской ассоциации по изучению печени, член EASL, Астана, Казахстан;
3) Доскожаева Сауле Темирбулатовна – д.м.н., профессор, проректор, заведующая кафедрой инфекционных болезней Казахского медицинского университета непрерывного образования, Алматы, Казахстан;
4) Базылбекова Зейнеп Омирзаковна – д.м.н., заведующая отделением патологии беременности НЦ акушерства и гинекологии МЗСР РК, Алматы, Казахстан;
5) Бедельбаева Гульнара Габдуалиевна – д.м.н., профессор, заведующая кафедрой терапии Института последипломного образования Казахского Национального медицинского университета им. С.Д. Асфендиярова, Алматы, Казахстан;
6) Джумабаева Алмагуль Еркеновна – магистр медицины, ассистент кафедры гастроэнтерологии и гепатологии НИИ кардиологии и внутренних болезней МЗСР РК, секретарь Казахской ассоциации по изучению печени, член EASL, Алматы, Казахстан
7) Калиева Мира Маратовна – к.м.н., заведующая кафедрой клинической фармакологии и фармакотерапии, КазНМУ им. С.Д. Асфендиярова.
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
Пальгова Л. К. – доктор медицинских наук, профессор кафедры пропедевтики внутренних болезней, гастроэнтерологии и диетологии Северо-Западного государственного медицинского университета им. И.И. Мечникова, член EASL, APASL, г. Санкт-Петербург, Россия;
Условия пересмотра: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов диагностики и лечения с уровнем доказательности.