Синдром Марфана
Рубрика МКБ-10: Q87.4
Содержание
Определение и общие сведения [ править ]
Распространенность оценивается в 1/5000, оба пола в равной степени подвержены заболеванию. Наследуется аутосомно-доминантно.
Этиология и патогенез [ править ]
В подавляющем большинстве случаев синдром Марфана вызван мутациями гена FBN1 (15q21), который кодирует белок фибриллин-1, необходимый для формирования соединительных тканей. Были идентифицированы также пограничные формы синдрома Марфана, которые являются вторичными по отношению к мутациям в гене TGFBR2, расположенный на хромосоме 3, который кодирует рецептор TGF-бета.
Клинические проявления [ править ]
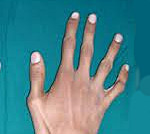
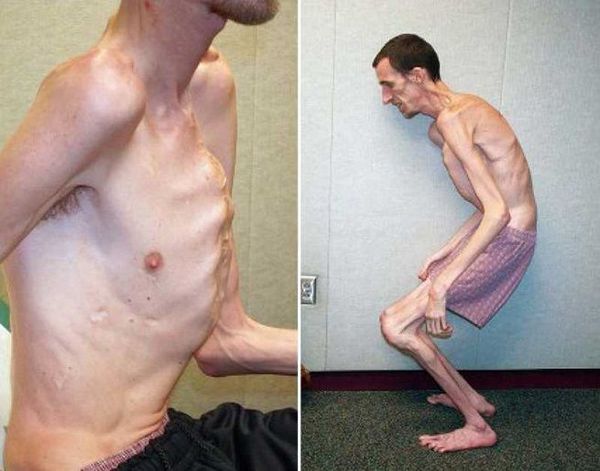
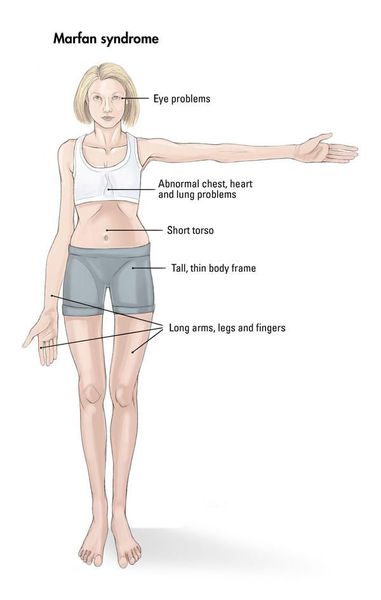
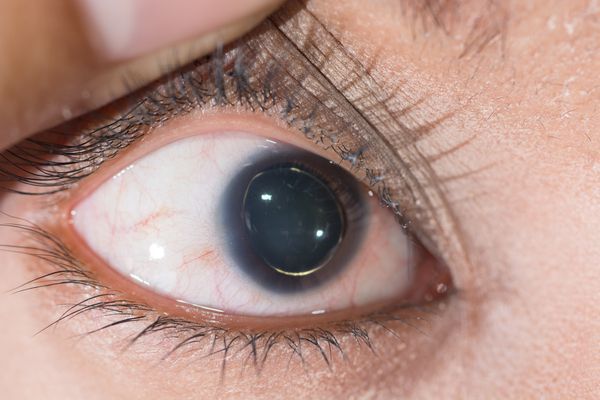
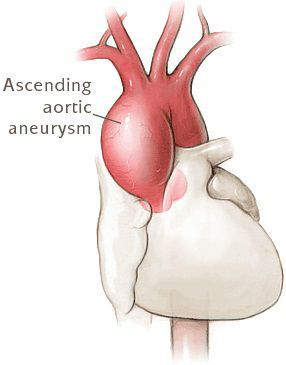
Особенности внешнего вида: арахнодактилия (длинные и тонкие фаланги пальцев рук и ног), удлинение самих конечностей, слабость связочного аппарата, куриная грудь, искривление позвоночника, долихоцефалический череп. Бывают пороки сердца, аневризма аорты, тромбозы вен. В некоторых случаях выявляют тяжелые эндокринные нарушения и нервно-психические расстройства. Со стороны глаз наблюдают вывихи хрусталика в переднюю камеру или стекловидное тело, в результате может развиться вторичная глаукома.
При синдроме Марфана при подвывихе хрусталик смещается вверх, бывают также микрофакия, колобома хрусталика.
Отмечают иридодонез, миоз, могут быть мегалокорнеа или микрокорнеа, высокая степень близорукости, атрофия зрительного нерва. Встречаются случаи пигментной дегенерации сетчатки.
Синдром Марфана: Диагностика [ править ]
Условия диагностики синдрома Марфана:
• при отсутствии пораженного родственника (мать, отец, сибс, ребенок) и негативных ДНК тестов (FBN1) должен присутствовать главный признак в двух различных системах и один малый признак из третьей системы;
• при выявлении мутации гена FBN1 достаточно одного главного критерия любой системы и вовлечения еще одной системы.
Диагностические признаки следующие.
Легочная система считается вовлеченной при наличии одного малого признака.
• Кожа и наружные покровы:
Система считается вовлеченной при наличии одного главного или одного малого критерия.
• Твердая мозговая оболочка:
Рентгенологическое исследование и КТ.
Показания к консультации других специалистов
Все больные с синдромом Марфана должны наблюдаться у кардиолога, офтальмолога и ортопеда.
Наиболее важные аспекты этой патологии для неонатологов и хирургов:
• затруднение интубации из-за подвижности височнонижнечелюстного сустава и шейного отдела позвоночника;
• опасность внезапного повышения или снижения АД во время операции;
• осторожное применение мышечных релаксантов при миопатическом синдроме (возможен парадоксальный или пролангированный эффект);
• возможность летальной желудочковой аритмии и бактериального эндокардита в послеоперационном периоде при пролапсе клапанов сердца с регургитацией;
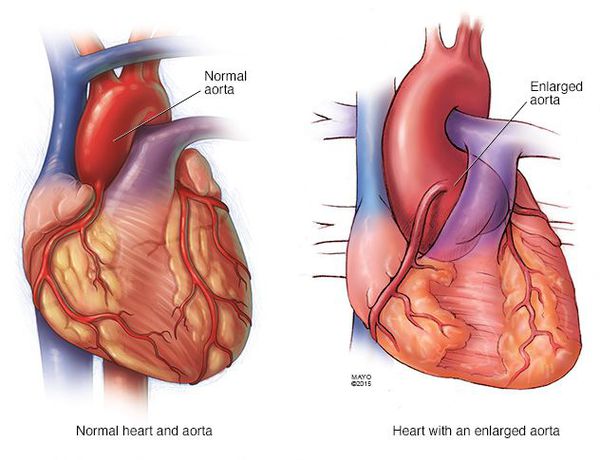
• разрыв аневризмы аорты;
• повышенный риск спонтанного пневмоторакса (5%);
• повышенная частота пневмоний и хронических эмфиземоподобных изменений;
• снижение жизненной емкости легких, увеличивающее риск анестезиологических осложнений.
Нестабильность шейного отдела позвоночника изредка создает проблемы, что необходимо учитывать анестезиологам при проведении эндотрахеальной интубации, но истинная частота встречаемости этой патологии неизвестна.
Дифференциальный диагноз [ править ]
Дифференциальный диагноз включает MASS-синдром, синдром Шпринтцена-Гольдберга, пролапс митрального клапана, синдром Элерса-Данло и другие заболевания, которые сопровождаются аневризмой аорты, например, синдром Лойса-Дица.
Синдром Марфана: Лечение [ править ]
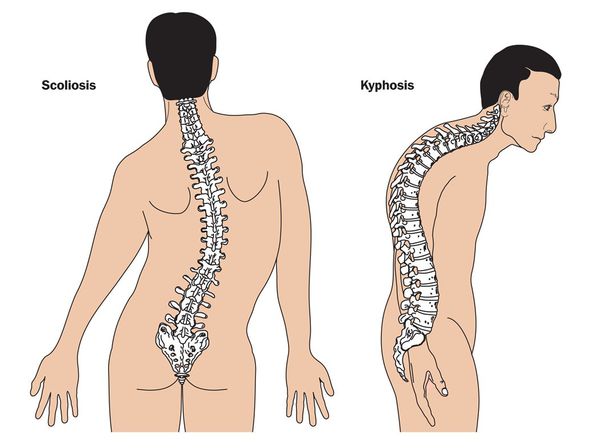
У большинства больных деформация позвоночника развивается постепенно в течение детского периода. При наличии кифоза и сколиоза умеренной тяжести показано консервативное лечение.
Прием β-адреноблокаторов (пропранолол) в целях профилактики аневризмы аорты.
Патологическая деформация позвоночника может возникнуть на любом уровне и в любом возрасте. Иногда новорожденные имеют тяжелую деформацию, требующую инструментального вмешательства. Опасность раннего хирургического лечения заключается в разрушении зон роста позвонков и снижении высоты грудной клетки.
При сколиотической деформации, превышающей 40°, показана хирургическая стабилизация позвоночника.
Профилактика [ править ]
Прочее [ править ]
Синонимы: синдром аневризмы аорты в связи с аномалиями TGF-бета-рецепторов
Синдром Лойса-Дитца это редкое генетическое заболевание соединительной ткани, которое характеризуется широким спектром краниофациальных, скелетных и сосудистых проявлений.
Синдром Лойса-Дитца имеет четыре генетических подтипа, наследуется аутосомно-доминантно.
Синдром Марфана
МКБ-10
Общие сведения
Причины синдрома Марфана
Синдром Марфана относится к врожденным аномалиям, наследуемым по аутосомно-доминантному типу, с выраженным плейотропизмом, варьирующей экспрессивностью и высокой пенетрантностью. В основе синдрома Марфана лежат мутации в гене FBN1, отвечающем за синтез фибриллина – важнейшего структурного белка межклеточного матрикса, придающего эластичность и сократимость соединительной ткани. Аномалия и дефицит фибриллина при синдроме Марфана приводят к нарушению формирования волокнистых структур, потере прочности и упругости соединительной ткани, невозможности выдерживать физиологические нагрузки. Гистологическим изменениям в большей степени подвержены стенки сосудов эластического типа и связочный аппарат (в первую очередь, аорта и цинновая связка глаза, содержащие наибольшее количество фибриллина).
Классификация синдрома Марфана
В зависимости от количества пораженных систем выделяют несколько форм синдрома Марфана:
Степень тяжести изменений при синдроме Марфана может быть легкой, средней и тяжелой. По характеру течения дифференцируют прогрессирующий и стабильный синдром Марфана.
Симптомы синдрома Марфана
Синдром Марфана характеризуется сочетанным поражением скелета, глаз, сердечно-сосудистой и нервной систем; многообразием проявлений, варьированием сроков появления первых признаков заболевания; хроническим прогредиентным течением.
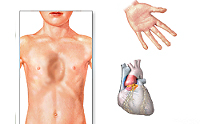
При синдроме Марфана отмечаются нарушение функции суставов (гипермобильность); деформация грудной клетки (воронкообразная или килевидная форма), деформация позвоночника (сколиоз, кифоз, кифосколиоз, подвывихи и вывихи шейного отдела, спондилолистез), а также плоскостопие и протрузия вертлужной впадины.
Самая неблагоприятная неонатальная форма синдрома Марфана проявляется в классическом варианте уже при рождении, приводит к прогрессирующей сердечной недостаточности и летальному исходу на первом году жизни ребенка.
Для большинства случаев синдрома Марфана характерна патология органа зрения, включающая близорукость, вывих/подвывих (эктопию) хрусталика, уплощение и увеличение размера роговицы, гипоплазию радужной оболочки и цилиарной мышцы, косоглазие, изменение калибра сосудов сетчатки. Эктопия хрусталика при синдроме Марфана имеет двухсторонний характер, часто развивается в возрасте до 4-х лет и устойчиво прогрессирует, ухудшая зрительную функцию.
При синдроме Марфана наблюдается поражение других систем и органов: нервной (эктазия твердой мозговой оболочки, в т. ч. пояснично-крестцовое менингоцеле), бронхолегочной (спонтанный пневмоторакс, эмфизема легких, дыхательная недостаточность), кожи и мягких тканей (атрофические стрии), рецидивирующие паховые и бедренные грыжи, вывихи и разрывы связок, а также эктопия почек, опущение мочевого пузыря и матки, варикозное расширение вен и др.
Характерный для синдрома Марфана высокий выброс адреналина может способствовать постоянному нервному возбуждению, гиперактивности, а иногда развитию неординарных способностей и умственной одаренности.
Диагностика
Диагноз синдрома Марфана основывается на семейном анамнезе, наличии у больного типичных диагностических признаков по результатам физикального осмотра, ЭКГ и ЭхоКГ, офтальмологического и рентгенологического обследования, молекулярно-генетического анализа и лабораторных исследований.
За диагностические критерии синдрома Марфана берутся характерные изменения в различных системах и органах; главными (большими) из них считаются: дилатация корня/расслоение восходящей части аорты, эктопия хрусталика и эктазия твердой мозговой оболочки; килевидная/воронкообразная деформация грудной клетки, требующая хирургического лечения; отношение длины верхнего сегмента тела к нижнему 1,05; сколиоз (> 20˚) или спондилолистез; ограничение разгибания в локтевом суставе (
Также применяются фенотипические диагностические тесты, определяющие соотношение кисть/рост (при синдроме Марфана > 11%); длину среднего пальца (> 10 см); индекс телосложения Варги – (масса тела, г/(рост, см)x2 – возраст, годы/100, должно быть
Аортография показана при подозрении на аневризму и расслоение аорты. Наличие эктопии хрусталика уточняют с помощью биомикроскопии и офтальмоскопии; протрузию вертлужной впадины устанавливают методом рентгенографии тазобедренных суставов; эктазию твердой мозговой оболочки – МРТ позвоночника.
При синдроме Марфана определяется возрастание (в 2 раза и более) почечной экскреции метаболитов соединительной ткани: глюкозоаминогликанов и их фракций. Метод прямого автоматического секвенирования ДНК позволяет провести генетическую идентификацию мутаций в гене FBN1.
Необходима дифференциальная диагностика с заболеваниями, внешне напоминающими синдром Марфана: гомоцистинурией, врожденной контрактурной арахнодактилией (синдромом Билса), наследственной артроофтальмопатией (синдромом Стиклера), MASS-синдромом, синдромами Элерса-Данлоса, Лойса-Дитца, Шпринцена–Голдберга, семейной эктопией хрусталика и др.
Лечение синдрома Марфана
Лечение и дальнейшее наблюдение пациентов с синдромом Марфана должно осуществляться группой специалистов: офтальмологом, кардиологом, кардиохирургом, ортопедом, генетиком, терапевтом.
Лечение больных с синдромом Марфана направлено на профилактику прогрессирования заболевания и развития осложнений, в первую очередь в сердечно-сосудистой системе. При диаметре аорты до 4 см назначаются β-адреноблокаторы, антагонисты кальция или ингибиторы АПФ. Хирургическое лечение проводится при недостаточности клапанов сердца, пролапсе митрального клапана, значительном расширении (>5 см) восходящей части и расслоении аорты. Реконструктивные операции на аорте при синдроме Марфана, имеют высокий процент послеоперационной 5-ти и 10-ти летней выживаемости. При необходимости выполняют протезирование митрального клапана. У беременных с синдромом Марфана и выраженной сердечно-сосудистой патологией проводят досрочное оперативное родоразрешение путем кесарева сечения. С целью профилактика инфекционного эндокардита и тромбозов после операционных вмешательств назначаются антибиотики и антикоагулянты.
При синдроме Марфана проводится коррекция зрения с помощью подбора очков и контактных линз, при необходимости – лазерное или хирургическое лечение катаракты, глаукомы, удаление смещенного хрусталика с имплантацией искусственного. При выраженных скелетных нарушениях может потребоваться хирургическая стабилизация позвоночника, торакопластика, эндопротезирование тазобедренных суставов. Применяются также патогенетическая коллагеннормализующая терапия, метаболическая и витаминотерапия.
Прогноз
Прогноз жизни больных с синдромом Марфана определяется, в первую очередь, степенью сердечно-сосудистых изменений, а также поражений скелета и глаз. Имеется высокий риск осложненного течения, снижения продолжительности жизни (90-95% не доживают до 40-50 лет) и внезапной смерти. Своевременная кардиохирургическая коррекция при синдроме Марфана позволяет значительно увеличить продолжительность (до 60-70 лет) и улучшить качество жизни больных.
Больные синдромом Марфана должны находиться под постоянным врачебным наблюдением и регулярно проходить диагностическое обследование. При синдроме Марфана показан низкий или средний уровень физической активности, исключающий занятия контактными видами спорта, спортивные соревнования, изометрические нагрузки, подводное плавание. Женщинам детородного возраста с синдромом Марфана необходимо пройти медико-генетическое консультирование.
Что такое синдром Марфана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Боровиковой Ольги Игоревны, гинеколога-эндокринолога со стажем в 12 лет.
Определение болезни. Причины заболевания
Синдром Марфана (Marfan; СМ) — генетически обусловленное заболевание, при котором происходит системное поражение соединительной ткани. [1]
Причины синдрома Марфана
Этиологией заболевания является мутация в гене FBN1 (фибриллина 1), расположенном в коротком плече пятнадцатой хромосомы в локусе 21.1. [2]
Тип наследования синдрома — аутосомно-доминантный. Для болезни характерна высокая пенетрантность (частота появления гена) и различная экспрессивность. [5]
Соотношение представителей мужского пола и женского одинаковое.
Симптомы синдрома Марфана
Наблюдается постоянно прогрессирующее развитие заболевания. У новорожденных детей выявляются удлинённые тонкие пальцы на верхних и нижних конечностях и удлинённые тонкие конечности (долихостеномелия). [1] У таких пациентов, помимо долихостеномелии, отмечается:
Кожа имеет повышенную растяжимость, разболтанные суставы. У большинства больных наблюдается высокое аркообразное нёбо, изменения формы грудной клетки (воронкообразная, килевидная) и искривления позвоночника (сколиоз в 60%, кифоз (изгиб позвоночника с образованием горба), ювенильный остеохондроз), уплощение свода стопы, аускультативные признаки порока сердца (шумы). [4] Длина третьего пальца руки — 10 см и больше (скрининговый тест у детей 7-18 лет): возрастает соотношение размаха верхних конечностей к длине тела.
Офтальмологические симптомы (близорукость, подвывих хрусталика в 75% случаев, его округлость или гипоплазия, отслойка сетчатки) и астенические признаки (усталость, вялость) обращают на себя внимание со второго года жизни, изменения формы грудной клетки появляются в возрасте старше четырёх лет, патология сердца и сосудов выявляется в дошкольном возрасте. [1]
Почти у всех больных выявляются пороки сердца и аорты. Часты бедренные и паховые грыжи, поражение клапанов в венах, их варикозное расширение, геморрагический синдром, рецидивирующие вывихи, поражение лёгочной системы (самопроизвольный пневмоторакс, эмфизематозное расширение лёгких), опущение почек. [2]
В четверти случаев зарегистрировано снижение интеллекта, у половины пациентов выявляются нарушения эмоционально-волевой сферы. Часто появляются депрессивные состояния, нейроциркуляторная дистония. [3]
По данным многих исследований, абсолютное большинство больных с синдромом Марфана отмечают ухудшение эмоционального фона, утрату чувства радости и увлечённости профессиональной деятельностью, частую смену настроения, повышенную возбудимость, чувство тревоги. Результатом этого является снижение социальной активности, ухудшение качества жизни и значительное уменьшение социальной адаптации. [3]
У таких пациентов часто наблюдается трахеобронхиальная дискинезия (нарушение дыхательной системы) за счёт слабости соединительнотканного каркаса бронхов. Это проявляется рецидивирующими воспалительными заболеваниями бронхолегочной системы, обструктивными нарушениями, бронхиальной астмой, эмфиземой лёгких (повышенное содержание воздуха в лёгочной ткани). [4] Встречаются осложнения, которые проявляются скоплением воздуха в грудной клетке, сопровождающиеся сдавлением лёгких и средостения (срединной области грудной клетки), подкожной эмфиземой. Наблюдается неадекватный ответ на бронхолитики. Обструктивные явления (непроходимость) затрагивают преимущественно верхние отделы респираторного тракта. [3]
Описаны характерные изменения на электрокардиограмме, включающие синдром раннего возбуждения желудочков, преждевременные желудочковые комплексы, нестабильность конечной части желудочкового комплекса в задненижних отведениях. [3]
Патология ритма чаще всего проявляются блокадой правой ножки пучка Гиса или смешанной экстрасистолией. [6]
У больных синдромом Марфана с патологией ритма сердечной деятельности и проводимости синдром вегетативной дисфункции чаще протекает по ваготоническому типу, в виде пресинкопальных, обморочных и астеновегетативных состояний, болезненных ощущений в области сердца, цефалгии напряжения (головной боли) и зачастую сочетается с психопатологическими расстройствами. [4]
Органы пищеварения также задействованы в патологическом процессе, что проявляется дискинезией (нарушением моторики) билиарного тракта со снижением моторики гладкомышечной мускулатуры, недостаточностью кардии, грыжевыми выпячиваниями пищеводного отверстия диафрагмы, аномалиями желчевыводящих протоков, долихосигмой (увеличением сигмовидной кишки), хроническим гастродуоденитом (воспалением слизистой желудка и двенадцатиперстной кишки), дисбиозом (нарушением нормальной микрофлоры) кишечника, изменениями поджелудочной железы. [3]
У пациентов с синдромом Марфана чаще, чем у здоровых людей, встречаются приобретённые аномалии почек: повышенная подвижность почек, нефроптоз (опущение почки), пиелоэктазии (аномальное расширение лоханок), повышена частота удвоения почек.
Патогенез синдрома Марфана
Более половины веса человека представлено соединительной тканью, из неё состоит наша главная опора — скелет, внешние покровы — кожа. Сосуды, кровь и лимфа тоже состоят из соединительной ткани.
К клеткам соединительной ткани относятся фибробласты и их разновидности (остеобласты, хондроциты, одонтобласты, кератобласты), макрофаги (гистиоциты) и тучные клетки (лаброциты). [7]
Мезенхима — проводник конституциональных, генетических и эпигенетических составляющих жизни человека. Патология соединительной ткани детерминирует определенное патологическое действие на весь организм в целом, на его физиологию и его конституциональные особенности. [3]
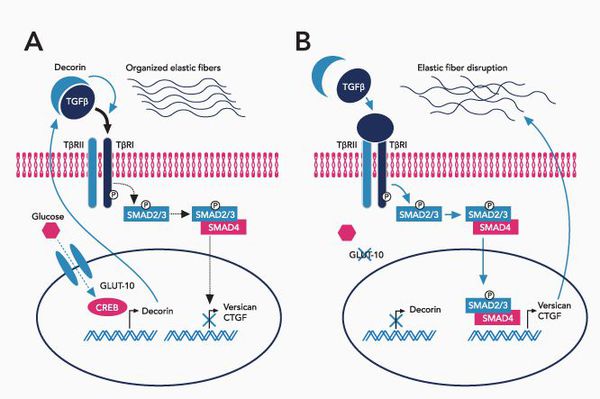
При болезни Марфана происходит замена нуклеотидов в гене, содержащем информацию о структуре пептида фибриллина-1. Этот белок относится к гликопротеидам, принимает участие в микрофибриллярном комплексе, он обеспечивает основу эластических фибрилл соединительной ткани.
Межклеточный матрикс позволяет соединительной ткани поддерживать постоянную структуру, в нём находится огромное количество факторов роста, которые обеспечивают постоянное обновление клеток.
В крупных сосудах, связочном аппарате содержится большое количество эластиновых фибрилл, поражение которых и даёт основные клинические проявления синдрома Марфана.
При синдроме Марфана значительно поражается трансформирующий фактор роста бета (TGF-β), нарушается связывание его неактивной формы, что приводит к повышению биоактивности данного фактора, с чем связано появление многих проявлений болезни. [4]
Патология фибриллина приводит к патологии формирования волокон, что вызывает утерю прочности и эластичности кожи и других соединительнотканных структур.
Изменение структуры коллагеновых волокон приводит к нарушению первичного звена гемостаза у пациентов с синдромом Марфана. [6]
Имеются данные о дефектах мембранных и цитоплазматических механизмов проведения сигнала непосредственно в самом тромбоците, приводящих к нарушениям агрегации (объединения). Показано наличие самостоятельного мембранного дефекта тромбоцитов, протекающего с нарушением реакций высвобождения и транспорта внутриклеточного кальция. [6]
Эластические фибриллы имеют вполне определенные механизмы участия в системе гемостаза. В сосудах с низкой скоростью сдвига происходит адгезия («прилипание») тромбоцитов к эластину через фибронектин. [7] Регистрируется снижение его уровня в крови у людей с синдромом Марфана. Фибронектин, в свою очередь, образуется в клетках эндотелия и участвует в последующих репаративных процессах, создавая основу для производства других компонентов соединительной ткани — фибробластов. [4] Таким образом, совершенно неоспоримо участие сосудистой стенки в реакциях свертываемости крови, и неизбежен вывод о возможных патологиях протекания нормальных гемостатических процессов при изменении состояния её структурных компонентов и процессов сосудистой регуляции.
Отмечена роль гормонального дисбаланса в развитии и усугублении дефектов соединительнотканных структур. [3]
Тромботические проявления детерминированы нарушением реологии (вязкости) крови в патологически извитых сосудах брахиоцефальной зоны. [3]
Поражение желудочно-кишечного тракта детерминировано тем, что эта система богата коллагеном. Наблюдаются дискинезия билиарного тракта по гипомоторному типу, грыжи пищеводного отверстия диафрагмы, аномалии желчных путей, долихосигма, хронический гастродуоденит со стёртой клинической картиной, склонностью к торпидному течению. [3]
Классификация и стадии развития синдрома Марфана
Код синдрома Марфана по Международной классификации болезней (МКБ-10): Q87.4.
Выделяют различные типы по степени тяжести:
Частота тяжёлых форм — 1 к 25000-50000 (при общей частоте диагностированных случаев 1 к 10000-15000).
По характеру течения:
Чаще всего первые признаки синдрома Марфана проявляются еще в детском периоде, с возрастом происходит прогрессирование симптомов, усиление клинических проявлений.
Осложнения синдрома Марфана
К самым частым осложнениям синдрома Марфана относятся:
Диагностика синдрома Марфана
Диагностика Синдрома Марфана основывается на клинических данных, выявлении изменений в гене FBN1. [5]
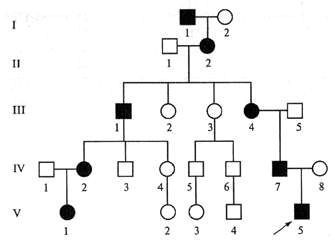
Часто при сборе генеалогического анамнеза выявляются родственные случаи со скрытым течением заболевания. [1]
Способы обнаружения арахнодактилии: [3]
В 2010 году группа специалистов систематизировала международные Гентские критерии для верификации синдрома Марфана. Верификация зависит от данных генеалогического анамнеза. [3]
При отсутствии генеалогического анамнеза:
При наличии генеалогического анамнеза:
В пятнадцати процентах появление ребёнка с синдромом Марфана спорадическое (случайное), у родителей могут быть слабые проявления. У родственников пациентов встречаются заболевания желудочно-кишечного тракта, поражения позвоночника, заболевания глаз. [3]
При малейшем подозрении на синдром Марфана необходима консультация офтальмолога. В анализе мочи таких пациентов отмечается повышение уровня оксипролина, гликозаминогликанов, но эти показатели низкоспецифичны, могут быть при различных дисплазиях соединительной ткани. Выделение оксипролина является показателем тяжести заболевания. Наблюдается нарушение свертываемости крови на тромбоцитарном уровне. [3]
Оценка системных признаков вовлечённости соединительной ткани
Синдром Марфана
Синдром Марфана (СМ), или Марфана-Ашара – это наследственное заболевание соединительной ткани с преимущественным поражением сердечнососудистой системы, скелета и органа зрения. Частота СМ в популяции составляет от 1:3000 до 1:15000.
Впервые этот синдром описан французами – в 1896 г., педиатром Антонином Бернардом Марфаном, и в 1902 г. терапевтом Эмилем Шарлем Ашаром.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
В настоящее время в различных семьях идентифицировано более 550 мутаций. Среди обнаруженных мутаций в гене FBN1 57% – миссенс мутации, 18% –фреймшифт (сдвиг рамки считывания), 16% – сплайс сайт, и 8% – нонсенс мутации. Чаще всего при классическом СМ имеет место мутация в одном из доменов FBN1 (epidermal growth factor (EGF)-like domain), ответственных за связывание кальция с фибриллином. Вследствие этого «незащищенный» кальцием фибриллин теряет устойчивость к протеазам, что приводит к дестабилизации микрофибрилл и нарушению их функции. Патологические изменения в одном и том же локусе могут обуславливать разнообразные клинические проявления – от стертой формы с поражением одной из систем организма до классической развернутой.
КЛАССИФИКАЦИЯ
1. Стертая: слабо выраженные изменения в одной, двух системах.
а) слабо выраженные изменения в трех системах.
б) выраженные изменения хотя бы в одной системе (ограниченная форма).
в) выраженные изменения в двух, трех системах и более. II. Характер течения: 1. Прогрессирующий.
III. Генетическая характеристика:
1. Семейная форма (тип наследования).
2. Первичная мутация.
IV. Клинические варианты:
1. Болезнь Марфана (присутствие трех классических признаков, семейный характер заболевания).
2. Синдром Марфана (наличие стертых форм с положительными нижеперечисленными диагностическими тестами).
XVII: Врожденные аномалии [пороки развития], деформации и хромосомные нарушения; разделу Q87.: Другие уточненные синдромы врожденных аномалий [пороков развития], затрагивающих несколько систем и имеет код Q87.4.
КЛИНИКА.
Поскольку фибриллин находится в соединительной ткани различных органов, симптоматика СМ многосистемна и разнообразна. При этом наиболее часто наблюдается сочетанное поражение сердечнососудистой системы, скелета и органа зрения. Естественно, тяжесть состояния и прогноз при СМ зависят, прежде всего, от степени поражения сердца и сосудов. Изменения сердечно-сосудистой системы отмечаются у большинства больных. Их основная причина – потеря способности стенок артерий и клапанных структур сердца выдерживать естественные гемодинамические нагрузки.
Наиболее частая сердечная патология при СМ – недостаточность митрального клапана. Обычно наблюдается поражение эластических структур створок и сухожильных нитей клапана с развитием его пролабирования и его недостаточности. Эта дисфункция митрального клапана рано или поздно у многих перерастает в умеренную или тяжелую митральную недостаточность, требующую хирургической коррекции. Реже бывает аортальная и трикуспидальная недостаточность. Стенозы клапанов для СМ не характерны. В связи с наличием у больных клапанных пороков, заболевание часто осложняется инфекционным эндокардитом. Патологические процессы со стороныаорты при СМ. Расширяется корень аорты, ее клапанное кольцо и синус Вальсальвы. Развивающаяся вследствие этого относительная аортальная недостаточность нередко приводит к кардиомегалии и тяжелой левожелудочковой недостаточности. Самым грозным осложнением является развитие расслаивающей аневризмы аорты с внутристеночной гематомой, проявляющееся выраженным болевым синдромом и тяжелыми гемодинамическими нарушениями, сто зачастую явлется причиной смерти больных СМ. Идентичные, но менее выраженные изменения могут быть и в легочной артерии. Так как при СМ сосудистая патология генерализованная, поражается эластическая ткань всех сосудов. Аневризмы могут возникать не только в различных отделах аорты, крупных ветвях легочной артерии, но и в венечных, сонных, лучевых, локтевых, бедренных, мозговых и других сосудах.
СКЕЛЕТ.
Характерным является внешний вид больных: длинные и тонкие конечности с такими же пальцами, длинные, узкие ногти, «птичье лицо» (большой нос и маловыраженный подбородок).
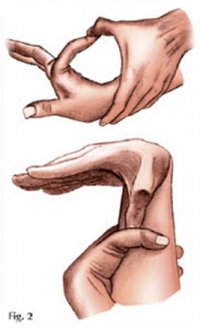
ВЕСЬМА ЧАСТО ПРИ СМ БЫВАЮТ ПОЛОЖИТЕЛЬНЫМИ ТЕСТЫ НА АРАХНОДАКТИЛИЮ:
а) тест большого пальца Steinberg: согнутый 1-й палец выступает за мягкие ткани кисти. При рентгенографии кисти с приведенным большим пальцем его фаланга выступает за скелет метакарпальных костей.
б) тест запястья Walker-Murdoch: При обхватывании запястья другой. При арахнодактилии 1-й и 5-й пальцы соединяются друг с другом.
ОФТАЛЬМОЛОГИЕСКИЕ ПРИЗНАКИ.
Наиболее часто встречается миопия различной степени, гипоплазия радужки, цилиарной мышцы и пигментной каймы зрачкового края, эктопия хрусталиков кверху, внутрь или кнаружи, реже – изменение калибра сосудов сетчатки, катаракта, зрачковая перепонка, косоглазие, дегенерация сетчатки, врожденная или вторичная глаукома. Эктопия хрусталиков вследствие надрывов, разрывов и деструкции связок постоянно прогрессирует, что отражается на зрительных функциях и плохо поддается коррекции очками. Наиболее часто эта патология хрусталиков встречается в среднем школьном возрасте, носит двусторонний характер, но степень ее выраженности может быть различной.
НЕРЕДКО ПРИ СМ НАБЛЮДАЮТСЯ ПОРАЖЕНИЯ СО СТОРОНЫ ДРУГИХ ОРГАНОВ И СИСТЕМ:
Помимо этого, у больных СМ чаще, чем в общей популяции выявляют рецидивирующие паховые и бедренные грыжи, варикозное расширение вен, разрыв межпозвоночных связок, образования межпозвоночных грыж, опущение мочевого пузыря, матки, атрофические изменения кожи, эктазию твердой мозговой оболочки в пояснично-крестцовом отделе и т.д. Последний симптом считается одним из наиболее важных критериев диагностики заболевания.
ДИАГНОСТИКА. ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
1. Лабораторные. Наиболее точным лабораторным признаком СМ является генетическая идентификация мутаций в гене FBN1. + показатели почечной экскреции метаболитов соединительной ткани: оксипролина, оксилизилгликозаминов, гликозаминогликанов и их фракционного состава (увел., как повышенный распад коллагена, а его уровень может определять тяжесть заболевания.
4. Компьютерная томография.
7. Магнитно-резонансная томография (МРТ)
8. Генеалогический анализ. ДИАГНОСТИ
ЛЕЧЕНИЕ.
СИНДРОМ МАРФАНА И БЕРЕМЕННОСТЬ.
Беременность при СМ опасна, по крайней мере, по двум причинам.
1. Имеется риск наследования заболевания, который составляет 50%.
ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ.
В целях предотвращения прогрессирования заболевания и профилактики осложнений необходимо:
1. Регулярное наблюдение квалифицированных специалистов многопрофильной клиники.
2. Постоянный прием бета-адреноблокаторов (при отсутствии абсолютных противопоказаний).
3. Периодическое выполнение ЭхоКГ, МРТ или КТ для контроля диаметра аорты и клапанных пороков.
4. Профилактика инфекционного эндокардита в течение 6 месяцев после оперативного лечения, а также при имеющихся пороках клапанов.
ПРОГНОЗ.
Продолжительность и качество жизни больных СМ в основном зависит от объема и выраженности поражения сердечно-сосудистой системы, скелета и глаз. Приемлемым для них является низкий или средний уровень физической активности. Из-за риска сердечно-сосудистых осложнений, развития пневмоторакса и возможной дислокации хрусталиков, им не рекомендуется заниматься контактными видами спорта и подводным плаванием. Оперированные пациенты имеют еще больше ограничений, особенно, если принимают антикоагулянты. Раннее начало лечения таких больных позволяет значительно увеличить продолжительность и улучшить качество их жизни. Без лечения средняя продолжительность жизни составляет 32+/-16 лет. При проведении полноценного лечения этот показатель увеличивается до 60 и более лет.
ВЫПОЛНИЛА: СТУДЕНТКА 1 ГР.
1 МЕД. ФАКУЛЬТЕТА
АРАКЕЛЯН Л.В.
ПРЕПОДАВАТЕЛЬ:
ГРЕЧАНИНА Ю.Б