Почему появилось ощущение пленки в глазу?
Такой симптом, как ощущение пленки на глазу, встречается довольно часто. Иногда это связано с использованием некачественной косметики, аллергической реакцией, офтальмологическими заболеваниями.
Такой симптом, как ощущение пленки на глазу, встречается довольно часто. Иногда это связано с использованием некачественной косметики, аллергической реакцией, офтальмологическими заболеваниями. При этом картинка становится немного размытой, нечеткой, человеку сложно различать объекты, он чувствует дискомфорт. Если этот симптом не проходит несколько дней, нужно обратиться к врачу-офтальмологу, потому что речь может идти о серьезной болезни.
Почему на глазу появляется пленка: основные причины
Если возникает неприятное ощущение пелены, причин этого состояния может быть несколько:
Попадание в глаз косметических средств и различных веществ также отрицательно сказывается на зрении. В таком случае их нужно тщательно промыть чистой водой. Если же возникают другие неприятные признаки, например, высокая температура, чувствительность к свету, общая слабость, онемение, которые не проходят длительное время, лучше обратиться в больницу.
Может ли при синдроме «сухого глаза» появляться белая пленка?
Одной из распространенных причин помутнения зрения является синдром «сухого глаза» (ксерофтальмия, ССГ). Заболевание напрямую связано с нарушением функций желез, которые отвечают за выработку слезной жидкости.
В норме поверхность глазного яблока покрыта слезной пленкой, которая отвечает за увлажнение и питание эпителия роговицы. Это нестабильная структура, которая постепенно испаряется, но при каждом моргании снова обновляется.
Если целостность слезной пленки не может быть восстановлена по каким-либо причинам, происходит фрагментарное пересыхание роговицы. Из-за этого появляются такие неприятные ощущения, как сухость, состояние жжения, зуд. Вследствие запотевания эндотелия на глазах появляется, как будто пленка.
Обычно развитию ССГ способствует переутомление зрительного аппарата, внутренние заболевания, прием некоторых препаратов (антигистамины, антидепрессанты, гормональные средства). Иногда образуется пленка из-за нарушения функций слезного аппарата после офтальмологических операций.
ССГ развивается постепенно. Сначала появляются микроскопические признаки сухости роговицы на фоне дефицита слез, затем постепенно болезнь прогрессирует, происходит умеренное снижение продукции слезной жидкости и нарушение стабильности пленки. При отсутствии лечения появляется масштабный ксероз на фоне критического снижения слезопродукции. В тяжелых случаях из-за пересыхания роговицы глаз покрывается пленкой, образуются микроэрозии.
Диагностика и помощь врачей
Если пелена в глазу не проходит два-три дня, нужно идти к офтальмологу за консультацией. Потому что этот симптом может свидетельствовать о наличии разных болезней – близорукости и дальнозоркости, старении хрусталика, глаукоме, катаракте, воспалениях зрительного нерва, дегенеративных процессах в сетчатке, синдроме «сухого глаза» (ССГ). Стоит отметить, что ССГ встречается довольно часто. Глаза не получают достаточно увлажнения из-за неправильной работы слезных желез, что и провоцирует затуманивание, делает картинку нечеткой.
На приеме врач должен провести внешний осмотр, также он может назначить:
На основании полученных данных можно поставить диагноз, назначить лечение. В зависимости от сложности проблемы, могут назначить прием препаратов, использование наружных средств (капель, мазей), лазерную коррекцию, операции по рефракционной коррекции зрения. Также рекомендуется избегать переутомления, делать специальные упражнения, не трогать глаза грязными руками, соблюдать правила личной гигиены, не пользоваться старой или некачественной косметикой, проходить ежегодные осмотры у офтальмолога.
На глазу пленка: как избавиться от дискомфорта с помощью капсул Дельфанто®?
Если причина проблемы кроется в синдроме «сухого глаза», для избавления от нее можно использовать уникальные капсулы Дельфанто®. Это средство появилось на российском рынке еще в 2019 году. Его основа – экстракт MaquiBright®, в который входит не менее 35% антоцианов (антиоксидантов, которые важны для зрения). Эти вещества нейтрализуют воздействие свободных радикалов, восстанавливают клетки, нормализуют работу слезных желез.
Достаточно использовать по одной-две капсулы в день, чтобы уже через месяц избавиться от неприятных симптомов – сухости, раздражения, жжения, чувства, как будто в глазах пленка. В начале терапии могут потребоваться глазные капли, но постепенно от них можно будет отказаться.
Капсулы Дельфанто® прошли клиническую апробацию в ведущих российских клиниках, поэтому их рекомендуют в качестве средства комплексной терапии и профилактики ССГ, в том числе тем людям, чья работа связана с сильной нагрузкой на глаза и при ношении линз.
Пелена перед глазами! Разбираемся, при каких симптомах нужно срочно бежать к офтальмологу
Глаза обеспечивают полное восприятие окружающей действительности. Благодаря зрению человек получает около 70% информации, и при малейших неприятных ощущениях стоит побеспокоиться. Самым ярким и мультифакторным признаком считается пелена перед глазами. Какие еще симптомы особенно опасны и о каких заболеваниях они кричат, рассказывает врач-офтальмолог Нелля Деркульская.
— Каждый из нас знает ощущение, когда после зрительных нагрузок возникает сухость, боль в глазах, ощущение пелены или туман перед глазами. Кажется, что это обычное переутомление и отдых обязательно принесет облегчение. Однако порой подобные симптомы указывают на серьезные заболевания. Особенного внимания требует пелена. Она бывает:

— Если это белая пелена, то можно говорить о сухости роговицы, также она может стать предвестником катаракты,острых заболеваний роговицы, глаукомы, непроходимости магистральных сосудов или нарушениях рефракции.
Синдром сухого глаза
— Обычно становится следствием пересыхания переднего отрезка глаза. Слезная пленка теряет свою целостность, роговица недостаточно увлажняется и возникает недостаток витамина А.
Этот синдром тоже может проявляться пеленой перед глазами по утрам, иногда сопровождается неприятным чувством рези. При использовании специальных глазных капель с гиалуроновой кислотой, как правило, исчезает вместе с пеленой.
Катаракта
— Первый признак — снижение зрения в сумерках. При этом может отмечаться разная четкость зрения в каждом глазу, и снова — туман и пелена. Если вы все это чувствуете, не стоит заниматься самолечением. Единственный способ справиться с катарактой — операция по замене хрусталика, с помощью которой можно добиться быстрого и эффективного восстановления зрения.
Глаукома
— Коварное и тяжелое заболевание, которое приводит к безвозвратной потере зрения. Оно возникает из-за повышения внутриглазного давления. Может протекать бессимптомно и стать находкой врача на медосмотре (поэтому так важно не забывать регулярно посещать офтальмолога).
Очень часто человек замечает пелену перед глазами, при взгляде на яркий свет появляется радужный ореол, в заболевшем глазу периодически возникают вспышки молний. Проблема может сопровождаться обильным слезотечением и головной болью. Порой сужаются поля зрения, то есть человек плохо видит изображения по бокам от центра. Если у вас появились подобные признаки, медлить нельзя. Срочно обращайтесь к специалистам.
И все же хочу успокоить: даже если диагноз глаукома выставлен, не спешите впадать в депрессию и ожидать слепоты. В наши дни оперативное лечение глаукомы проводится в самых крайних случаях, если не помогает медикаментозное лечение. При современном арсенале глазных капель и соблюдении всех рекомендаций врача ситуация поддается исправлению и зрение сохраняется на протяжении всей жизни. Одна волшебная капля (да, пусть каждый день, но все же) способна восстановить глазное давление и обеспечить достойное качество жизни.
Тромбоз и окклюзия центральной вены сетчатки
— Это заболевания магистральных сосудов глаза. Все дело в нарушении оттока крови из центральной вены сетчатки или ее ветвей. К сожалению, прогнозировать данный процесс невозможно.
Проблема чаще всего односторонняя. Пелена появляется периодически, дополняется симптомами искажением картинки, а также резким снижением зрения и тупой болью в глазнице и височной области. Перед больным глазом могут появляться яркие вспышки света.
Развивается тромбоз чаще всего в ночное время суток. Поэтому все вышеперечисленные симптомы особо выражены утром после пробуждения.
Очень важно знать причину возникновения заболевания. А их может быть много:
Если вы можете отнести себя к группе риска по перечисленным пунктам, обязательно проходите полное обследование у офтальмолога минимум раз в год.
Острые заболевания роговицы
— На это указывают: пелена перед глазами, жжение, светобоязнь, слезотечение. Причиной может стать:
Дополнительные сигналы: покраснения глаз, снижение зрения, головная боль. В данном случае необходима неотложная офтальмологическая помощь, иначе роговица в месте повреждения мутнеет и возникает бельмо, при этом восстановить зрение невозможно.
Нарушения рефракции
— Они тоже могут быть причиной пелены. Сюда входят дальнозоркость, близорукость и астигматизм. Такая причина пелены исправляется при помощи средств коррекции (очки или контактные линзы). К врачу за коррекцией стоит обращаться еще и для того, чтобы не возникли вегетативные расстройства (головная боль, головокружение, двоение в глазах).
Заболевания волокон зрительного нерва
— В данном случае также возможно образование пелены перед глазами. Все дело в разрушении миелиновой оболочки волокон. При своевременном обращении к доктору удается вовремя уточнить диагноз, улучшить состояние пациента и даже повысить остроту зрения до максимально возможной. Такая патология обязательно сопровождается консультацией невропатолога.
Красная пелена

— Появляется при кровоизлиянии в стекловидное тело глаза. Конечно, чаще всего она не красная, а красноватая. Такой туман нередко свидетельствует о гипертонической болезни, сахарном диабете, атеросклерозе, дистрофических изменениях сетчатки или травмах глаза.
Если кровоизлияния мелкие, то можно видеть черные мушки и паутинки. Они благоприятно поддаются лечению при своевременном обращении к врачу.
Темная пелена
— Очень тревожный признак. Чаще всего появляется при отслоении сетчатки. На фоне темной пелены могут появляться световые вспышки. Ощущения порой сопровождаются болью в поврежденном глазу. Изображение может двоиться. Причинами могут быть травмы глаз, близорукость высокой степени, злокачественные опухоли и сахарный диабет.
При своевременном обращении к специалисту применяется лазерное лечение, которое помогает максимальному восстановлению зрительных функций (максимальное — не значит идеальное, а лишь наиболее возможное в конкретной ситуации).
Темная пелена может являться и симптомом неврологической патологии — мигрени. Как правило, первые ее приступы очень пугают человека. Он боится, что начинает слепнуть. Сначала возникает сильная головная боль, затем появляется темная пелена перед глазами, но без вспышек света. Приступ обычно длится в течение часа. После того как он утихает, пелена рассеивается сама по себе. Тут, помимо обследования офтальмолога, требуется консультация невролога.
Кроме того…
В офтальмологии существует масса заболеваний с офтальмологическими признаками, которые, тем не менее, не являются заболеваниями, которые лечит офтальмолог. Подобные симптомы возникают при:
Еще хочется обратить ваше внимание на различные заболевания век. Часто они сопровождаются отеком, уплотнением век, различными новообразованиями на коже. Помните, что только консультация специалиста позволит определить правильную тактику лечения.
В любой ситуации не спешите паниковать и отчаиваться. Современная медицина не стоит на месте. В качестве профилактики советуем своевременную диагностику. Именно она — залог успешного лечения.
Пелена перед глазами — причины и лечение
Пелена перед глазами является симптомом некоторых заболеваний глаз, когда человек видит все будто через запотевшее стекло. Подобное состояние может быть как постоянным, так и возникать периодически.
Нередко появление пелены перед глазами сопровождается и другими нарушениями зрительного восприятия или дополнительными симптомами:
Если появление пелены перед глазами сопровождается возникновением перечисленных выше симптомов, необходимо немедленно обратиться за медицинской помощью.
Причины возникновения
Как уже упоминалось, появление пелены перед глазами может быть признаком х ряда заболеваний и патологических состояний. Среди них:
Аномалии рефракции. К ним относят близорукость, дальнозоркость, астигматизм. Пелена в этом случае объясняется неправильным формированием видимых изображений, которые не попадают на сетчатку. Подбор подходящих очков или контактных линз полностью устраняют подобный симптом.
Пресбиопия. Это возрастное нарушение рефракции у людей старше сорока лет, которое сопровождается ухудшением зрительного восприятия на близком расстоянии. Связано оно с изменением эластичности хрусталика, отчего ухудшаются его оптические свойства. Пресбиопия развивается постепенно, сначала небольшие затруднения при чтении возникают с одним глазом, через некоторое время — с другим. Устранение пелены перед глазами, вызванной пресбиопией возможно при использовании для чтения специальных плюсовых очков.
Синдром сухого глаза. Сухость глаз – еще одна очень частая причина возникновения перед глазами белой пелены. Это объясняется пересыханием роговицы и возникновением запотелости ее эндотелия. В этом случае, пелена присутствует перед глазами только в определенных ситуациях (к примеру, во время интенсивной зрительной работы), а не постоянно. При этом проблема решается применением увлажняющих капель и гелей для глаз.
Катаракта. Данное заболевание связано с помутнением хрусталика и является самой распространенной причиной возникновения пелены перед одним глазом. Как правило, заболевание поражает людей пожилых, но не исключено и у людей других возрастных групп. Пелена перед глазом устраняется при замене помутневшего хрусталика интраокулярной линзой в ходе операции факоэмульсификации катаракты.
Глаукома. При повышении внутриглазного давления перед глазами возникает пелена и происходит резкое снижение зрения. Это очень настораживающий симптом при глаукоме, а ситуация в целом требует немедленной медицинской помощи.
Возрастная макулодистрофия (ВМД). По причине ее возникновения у людей старше 60 лет очень часто происходит утеря центрального зрения. При чтении и иной зрительной работе на близком расстоянии происходит затуманивание зрения. Сначала перед глазом появляется пелена и острота зрения на нем снижается, потом возникает искажение линий видимых предметов. Медикаментозное лечение макулярной дегенерации является единственным способом уменьшить проявления болезни и сохранить зрение.
Неврит зрительного нерва. Симптом затуманивания зрения характерен и для воспаления зрительного нерва, которое также приводит к снижению остроты зрения. После курса медикаментозного лечения зрение восстанавливается полностью. Правда внезапное повторное появление перед глазом белой пелены может говорить о рецидиве заболевания.
Мигрень. Темная пелена перед глазами нередко предшествует приступу мигрени. По окончании приступа зрение восстанавливается. Лечением мигрени должен заниматься невролог.
Инсульт или транзиторная ишемическая атака. Состояние обусловлено нарушением кровотока в сосудах головного мозга и зачастую сопровождается появлением перед глазами пелены. Лечение направлено на устранение основного заболевания, проводится под контролем офтальмолога.
Опухоли мозга. Пелена перед одним глазом в некоторых случаях указывает на имеющиеся в головном мозге проблемы опухолевого характера.
Лекарственные препараты. Регулярный прием некоторых лекарственных средств изредка приводит к появлению перед глазами пелены. Такими препаратами являются:
В любом случае, когда появляется перед глазами пелена, необходима консультация врача-офтальмолога. Игнорировать данную проблему, значит подвергать свое зрение серьезной опасности.
В нашей клинике каждый пациент имеет возможность пройти все необходимые диагностические процедуры без утомительных очередей и в удобное для него время. А также проконсультироваться с высококвалифицированным специалистом по всем интересующим его профильным вопросам и при необходимости получить своевременную медицинскую помощь.
Болезни слезной пленки — наиболее частая причина обращения пациентов к офтальмологу. Болезни слезной пленки или болезнь «сухого глаза»?
Полунин Г.С., Полунина Е.Г.
ФГБУ «НИИГБ» РАМН, Москва
Рези, боли, чувство инородного тела, песка в глазах, а также неустойчивое (флюктуирующее) зрение – это типичные жалобы пациента с болезнью «сухого глаза» (БСГ) при неполноценной слезной пленке. Ощущения пациента часто бывают очень изнурительными, а назначаемое лечение при этом неэффективно, что заставляет его обращаться к врачу многократно. Офтальмологи порой недооценивают эти жалобы пациента и связывают их с личностными особенностями больного и часто направляют его на консультацию к невропатологу или даже к психиатру. Однако своевременная диагностика болезни «сухого глаза» и назначение адекватной терапии, включающей терапевтическую гигиену век с теплыми компрессами и самомассажем век, соблюдение зрительного режима – увеличение числа морганий, регулярные перерывы в процессе зрительной работы, слезозаместительная терапия, назначение противовоспалительной терапии при наличии показаний позволяют купировать жалобы пациентов и значительно улучшить качество их жизни.
В последние годы пациенты все чаще обращаются к офтальмологам с жалобами на дискомфортные ощущения в глазах и/или слезотечение. После осмотра и обследования, врач ставит диагноз «сухой глаз». У пациента возникает правомерный вопрос – почему «сухой глаз», ведь слезы же «текут ручьем»?!
Впервые термин «сухой глаз» или «сухой кератоконъюнктивит» был предложен шведским офтальмологом Sjogren в 1933 году как один из триады признаков (ревматоидный артрит, ксеростомия, сухой кератоконъюнктивит) описанного им заболевания, названного впоследствии его именем. Sjogren установил закономерность сочетания сухости глаз и полости рта с полиартритом, и подчеркнул значение сухого кератоконъюнктивита как местного признака системного заболевания. Именно эти исследования стали началом углубленного изучения этого патологического состояния.
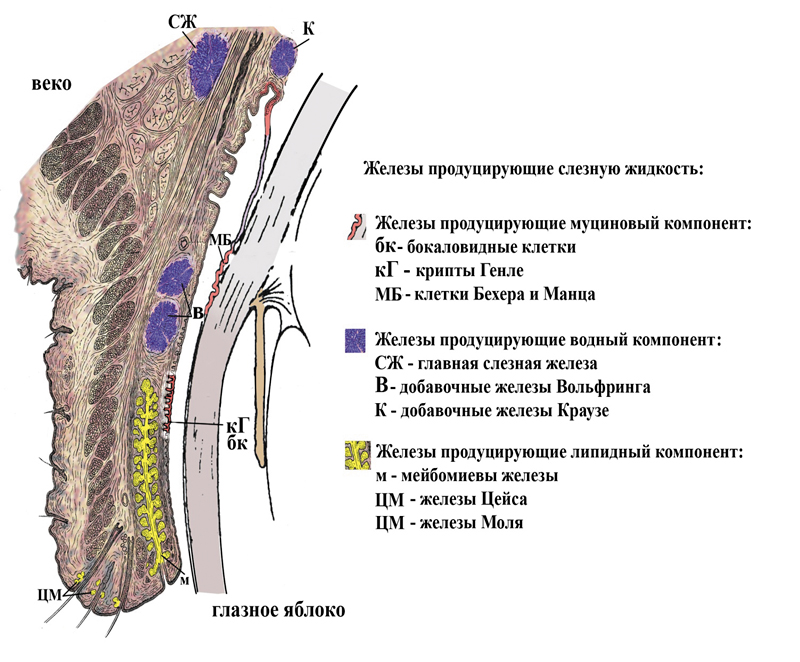
Работы Холли и Лемпа (1977) легли в основу концепции о трехслойной структуре слезной пленки и патогенеза развития синдрома «сухого глаза» (рис. 1).
Рис. 1. Железы и железистые структуры, участвующие в образовании
слезной жидкости (Полунин Г.С., Полунина Е.Г., 2007)
Первоначально предполагалось, что развитие синдрома «сухого глаза» (ССГ) связано только с уменьшением объема продукции слезной жидкости, и именно поэтому термин «сухой глаз» отражал суть процесса и соответствовал клинической картине. В последующих многочисленных исследованиях различных авторов было показано многообразие этиологических факторов возникновения ССГ. Это, в первую очередь, блефариты и блефароконъюнктивиты, при которых объем водного компонента слезной пленки не уменьшается, а нестабильность слезной пленки может быть обусловлена нехваткой липидов или муцина.
Многие годы большая часть исследований была посвящена изучению сухости глаза при тяжелейшей иммунной патологии – синдроме Сьегрена. И только десятилетия спустя выяснилось, что пациентов с уменьшением объема слезной жидкости, являющегося следствием аутоиммунного процесса, гораздо меньше (2-5%), чем пациентов, у которых изменение слезопродукции развивается на фоне нарушения секреции муцина и липидов (84-92%), связанных с изменением условий окружающей среды, повышенной зрительной нагрузкой, изменением питания.
Следует отметить, что у пациентов с нарушением секреции муцина (который продуцируется бокаловидными клетками конъюнктивы и роговицы, криптами Генле и клетками Бехера и Манца) и особенно липидов (продуцирующихся в основном мейбомиевыми железами, расположенными в толще век) далеко не всегда снижен объем слезопродукции. Однако ввиду разбалансированности состава слезной жидкости нет условий для формирования стабильной слезной пленки, которая может выполнять защитную, оптическую и трофическую функции.
Слезная пленка является первым барьером на пути агрессивных внешних факторов. Она играет защитную роль посредством бактерицидных и очищающих свойств, препятствует развитию инфекций и удаляет пылевые частицы, предупреждает от повреждения мелкими инородными телами роговицу.
Покрывая поверхность роговицы, слезная пленка выполняет оптическую функцию. Для нормального функционирования роговицы как оптической линзы, ее поверхность должна быть идеально гладкой, сферичной, прозрачной. Это возможно только при том условии, если поверхность эпителия будет увлажнена, поскольку даже локальное высыхание эпителиальной выстилки в пределах 0,3 мкм2 по площади и 0,5 мкм в глубину способно нарушить зрительное восприятие. Влажность и гладкость поверхности роговицы обеспечивается прекорнеальной слезной пленкой при ее равномерном перераспределении по всей поверхности роговицы за счет мигательных движений век.
Слезная жидкость выполняет трофическую функцию: поверхность конъюнктивы и роговицы покрыта многослойным неороговевающим эпителием, который при нормальных условиях увлажняется слезной жидкостью. Это особенно важно для осуществления питания и оксигенации бессосудистой роговой оболочки.
В результате нарушений качества слезной пленки развиваются патологические процессы, сокращается время ее разрыва. В норме слезная пленка сохраняет сферичность при открытых веках не менее 10 секунд. При разрыве слезной пленки роговица «оголяется» и срабатывает рефлекторная дуга – роговичный рефлекс. Основная слезная железа впрыскивает в конъюнктивальную полость небольшой объем слезы, а моргания век ее равномерно распределяют по поверхности глаза, формируя на следующий короткий период слезную пленку. При недостатке слезы пациенты отмечают «сухость» глаза, а при поступлении ее из слезной железы в достаточном объеме глаз становится влажным и может отмечаться слезотечение. Учитывая возникающее несоответствие жалоб пациентов и клинической картины (ведущей жалобой является слезотечение), с одной стороны, и названием заболевания – болезнь «сухого глаза», с другой стороны, нам кажется логичным заменить название «болезнь «сухого глаза» на термин «болезни слезной пленки», который более объективно отражает суть патологического процесса – нарушение качества слезной пленки, сокращение времени ее разрыва (менее 10 секунд).
Болезни слезной пленки (БСП) – это многофакторные заболевания слезной пленки и поверхности глаза, которые вызываются негативным воздействием внешних и внутренних факторов на поверхность глаза и, в первую очередь, на слезообразующие железы, вследствие чего нарушаются стабильность слезной пленки и ее функции – защитная, трофическая и оптическая. Болезни слезной пленки сопровождаются дискомфортными ощущениями в глазах и потенциальной возможностью снижения зрения.
Классификация болезней слезной пленки
Особое место занимает классификация, основанная на патогенетическом признаке, утвержденная на международном конгрессе, посвященном ССГ, так как именно она отражает механизм развития болезни. Согласно этой рабочей классификации, выделяют две основные формы болезни «сухого глаза». Первая – вододефицитная форма, и вторая – эвапоративная (испарительная), эвапорация – испарение (DEWS Report: A.Mission Completed. Ocul Surf. 2007).
Вододефицитная форма включает болезни слезной пленки, ассоциированные с синдромом Сьегрена и другими видами иммунной патологии. При этих формах нарушения функций слезной пленки происходят из-за воспалительных повреждений основной слезной железы и добавочных слезных желез. При этом резко уменьшается секреция водного компонента слезной пленки. Слезная пленка становится очень тонкой и не способна равномерно покрывать поверхность глаза, следовательно не может выполнять свои функции. В итоге это приводит к возникновению дискомфортных ощущений у пациента, снижается зрение и развиваются дефекты в роговице.
Эвапоративная форма болезни «сухого глаза», согласно международной рабочей классификации, связана с повышенной испаряемостью слезы с поверхности глаза, обусловленной неполноценностью поверхностного липидного слоя слезной пленки. Чаще всего это бывает связано с дисфункцией мейбомиевых желез. К этой форме отнесены также случаи, связанные с пониженной влажностью воздуха в окружающей среде, с повышенной зрительной работой, например, работой на компьютере, вследствие чего сокращается число морганий век в минуту. Это связано с тем, что акт моргания участвует в таких процессах, как выброс компонентов базальной секреции слезы, поддержание постоянства температуры глаза, формирование слезной пленки, обеспечивает нормальный отток слезы и очищает поверхность глаза.
К эвапоративной форме международная комиссия отнесла и случаи, в которых причиной нарушения слезопродукции является применение глазных капель с консервантами, включая бензалконий хлорид, который разрушает муциновый слой слезной пленки, обеспечивающий ее сцепление с эпителием роговицы. Повреждение муцин-секретирующих клеток (бокаловидных клеток конъюнктивы и эпителия роговицы) происходит и в процессе ношения контактных линз, о чем свидетельствует их витальное окрашивание. На наш взгляд, это самостоятельная форма болезни слезной пленки – муцинодефицитная, связанная с деструкцией одного из слоев слезной пленки – муцинового.
Таким образом, мы выделяем третью форму БСП – муцинодефицитную, связанную с поражением муцинового слоя слезной пленки. Эвапоративную (испарительную) форму БCП, связанную с поражением липидного слоя, исходя из структуры слезной пленки логично назвать липодефицитной формой, тем самым связывая название с объектом патологических изменений в слоях слезной пленки.
Итак, при болезни слезной пленки мы выделяем три основные ее формы:
– липодефицитная форма, при которой нарушена структура поверхностного липидного слоя. Эта форма наблюдается при дисфункции мейбомиевых желез, при болезнях век – мейбомиитах, блефаритах различной этиологии, включая аллергические, инфекционные и демодекозные;
– вододефицитная форма, при которой отмечается дефицит внутреннего водного слоя слезной пленки, который обусловлен поражением основных слезных желез, чаще всего это иммуноопосредованные заболевания, включая синдром Сьегрена;
– муцинодефицитная форма, при которой нарушена структура муцинового слоя слезной пленки и она не может обеспечить ее сцепление с поверхностью глаза и, в частности, с роговицей. Эта форма развивается при поражениях бокаловидных клеток конъюнктивы и эпителиальных клеток роговицы и конъюнктивы, которые часто развиваются при ношении контактных линз, при инстилляциях глазных капель с токсическими консервантами и при приеме пациентами некоторых медикаментов.
Конечно, клинические проявления болезней слезной пленки более сложны, а диагностические тесты на сегодняшний день пока недостаточно совершенны для точной дифференцировки каждой из этих форм, особенно муцинодефицитной. Нарушение структуры одного из слоев может провоцировать развитие нарушений в других слоях пленки, и поэтому они часто встречаются в комбинации. Тем не менее они существуют, и актуальной задачей является определение их диагностических критериев. Изменения продукции слезы неразрывно связаны с воспалительными процессами поверхности глаза – «красный глаз», поэтому диагностика этих заболеваний должна проводиться комплексно и включать анализ всех аспектов, связанных с изменением слезной пленки.
Диагностика болезни слезной пленки
В современных условиях проблема сухости глаза стоит особенно остро, это связано с резким ухудшением экологии окружающей среды и чрезвычайно возросшей зрительной нагрузкой, обусловленной стремительным техническим прогрессом, сопряженным с необходимостью пользования компьютерной техникой, контактной коррекцией зрения и широким распространением кераторефракционных операций.
Диагностика болезни слезной пленки начинается с выяснения жалоб пациента и сбора анамнеза, который зачастую в постановке диагноза «синдром «сухого глаза» играет ключевую роль.
Жалобы пациентов:
• чувство жжения в глазах;
• ощущение сухости в глазах;
• покраснение глаз;
• зуд в области глаз;
• чувство инородного тела в глазах;
• ощущение утомления глаз, особенно при работе за компьютером;
• отек и покраснение в области век;
• неустойчивое «флюктуирующее» зрение (за счет нарушения слезной пленки, и, как следствие, потери гладкой рефракционной поверхности);
• слезотечение;
• светобоязнь;
• повышенная чувствительность к табачному дыму.
При сборе анамнеза очень важно обращать внимание на условия, в которых появляются или усиливаются вышеперечисленные жалобы, а также на наличие факторов риска.
Факторы риска развития синдрома «сухого глаза»:
• работа в офисных помещениях и длительные поездки в автомобиле (кондиционированный воздух, мониторное излучение);
• возраст пациентов старше 45 лет;
• наличие в анамнезе системных заболеваний (ревматоидные заболевания, заболевания щитовидной железы, герпес, мононуклеоз, операции на тройничном нерве и др.);
• наличие в анамнезе травм, ожогов, глазных операций и воспалительных заболеваний глаз (блефариты, конъюнктивиты, кератиты и др.);
• применение лекарственных средств (бета-блокаторы, анальгетики, антихолинергические препараты, антидепрессанты, пероральные контрацептивы, эстрогены, антимигренозные препараты и др.);
• ношение контактных линз;
• работа в условиях повышенного воздействия вредных факторов внешней среды (сухого воздуха, теплового излучения, пыли, газов или паров растворителей);
• воздействие табачного дыма, плавание в хлорированной воде. Таким образом, все факторы риска можно условно подразделить на внешние и внутренние.
После сбора и анализа данных анамнеза необходимо проведение биомикроскопического обследования, в ходе которого особое внимание стоит обратить на наличие признаков синдрома «болезни слезной пленки».
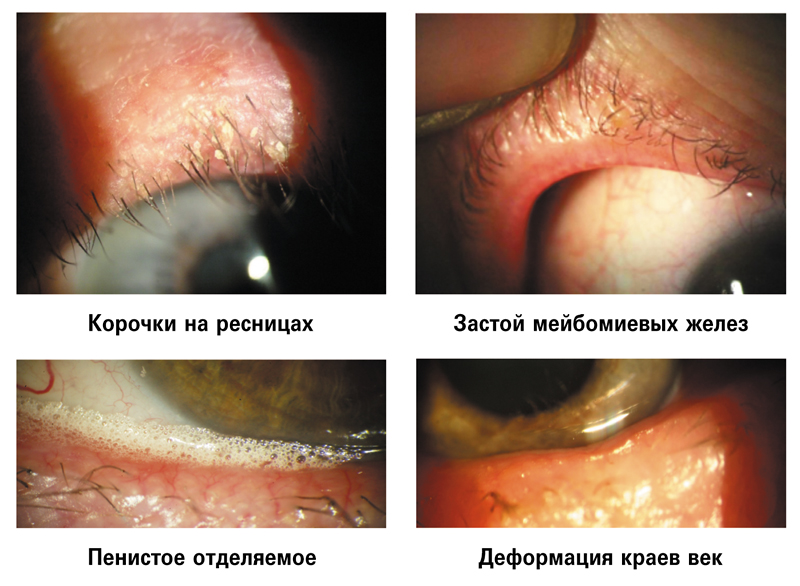
Биомикроскопические признаки БСП:
• состояние век (телеангиоэктазии, эритема на коже век, дисфункция мейбомиевых желез, твердые пробки в их протоках, пенистые выделения, отек, гиперемия и деформация краев век (рис. 2).
Рис. 2. Биомикроскопические признаки болезни слезной пленки
В норме слезная пленка способна при открытых веках сохранять сферичность в течение 10-15 секунд, после чего происходит ее разрыв. Восстановление сферичности слезной пленки происходит при моргании. Число морганий при нормальной слезной пленке не должно быть меньше 10-15 в минуту. При изменении ее качества, за счет нарушения в отдельных слоях, время сохранения сферичности может сокращаться до 1-2 секунд, и для восстановления ее целостности требуется не менее 60 морганий в минуту. При современном ритме жизни и зрительной нагрузке – это невозможно. В современных условиях, при очень высокой зрительной нагрузке, число морганий в минуту резко сокращается. И очень часто происходит дисбаланс между разрывом прероговичной слезной оболочки и восстановлением ее сферичности. Роговица «оголяется», ее поверхностные нервы очень чувствительны и после этого реагируют даже на соприкосновение с воздухом, который в свою очередь усиливает испарение и вызывает болезненные ощущения в глазу и окружающих областях. Более того, из-за нарушения сферичности при разрыве слезной оболочки пациенты отмечают нарушение зрения, которое становится флюктуирующим. На короткие промежутки времени оно становится ясным, но вдруг снова все предметы видятся как через «неровные круги воды». Это пугает пациентов. Они в тревоге обращаются к офтальмологам, а те часто не могут разобраться в чем причина, направляют этих пациентов к невропатологам или даже психиатрам. Хотя причина таких нарушений – чисто офтальмологическая. В слезе обнаружены липиды практически всех основных типов, в подавляющем большинстве это триглицериды, эфиры холестерина, и в меньшем количестве диглицериды, моноглицериды, свободные жирные кислоты, холестерол и фосфолипиды. При этом холестерол содержится в количестве 200 мг%, так же как и в крови, и поступает в кровь в составе α- и β-липопротеинов. При нормальной температуре тела все фракции липидов, секретируемых мейбомиевыми железами, находятся в жидком состоянии и легко эвакуируются на маргинальные края век. Однако некоторые фракции липидов становятся твердыми при температуре 35,8° по Цельсию. Температура краев век в норме не превышает 36,0°, а при открытых веках, при снижении числа морганий в минуту, температура краев век может снижаться до 34,4° и ниже. Снижение температуры краев век приводит к образованию пробок в устьях и протоках мейбомиевых желез и нарушению эвакуации секрета наружу. Застой циркуляции секрета является благоприятным условием для развития клещей и инфекций. Для устранения условий, способствующих образованию пробок в мейбомиевых железах, необходимо соблюдать определенные гигиенические меры:
1) соблюдать зрительный режим работы и не ограничивать число морганий в минуту;
2) очищать края век с помощью специальных средств (блефарошампуня, блефарогелей, блефаролосьона и блефаросалфеток);
3) делать согревающие компрессы на веки для разжижения секрета в протоках мейбомиевых желез;
4) проводить массаж век для эвакуации секрета.