Фиброз легких: симптомы, лечение и профилактика
Фиброз легких — это процесс образования в легких фиброзной (рубцовой) ткани, что приводит к нарушениям дыхательной функции.
Зиновенкова Елена Алексеевна
Заведующая отделением профпатологии, врач общей практики (семейный врач), врач-терапевт, врач-пульмонолог
Фиброз легких — это процесс образования в легких фиброзной (рубцовой) ткани, что приводит к нарушениям дыхательной функции. При фиброзе снижается эластичность и растяжимость легочной ткани, затрудняется прохождение кислорода и углекислого газа через стенку альвеол (легочных пузырьков, в которых происходит контакт вдыхаемого воздуха с кровью).
Причины заболевания
Фиброз легкого может возникнуть вследствие развития воспаления на альвеолах интерстициальных легочных тканей. В результате это становится причиной образования рубцов и дальнейшего разрастания тканей.
К основным причинам образования можно отнести:
• Наследственный фактор – первая и основная причина
• Курение
• Пребывание в загрязненной местности или в промышленном районе, на вредном производстве
• Осложнение таких заболеваний, как сахарный диабет, красная системная волчанка, ревматоидный артрит
• Осложнение заболеваний легких – такие как альвеолит, саркоидоз, асбестоз, туберкулез
• Длительное вдыхание частиц органических веществ или минералов
• Интоксикация химическими веществами
• Радиоактивное излучение на участке грудной клетки
Виды легочного фиброза
• Идиопатический легочный фиброз – когда определить болезнь, которая его вызвала, невозможно
• Интерстициальный легочный фиброз – когда причину заболевания можно обнаружить
Формы
Фиброз может быть односторонним и двусторонним, очаговым (поражается небольшой участок легкого) и тотальным (распространяется на все легкое).
• фиброз (пневмофиброз) – умеренное тяжистое разрастание соединительной ткани, чередующееся с неизмененной легочной тканью;
• склероз (пневмосклероз) – грубое замещение участков легочной ткани соединительной с уплотнением легких;
• цирроз легких – полное замещение легочной ткани соединительной с повреждением бронхов и сосудов легкого.
По причине развития выделяют:
• фиброз как следствие пылевых заболеваний легких (силикоз — профессиональное заболевание легких, развивающееся после длительного вдыхания пыли силикатов; асбестоз — профессиональное заболевание легких, возникающее после длительного вдыхания пыли асбеста);
• лекарственный фиброз (развивается на фоне длительного приема препаратов для лечения аритмии, химиотерапевтических препаратов (для лечения опухолей));
• фиброз при заболеваниях соединительной ткани (ревматоидном артрите, системной склеродермии, системной красной волчанке);
• фиброз инфекционной природы (после пневмонии или туберкулеза легких);
• идиопатический (первичный) фиброз (возникает без видимой причины).
Симптомы фиброза легких
• Ведущим симптомом является одышка – сначала при физической нагрузке, а по мере прогрессирования заболевания и в покое.
• Кашель (сухой или с отделением небольшого количества мокроты).
• Бледность, цианоз (синюшность) кожных покровов.
• При длительном течении процесса – изменение формы пальцев (утолщение пальцев, выпуклость ногтевой пластины).
• При длительном течении процесса и большом объеме поражения развиваются признаки сердечной недостаточности (так называемого «легочного сердца»): усиление одышки, сердцебиение, отеки на ногах, набухание и пульсация шейных вен, загрудинные боли.
• Слабость, повышенная утомляемость, неспособность выполнять тяжелую физическую нагрузку.
Лечение заболевания
Специфического эффективного лечения фиброза легких нет. Среди основных рекомендаций выделяют следующие:
• исключить воздействие повреждающих факторов (профессиональные вредности);
• ограниченные участки пневмосклероза, не проявляющие себя клинически, в терапии не нуждаются;
• кислородотерапия (ингаляции кислорода с помощью специальных аппаратов);
• оперативное лечение: возможно удаление функционально неполноценного ограниченного очага, в случае тотального фиброза (распространяющегося на все легкое) – пересадка легких.
Сегодня в области медицины проводятся различные разработки препаратов, которые способствуют уменьшению таких рубцов. Также некоторые из них при различных типах фиброза способны уменьшать процессы, способствующие рубцеванию ткани. К таким препаратам относят кортикостероиды, которые могут подавить иммунную систему. В случае подавления иммунной системы уменьшается воспаление легких и последующее рубцевание ткани в легких. Кроме этого, прием кортикостероидов может вестись в комплексе с противовоспалительными и другими препаратами.
Осложнения и последствия
• Хроническая дыхательная недостаточность (недостаточность кислорода организму).
• Легочная гипертензия.
• Хроническое легочное сердце.
• Присоединение вторичной инфекции (с развитием пневмонии).
Профилактика фиброза легкого
• Использование средств индивидуальной защиты при работе с профессиональными вредностями, соблюдение правил техники безопасности.
• Своевременное лечение воспалительных заболеваний легких (пневмонии; туберкулеза).
• Отказ от курения.
• При приеме препаратов, способных привести к развитию фиброза легких (некоторые антиаритмические препараты), – периодический профилактический контроль за состоянием легких.
Врач общей практики (семейный врач), врач-терапевт Зиновенкова Елена Алексеевна
Фиброз легких: причины, симптомы, тактика лечения
Фиброз легких – это патологический процесс, который характеризуется замещением нормальной легочной ткани фиброзной (рубцовой). В результате таких изменений возникают серьезные нарушения со стороны дыхательной системы.
Развитие фиброза приводит к уменьшению объема функционирующей ткани легких, в следствие чего снижается вентиляция и эффективность дыхания.
Процесс может развиваться как в одном, так и в обоих легких, в зависимости от этого патологию разделяют на одно- и двустороннюю. Также фиброз может быть очаговым и тотальным, в зависимости от объема пораженной ткани.
Причины развития патологии
Выделяют множество причин развития легочного фиброза. К ним относятся:
Болезни дыхательной системы (ХОБЛ, пневмония, туберкулез).
Системные заболевания соединительной ткани (склеродермия, СКВ, ревматоидный артрит).
Прием ряда лекарственных препаратов (цитостатики, антиаритмические средства).
Васкулиты различного генеза.
Вредные производственные факторы (асбест, силикаты и так далее).
Также выделяют идиопатический фиброз легких, когда установить причину патологического процесса не удается.
Симптомы фиброза легких
На начальном этапе заболевание проявляется общей слабостью и повышенной утомляемостью. У пациентов отмечается бледность кожи с синюшным оттенком, особенно в области носогубного треугольника, носа и на конечностях. Многие больные отмечают сонливость днем и бессонницу ночью, а также немотивированное снижение веса.
Затем к вышеперечисленным жалобам присоединяется одышка. В начале она беспокоит больного только во время физических нагрузок, но по мере прогрессирования патологии начинает возникать и в покое.
У части пациентов отмечается сухой или влажный, малопродуктивный кашель. Во втором случае обнаруживается скудное количество вязкой слизистой мокроты. Появление гнойного отделяемого говорит о присоединении вторичной бактериальной инфекции.
У пациентов, длительно страдающих фиброзом легких, происходит изменение формы ногтей, которые становятся похожи на «часовые стекла» и концевых фаланг пальцев по типу «барабанных палочек».
На пике развития заболевания возникает сердечная недостаточность, проявляющаяся периферическими отеками, сердцебиением, аритмией, пульсацией шейных вен, тяжелой одышкой в состоянии покоя.
Диагностические мероприятия
Диагностика фиброза легких начинается со сбора жалоб, изучения анамнеза и объективного осмотра пациента. Важно выявить наличие хронических заболеваний, которые могут спровоцировать развитие данной патологии, а также обратить внимание на типичные клинические проявления.
Для подтверждения диагноза специалист назначает ряд лабораторных и инструментальных исследований, а именно:
Общий и биохимический анализы крови.
Спирография. Данный метод исследования позволяет оценить пиковую скорость выдоха воздуха, а также жизненную емкость легких.
Обзорная рентгенография органов грудной клетки, как минимум в двух проекциях. На снимке врач выявляет деформацию и усиление легочного рисунка, особенно в нижних отделах.
Компьютерная и магнитно-резонансная томография. Как и предыдущий метод, позволяют выявить структурные изменения легких. Однако с их помощью можно провести более детальную и четкую оценку патологического процесса.
Как лечить фиброз легких
Очаговый легочный фиброз, поражающий незначительный участок ткани, может никак себя не проявлять и случайно обнаруживаться во время профилактических медицинских осмотров. В такой ситуации патология не требует лечения. Пациентам рекомендуют регулярное динамическое наблюдение и устранение факторов риска прогрессирования заболевания.
Обширный фиброз требует комплексной и продолжительной терапии, как лекарственной, так и немедикаментозной.
Больным назначается комплекс дыхательных упражнений, способствующих улучшению вентиляции легких и повышению эффективности дыхания.
Важным компонентом лечения у пациентов с легочным фиброзом является кислородотерапия. Количество сеансов и продолжительности курса лечения определяет лечащий врач, в зависимости от степени тяжести заболевания.
Из медикаментозных средств применяют следующие группы лекарственных препаратов:
Системные глюкокортикостероиды (Дексаметазон, Преднизолон). Согласно результатам научных исследований данные препараты тормозят патологический процесс и препятствуют замещению здоровой ткани легких на соединительную.
Цитостатические средства (Циклофосфамид, Азатиоприн). Они блокируют деление клеток и тем самым также ингибируют процесс фиброзирования.
Антифиброзные препараты (Колхицин).
Все эти медикаменты обладают множеством побочных эффектов и противопоказаний к использованию. Поэтому их прием должен быть обоснован, назначаться и строго контролироваться специалистом.
При неэффективности консервативных методов лечения, возможно проведение хирургического вмешательства – трансплантации легких. Операция, в виду своей сложности, должна проводиться опытным, высококвалицированным специалистом и по строгим показаниям:
Существенное снижение ЖЕЛ.
Декомпенсированная дыхательная недостаточность.
Развитие витальных осложнений.
Согласно статистическим данным, такое мероприятие позволяет сохранить жизнь пациентам и заметно повысить ее качество.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Что означают выявленные на КТ фиброзные изменения и плевральные спайки в лёгких (2020-10-22 17:38:07)
Что означают выявленные на КТ фиброзные изменения и плевральные спайки в лёгких
За последние полгода резко возросло число проводимых КТ легких в связи с тем, что практически всем пациентам с подтвержденной новой инфекцией или при подозрении на нее, назначают экспертное исследование органов грудной клетки.
Прежде всего рентгенологи в таких случаях исключает наличие инфильтративных изменений, уплотнений легочной ткани по типу «матового стекла», что характерно для вирусной пневмонии.
Но нередко у пациентов находят фиброзные измененения в каком-то сегменте или сегментах легких, а также плевроапикальные наслоения.
Что касается плевроапикальных наслоений, то они могут выявляться и на обычном рентгене и представляют собой спайки, образующиеся между листками плевры верхушек лёгких.
Считается, что такие наслоения являются следствием перенесенного воспаления. Это может быть пневмония, туберкулёз в анамнезе.
В действительности, случайно обнаруженные подобные спайки на рентгене или КТ лёгких не представляют никакой опасности и не требуют дообследования.
Что же касается фиброзных изменений в легких, то они свидетельствуют о замещении легочной воздушной ткани с формированием соединительной ткани. Это происходит после перенесенных воспалительных или дистрофических заболеваний легких.
Если фиброзная ткань занимает один или пару сегментов легких, то это не влияет на их функцию. При выраженном распространенном или диффузном пневмофиброзе может страдать газообмен и уменьшаться жизненная емкость лёгких, что проявляется у таких больных одышкой и плохой переносимостью физической нагрузки.
Дополнение: По результатам компьютерной томографии рекомендуется проконсультироваться с лечащим врачом!
Подробнее
Медицинский лекторий
Сахарный диабет и ожирение. Новый взгляд на проблему.
Вирус папилломы человека: профилактика, вакцинация, лечение.
Как правильно измерить температуру тела?
Какие продукты помогут защититься от вирусов
Диетолог назвала самый полезный способ готовить яйца
Токсиколог объяснил, как действовать при отравлении грибами
Врач рассказал, что поможет в борьбе с метеозависимостью
13 причин, почему закладывает уши
Врач раскрыл эффективную методику быстрого лечения кашля
Названы характерные для каждой группы крови заболевания
Действовать срочно: врачи объяснили, что делать, если разбился градусник в квартире
Психосоматика заболеваний суставов и пути исцеления
Почему осенью сложнее просыпаться и как с этим бороться?
Диетолог Леонов: грамотное употребление соды очищает организм и снимает воспаление в горле
Эксперты рассказали о способе справиться с хандрой после выходных
Положительный и отрицательный баланс калорий
Врач рассказал, как картошка может защитить от ОРВИ и коронавируса
Хронический адгезивный перикардит (I31.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Клиническая картина
Cимптомы, течение
Диагностика
Рентгенологический и рентгенокимографический методы исследования позволяют подтвердить наличие перикардиальных спаек и спаек между перикардом и соседними органами.
Диагностике слипчивого перикардита может помочь выявление грубых экстраперикардиальных сращений или отложений в рубцовой ткани извести. Обызвествление перикарда происходит обычно в определенной последовательности: коронарная борозда, правый желудочек, правое предсердие, левые желудочек и предсердие. В случае несдавливающих форм адгезивного перикардита участки обызвествления встречаются в 5-10% случаев. Они могут быть мелкими или парциальными.
При обычной рентгеноскопии грудной клетки возможно установить только распространенное обызвествление перикарда, когда оно охватывает также левую половину сердца. Частичное обызвествление обнаруживается только при целеустремленном исследовании со снимками сердца в разных проекциях, обычно в виде тонкой полоски по контуру сердца.
При рентгенологическом исследовании обычно хорошо видны спайки перикарда с плеврой и диафрагмой. Контур сердца приобретает зубчатый характер. Сращение сердца с диафрагмой образует лентообразную тень, сердце опущено и тесно прилежит к диафрагме. При дыхательных экскурсиях сердце оказывается фиксированным и не меняет конфигурации.
Лабораторная диагностика
Дифференциальный диагноз
По данным ЭхоКГ объем желудочков при перикардите нормальный, фракция выброса близка к норме или незначительно снижена. Раннее диастолическое наполнение желудочков резко преобладает над систолой предсердий. Ранний кровоток через митральное отверстие снижается на вдохе.
При рестриктивной кардиомиопатии колебаний диастолического кровотока в зависимости от фаз дыхания нет. Отсутствуют признаки утолщения перикарда и его обызвествления.
На компьютерной томографии при перикардите определяется утолщение перикарда более чем на 3 мм. При рестриктивной кардиомиопатии перикард не изменен.
Осложнения
Лечение
При развитии слипчивого перикардита с признаками венозного застоя, в случае неэффективности лекарственной терапии в течение 2-3 месяцев, проводят операцию по удалению сращений перикарда (перикардэктомия).
Для устранения острых проявлений заболевания и профилактики рецидивов эффективен также колхицин в дозе 0,5 мг 2 раза/сутки. Назначается в качестве монотерапии или в сочетании с НПВС. Он лучше переносится и дает меньше побочных эффектов, по сравнению с НПВС.
Системное использование кортикостероидов должно быть ограничено у больных с заболеваниями соединительной ткани, аутореактивным или уремическим перикардитом. Высокоэффективно внутриперикардиальное введение кортикостероидов, позволяющее избежать побочных эффектов, возникающих при системном применении. При постепенном уменьшении дозы преднизолона необходимо рано назначить ибупрофен или колхицин. Если необходимы антикоагулянты, рекомендуется гепарин под строгим контролем.
Заболевания плевры: диагностика и лечение
Заболевания плевры часто встречаются в общей практике и могут отражать широкий диапазон лежащих в их основе патологических состояний, затрагивающих легкие, грудную стенку, а также системных болезней. Самое распространенное их проявление
Заболевания плевры часто встречаются в общей практике и могут отражать широкий диапазон лежащих в их основе патологических состояний, затрагивающих легкие, грудную стенку, а также системных болезней. Самое распространенное их проявление заключается в образовании плеврального выпота, и у подавляющего большинства таких больных необходимы рентгенологическое подтверждение и дальнейшее обследование. Последние достижения, касающиеся методов получения изображения органов грудной клетки, терапии и хирургии, позволили усовершенствовать диагностику и лечение больных с патологией плевры.
Плевра дает грудной клетке возможность придавать легким необходимую форму и приводить их в движение с минимальными затратами энергии. Для чего два плевральных листка (париетальный и висцеральный) должны скользить один по другому — этому процессу способствует небольшое количество (0,3 мл/кг) жидкости.
Плевральная жидкость фильтруется из мелких сосудов париетальной плевры в плевральную полость и реабсорбируется лимфатическими сосудами этого же листка. Экспериментальные данные показывают, что объем и состав плевральной жидкости в норме очень стабильны, и выпот возникает только в тех случаях, если скорость фильтрации превышает максимальный отток лимфы либо нарушено обратное всасывание [1].
Плевральный выпот
Плевральные выпоты традиционно подразделяются на транссудаты (общий белок 30 г/л). В промежуточных случаях (а именно, когда содержание протеина составляет 25–35 г/л) разграничить экссудат и транссудат помогает определение содержания в плевральной жидкости лактатдегидрогеназы (ЛДГ) и градиента альбумина между сывороткой и плевральной жидкостью.
Наиболее часто встречающиеся причины и характерные признаки плевральных выпотов приведены в таблицах 1 и 2. Их дифференциация важна потому, что «низкобелковые» выпоты (транссудаты) не требуют дальнейших диагностических мероприятий; необходимо лишь лечение вызвавшей их патологии, в то время как при обнаружении плеврального экссудата, безусловно, нужна дополнительная диагностика.
Выпоты могут быть односторонними или двусторонними. Последние часто выявляются при сердечной недостаточности, но могут также возникать при гипопротеинемических состояниях и при коллагенозах с поражением сосудов. Имеют очень большое значение тщательный сбор анамнеза, включая профессию, данные о путешествиях за границу и о факторах риска тромбоэмболии, а также внимательное полноценное физикальное обследование.
При физикальном обследовании обнаруживается ограничение дыхательных движений грудной клетки, «каменная» тупость при перкуссии, приглушение дыхания при аускультации и часто — зона бронхиального дыхания сверху от уровня жидкости.
Небольшие выпоты следует дифференцировать с утолщением плевры. Помочь в этом может выполнение рентгенограммы в положении лежа (при этом жидкость движется под действием силы тяжести), а также ультразвуковое исследование (УЗИ) или рентгеновская компьютерная томография (КТ).
И УЗИ, и КТ являются ценными методами, которые все чаще используются для дифференциации между плевральной жидкостью, «окутанным» легким (плевральными бляшками, обычно возникающими при воздействии асбеста) и опухолью. Эти методы позволяют также выяснить, является ли плевральная жидкость осумкованной, и наметить оптимальное место для плевральной пункции и биопсии.
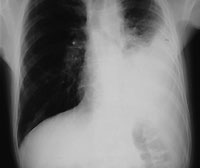 |
| Рисунок 1. Рентгенограмма органов грудной клетки: виден расширенный пищевод с уровнем жидкости и левосторонний плевральный выпот. Эти изменения были расценены как вторичная эмпиема, возникшая на фоне аспирационной пневмонии |
Плевральная пункция с аспирацией и биопсия показаны всем больным с выпотом, при этом удается получить гораздо больше диагностической информации, чем только при аспирации, и избежать проведения повторной инвазивной процедуры (см. рис. 1).
Другие исследования, помогающие в установлении диагноза, включают повторную рентгенографию органов грудной клетки после аспирации для выявления лежащей в основе выпота патологии легких, КТ, изотопное сканирование легких (с определением соотношения вентиляции и перфузии), внутрикожные пробы с туберкулином, серологические исследования на ревматоидные и антиядерные факторы.
Если вышеперечисленные методы не позволяют выявить причину возникновения плевральных выпотов, проводится торакоскопия с помощью видеотехники. Она позволяет не только осмотреть плевру, но также выявить опухолевые узлы и осуществить прицельную биопсию. Эта процедура наиболее ценна для диагностики мезотелиомы. Как бы то ни было, у 20% больных с экссудативными плевральными выпотами посредством обычных исследований не удается диагностировать причину развития данного состояния.
Лечение патологии, провоцирующей развитие плеврального выпота, например сердечной недостаточности или тромбоэмболии легочных артерий, часто приводит к его исчезновению. Некоторые состояния, включая эмпиему и злокачественные опухоли, требуют особых мер, о которых речь пойдет ниже.
Парапневмонические выпоты и эмпиема
Приблизительно у 40% больных с бактериальными пневмониями развивается сопутствующий плевральный выпот [11]; в таких случаях необходимо провести плевральную пункцию, чтобы удостовериться, что нет эмпиемы, и предотвратить либо уменьшить степень последующего утолщения плевры.
Однако у 15% пациентов парапневмонические выпоты вторично инфицируются, развивается эмпиема, то есть образуется гной в плевральной полости (см. рис. 2).
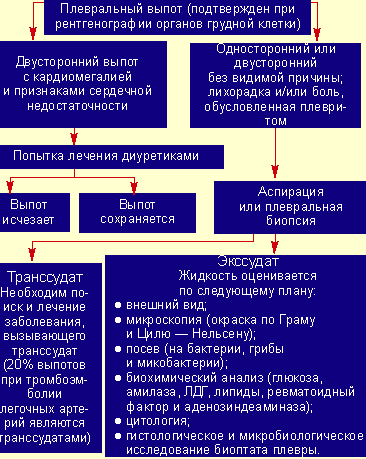 |
| Рисунок 2. Исследования при плевральном выпоте |
Другие причины эмпиемы включают хирургические вмешательства (20%), травмы (5%), перфорации пищевода (5%) и субдиафрагмальные инфекции (1%) [12].
 |
| Таблица 3. Микроорганизмы: возбудители эмпиемы |
При эмпиемах большая часть высеваемых культур представлена аэробными микроорганизмами. Анаэробные же бактерии высеваются в 15% случаев эмпием, обычно являющихся осложнением аспирационных пневмоний; остальные случаи обусловлены разнообразными другими микроорганизмами (см. табл. 3). Если до плевральной пункции назначались антибиотики, посевы часто не дают роста.
Диагноз подтверждается на основании рентгенологических признаков осумкованного плеврита или в случае обнаружения гноя в плевральном пунктате (см. табл. 2).
Кроме того, под контролем УЗИ или КТ следует наладить дренаж из наиболее низкой части эмпиемы и соединить его с подводным клапанным механизмом. В прошлом рекомендовалось использовать дренажи относительно большого диаметра, однако сегодня применение более узких трубок признано эффективным при меньшей травматичности для пациентов.
Рекомендации относительно целесообразности применения фибринолитиков основаны на результатах небольших неконтролированных исследований, согласно которым частота ликвидации спаек составила 60–95% [13, 14], а потребность в хирургических вмешательствах значительно уменьшилась. Тем, что до сих пор не проведено контролированных исследований, объясняется некоторая неопределенность относительно того, когда, как долго и в каких дозах следует применять фибринолитические препараты. В настоящее время под эгидой Совета медицинских исследований (Medical Research Council) проводится работа, результаты которой позволят ответить на эти вопросы.
Если в результате дренирования из межреберного доступа (с фибринолитиками или без них) не удается добиться адекватного отведения жидкости, если эмпиема сохраняется, организуется и сопровождается утолщением плевры и сдавлением легкого, то показано хирургическое вмешательство.
Торакоскопия обычно успешна на ранних стадиях заболевания, но при обширных плевральных спайках может окончиться неудачей. В этих случаях показана торакотомия и декортикация. Хотя такое хирургическое вмешательство высокоэффективно в отношении лечения эмпиемы (>90%), с ним связан существенный операционный риск, особенно у ослабленных больных.
Открытый дренаж, при котором требуется резекция ребра, — довольно малопривлекательная процедура, она проводится только в том случае, когда больной не может перенести более инвазивную операцию.
Без лечения эмпиема может прорваться наружу через грудную стенку («прободающая» эмпиема) или в бронхиальное дерево с образованием бронхоплеврального свища либо вызвать обширный плевральный фиброз, который ограничивает подвижность легких. К редким осложнениям относятся абсцесс головного мозга и амилоидоз, может также возникнуть деформация фаланг типа «барабанных палочек».
Поражение плевры при злокачественных новообразованиях
Рак легких — это наиболее частая причина возникновения злокачественного плеврального выпота, особенно у курильщиков. Лимфома может возникнуть в любом возрасте и составляет 10% от всех злокачественных выпотов. Метастазы в плевру наиболее часто встречаются при раках молочной железы (25%), яичников (5%) или желудочно-кишечного тракта (2%) (см. рис. 3). В 7% случаев первичная опухоль остается неизвестной.
Важно понимать, что при первичном бронхогенном раке наличие плеврального выпота не обязательно исключает операбельность. У 5% таких больных выпот развивается вследствие обструкции бронхов и дистальной инфекции, и заболевание остается потенциально излечимым.
Поэтому, когда встает вопрос о возможности проведения операции, чрезвычайно важно установить причину плеврального выпота.
Выпоты, обусловленные злокачественной инфильтрацией плевры, обычно быстро накапливаются вновь. Для того чтобы избежать необходимости проведения повторных плевральных пункций, выпот необходимо полностью («насухо») удалить при первичном дренировании через межреберную трубку, а плевральная полость должна быть облитерирована путем введения вызывающих воспаление препаратов, например талька, тетрациклина или блеомицина, при этом в конце концов развивается плевродез. В настоящее время наиболее эффективным средством в этом отношении считается тальк: при его применении успех достигается у 90% больных [17].
Однако эффективный плевродез приводит к значительному болевому синдрому в послеоперационном периоде, который часто требует применения сильных анальгетиков; рекомендуется при этом избегать нестероидных противовоспалительных препаратов, поскольку они снижают эффективность операции.
Непосредственная абразия плевры во время операции с плеврэктомией или без нее применяется у молодых пациентов с довольно длительным сроком выживания, у которых не удался химический плевродез.
При обширном, мучительном для больного плевральном выпоте и неэффективности химического плевродеза альтернативным методом является установка плевроперитонеального шунта по Denver. Удивительно то, что при такой операции не наблюдается обсеменения опухоли по брюшине, однако в реальную проблему могут вылиться развитие инфекции и окклюзия шунта.
Патология плевры, связанная с асбестом
В 2002 году в Великобритании смертность от мезотелиомы, согласно прогнозам, достигнет пика в 2020 году и составит 3000 [5].
В большинстве стран среди заболевших преобладают мужчины, что подтверждает ведущую роль профессионального фактора в развитии этого заболевания.
Возраст на момент контакта с асбестом, а также продолжительность и интенсивность этого контакта тоже имеют важное значение. Наибольшему риску подвергаются представители профессий, требующих непосредственного контакта с асбестом, особенно рабочие строительной индустрии, в то время как для людей, проживающих в зданиях, содержащих асбест, риск гораздо ниже.
Заболевание проявляется болями в груди и плевральным выпотом, который имеет кровянистую окраску и вызывает одышку. В Великобритании пациенты с этой болезнью имеют право на компенсацию, как и при других заболеваниях и увечьях, полученных на производстве (см. табл. 4).
Во всех случаях необходимо гистологическое исследование, в ходе которого используются либо материал, получаемый при аспирации плеврального содержимого и биопсии под контролем УЗИ (что позволяет подтвердить диагноз у 39% таких больных), либо ткань, взятая при торакоскопии (диагноз подтверждается у 98% пациентов) [6]. Торакоскопия также позволяет определить степень распространенности опухоли в плевральной полости, поскольку очень ограниченное заболевание на ранней стадии может быть излечено хирургическим путем, в то время как при поражении висцеральной плевры прогноз неблагоприятный.
После таких диагностических вмешательств часто наблюдается обсеменение опухоли по плевре, профилактика этого состояния предполагает облучение области биопсии или дренажа.
Большинство пациентов впервые поступают к врачу уже с неоперабельной опухолью. В такой ситуации ни один из методов не обеспечивает возможности излечения больного, однако сегодня проводятся попытки применения радикальной операции, фотодинамической терапии, внутриплевральной системной химиотерапии и лучевой терапии. И хотя генная терапия пока не приносит успеха, иммунотерапия может признана перспективной. Неблагоприятными диагностическими факторами являются: низкие функциональные резервы сердечно-сосудистой и дыхательной систем, лейкоцитоз, перерождение в саркому (по данным гистологического исследования) и мужской пол. В течение одного года выживают от 12 до 40% больных, в зависимости от перечисленных прогностических факторов.
Спонтанный пневмоторакс
Спонтанный пневмоторакс может быть первичным (без явного предшествующего заболевания легких) или вторичным (когда имеются признаки легочного заболевания, например легочного фиброза). К малораспространенным причинам пневмоторакса относятся: инфаркт легкого, рак легкого, ревматоидные узелки или абсцесс легкого с образованием полости. Субплевральные эмфизематозные буллы, обычно расположенные в области верхушек легкого, или плевральные буллы обнаруживаются у 48–79% больных с якобы спонтанным первичным пневмотораксом [18].
Среди курильщиков частота пневмоторакса гораздо выше. Относительный риск развития пневмоторакса в девять раз выше у женщин-курильщиц и в 22 раза — у курящих мужчин. Более того, выявлена зависимость «доза — эффект» между числом выкуренных за день сигарет и частотой пневмоторакса [19].
В диагностике небольших по объему, преимущественно верхушечных, пневмотораксов могут помочь снимки на выдохе, которые, однако, используются редко. Следует различать большие эмфизематозные буллы и пневмоторакс.
Алгоритм лечения представлен на рисунке 5. Чрескожная аспирация — это простая, хорошо переносимая, альтернативная по отношению к межреберному дренажу по трубке процедура, в большинстве случаев ей следует отдавать предпочтение. Аспирация позволяет достичь удовлетворительного расправления легкого у 70% больных с нормальной легочной функцией и только у 35% пациентов с хроническими заболеваниями легких [20].
Средняя частота рецидивов после единственного первичного спонтанного пневмоторакса, независимо от первичного лечения, составляет 30%, большинство их возникает в первые 6–24 месяцев.
Пациентов следует предупреждать о возможности развития повторных пневмотораксов: в частности, им не рекомендуется летать на самолетах в течение шести недель после полного разрешения пневмоторакса. Операция обычно требуется в тех случаях, когда в течение недели наблюдается упорное накопление воздуха.
Рецидивирующий пневмоторакс, особенно если поражены оба легких, следует лечить либо путем химического плевродеза или, что более предпочтительно, с помощью париетальной плеврэктомии либо плевральной абразии.
Последние из названных операций можно проводить с помощью торакоскопии под контролем видеоизображения, которая позволяет проследить за ходом процедуры с помощью монитора, сократить пребывание в стационаре и ускорить возвращение пациента к нормальному образу жизни. Хирургическое лечение позволяет уменьшить частоту рецидивов до 4% в сравнении с 8% после плевродеза тальком [22].
В представленной статье мы рассказали о нескольких аспектах, связанных с заболеваниями плевры, в том числе о последних достижениях в этой области. Плевральный выпот — это самое частое проявление патологии плевры, требующее тщательного обследования. Если после обычных методов исследования причина заболевания остается неясной, нужно предпринять все необходимые меры для исключения тромбоэмболии легочных артерий, туберкулеза, реакции на введение лекарств и поддиафрагмальных патологических процессов.
Хелен Парфри, бакалавр медицины, бакалавр химии, член Королевской коллегии врачей
Больница Западного Саффолка
Эдвин Р. Чайлверс, бакалавр медицины, бакалавр естественных наук, доктор философии, профессор
Кембриджский университет, Школа клинической медицины, отделение терапии больницы Адденбрука и Папворта




