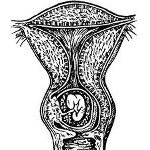
Шеечная беременность
Шеечная беременность – это вариант дистальной эктопической беременности, при которой имплантация и развитие плодного яйца происходит в шеечном канале матки. Шеечная беременность проявляется кровотечением различной степени выраженности – от умеренных выделений до обильной кровопотери. Представляет собой опасное состояние, чреватое развитием летальных геморрагических и септических осложнений. Диагностика шеечной беременности осуществляется с помощью влагалищного и ультразвукового исследования, диагностического выскабливания. При невозможности выполнения органосохраняющих мероприятий при шеечной беременности показано проведение экстирпации матки.
МКБ-10
Общие сведения
Причины
Возникновение шеечной беременности связано с затруднением или невозможностью имплантации оплодотворенной яйцеклетки в теле матки ввиду неполноценности эндометрия либо недостаточной зрелости трофобласта. Условия для шеечной локализации беременности возникают вследствие изменений миометрия, обусловленных:
Считается, что риск шеечной беременности повышается при синдроме Ашермана, миоме матки, проведении экстракорпорального оплодотворения.
Патогенез
Незрелость трофобласта в совокупности факторами, препятствующими имплантации плодного яйца в теле матки, также может способствовать соскальзыванию бластоцисты в цервикальный канал. Трофобласт, а впоследствии ворсины хориона плодного яйца прорастают в стенку цервикального канала, разрушая мышечные элементы и сосуды, что сопровождается кровотечением и нарушением развития беременности. Иногда, при полной пенетрации стенки шейки матки, ворсины хориона проникают во влагалище или в параметрий.
Отсутствие децидуальной оболочки и свойственных ей защитных механизмов приводит к тому, что истинная шеечная беременность редко развивается дольше 8-12 недель; шеечно-перешеечная беременность может существовать длительнее – до 16-24 недель. В исключительно редких случаях дистальная внематочная беременность донашивается до срока.
Симптомы шеечной беременности
Выраженность клиники шеечной беременности зависит от гестационного срока и уровня имплантации зародыша. В типичных ситуациях после задержки месячных у женщины появляются кровянистые выделения из половых путей. Кровотечение носит умеренный, обильный или профузный характер; иногда его началу предшествует скудное кровомазание. Для шеечной беременности характерно отсутствие болевых ощущений.
Наличие хорошо развитой сети кровеносных сосудов или варикозных узлов в области шейки матки способствует развитию внезапного кровотечения, геморрагического шока и ДВС-синдрома, угрожающих для жизни. Перешеечно-шеечная беременность, особенно во II триместре, не сопровождается столь выраженными патогномоничными симптомами и нередко заставляет думать о предлежании плаценты.
Диагностика
Распознавание беременности шеечно-перешеечной локализации затруднительно ввиду отсутствия явной клиники. Заподозрить данный вариант дистальной эктопической беременности позволяют периодически возобновляющиеся кровотечения, которые по мере увеличения срока гестации становятся обильнее; отсутствие болей и признаков изгнания плодного яйца. Дополнительные методы:
В процессе диагностики шеечную беременность чрезвычайно важно дифференцировать от миомы (фибромы) матки, а также самопроизвольного прерывания беременности (аборта в ходу). При фибромиоме матки отсутствуют указания на беременность (задержка менструации, положительный тест на беременность). При свершившемся выкидыше отслаиванию и опусканию плодного яйца в шеечный канал предшествуют схваткообразные боли.
Лечение шеечной беременности
Выявление шеечной беременности служит основанием для немедленной госпитализации женщины. Первоочередной задачей является остановка кровотечения, для чего прибегают к тугой тампонаде влагалища, прошиванию его боковых сводов, наложению циркулярного шва на шейку матки, введению в шеечный канал катетера Фолея с раздуванием манжетки.
Перспективными методами при шеечной беременности служит проведение эмболизации ветвей маточных артерий или перевязки внутренних подвздошных артерий, что позволяет затем бескровно удалить плодное яйцо. При неэффективности или невозможности выполнения перечисленных органосохраняющих мероприятий, либо интенсивном кровотечении при шеечной беременности показана экстренная надвлагалищная ампутация матки.
Профилактика
Предупреждение развития шеечной беременности заключается в рациональном лечении гинекологических заболеваний, отказе от абортов, проведении полноценной реабилитации после внутриматочных вмешательств. Внимательное ведение беременности акушером-гинекологом позволяет выявить эктопическое расположение плодного яйца в ранние сроки гестации и не допустить возникновения жизнеугрожающих осложнений.
Случай ранней диагностики шеечной беременности с использованием 3D эхографии
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Введение
Шеечная беременность является редким вариантом внематочной беременности и опасным для жизни состоянием вследствие возможного развития массивного кровотечения.
Внематочная беременность до настоящего времени продолжает оставаться серьезной проблемой гинекологии 3. Многочисленные публикации свидетельствуют об увеличении числа внематочной беременности, частота которой в России в 1991-1996 гг. составляла 11,3-12 на 1000 беременностей, а в настоящее время увеличилась до 19,7 на 1000 беременностей [4].
Актуальность проблемы внематочной беременности в России и других странах определяется не только высокой частотой заболевания, но и его относительно высокой летальностью [5].
В настоящее время в литературе значительное внимание уделяется шеечной беременности, которая является одним из вариантов эктопического расположения плодного яйца [1], ее частота варьирует от 0,1 до 0,4% по отношению ко всем видам внематочной беременности и 0,002% по отношению ко всем беременностям [4, 6].
В качестве иллюстрации возможности успешной ультразвуковой диагностики шеечной беременности с использованием 3D эхографии приводим одно из наших наблюдений.
Клиническое наблюдение
Пациентка Л., 33 лет, обратилась с жалобами на задержку менструации на 10 дней и начавшиеся мажущие кровянистые выделения. Тест на беременность положительный. Акушерско-гинекологический анамнез не отягощен. Гинекологические заболевания отрицает. Менструации с 13 лет, по 3-4 дня, через 28-30 дней, регулярные, умеренные, безболезненные. Отмечает в течение последнего года скудные менструации по 2-3 дня. Беременность первая. При обращении состояние удовлетворительное. Кожа и видимые слизистые нормальной окраски, чистые, влажные. Дыхание везикулярное, тоны сердца ясные, ритмичные. Живот мягкий, безболезненный во всех областях.
Клинический анализ крови, биохимический анализ крови, общий анализ мочи без особенностей.
Ультразвуковое исследование выполнено на сканере компании Medison SonoAce-X8 с использованием абдоминального C3-7EP и полостного EV4-9/10ED датчиков. Результаты и объемные данные дополнительно обработаны на персональном компьютере с использованием программы SonoView Pro™.
Результаты и обсуждение
При исследовании тело матки определяется в anteversio-flexio. Контуры четкие, неровные. Размер 58x46x54 мм. Объем 72 мл. На задней стенке визуализируется субсерозный миоматозный узел диаметром 12 мм.
Полость матки линейная, в области левого угла полости локально расширена до 3-4 мм, содержит анэхогенную жидкость. Эндометрий толщиной 12 мм, однородный, строение соответствует 2-й фазе цикла.
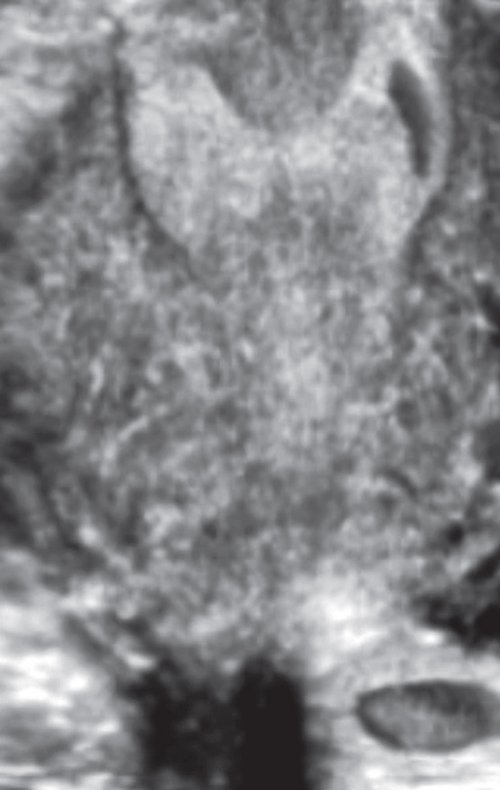
Шейка матки обычных размеров. Цервикальный канал локально расширен. В цервикальном канале лоцируется кистозная полость средним диаметром 8 мм. Внутри полости определяется кистозное включение диаметром 2 мм (рис. 1, 2).
Рис. 1. Фронтальный срез поверхности полости матки и шейки.
Начавшийся выкидыш
Самопроизвольный выкидыш
Выкидышем, или абортом (abortus), называется прерывание беременности в течение первых 28 нед. В зависимости от срока, когда произошло прерывание беременности, выкидыши разделяются на ранние и поздние. К ранним выкидышам относятся аборты до 14 нед, к поздним — от 14 до 28 нед беременности. Прерывание беременности может производиться искусственно (abortus artificialis), а может произойти и самопроизвольно, независимо от желания женщины. Такой выкидыш носит название самопроизвольного выкидыша, или аборта (abortus spontaneus). Если у женщины самопроизвольные выкидыши повторяются — это привычные выкидыши (abortus spontaneus habitualis). Прежде чем разбирать разнообразные причины самопроизвольного прерывания беременности, необходимо вспомнить, какие процессы, происходящие в организме женщины, предшествуют наступлению беременности и благодаря каким изменениям возможно вынашивание беременности и нормальное внутриутробное развитие плода.
Наступление беременности возможно только у той женщины, у которой имеет место нормальный двухфазный менструальный цикл. Продолжительность менструального цикла у большинства женщин составляет 28 дней. В первую половину цикла, т. е. в первые 14 дней, в яичнике происходит рост и созревание фолликула. В результате этого сложного процесса в фолликуле находится зрелая яйцеклетка, готовая к оплодотворению. На протяжении этой, так называемой фолликулярной, фазы в яичнике образуются эстрогенные гормоны, которые поступают в кровь и вызывают в слизистой оболочке матки размножение клеток и рост желез, т. е. в эндометрии наблюдается процесс пролиферации. Поэтому первая половина менструального цикла носит название фазы пролиферации.
Как только развивающийся фолликул достигает стадии зрелости, происходит овуляция. Овуляцией называется процесс разрыва оболочки большого фолликула и выход из него зрелой яйцеклетки.
На месте разорвавшегося фолликула из клеток зернистой оболочки, выстилавших полость фолликула, образуется очень важная для последующей беременности новая эндокринная железа — желтое тело. Гормон желтого тела — прогестерон — вызывает сложные изменения в слизистой оболочке матки, благодаря которым функциональный слой эндометрия готовится к восприятию оплодотворенного яйца. Вторая половина, или фаза маточного менструального цикла, носит название секреторной фазы.
При наступлении беременности желтое тело продолжает свое развитие, выделение прогестерона увеличивается. Это приводит к тому, что в строме функционального слоя эндометрия наступают специфические для беременности изменения, называемые децидуальной реакцией. Следовательно, для наступления беременности необходимо, чтобы в яичнике произошла овуляция, а в матке — секреторные и децидуальные преобразования слизистой оболочки.
Влияние гормона желтого тела на матку не ограничивается только изменениями, происходящими в эндометрии, степень которых находится в прямой зависимости от количества гормона, вырабатываемого яичником. Прогестерон, кроме того, снижает возбудимость матки, уменьшает просвет цервикального канала и тем самым способствует нормальному развитию беременности.
Причин, приводящих к самопроизвольному прерыванию беременности, много. Одним из наиболее часто встречающихся факторов является недоразвитие половых органов. При этом состоянии, называемом инфантилизмом, может наблюдаться функциональная неполноценность яичника, проявляющаяся в недостаточном образовании эстрогенов, в недостаточности желтого тела, а также в недоразвитии матки.
При наличии полового инфантилизма причиной самопроизвольного выкидыша может явиться и повышенная возбудимость матки и недостаточность децидуального превращения стромы эндометрия, а вследствие этого — возникновение неблагоприятных условий для развития плодного яйца.
Следующей, нередко встречающейся, причиной самопроизвольного прерывания беременности являются перенесенные в прошлом воспалительные заболевания матки (эндомиометриты) и травматические повреждения различных отделов матки, следствием которых могут быть дистрофические или рубцовые изменения слизистой и мышечной оболочек матки.
Нередко к аборту могут приводить острые инфекционные заболевания, сопровождающиеся высокой температурой и интоксикацией, а также хронические инфекции.
Особенно часто к прерыванию беременности приводят малярия, инфекционный гепатит, токсоплазмоз, сифилис. Кроме того, беременность может самопроизвольно прерваться при отравлении беременной женщины ртутью, свинцом, окисью углерода, алкоголем и другими веществами.
В настоящее время большое значение в этиологии самопроизвольного прерывания беременности придается патологии системы свертывания крови. Антифосфолипидный синдром, генетические тромбофилии приводят к тромбозу сосудов хориона и последующей отслойке. В большинстве случаев самопроизвольный аборт начинается с отслойки плодного яйца от стенки матки на небольшом участке. При этом нарушается целость кровеносных сосудов децидуальной оболочки. Излившаяся кровь пропитывает оболочки плодного яйца. Начавшаяся отслойка сопровождается, как правило, сокращениями матки, которые, в свою очередь, приводят к прогрессированию отслойки и к гибели плодного яйца. В результате схваткообразных сокращений мускулатуры матки происходит раскрытие цервикального канала и изгнание плодного яйца из полости матки.
Каждый аборт сопровождается кровотечением, интенсивность которого зависит от срока беременности, а также от скорости отслойки и изгнания плодного яйца. При раннем выкидыше кровотечение всегда бывает более обильным, чем при аборте поздних сроков. Это объясняется тем, что при ранних сроках беременности вся поверхность плодного яйца покрыта ворсистой оболочкой. Ворсины очень нежные, часть из них отделяется от стенки матки, а другая часть легко отрывается и остается прикрепленной к стенке матки, препятствуя сокращению матки и остановке кровотечения. Поэтому отслойка любого участка плодного яйца сопровождается кровотечением, которое прекращается только после удаления всех остатков плодного яйца из полости матки.
По мере прогрессирования беременности параллельно с разрастанием ворсин трофобласта на участке будущей плаценты вся остальная поверхность плодного яйца постепенно освобождается от ворсин, поэтому выкидыши поздних сроков протекают по типу родов, т. е. вначале происходит раскрытие шейки матки, потом отходят воды, изгоняется плод, а затем отделяется и рождается послед. Как и в родах, кровотечение при позднем выкидыше возникает в момент отделения и рождения последа.
В течении самопроизвольного выкидыша можно выделить несколько стадий, диагностика которых очень важна для оказания правильной и своевременной помощи беременной женщине (рис. 1). При первой стадии, носящей название угрожающего выкидыша (abortus imminens), связь плодного яйца со стенкой матки нарушена на незначительном участке. Беременная женщина при этом отмечает небольшие тянущие боли внизу живота. При выкидыше позднего срока боли носят схваткообразный характер. Кровеотделение, как правило, отсутствует, иногда могут иметь место скудные кровянистые выделения. При двуручном влагалищном исследовании обнаруживается закрытый наружный зев, шейка матки обычной длины, тело матки по величине соответствует сроку беременности. Матка очень легко возбудима.
Стадии выкидыша.
а — угрожающий выкидыш; б — начавшийся выкидыш; 1 — тело матки, 2 — шейка матки, 3 — плодное яйцо, 4 — гематома
Следующая стадия процесса — начавшийся выкидыш (abortus incipiens) — отличается от предыдущей более выраженной клинической картиной, обусловленной прогрессирующей отслойкой плодного яйца, которое большей своей поверхностью еще связано со стенкой матки. Если примененная терапия при этой стадии процесса окажется эффективной и дальнейшая отслойка плодного яйца прекратится, то возможно продолжение нормального развития эмбриона. При начавшемся аборте беременная ощущает несильные боли схваткообразного характера, сопровождающиеся кровянистыми выделениями в небольшом количестве. Наружный маточный зев, как правило, слегка приоткрыт, шеечный канал может быть проходим для одного пальца.
Как при угрожающем, так и при начавшемся выкидыше лечение должно быть направлено на снижение возбудимости матки и прекращение дальнейшей отслойки плодного яйца. Беременную необходимо госпитализировать.
При безуспешности проводимой терапии или при отсутствии лечения начавшийся выкидыш переходит в следующую стадию процесса — аборт в ходу (abortus progrediens), при которой отслоившееся плодное яйцо изгоняется из полости матки (рис. 5). При этом у женщины усиливаются схваткообразные боли, увеличивается кровотечение. При самопроизвольном выкидыше в ходу раннего срока кровотечение может быть очень сильным, быстро приводящим женщину к выраженной анемии. Произведенное влагалищное исследование помогает легко установить правильный диагноз. При этом обнаруживается раскрытый наружный зев, шейка матки увеличена в объеме за счет находящегося в шеечном канале плодного яйца, нижний полюс которого может даже выступать во влагалище. Лечение аборта в ходу сводится к удалению плодного яйца с последующим выскабливанием полости матки.
Аборт в ходу.
1 — тело матки, 2 — шейка матки, 3 — плодное яйцо, 4 — гематома.
Неполный выкидыш.
а — в матке все оболочки; б — в матке остатки плодного яйца.
При выкидыше в ходу позднего срока обильного кровотечения, как правило, не бывает. Поэтому при поздних сроках беременности целесообразно выждать самостоятельного рождения плода и последа, после чего произвести пальцевое или инструментальное обследование матки.
При самопроизвольном выкидыше, особенно раннего срока, плодное яйцо редко полностью отделяется от стенок матки. Обычно часть плодного яйца отслаивается и рождается, а часть остается в полости матки (рис. 6). Такой неполный выкидыш сопровождается обильным кровотечением со сгустками. Если в полости матки задержалась небольшая часть ворсистой оболочки, то кровотечение может быть не очень интенсивным, но длительным. Остатки плодного яйца в полости матки могут явиться причиной не только кровотечения, угрожающего здоровью, а иногда и жизни женщины, но и тяжелого инфекционного заболевания. Поэтому диагностика неполного выкидыша должна быть своевременной. Диагноз неполного аборта устанавливается на основании субъективных и объективных данных. Собирая анамнез заболевания женщины, необходимо выяснить дату последней нормальной менструации, длительность аменореи, когда и в связи с чем появились кровянистые выделения, когда произошел выкидыш. При влагалищном исследовании определяется раскрытый цервикальный канал, свободно пропускающий палец за внутренний зев. Матка по величине не соответствует сроку беременности, размеры ее меньше, так как часть плодного яйца уже родилась. Консистенция матки мягкая.
Осмотрев больную и установив диагноз неполного выкидыша, акушерка должна немедленно направить больную в стационар, так как при неполном выкидыше показано инструментальное удаление остатков плодного яйца.
Особенности тактики ведения при шеечной беременности
Диагноз внематочной беременности с помощью ультразвукового исследования представляет известные трудности. Однако в настоящее время практически не существует неинвазивных и абсолютно безопасных методов, которые по информативности могли бы конкурировать с ультразвуковым исследованием.
По методу локализации плодного яйца внематочная беременность бывает: трубная, шеечная, яичниковая, брюшная. На долю трубной беременности приходится до 90% случаев. Шеечная и шеечно-перешеечная беременность встречается достаточно редко. Но за последний год я наблюдала три случая шеечной беременности. Ультразвуковая диагностика этой беременности не представляет собой большой трудности. Уникальность этих случаев в том, что пациентам произведена органосохраняющая операция, тем самым сохранена их детородная функция. Как правило, при диагнозе шеечной и шеечно-перешеечной беременности производится оперативное лечение, объем операции лапаротомия тотальная гистерэктомия. В литературе встречаются единичные случаи сохранения матки при шеечной беременности, удаленной путем лазерной вапоризации.
В ходе эхографического исследования пациентки Б., установлено, что тело матки нормальных размеров, миометрий с однородной структурой; эндометрий 8 мм однородный, повышенной эхогенности. Шейка матки обычных размеров, по передней стенке, ближе к внутреннему зеву визуализируется плодное яйцо в Ø 10 мм, с эмбрионом (КТР-4мм; СБ+), желточный мешок Ø 1,8 см, что соответствует 5-6 неделям беременности. Справа в яичнике желтое тело Ø 22мм. В режиме ЦДК вокруг плодного яйца хорошо выражен кровоток JR-0,58. Незаинтересованный участок шейки матки до серозного слоя 4 мм.
При эхографическом исследовании пациентки В., матка несколько больше нормы, миометрий не изменен, эндометрий 7,5 мм повышенной эхогенности. Шейка матки утолщена в среднем отделе. По передней стене в среднем отделе визуализируется плодное яйцо в Ø 14мм. С эмбрионом (КТР-4мм; СБ+), желточный мешок Ø 22мм – на 6 недель беременности.
В режиме ЦДК – хорошо выражен кровоток в проекции плодного яйца. JR-0,52. Неизмененный участок шейки матки до наружного слоя 4 мм.
При эхографическом исследовании пациентки П., матка увеличена до 6-7 недель беременности, миометрий не изменен, эндометрий 9 мм, с участками десквамации. Шейка матки утолщена в шеечно-перешеечном отделе; там же по задней стенке визуализируется плодное яйцо Ø 16 мм на 6-7 недель беременности. Виден эмбрион без сердечной деятельности (КТР-8 мм).
В режиме ЦДК выражен кровоток вокруг плодного яйца, JR-0,6. Неизмененный участок шейки до наружного слоя 1-2 мм.
Новая тактика ведения заключается в химиотерапии метотрексатом (по схеме) под контролем лабораторных данных и мониторинга ультразвукового исследования, с последующим выскабливанием полости матки и цервикального канала. Для профилактики кровотечения перед выскабливанием прошивались влагалищные ветви маточной артерии.
Мониторинг ультразвуком проводился через 3-5 дней после начала лечения. Под действием метотрексата сердечная деятельность эмбрионов останавливалась, васкуляризация вокруг плодного яйца снижалась JR-0.58; 06; 0,62. Регрессия беременности так же контролировалась снижением цифр хорионического гонадотропина в крови.
После выскабливания полости матки через 3-4 дня проводилось контрольное эхографическое исследование.
У пациенток Б. и В. в месте локализации плодного яйца – участки неоднородной структуры без деформации анатомических линий шейки матки.
У пациентки П., при шеечно-перешеечной беременности (и большем сроке беременности) в проекции ранее находившегося плодного яйца – определялось ложе 18х16мм с неоднородным содержанием, в режиме ЦДК – аваскулярно. Это было расценено как гематоцервикс (скопление крови в ложе). Учитывая данные УЗИ и жалоб больной на ноющие боли внизу живота, мажущие кровянистые выделения – произведена бережная ревизия цервикального канала, удалены сгустки крови. При мониторинге данной пациентки через 1 месяц, размеры шейки матки пришли в норму, в проекции места имплантации плодного яйца определяется неоднородность структуры (в виде линейных участков повышенной эхогенности). В режиме ЦДК кровоток в виде единичных локусовJR-0,62.
Органосохраняющие операции при шеечной беременности возможны в ранних сроках беременности. А диагностика их возможна только с помощью эхографии, которая дает врачу гинекологу всю необходимую информацию о сроке беременности, ее состоянии, локализации, кровоснабжении. Осмотр в динамике помогает определить дальнейшую тактику ведения пациентки.
Иванова В.С., Егорова Ж.К. Эхографическая картина шеечно-перешеечной беременности. Ультразвуковая диагностика акуш.гинек.педит. – 1996. – сс.20-22.
Белозерова Т.А., Семятов С.Д. Ультразвуковая диагностика внематочной беременности. Ультразвуковая диагностика. –1997-.№4 – сс.7-10.
Лейтис Н.А., Пак Н.В., Климатова Е.И.,
МБУЗ «Городская клиническая больница №4»
Шеечная беременность
Автор материала
Описание
Шеечная беременность – это разновидность внематочной беременности, при которой оплодотворенная яйцеклетка прикрепляется к стенкам шейки матки.
Это одна из самых опасных патологий беременности, при которой существует риск повреждения крупных артерий, сосредоточенных в этой области, что приводит к возникновению обширных кровотечений. Шеечные беременности возникают сравнительно нечасто, но являются чуть ли не самой актуальной акушерско-гинекологической проблемой. Классификация шеечной беременности опирается на местоположение плодного яйца. Выделяют два вида такой патологии:
Описание шеечной беременности предполагает, что причины ее возникновения связаны с невозможностью перемещения оплодотворенной яйцеклетки к телу матки. Это может происходить при неполноценном развитии эндометрия или при недостаточно созревшем трофобласте, который способствует прикреплению зародыша к стенкам матки. Выделяют следующие благоприятные условия для шеечной беременности:
Шеечная беременность, последствия которой напрямую зависят от срока выявления и места прикрепления эмбриона, очень редко заканчивается рождением жизнеспособного плода. По мере развития эмбриона шейка матки растягивается, что в дальнейшем приводит к ее разрыву, если своевременно не принимаются необходимые меры. Даже при своевременной диагностике остается риск развития повторной внематочной беременности или бесплодия, связанного с нарушением функционирования детородным органов. Однако, при грамотном проведении ряда мероприятий, направленных на восстановление организма женщины, шансы снова забеременеть и выносить здорового малыша значительно увеличиваются.
Симптомы
На наличие беременности, в том числе и на шеечную беременность, в первую очередь указывает задержка менструации. Помимо этого, женщина может отмечать повышенную утомляемость, снижение концентрации внимания, перепады настроения, повышенную раздражительность. Но зачастую общие неспецифические признаки беременности могут не проявляться при шеечной беременности. При шеечной беременности у женщины в большинстве случаев после задержки менструации появляются выделения из половых путей кровянистого характера. Как правило, изначально появляется скудное кровомазание. Однако в последующем из-за хорошо развитой сети кровяных сосудов в области шейки матки значительно повышается риск развития внезапного кровотечения, которое может быть умеренным, обильным или профузным. Болевые ощущения, как правило, отсутствуют. В редких случаях некоторые женщины предъявляют жалобы на периодические боли в надлобковой области ноющего характера.
Симптомы шеечной беременности выражены очень слабо или вообще отсутствуют. Зачастую она обнаруживается при появлении кровотечения разной интенсивности, что является стрессовой ситуацией для организма женщины. Именно поэтому настоятельно рекомендуется тщательно следить за менструальным циклом и выделениями из половых путей. При обнаружении задержки менструации или появлении выделений из половых путей кровянистого характера следует обратиться в медицинское учреждение для установления точного диагноза.
Диагностика
Во время беседы с пациенткой врач устанавливает характер менструального цикла (в том числе важно отметить последний день менструации), количество предшествующих беременностей и их исход. Кроме того, важно тщательно собрать данные о наличии каких-либо заболеваний, которые могут привести к развитию внематочной беременности.
Из лабораторных методов диагностики используется определение содержания β-ХГЧ (хорионический гонадотропин человека) в сыворотке крови. ХГЧ – это гормон, который вырабатывается хорионом (оболочкой зародыша) и образуется после имплантации эмбриона. Выделяют две субъединицы ХГЧ – α и β. Для определения беременности важно знать уровень содержания β-субъединиц. Во время беременности концентрация β-ХГЧ увеличивается приблизительно в 2 раза каждые 2 – 3 дня, максимальная концентрация достигается на 8 – 11 неделе беременности. При внематочной беременности наблюдается низкая концентрация β-ХГЧ, что не соответствует маточной беременности аналогичного срока.
При гинекологическом обследовании определяется бочкообразная деформация шейки матки, отмечается синюшный оттенок ее слизистой оболочки, эксцентрическое смещение наружного зева, наличие плодного яйца в канале шейки матки. Кроме того, специалист отмечает большую величину шейки матки по сравнению с размером ее тела.
Один из основных методов диагностики внематочной беременности, в том числе и шеечной, является ультразвуковое исследование органов малого таза. Данный метод лучевой диагностики достаточно прост в использовании и не требует от женщины никакой предварительной подготовки.
Выделяют следующие ультразвуковые признаки шеечной беременности:
В большинстве случаев окончательный диагноз выставляется во время диагностического выскабливания, которое назначается при подозрении на неполный аборт или аборт в ходу, на что указывает обильное кровотечение.
Лечение
После диагностирования шеечной беременности лечение начинается незамедлительно, так как малейшие промедления могут привести к серьезным осложнениям, в том числе и к развитию профузного кровотечения. Ранее выполнялась экстирпация матки, однако в настоящее время существует органосохраняющая тактика лечения. Она заключается в эмболизации ветвей маточной артерии, которые кровоснабжают шейку матки, с последующим удалением плодного яйца с помощью кюретки. Гинекологическая кюретка представляет собой специальный медицинский инструмент с острой пластинчатой петлей, предназначенный для выскабливания слизистой оболочки матки. Данная манипуляция имеет свои сложности, поэтому производится она исключительно высококвалифицированным гинекологом.
После операции назначаются антибактериальные средства широкого спектра действия для предотвращения развития инфекционного процесса. При необходимости назначаются препараты железы в комбинации с фолиевой кислотой, действие которых направлено на устранение анемии. Для общего укрепления организма используются витаминно-минеральные комплексы, обогащенные основными минералами и витаминами, необходимыми для нормального функционирования организма.
В следующие 6 месяцев после операции по поводу шеечной беременности настоятельно рекомендуется использовать комбинированный оральные контрацептивы.
Также в последующем рекомендуется использовать физиотерапевтические процедуры, уменьшающие возможность образования спаек в малом тазу. К методам физиотерапевтического лечения относятся:
Лекарства
Антибактериальные препараты назначаются в послеоперационном периоде для предотвращения развития инфекционного процесса. Предпочтение отдается антибиотикам широкого спектра, действие которых направленно на грамположительную и грамотрицательную микрофлору. К ним относятся:
Во время применения антибактериальных средств следует тщательно следовать рекомендациям врачам, в том числе запрещается самостоятельно корректировать дозировку препарата и длительность его использования, так как данные действия могут привести к развитию резистентности микроорганизмов к используемому антибиотику.
В послеоперационном периоде не редким случаем является выявление у женщины анемии, преимущественно легкой степени тяжести. Для коррекции данного состояния назначаются препараты железа в комбинации с фолиевой кислотой. В настоящее время на фармакологическом рынке представлены различные наименования препаратов железа. Представляем некоторые из них:
Препараты железы могут содержать двухвалентное или трехвалентное железо. При выборе препарата стоит обращать на это особое внимание, так как двухвалентное железо всасывается быстрее и полноценно, поэтому данные препараты применяются перорально. В свою очередь, трехвалентное железо усваивается хуже, поэтому выпускается в виде растворов для инъекций. Для успешного всасывания лекарственных средств, содержащих железо, требуется достаточное количество соляной кислоты. Это имеет особое значение для людей, у которых диагностирована недостаточность выработки соляной кислоты, так как в их случае дополнительно назначаются препараты, повышающие кислотность желудочного сока. На фоне приема препаратов железа можно наблюдать окрашивание кала в черный цвет, что не должно пугать человека. Также стоит отметить, что прием данных препаратов может привести к появлению серого налета на зубной эмали, поэтому врачи рекомендуют не забывать о периодическом полоскании ротовой полости.
Назначение витаминно-минеральных комплексов помогает насытить организм женщины всеми необходимыми витаминами и минералы, что значительно усиливает защитные свойства организма. Существует множество представителей витаминно-минеральных комплексов, которые в своем составе содержат определенную комбинацию полезных микроэлементов. При их выборе рекомендуется тщательно изучать состав. Существуют следующие представители витаминно-минеральных комплексов:
Комбинированные оральные контрацептивы рекомендуется использовать не менее последующих 6 месяцев. Данные препараты ингибируют овуляцию, благодаря чему достигается их основной эффект. Кроме того, комбинированные оральные контрацептивы способствуют уменьшению сократимости маточных труб, изменяют консистенцию цервикальной слизи и вызывают гипоплазию эндометрия, что создает неблагоприятные условия для зачатия. На фоне приема этих препаратов возможно появление тошноты, повышенной чувствительности груди, аменореи или головной боли. Также важно отметить, что эстроген, входящий в состав комбинированных оральных контрацептивов, активирует механизм свертывания крови, что значительно повышает риск развития тромбоэмболии. Назначаются данные препараты строго индивидуально. Предварительно врач-гинеколог производит осмотр пациентки, затем назначает анализы на гормоны и только после получения их результатов производится выбор определенного препарата.
Народные средства
Шеечная беременность относится к состояниям, требующим незамедлительного вмешательства высококвалифицированного специалиста. Стоит отметить, что не существует средств народной медицины, позволяющих справиться с данной проблемой. Исключительно врач-гинеколог, используя результаты детальной диагностики, определяется с дальнейшей тактикой лечения.
После удаления плодного яйца возрастает риск развития воспалительных процессов. Чтобы это предотвратить, в послеоперационном периоде назначаются антибактериальные средства. Для усиления защитных свойств организма можно использовать фитотерапию, которая достаточно хорошо себя зарекомендовала. В настоящее время практически в каждой аптеке можно найти гинекологические сборы на основе лечебных трав. Наиболее часто встречаются сборы, которые в своем составе содержат боровую матку. Состав растения сложен и многообразен. В боровой матке содержатся:
Благодаря такому разнообразному составу трава обладает выраженным противовоспалительным свойством, именно поэтому ее использование обосновано при всех воспалительных гинекологический заболеваниях.
Важно отметить, что самостоятельно использовать сборы на основе боровой матки не рекомендуется, следует предварительно проконсультироваться со своим лечащим врачом. Также рекомендуется предварительно сдать анализы на гормоны, так как, как известно, боровая матка способна снижать содержание эстрогенов. Если гормоны в норме, прием лекарства на основе боровой матки начинается после окончания менструации. Если же выявляется пониженное содержание эстрогенов, прием лекарства на основе боровой матки приходится на вторую половину менструального цикла. С профилактической целью курс приема составляет 3 недели.