Болезнь крона симптомы и лечение ВЗК кишечника
Под аббревиатурой ВЗК, воспалительные заболевания кишечника, скрываются хронические недуги, имеющие различный характер, но один общий симптом — воспаление стенки кишечника. Причина их появления, к сожалению, пока не выяснена, но распространенность ВЗК во всем мире растет очень быстро. Причем болеют не только люди категории 50+, но и 20–30–летняя молодежь, и даже дети, начиная с 4–5–летнего возраста. Заболевания в равной степени поражают как сторонников активного образа жизни, так и приверженцев здорового питания, придерживающихся диеты с повышенным содержанием клетчатки.
Чем опасно воспаление стенок кишечника?
В последнее время количество россиян с диагностированным ВЗК в среднем ежегодно увеличивается на 10–12%. Чаще всего жители современных мегаполисов страдают от неспецифического язвенного колита и болезни Крона. В первом случае поражается слизистая оболочка толстой кишки, а во втором — окончание тонкой и начало толстой кишки. Воспаление приводит к образованию кровоточащих язв и быстро прогрессирует, при отсутствии диагностики и лечения приводя к необратимым повреждениям тканей.
Даже на начальной стадии заболевания кишечника проявляются неприятными признаками, заметно снижающими качество жизни.
ВЗК у детей: под угрозой — рост и развитие организма
Язвенный колит у детей может проявиться даже в возрасте до года и очень быстро привести к тотальному поражению толстой кишки. При отсутствии лечения болезнь может обернуться серьезным нарушением физиологичного процесса развития детского организма: задержкой роста или отставанием в физическом развитии. Если эндокринная патология при этом не выявляется, хороший детский врач педиатр обязательно назначит ребенку диагностику ЖКТ. Кроме того, и у малышей и у школьников такая патология вызывает серьезные психологические проблемы.
Симптомы заболеваний кишечника: когда нужно обратиться к врачу?
Заболевание часто проявляется интимными признаками, с которыми основная масса больных пытается бороться самостоятельно, не торопясь на платный прием к проктологу или гастроэнтерологу. Кроме того, воспаление кишечника часто сопровождается «маскирующими» симптомами: например, только стоматитом, как при болезни Крона, или только воспалением вокруг ануса — перианальным дерматитом, или поражениями глаз или суставов. Поэтому больной часто попадает к врачу уже с тяжелой формой, когда путь к выздоровлению оказывается и более продолжительным, и более затратным финансово.
Насторожить любого человека должны следующие признаки:
Вероятность поражения толстой и тонкой кишки повышена у людей, регулярно и в больших количествах употребляющих темные сорта мяса и продуктов его переработки (сосиски, колбаса, ветчина, бекон и пр.). Но следует знать, что и приверженность диете с преобладанием овощей, фруктов, продуктов питания, приготовленных из цельного зерна, панацеей не является.
Определенную роль играет генетический фактор: склонность к воспалению кишечника может передаваться по наследству. Среди болеющих преобладают люди, злоупотребляющие курением. Также имеют значение недостаток в организме витамина D, частый и бесконтрольный самостоятельный прием жаропонижающих фармпрепаратов.
Прием проктолога в Москве рекомендован не только людям с неустойчивым стулом. Чтобы не полнить армию больных колоректальным раком, даже здоровый в целом человек после 45 лет должен с профилактической целью посещать врача не реже чем раз в пять лет. Отсутствие видимых признаков воспаления не исключает возможности скрытого протекания заболевания. Выявленные на ранней стадии симптомы рака кишечника позволяют медикам спасти пациента и добиться стойкой ремиссии.
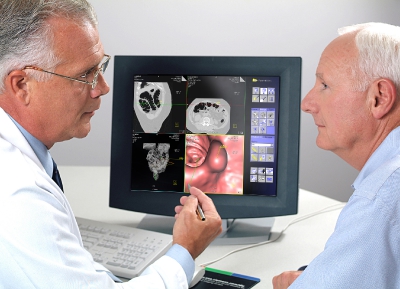
Как диагностируют воспалительные заболевания и рак кишечника?
Специалисты многопрофильной клиники «Трит» владеют всеми методиками, позволяющими выявить даже самые мелкие изменения слизистой кишечника.
«Золотой стандарт» исследования — это современная эндоскопическая методика, колоноскопия кишечника под наркозом. При наличии у пациента внекишечных проявлений заболевания к диагностике привлекаются и врачи соответствующих специальностей — окулист, дерматолог или ревматолог.
Колоноскопия кишечника: оправданы ли опасения пациентов?
Диагностированный на ранней стадии недуг создает меньше всего проблем заболевшему. Поэтому высокоинформативная скрининговая колоноскопия входит в государственные программы борьбы с раком кишечника в США, Израиле и европейских государствах. Граждан развитых стран постоянно информируют о необходимости регулярных обследований для профилактики и ранней диагностики колоректального рака.
Специфика проведения столь интимной процедуры вызывает не самые положительные эмоции у россиян. Боль является основным сдерживающим фактором даже для тех людей, которые полностью осознают необходимость проведения обследования. Но разве можно сравнить возникающие при колоноскопии ощущения с теми мучениями, которые испытывают пациенты, страдающие от уже развившейся онкологии!
Следует понимать, что щадящая технология диагностики, которую можно пройти под наркозом, позволит в дальнейшем избежать опасных симптомов, пугающих диагнозов и проведения солидного комплекса диагностических процедур.
Преимущества эндоскопического обследования в платной клинике
Колоноскопия под наркозом проводится после соответствующей подготовки — соблюдения особой диеты и полного очищения кишечника при помощи сильнодействующих слабительных препаратов.
Будьте внимательны к своему здоровью! Если внезапно проявившиеся проблемы с кишечником не проходят в течение 2–3 недель, обратитесь за консультацией к специалисту.
Кишечная непроходимость у детей: симптомы и лечение

Классификация
Если рассматривается кишечная непроходимость у детей, классификация учитывает много моментов.
В зависимости от механизма развития:
В зависимости от уровня, на котором возникла непроходимости:
По характеру непроходимости — частичная и полная.
По происхождению:
По течению:
Причины возникновения
Так как существует врожденная и приобретенная кишечная непроходимость у детей, нужно отдельно рассмотреть причины каждой из форм болезни.
К основным причинам, из-за которых может возникать врожденная болезнь, относятся:
Приобретенная непроходимость кишечника у детей возникает по таким причинам:
Симптоматика
Симптомы непроходимости кишечника у детей могут отличаться, в зависимости от формы болезни, но можно выделить ряд общих признаков для каждой из них.
Врожденная кишечная непроходимость у детей:
Высокая непроходимость возникает в первые часы жизни, характеризуется упорной рвотой с примесью желчи, быстрой потерей веса, при полной обтурации (закупорке) — отсутствием мекония (первого кала новорожденных). При этом малыш беспокойный, живот запавший.
Если развивается врожденная низкая непроходимость кишечника, симптомы у ребенка немного другие. Сразу же видно выраженное вздутие живота, усиленную, определяемую даже визуально перистальтику. Рвота не настолько частая, застойного характера, с неприятным запахом. При подозрении на врожденную непроходимость кишечника, новорожденного нужно срочно перевести в специализированное хирургическое отделение.
Чем опасна кишечная непроходимость для детей
При данной проблеме у детей часто развиваются выраженные нарушения водно-электролитного баланса, приводящее к обезвоживанию. Так как клетки и ткани организма очень чувствительны к любым изменениям внутренней среды, может возникнуть нарушение функции почти всех систем и органов.
Непроходимость кишечника у детей может осложняться различными угрожающими жизни патологическими процессами, среди них:
Чтобы предотвратить риск осложнений, при малейшем подозрении на возникновение непроходимости важно срочно обратиться к доктору.
Диагностические мероприятия
Врожденная кишечная непроходимость у детей предусматривает диагностику еще в роддоме. Она включает в себя:
Если диагноз подтвердился, малыша в экстренном порядке переводят в хирургический стационар, в котором проводится рентгенологическое исследование, позволяющее рассмотреть уровень препятствия.
Приобретенная кишечная непроходимость у детей требует таких методик:
В сложных случаях для диагностики может понадобиться лапароскопия.
Лечение и диета
Лечение кишечной непроходимости у детей включает такие моменты:
Метод лечения выбирается в зависимости от формы болезни и сроков обращения к врачу. При врожденной непроходимости кишечника, мекониальном илеусе, пилоростенозе, показано хирургическое лечение.
Если возникла спаечная кишечная непроходимость у детей, обязательно проводится оперативное вмешательство. Это самая опасная форма заболевания. Иногда возникает необходимость выведения кишки на брюшную стенку.
При развитии некроза кишечника, в случае позднего обращения, при операции удаляется область поражения. Если возник перитонит, показано комплексное лечение с использованием дезинтоксикационных препаратов, антибиотиков, общеукрепляющих препаратов, обезболивающих, симптоматических средств.
Острая кишечная непроходимость у детей, возникшая при инвагинации, при условии раннего обращения за квалифицированной медицинской помощью, лечится консервативно. Специальным аппаратом в кишечник нагнетают воздух, и под рентгенологическим контролем стараются расправить инвагинат. После такой процедуры малыш наблюдается некоторое время в стационаре. В дальнейшем проводится рентгеновский снимок с использованием взвеси бария.
При непроходимости кишечника, спровоцированной глистами, сначала ее пробуют лечить консервативно. При неэффективности такой терапии проводится операция.
Динамическая кишечная непроходимость у детей лечится консервативно: устраняется вызвавшая ее причина.
Диета
Чтобы восстановить здоровье после болезни, показано диетическое питание. Кушать нужно небольшими порциями и часто. Из рациона исключаются сдоба, хлеб, молочные продукты, бобовые, капуста, сладкие, жирные и соленые блюда.
Рекомендована пища, приготовленная на пару, нежирная, с высоким содержанием грубых волокон. Овощи и фрукты в свежем виде есть не желательно. Из напитков можно пить отвары трав, зеленый некрепкий чай, воду, кисели. Следует исключить газировки, сладкие и холодные напитки.
Профилактические меры
Непроходимость кишечника у детей — серьезная патология, поэтому следует обратить внимание на ее профилактику. Она включает в себя такие меры:
Важную роль играют своевременная диагностика и лечение болезней пищеварительных органов.
Функциональные нарушения желудочно-кишечного тракта у детей грудного возраста: роль диетотерапии
Функциональные нарушения желудочно-кишечного тракта (ЖКТ) представляют одну из наиболее широко распространенных проблем среди детей первых месяцев жизни [1].
Функциональные нарушения желудочно-кишечного тракта (ЖКТ) представляют одну из наиболее широко распространенных проблем среди детей первых месяцев жизни [1]. Отличительной особенностью данных состояний является появление клинических симптомов при отсутствии каких-либо органических изменений со стороны ЖКТ (структурных аномалий, воспалительных изменений, инфекций или опухолей) и метаболических отклонений. При функциональных нарушениях ЖКТ могут изменяться моторная функция, переваривание и всасывание пищевых веществ, а также состав кишечной микробиоты и активность иммунной системы [2–4]. Причины функциональных расстройств часто лежат вне пораженного органа и обусловлены нарушением нервной и гуморальной регуляции деятельности пищеварительного тракта.
В соответствии с Римскими критериями III, предложенными Комитетом по изучению функциональных расстройств у детей и Международной рабочей группой по разработке критериев функциональных расстройств в 2006 г. [5], к функциональным нарушениям ЖКТ у младенцев и детей второго года жизни относят:
У детей грудного возраста, особенно первых 6 месяцев жизни, наиболее часто встречаются такие состояния, как срыгивания, кишечные колики и функциональные запоры. Более чем у половины детей они наблюдаются в различных комбинациях, реже — как один изолированный симптом. Поскольку причины, приводящие к функциональным нарушениям, оказывают влияние на различные процессы в ЖКТ, сочетание симптомов у одного ребенка представляется вполне закономерным. Так, после перенесенной гипоксии могут возникнуть вегетовисцеральные нарушения с изменением моторики по гипер- или гипотоническому типу и нарушения активности регуляторных пептидов, приводящие одновременно к срыгиваниям (в результате спазма или зияния сфинктеров), коликам (нарушения моторики ЖКТ при повышенном газообразовании) и запорам (гипотоническим или вследствие спазма кишки). Клиническую картину усугубляют симптомы, связанные с нарушением переваривания нутриентов, обусловленным снижением ферментативной активности пораженного энтероцита, и приводящие к изменению микробиоценоза кишечника [6].
Причины функциональных нарушений ЖКТ можно разделить на две группы: связанные с матерью и связанные с ребенком.
К первой группе причин относятся:
Причины, связанные с ребенком, заключаются в:
Частыми и наиболее серьезными причинами, приводящими к возникновению срыгиваний, колик и нарушений характера стула, являются перенесенная гипоксия (вегетовисцеральные проявления церебральной ишемии), частичная лактазная недостаточность и гастроинтестинальная форма пищевой аллергии. Нередко в той или иной степени выраженности они наблюдаются у одного ребенка, поскольку последствиями гипоксии являются снижение активности ферментов и повышение проницаемости тонкой кишки.
Под срыгиваниями (регургитацией) понимают самопроизвольный заброс желудочного содержимого в пищевод и ротовую полость.
Частота синдрома срыгиваний у детей первого года жизни, по данным ряда исследователей, составляет от 18% до 50% [7, 8]. Преимущественно срыгивания отмечаются в первые 4–5 месяцев жизни, значительно реже наблюдаются в возрасте 6–7 месяцев, после введения более густой пищи — продуктов прикорма, практически исчезая к концу первого года жизни, когда ребенок значительную часть времени проводит в вертикальном положении (сидя или стоя).
Степень выраженности синдрома срыгиваний, согласно рекомендациям группы экспертов ESPGHAN, предложено оценивать по пятибалльной шкале, отражающей совокупную характеристику частоты и объема регургитаций (табл. 1).
Нечастые и необильные срыгивания не расцениваются как заболевание, поскольку они не вызывают изменений в состоянии здоровья детей. У детей с упорными срыгиваниями (оценка от 3 до 5 баллов) нередко отмечаются осложнения, такие как эзофагит, отставание в физическом развитии, железодефицитная анемия, заболевания ЛОР-органов. Клиническими проявлениями эзофагита являются снижение аппетита, дисфагия и осиплость голоса.
Следующим, часто встречающимся функциональным расстройством ЖКТ у детей грудного возраста являются кишечные колики — это эпизоды болезненного плача и беспокойства ребенка, которые занимают не менее 3 часов в день, возникают не реже 3 раз в неделю. Обычно их дебют приходится на 2–3 недели жизни, достигают кульминации на втором месяце, постепенно исчезая после 3–4 месяцев. Наиболее типичное время для кишечных колик — вечерние часы. Приступы плача возникают и заканчиваются внезапно, без каких-либо внешних провоцирующих причин [9].
Частота кишечных колик, по разным данным, составляет от 20% до 70% [9, 10]. Несмотря на длительный период изучения, этиология кишечных колик остается не вполне ясной.
Для кишечных колик характерен резкий болезненный плач, сопровождающийся покраснением лица, ребенок принимает вынужденное положение, прижав ножки к животу, возникают трудности с отхождением газов и стула. Заметное облегчение наступает после дефекации.
Эпизоды кишечных колик вызывают серьезное беспокойство родителей, даже если аппетит ребенка не нарушен, он имеет нормальные показатели весовой кривой, хорошо растет и развивается.
Кишечные колики практически с одинаковой частотой встречаются как на естественном, так и на искусственном вскармливании. Отмечено, что чем меньше масса тела при рождении и гестационный возраст ребенка, тем выше риск развития данного состояния.
В последние годы большое внимание уделяется роли микрофлоры кишечника в возникновении колик. Так, у детей с данными функциональными расстройствами выявляются изменения состава кишечной микробиоты, характеризующиеся увеличением количества условно-патогенных микроорганизмов и снижением защитной флоры — бифидобактерий и особенно лактобацилл [11, 12]. Повышенный рост протеолитической анаэробной микрофлоры сопровождается продукцией газов, обладающих потенциальной цитотоксичностью. У детей с выраженными кишечными коликами нередко повышается уровень воспалительного белка — кальпротектина [13].
Функциональные запоры относятся к числу распространенных нарушений функции кишечника и выявляются у 20–35% детей первого года жизни [14, 15].
Под запорами понимают увеличение интервалов между актами дефекации по сравнению с индивидуальной физиологической нормой более 36 часов и/или систематически неполное опорожнение кишечника.
Частота стула у детей считается нормальной, если в возрасте от 0 до 4 месяцев происходит от 7 до 1 акта дефекации в сутки, от 4 месяцев до 2 лет от 3 до 1 опорожнения кишечника. К расстройствам дефекации у младенцев также относятся дисхезия — болезненная дефекация, обусловленная диссинергией мышц дна малого таза, и функциональная задержка стула, для которой характерно увеличение интервалов между актами дефекации, сочетающихся с калом мягкой консистенции, большого диаметра и объема.
В механизме развития запоров у грудных детей велика роль дискинезии толстой кишки. Наиболее частой причиной возникновения запоров у детей первого года жизни являются алиментарные нарушения.
Отсутствие четко очерченной границы между функциональными нарушениями и патологическими состояниями, а также наличие отдаленных последствий (хронические воспалительные гастроэнтерологические заболевания, хронические запоры, аллергические заболевания, расстройства сна, нарушения в психоэмоциональной сфере и др.) диктуют необходимость внимательного подхода к диагностике и терапии данных состояний.
Лечение детей грудного возраста с функциональными нарушениями ЖКТ является комплексным [3, 16] и включает ряд последовательных этапов, которыми являются:
Наличие срыгиваний диктует необходимость использования симптоматической позиционной (постуральной) терапии — изменение положения тела ребенка, направленного на уменьшение степени рефлюкса и способствующего очищению пищевода от желудочного содержимого, тем самым снижается риск возникновения эзофагита и аспирационной пневмонии. Кормить ребенка следует в положении сидя, при положении тела младенца под углом 45–60°. После кормления рекомендуется удерживание ребенка в вертикальном положении, причем достаточно продолжительно, до отхождения воздуха, не менее 20–30 минут. Постуральное лечение необходимо проводить не только на протяжении всего дня, но и ночью, когда нарушается очищение нижнего отдела пищевода от аспирата вследствие отсутствия перистальтических волн (вызванных актом глотания) и нейтрализующего эффекта слюны.
Ведущая роль в лечении функциональных нарушений ЖКТ у детей принадлежит лечебному питанию. Назначение диетотерапии, прежде всего, зависит от вида вскармливания ребенка.
При естественном вскармливании в первую очередь необходимо создать спокойную обстановку для кормящей матери, направленную на сохранение лактации, нормализовать режим кормления ребенка, исключающий перекорм и аэрофагию. Из питания матери исключают продукты, повышающие газообразование в кишечнике (сладкие: кондитерские изделия, чай с молоком, виноград, творожные пасты и сырки, безалкогольные сладкие напитки) и богатые экстрактивными веществами (мясные и рыбные бульоны, лук, чеснок, консервы, маринады, соленья, колбасные изделия).
По мнению ряда авторов, функциональные расстройства ЖКТ могут возникать в результате пищевой непереносимости, чаще всего аллергии к белкам коровьего молока. В таких случаях матери назначается гипоаллергенная диета, из ее рациона исключаются цельное коровье молоко и продукты, обладающие высоким аллергизирующим потенциалом.
В процессе организации диетотерапии необходимо исключить перекорм ребенка, особенно при свободном вскармливании.
При отсутствии эффекта от вышеописанных мероприятий, при упорных срыгиваниях используют «загустители» (например, Био-рисовый отвар), которые разводят грудным молоком и дают с ложечки перед кормлением грудью.
Необходимо помнить, что даже выраженные функциональные расстройства ЖКТ не являются показанием для перевода ребенка на смешанное или искусственное вскармливание. Сохранение симптоматики является показанием к дополнительному углубленному обследованию ребенка.
При искусственном вскармливании необходимо обратить внимание на режим кормления ребенка, на адекватность выбора молочной смеси, соответствующей функциональным особенностям его пищеварительной системы, а также ее объем. Целесообразно введение в рацион адаптированных молочных продуктов, обогащенных пре- и пробиотиками, а также кисломолочных смесей: Агуша кисломолочная 1 и 2, NAN Кисломолочный 1 и 2, Нутрилон кисломолочный, Нутрилак кисломолочный. При отсутствии эффекта используются продукты, специально созданные для детей с функциональными нарушениями ЖКТ: NAN Комфорт, Нутрилон Комфорт 1 и 2, Фрисовом 1 и 2, Хумана АР и др.
Если нарушения обусловлены лактазной недостаточностью, ребенку постепенно вводят безлактозные смеси. При пищевой аллергии могут быть рекомендованы специализированные продукты на основе высокогидролизованного молочного белка. Поскольку одной из причин срыгиваний, колик и нарушений характера стула являются неврологические нарушения вследствие перенесенного перинатального поражения центральной нервной системы, диетологическая коррекция должна сочетаться с медикаментозным лечением, которое назначается детским неврологом.
Как при искусственном, так и при естественном вскармливании между кормлениями целесообразно предлагать ребенку детскую питьевую воду, особенно при склонности к запорам.
Особого внимания заслуживают дети с синдромом срыгиваний. При отсутствии эффекта от использования стандартных молочных смесей целесообразно назначать антирефлюксные продукты (АР-смеси), вязкость которых повышается за счет введения в их состав специализированных загустителей [17, 18]. С этой целью используются два вида полисахаридов:
КРД, безусловно, является интересным компонентом в составе продуктов детского питания, и на ее свойствах хотелось бы остановиться подробнее. Основным физиологически активным компонентом КРД является полисахарид — галактоманнан. Он относится к группе пищевых волокон и выполняет две взаимосвязанные функции. В полости желудка КРД обеспечивает более вязкую консистенцию смеси и препятствует возникновению срыгиваний. Вместе с тем КРД относится к нерасщепляемым, но ферментируемым пищевым волокнам, что и придает этому соединению классические пребиотические свойства.
Под термином «нерасщепляемые пищевые волокна» понимается их устойчивость к воздействию панкреатической амилазы и дисахидаз тонкой кишки. Понятие «ферментируемые пищевые волокна» отражает их активную ферментацию полезной микрофлорой толстой кишки, прежде всего — бифидобактериями. В результате такой ферментации происходит ряд важных для организма физиологических эффектов, а именно:
Положительное влияние КРД на состав кишечной микрофлоры у детей первого года жизни описано в ряде исследований [19]. Это является одним из важных аспектов применения современных АР-смесей в педиатрической практике.
Смеси, включающие КРД (камедь), обладают доказанным клиническим эффектом и при функциональных запорах. Увеличение объема кишечного содержимого за счет развития полезной кишечной микрофлоры, изменение рН среды в кислую сторону и увлажнение химуса способствуют усилению перистальтики кишечника. Примером таких смесей являются Фрисовом 1 и Фрисовом 2. Первая предназначена для детей с рождения до 6 месяцев, вторая — с 6 до 12 месяцев [20]. Эти смеси могут быть рекомендованы как в полном объеме, так и частично, в количестве 1/3–1/2 от необходимого объема в каждое кормление, в сочетании с обычной адаптированной молочной смесью, до достижения стойкого терапевтического эффекта.
Другая группа АР-смесей — продукты, включающие в качестве загустителя крахмалы, которые действуют только в верхних отделах ЖКТ, причем положительный эффект наступает при использовании их в полном объеме. Эти смеси показаны детям с менее выраженными срыгиваниями (1–3 балла), как при нормальном стуле, так и при склонности к разжиженному. Среди продуктов этой группы выделяется смесь NAN Антирефлюкс, обладающая двойной защитой против срыгиваний: за счет загустителя (картофельного крахмала), увеличивающего вязкость желудочного содержимого и умеренно гидролизованного белка, повышающего скорость опорожнения желудка и дополнительно профилактирующего запоры.
В настоящее время на Российском потребительском рынке появилась обновленная антирефлюксная смесь Хумана АР, в состав которой одновременно введены камедь рожкового дерева (0,5 г) и крахмал (0,3 г), что позволяет усилить функциональное действие продукта.
Несмотря на то, что АР-смеси являются полноценными по составу и призваны обеспечить физиологические потребности ребенка в пищевых веществах и энергии, согласно международным рекомендациям они относятся к группе продуктов детского питания «для специального медицинского назначения» (Food for special medical purpose). Поэтому продукты данной группы следует использовать строго при наличии клинических показаний, по рекомендации врача и под медицинским контролем. Продолжительность применения АР-смесей должна определяться индивидуально и может быть достаточно длительной, около 2–3 месяцев. Перевод на адаптированную молочную смесь осуществляется после достижения стойкого терапевтического эффекта.
Литература
*НЦЗД РАМН, **РМАПО, Москва


.gif)
.gif)