Полинейропатия
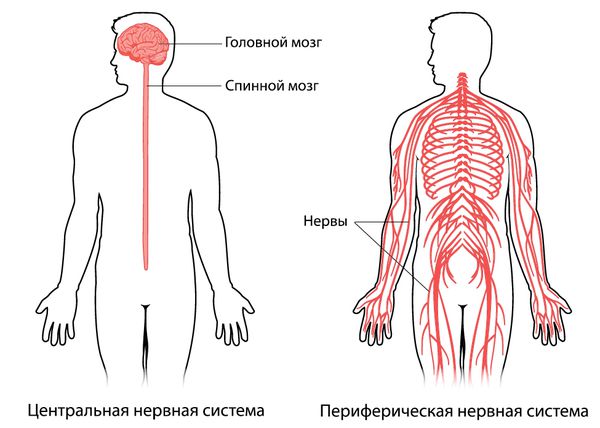
Периферическая нервная система передает информацию от головного и спинного мозга (центральной нервной системы) к остальным частям тела. Периферическая нейропатия может быть результатом травматических повреждений, инфекций, нарушения обмена веществ, наследственных причин и воздействия токсинов. Одной из наиболее распространенных причин полинейропатии является сахарный диабет.
Пациенты с периферической нейропатией обычно описывают боли, как ощущения покалывания или жжения. Во многих случаях, симптомы снижаются, если возникает компенсация основного заболевания.
Каждый нерв в периферической нервной системе имеет определенную функцию, так что симптомы зависят от типа нервов, которые оказались повреждены. Нервы подразделяются на:
Симптомы
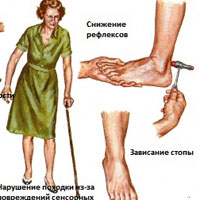
Симптомы полинейропатии, могут включать:
Если задействованы вегетативные нервы, симптомы могут включать:
Причины
Ряд факторов может привести к развитию невропатии, в том числе:
Осложнения полинейропатии могут включать
Диагностика
Врача при диагностике полинейропатии, в первую очередь, могут интересовать ответы на следующие вопросы
Врач может назначить обследование
Лечение
Целью лечения полинейропатии является лечение основного заболевания и минимизация симптомов. Если лабораторные тесты и другие методы обследования указывают на отсутствие основного заболевания, врач может рекомендовать выжидательную тактику, для того чтобы увидеть, есть самостоятельное уменьшение симптомов нейропатии. Если есть воздействие токсинов или алкоголя, врач будет рекомендовать избегать этих веществ.
Медикаментозное лечение
Лекарства, используемые для облегчения болей при полинейропатии включают в себя:
Кроме медикаментозного лечения могут применяться и другие методы лечения.
Что такое полинейропатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданова Е. П., функционального диагноста со стажем в 9 лет.
Определение болезни. Причины заболевания
Полинейропатия (Polyneuropathy) — это группа заболеваний периферической нервной системы, при которых повреждаются периферические нервные волокна, входящие в состав различных нервов. Полинейропатия может быть вызвана множеством причин, но проявляется общими симптомами: слабостью в руках и ногах, онемением, покалыванием и жжением в кистях и стопах.
Полиневропатия и полинейропатия — это разные варианты написания одного и того же термина.
Как часто встречается полинейропатия
Причины полинейропатии
Выделяют первичные и вторичные полинейропатии. Первичные полинейропатии — это наследственные формы, которые могут сочетаться с поражением других органов и отделов нервной системы. К наследственным полинейропатиям относятся транстиретиновая семейная амилоидная полинейропатия, болезнь Фабри, порфирийная полинейропатия, болезнь Рефсума.
Вторичные полинейропатии встречаются гораздо чаще. В зависимости от причинного фактора их можно разделить на несколько видов:
Симптомы полинейропатии
Клиническая картина полинейропатий типична и проявляется следующими симптомами:
При поражении периферических отделов вегетативной нервной системы нарушается работа внутренних органов. Эти нарушения сопровождаются следующими симптомами:
Патогенез полинейропатии
Периферической называют ту часть нервной системы, которая не входит в центральную нервную систему, т. е. нервы за пределами головного и спинного мозга.
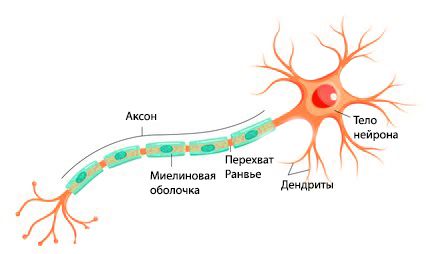
Выделяют два типа нервных волокон: тонкие ( безмиелиновые ) и толстые ( миелиновые ). Миелин окружает аксон прерывистой электроизолирующей оболочкой, благодаря чему возбуждение передаётся быстрее. Этому способствуют перехваты Ранвье — периодические участки, не покрытые миелином.
Полинейропатии делят на два основных класса:
Зачастую при поражении миелиновой оболочки позже повреждается и сам аксон, а при первичном повреждении аксона со временем разрушается и миелиновая оболочка.
Классификация и стадии развития полинейропатии
Формы полинейропатии в зависимости от причины:
По течению полинейропатии могут быть:
По патоморфологическим признакам выделяют аксонопатии и миелинопатии.
По преобладанию симптомов выделяют:
Осложнения полинейропатии
К ослож нениям полинейропатии можно отнести атрофию мышц и утрату движений в конечностях, тревожные и депрессивные расстройства из-за боли при сенсорных полинейропатиях.
Диагностика полинейропатии
Сбор анамнеза
При диагностике полинейропатии важно выяснить, на что жалуется пациент, какой образ жизни он ведёт и какими болезнями страдают его близкие родственники.
На приёме доктор спрашивает:
Нужно обязательно рассказать доктору о вредных привычках, в том числе о злоупотреблении алкоголем, а также о том, что предшествовало развитию полинейропатии, например инфекция, боль в животе, голодание и т. д.
Неврологический осмотр
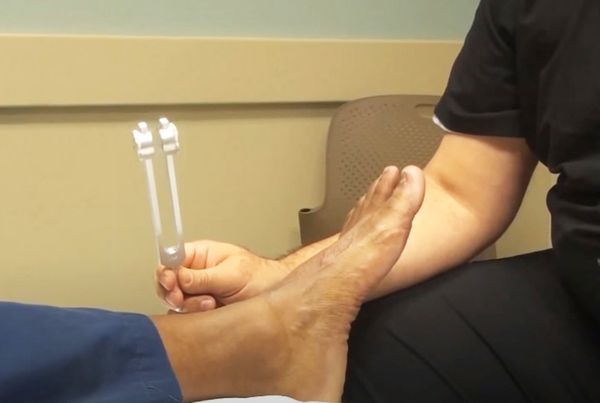
Доктор осматривает кожу, ощупывает мышцы, измеряет окружность рук и ног, оценивает сухожильные, надкостничные рефлексы и чувствительность.
Сухожильные рефлексы проверяют с помощью лёгкого удара неврологическим молоточком по сухожилию мышцы:
Если рефлексы выпадают, описанные движения не происходят.
Чтобы оценить походку, силу мышц рук и ног, доктор просит пациента встать на носки и пятки, сесть на корточки и встать, лёжа потянуть стопы на себя и от себя, согнуть и разогнуть ноги в коленях, сжать кулаки, согнуть и разогнуть руки в локтях и т. д.
Нарушение разных видов чувствительности определяют различными методами:
Определить интенсивность боли можно с помощью специальных шкал, например DN4 и визуальной аналоговой шкалы (ВАШ). Принцип ВАШ состоит в том, что пациенту предлагают оценить силу боли по 10-балльной шкале, где 0 — это отсутствие боли, а 10 — самая сильная боль, какую он испытывал в жизни. С помощью этой шкалы можно оценить эффективность лечения, сравнив интенсивность боли до него и после.
Лабораторная диагностика
Лабораторная диагностика позволяет установить причину полинейропатии.
К основным лабораторным методам относятся:
Инструментальная диагностика
Лечение полинейропатии
Чтобы вылечить полинейропатию, нужно выявить и устранить причину болезни, а также подавить механизмы её развития.
Методы лечения полинейропатии зависят от основного заболевания:
Чтобы уменьшить нейропатическую боль, применяют:
Помимо медикаментозного лечения, проводится физическая реабилитация: лечебная физкультура, массаж, методы с биологической обратной связью, физиотерапия (электромиостимуляция) и т. п.
Прогноз. Профилактика
Наследственные полинейропатии, как правило, неуклонно прогрессируют, но благодаря их медленному развитию пациенты адаптируются и обслуживают себя самостоятельно до поздних стадий болезни.
Прогноз токсических полинейропатий относительно благоприятный при прекращении интоксикации, например если пациент откажется от алкоголя.
Профилактика полинейропатии
Людям, занятым на вредном производстве, необходимо регулярно посещать профпатолога. Обычно такие консультации входят в ежегодный профилактический медицинский осмотр.
Пациентам, чьи родственники страдают наследственными формами полинейропатии, желательно обратиться к медицинскому генетику, чтобы определить свой риск развития болезни.
Полиневропатия
Полиневропатия (ПНП) — множественные поражения периферических нервов, которые проявляются вялыми параличами, вегето-сосудистыми и трофическими расстройствами, нарушениями чувствительности. В структуре болезней периферической нервной системы полиневропатия занимает второе место после вертеброгенной патологии. Тем не менее, по тяжести клинических признаков и последствиям полиневропатия — это одно из наиболее серьезных неврологических заболеваний.
Эта патология считается междисциплинарной проблемой, поскольку с ней сталкиваются врачи разных специальностей, но прежде всего неврологи. Для клинической картины полиневропатии свойственно снижение сухожильных рефлексов, мышечная атрофия и слабость, расстройства чувствительности. Лечение болезни симптоматическое и направлено на устранение факторов, которые ее спровоцировали.
Классификация полиневропатий
По преобладающим клиническим проявлениям полиневропатии подразделяют на следующие виды:
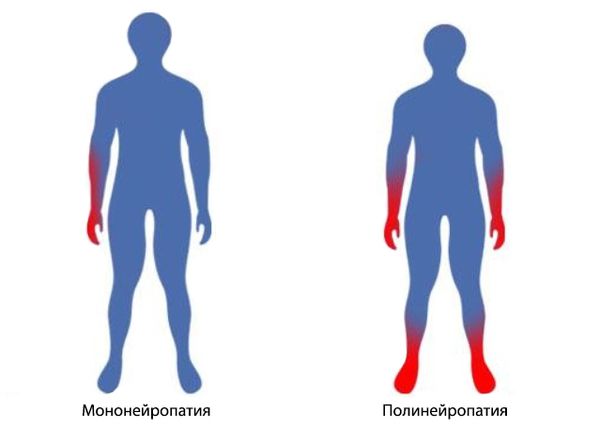
В зависимости от распределения поражения выделяют дистальное поражение конечностей и множественную мононейропатию. По характеру течения полиневропатия бывает острой (симптомы проявляются в течение пары суток), подострой (клиническая картина формируется пару недель), хронической (симптоматика заболевания беспокоит от пары месяцев до нескольких лет).
По патогенетическому признаку заболевания разделяют на демиелинизирующие (патология миелина) и аксональные (первичное поражение осевого цилиндра). Выделяют следующие типы заболевания зависимо от его этиологии:
Этиология и патогенез полиневропатий
В основе полиневропатии лежат обменные (дисметаболические), механические, токсические и ишемические факторы, которые провоцируют однотипные морфологические изменения миелиновой оболочки, соединительнотканного интерстиция и осевого цилиндра. Если в патологический процесс помимо периферических нервов включаются также корешки спинного мозга, в таком случае болезнь называют полирадикулоневропатией.
Спровоцировать полиневропатую могут нообразные интоксикации: свинец, таллий, ртуть, мышьяк и алкоголь. Медикаментозные полиневропатии возникают в случае лечения антибиотиками, висмутом, эметином, солями золота, изониазидом, сульфаниламидами, мепробаматом. Причины полиневропатий могут быть различными:
Для полиневропатии характерно два патологических процесса — демиелинизация нервного волокна и поражение аксона. Аксональные полиневропатии возникают из-за проблем с транспортной функции осевого цилиндра, что приводит к расстройству нормального функционирования мышечных и нервных клеток. Из-за нарушений трофической функции аксона происходят денервационные изменения в мышцах.
Для процесса демиелинизации свойственно нарушение сальтаторного проведения нервного импульса. Эта патология проявляется мышечной слабостью и снижением сухожильных рефлексов. Демиелинизацию нервов может спровоцировать аутоиммунная агрессия, которая сопровождается образованием антител к компонентам белка периферического миелина, воздействием экзотоксинов, генетическими нарушениями.
Клиническая картина полиневропатии
Симптоматика полиневропатии зависит от этиологии заболевания. Однако можно выделить общие для всех видов заболевания признаки. Все этиологические факторы, которые провоцируют заболевание, раздражают нервные волокна, после чего происходит нарушение функций этих нервов. Наиболее выраженными симптомами раздражения нервных волокон считаются судороги в мышцах (крампи), тремор (дрожание конечностей), фасцикуляции (непроизвольные сокращения мышечных пучков), боль в мышцах, парестезии (чувство ползания мурашек по коже), повышение артериального давления, тахикардия (учащенное сердцебиение).
К признакам нарушения функций нервов относятся:
Аутоиммунные полиневропатии
Острая воспалительная форма болезни встречается с частотой один-два случая на сто тысяч человек. Ее диагностируют у мужчин в возрасте 20-24 и 70-74 года. Для нее характерно возникновение симметричной слабости в конечностях. Для типичного течения болезни характерны болезненные ощущения в икроножных мышцах и парестезии (онемение и чувство покалывания) в пальцах конечностей, которые быстро сменяются вялыми парезами. В проксимальных отделах наблюдается гипотрофия и слабость мышц, при пальпации обнаруживается болезненность нервных стволов.
Хроническая форма патологии сопровождается медленным (около двух месяцев) усугублением двигательных и чувствительных нарушений. Возникает эта патология зачастую у мужчин (40-50 лет и старше 70 лет). Характерными ее симптомами считаются мышечная гипотония и гипотрофия в руках и ногах, гипо- или арефлексия, парестезии или онемение в конечностях. У трети пациентов болезнь манифестирует с крампов в икроножных мышцах.
Подавляющее большинство пациентов (около 80%) жалуются на вегетативные и полиневритические нарушения. У 20% пациентов отмечаются признаки поражения ЦНС — мозжечковые, псевдобульбарные, пирамидные симптомы. Иногда в процесс вовлекаются также черепно-мозговые нервы. Хроническая форма заболевания имеет тяжелое течение и сопровождается серьезными осложнениями, поэтому спустя год после ее начала половина больных имеют частичную или полную утрату трудоспособности.
Воспалительные полиневропатии
Для дифтерийной формы заболевания характерно раннее появление глазодвигательных расстройств (мидриаз, птоз, диплопия, ограничение подвижности глазных яблок, паралич аккомодации, снижение зрачковых реакций на свет) и бульбарных симптомов (дисфония, дисфагия, дизартрия). Спустя одну-две недели после начала болезни в ее клинической картине становятся выраженными парезы конечностей, преобладающие в ногах. Все эти симптомы нередко сопровождаются проявлениями интоксикации организма.
ВИЧ-ассоциированная полиневропатия сопровождается дистальной симметричной слабостью во всех конечностях. Ее ранними симптомами являются умеренные боли в ногах и онемение. В большей половине случаев наблюдаются следующие симптомы:
Все эти симптомы появляются на фоне других признаков ВИЧ-инфекции — повышение температуры, потеря веса, лимфоаденопатия.
Лайм-боррелиозные полиневропатии считаются неврологическим осложнением болезни. Их клиническая картина представлена выраженными болями и парастезиями конечностей, которые затем сменяются амиотрофиями. Для болезни свойственно более тяжелое поражение рук, чем ног. У пациентов на руках могут полностью выпасть глубокие рефлексы, но ахилловые и коленные при этом сохраняются.
Дисметаболические полиневропатии
Диагностируют у 60-80% пациентов, которые больны сахарным диабетом. Ранними симптомами этой патологии считается развитие в дистальных отделах конечностей парестезий и дизестезий, а также выпадение ахилловых рефлексов. Если болезнь прогрессирует, больные начинают жаловаться на сильные боли в ногах, которые ночью усиливаются, а также нарушение температурной, вибрационной, тактильной и болевой чувствительности. Позже к симптоматике заболевания добавляются слабость мышц стоп, трофические язвы, деформации пальцев. Для этого заболевания характерны вегетативные нарушения: нарушение сердечного ритма, ортостатическая гипотензия, импотенция, гастропарез, расстройство потоотделения, нарушение зрачковых реакций, диарея.
Алиментарная полиневропатия
Алиментарная полиневропатия спровоцирована недостатком витаминов А, Е, В. Для нее характерны такие проявления, как парестезии, ощущение жжения, дизестезии в нижних конечностях. У пациентов снижаются или полностью выпадают ахилловы и коленные рефлексы, а в дистальных отделах рук и ног появляются амиотрофии. Клиническая картина патологии также включает патологию сердца, отеки на ногах, снижение массы тела, ортостатическую гипотензия, анемию, стоматит, хейлез, диарею, дерматит, атрофию роговицы.
Алкогольная полиневропатия
Алкогольная полиневропатия считается вариантом алиментарной полиневропатии. Обусловлена она недостатком витаминов РР, Е, А и группы В, который спровоцирован воздействием на организм этанола. Проявляется это заболевание болью в ногах, дизестезией, крампами. У пациентов наблюдаются выраженные вегетативно-трофические нарушения: изменение оттенка кожи, ангидроз кистей и стоп. В дистальных отделах ног и рук обнаруживается симметричное снижение чувствительности.
Полиневропатии критических состояний
Полиневропатии критических состояний возникают из-за тяжелых травм, инфекций или интоксикации организма. Для таких состояний характерна полиорганная недостаточность. Выраженными признаками заболевания считаются раннее появление в дистальных отделах рук и ног мышечной слабости и контрактур, выпадение глубоких рефлексов, отсутствие самостоятельного дыхания после прекращении ИВЛ, что не обусловлено сердечно-сосудистой или легочной патологией.
Наследственные полиневропатии
Полиневропатия, которая имеет наследственную этиологию, обычно проявляется у пациентов в возрасте 10-16 лет. Для этого заболевания характерна следующая триада симптомов: нарушение поверхностных видов чувствительности, атрофия кистей и стоп, гипо- или арефлексия. У пациентов также наблюдается деформация стоп.
Диагностика полиневропатий
Диагностика полиневропатии начинается со сбора анамнеза заболевания и жалоб пациента. А именно, врач должен поинтересоваться у больного, как давно появились первые симптомы заболевания, в частности мышечная слабость, онемение кожи и другие, как часто он употребляет алкоголь, не болели ли его родственники этим заболеванием, болеет ли он сахарным диабетом. Врач также спрашивает пациента, не связана ли его деятельность с использованием химических веществ, в особенности солей тяжелых металлов и бензина.
На следующем этапе диагностики проводится тщательный неврологический осмотр для обнаружения признаков неврологической патологии: мышечная слабость, зоны онемения кожи, нарушение трофики кожи. Обязательно проводятся анализы крови на выявление всевозможных токсинов, определение продуктов белка и уровня глюкозы.
Для точной постановки диагноза невролог может дополнительно назначить проведение электронейромиографии. Эта методика необходима для выявления признаков повреждения нервов и оценки скорости проведения импульса по нервным волокнам. Проводится биопсия нервов, которая предусматривает исследование кусочка нервов, что берется у пациента с помощью специальной иглы. Дополнительно может также потребоваться консультация эндокринолога и терапевта.
Лечение полиневропатий
Тактика лечения полиневропатии выбирается зависимо от ее этиологии. Для лечения наследственного заболевания выбирают симптоматическую терапию, направленную на устранение наиболее выраженных признаков патологии, которые ухудшают качество жизни пациента. Целью аутоиммунной формы полиневропатии будет достижение ремиссии. Лечение алкогольной, диабетической и уремической полиневропатий сводится к замедлению течения болезни и устранению ее симптоматики.
Важное место в лечении всех типов полиневропатии занимает лечебная физкультура, которая позволяет предотвратить появление контрактур и поддерживать мышечный тонус в норме. Если у пациента наблюдаются дыхательные нарушения, ему показано проведение ИВЛ. Действенного медикаментозного лечения полиневропатии, которое позволило бы от нее навсегда избавиться, на сегодняшний день не существует. Поэтому врачи назначают поддерживающую терапию, направленную на снижение выраженности симптоматики заболевания.
Прогноз при полиневропатии
Пациенты, у которых диагностирована хроническая воспалительная демиелинизирующая полиневропатия, имеют благоприятный прогноз для здоровья. Смертность пациентов с таким диагнозом очень низкая. Однако полностью вылечить патологию невозможно, поэтому лечение предусматривает устранение ее симптомов. Проведение иммуносупрессивной терапии позволяет добиться ремиссии болезни в более чем 90% случаев. Однако необходимо помнить о том, что болезнь полиневропатия сопровождается многочисленными осложнениями.
Наследственная полиневропатия прогрессирует очень медленно, поэтому ее лечение оказывается затрудненным, а прогноз для пациентов неблагоприятным. Тем не менее, многим больным удается адаптироваться и научиться жить со своим заболеваниям. Благоприятный прогноз при диабетической полиневропатии возможен только при условии ее своевременного лечения. Обычно врачам удается нормализовать состояние пациента. Только на поздних стадиях полиневропатии больной может жаловаться на сильный болевой синдром. Прогноз для жизни больного с уремической полиневропатией зависит от тяжести хронической почечной недостаточности.
Полинейропатия
Полинейропатией считается множественное поражение периферических нервов, которое проявляется параличами, нарушениями чувствительности, трофическими и вегетососудистыми расстройствами. Развивается преимущественно в дистальных отделах конечностей. Заболевание является распространенным симметричным патологическим процессом, который локализуется обычно в дистальных мышцах и постепенно распространяется проксимально.
Что такое полинейропатия?
Полинейропатия — это одно из самых опасных и тяжелых неврологических нарушений, главной характеристикой которого является поражение периферической нервной системы.
Нейропатия — это состояние организма, при котором поражены частично или полностью периферийные нервы, то есть не входящие в систему головного и спинного мозга. Основное заболевание насчитывает более нескольких десятков видов, которые квалифицируются самыми разными параметрами:
Полинейропатия характеризуется симметричными повреждениями, например в обеих стопах, а в более тяжелых ситуациях симптомы наблюдаются не только в нижних, но и в верхних конечностях. В редких случаях болезнь не имеет проявлений и внешних признаков, но быстро диагностируется с помощью аппаратных обследований и лабораторных анализов.
Существует несколько форм заболевания:
Первыми симптомами нейропатии являются ощущения покалывания и онемение в какой-либо части тела, реже возникают болевые ощущения.
Причины полинейропатии
Заболевание может возникать из-за разных факторов. В большинстве случаев причиной болезни является сахарный диабет I или II типа, так как патология воздействует на работу сосудов, которые питают нервы, и вызывает нарушение обменных процессов в миелиновой оболочке нервных волокон, что приводит к их поражению. При сахарном диабете в первую очередь страдают нижние конечности.
Причиной заболевания могут быть следующие факторы:
В более редких ситуациях причинами считаются:
Не менее важен уровень содержания витаминов группы В. Длительный дефицит, может привести к развитию полинейропатии. Так как витамины жизненно необходимы для правильного функционирования нервной системы.
Причин повреждения непосредственно нервов может быть несколько:
К развитию полинейропатии приводит длительный дефицит в организме витаминов группы В, которые жизненно необходимы для правильного функционирования нервной системы. Периферические нервы могут поражаться вследствие деформации их отростков или недостаточного кровоснабжения нервных стволов.
Причины первичной полинейропатии установить сложно, в основном это наследственная патология, вторичная развивается из-за разных факторов. В их число входит сахарный диабет, дефицит витаминов группы В, последствия серьезных травм, интоксикация химическими веществами, алкоголе-, нарко- и табакозависимость, сильное переохлаждение конечностей, нарушение гормонального фона, токсикоз беременных, системные и хронические сложные болезни почек, печени.
Мнение эксперта
Автор: Ирина Геннадьевна Смоленцева
Руководитель НПЦ «Диагностики и лечения болезни Паркинсона», профессор, доцент медицинских наук
Полинейропатия верхних и нижних конечностей — достаточно распространенное заболевание, обусловленное нарушениями функций периферической нервной системы. Заболевание классифицируется по расположению очага проявления симптомов на верхнюю и нижнюю полинейропатию и на первичную и вторичную.
Причины первичной полинейропатии установить сложно, в основном это наследственная патология, вторичная развивается из-за разных факторов. В их число входит сахарный диабет, дефицит витаминов группы В, последствия серьезных травм, интоксикация химическими веществами, алкоголе-, нарко- и табакозависимость, сильное переохлаждение конечностей, нарушение гормонального фона, токсикоз беременных, системные и хронические сложные болезни почек, печени.
Лечение полинейропатии требует комплексного подхода, тактика терапии и восстановительных процедур подбирается в соответствии с тяжестью и запущенностью заболевания, наличием побочных проявлений и сопутствующих болезней. Врачи Юсуповской клиники проведут полное обследование пациента, и на основании поставленного диагноза назначат комплексное лечение.
Первые признаки полинейропатии
Одними из самых первых признаков полинейропатии является ощущение покалывания и онемения пальцев ног, рук. Затем может проявляться болевой синдром. В большинстве случаев симптомы поднимаются от нижних конечностей вверх до голеней и коленей, а затем появляются в верхних конечностях.
Чаще всего состояние пациента характеризуется следующими признаками:
При этом тактильная чувствительность конечностей отсутствует. Необходимо регулярно проверять пораженные участки, так как легко можно обжечься или переохладить кожные покровы, но при этом совершенно не заметить повреждений.
Симптомы полинейропатии
Причины возникновения полинейропатии различные, симптомы в большинстве случаев схожи и не зависят от того, что вызвало заболевание. Основными признаками являются:
Выраженность симптомов у каждого пациента индивидуальная, зависит от состояния организма. Иногда заболевание развивается годами, но также может возникнуть за считанные недели.
Для моторной полинейропатии характерны следующие симптомы:
Если болезнь долгое время не лечить и не обращать на нее внимание, то ситуация может закончиться полным или частичным параличом.
Сенсорной полинейропатии более свойственны такие признаки, как:
Заболевание может развиться не только на фоне сахарного диабета, но и при таких системных заболеваниях, как злокачественные опухоли, травмы, артрит, дефицит витаминов.
Последствия полинейропатии
При нарушении функции нервов, которые регулируют работу сердца, нарушается ритм сердечной деятельности, в результате чего может внезапно наступить летальный исход. В случае выраженной мышечной слабости пациенты не могут передвигаться без посторонней помощи. При некоторых полинейропатиях (синдроме Гийена-Барре) нарушается функция нервов, которые обеспечивают движения дыхательных мышц.
Последствия полинейропатии могут быть разными. У некоторых пациентов симптомы заболевания под воздействием лекарственных препаратов подвергаются обратному развитию. У других, невзирая на своевременно начатую адекватную комплексную терапию, болезнь прогрессирует. Врачи клиники неврологи все усилия прилагают к стабилизации состояния пациента.
Виды полинейропатии
Исследователи выделяют несколько видов заболевания:
Однако по этиологии выделяются следующие нозологические формы полинейропатии, которые не определить по фото:
По ходу течения болезни полинейропатию разделяют на следующие категории:
Неврологи во время обследования пациента анализируют, какие волокна преимущественно поражены: толстые или тонкие. Если полинейропатия сопровождается поражением тонких маломиелинизированных и немиелинизированных нервных волокон, пациентов беспокоит боль различной интенсивности. Они предъявляют жалобы на зябкость, жгучие, стреляющие боли, покалывание. При преобладании признаков поражения толстых чувствительных нервных волокон и развитии сенситивной атаксии, неврологи Юсуповской больницы проводят дифференциальный диагноз между различными видами демиелинизирующих полинейропатий.
Алкогольная полинейропатия
В основе развития алкогольной болезни, рассматриваемой как комплекс психических и соматоневрологических расстройств, связанных с регулярным употреблением алкоголя в опасных для здоровья дозах, лежит хроническая алкогольная интоксикация. Наиболее часто встречающимся поражением периферической нервной системы при хроническом алкоголизме является полинейропатия.
Патогенез алкогольной полинейропатии
В настоящее время механизмы развития алкогольной полинейропатии окончательно не выяснены. Учёными рассматриваются 2 основных патогенетических механизма: прямое токсическое действие этанола и продуктов его обмена, а также дефицит витаминов группы В, в частности тиамина (витамина В1).
Активной формой тиамина является тиаминдифосфат. Он принимает участие в расщеплении углеводов, биологическом синтезе ряда компонентов клетки, продукции составляющих для защиты от оксидантного стресса. Алкоголь уменьшает всасывание витамина В1 в тонкой кишке, сокращает его запас в печени. Это приводит к сокращению активной формы тиамина. При дефиците витамина В1 изменяется обмен глюкозы в организме. В результате происходят следующие изменения:
Эти нарушения способствуют проявлению нейротоксического эффекта алкоголя. Прямое токсическое действие этанола и его продуктов обмена на нервные клетки обусловлено нейротоксичностью в результате снижения выработки белка нейрофиламентов или нарушения быстрого аксонального транспорта.
Клинические проявления алкогольной полинейропатии
Учитывая патогенетические механизмы развития невропатии при хроническом алкоголизме, выделяют алкогольную полинейропатию без дефицита тиамина и с дефицитом витамина В1. Они различаются по клиническим проявлениям. Алкогольная полинейропатия без дефицита тиамина – это медленно прогрессирующая дистальная симметричная сенсорная или сенсорно-моторная полинейропатию с преимущественным поражением нижних конечностей. При этой форме заболевания поражаются тонкие волокна. Отсюда характерные клинические проявления: нарушения температурной и болевой чувствительности по полиневропатическому типу, вегетативно-трофические расстройства. У 25–45% пациентов отмечается нейропатическая боль, которая носит жгучий, ноющий или стреляющий характер.
При алкогольной полинейропатии без дефицита тиамина умеренно выражены вегетативные нарушения:
У большинства пациентов отмечаются нарушения потоотделения, тахикардия покоя, отёчность и гиперпигментация кожи, изменения окраски кожных покровов, дистрофические изменения ногтей.
По мере прогрессирования заболевания в патологический процесс могут вовлекаться более толстые хорошо миелинизированные двигательные волокна. Алкогольная полинейропатия с дефицитом витамина В1 представляет собой дистальную симметричную сенсорно-моторную или моторно-сенсорную полинейропатию с высокой частотой поражения нижних и верхних конечностей.
Лечение алкогольной полинейропатии
Главными факторами успешной терапии алкогольной полинейропатии являются доклиническая диагностика и раннее начало лечения. Прогноз улучшается при полном отказе от приёма алкоголя и полноценном питании.
В терапии пациентов с хронической алкогольной интоксикацией неврологи широко используют витамины группы В. Выбор лекарственной формы определяется врачами с учётом нескольких факторов. Поскольку причиной недостаточности тиамина является нарушение всасывания в кишечнике, лечение в тяжёлых случаях начинают с парентерального введения 2 мл 5% раствора тиамина гидрохлорида.
При лечении алкогольной полинейропатии наиболее часто используют комбинированные препараты витаминов группы В. В их состав помимо тиамина входит пиридоксин (витамин В6) и цианокобаламин (витамин В12).
Одним из звеньев патогенеза алкогольной полинейропатии является оксидантный стресс. По этой причине пациентам назначают антиоксиданты, в первую очередь альфа-липоевую кислоту. Она оказывает следующее действие:
Одним из клинических проявлений алкогольной полинейропатии является болевой синдром. Неврологи для лечения невропатического болевого синдрома применяют антиконвульсанты и антидепрессанты.
Полинейропатия после химиотерапии
Периферическая нейропатия является одним из специфических осложнений противоопухолевой химиотерапии. В зависимости от степени своей тяжести она может не только ограничивать дозу цитостатиков, но и значительно снижать качество жизни пациентов. Заболевание проявляется периферическими вялыми параличами, нарушением чувствительности, трофическими и вегетососудистыми расстройствами.
Причины полинейропатии после химиотерапии
Химиотерапевтические препараты могут вызвать аксональную дегенерацию нервных волокон, провоцировать появление сегментарной демиелинизации. Степень проявления и частота симптомов полинейропатии после химиотерапии зависят от лекарственного препарата, разовой и кумулятивной дозы. Факторами риска развития полинейропатии при химиотерапии являются:
Виды и симптомы полинейропатии после химиотерапии
Выделяют несколько видов полинейропатии после химиотерапии:
Дистальная полинейропатия проявляется симметричными нарушениями чувствительности двигательных функций. Признаками сенсорной полинейропатии является ощущение онемения, покалывания, холода или жжения в разных частях тела. У пациентов на фоне химиотерапии появляются дизестезии – нарушение чувствительности нервных волокон.
Вегетативная полинейропатия проявляется следующими симптомами:
Центральная полинейропатия после химиотерапии встречается редко. Заболевание проявляется энцефалопатией с судорожным синдромом, нарушением сознания разной степени тяжести – от появления сонливости до состояния комы.
Полинейропатия при онкологии
Полинейропатии при злокачественных новообразованиях являются следствием не только побочного эффекта химиотерапии винкристином, цисплатином, прокарбазином, мизонидазолом, но и опухолевой инфильтрации спинномозговых и черепных нервов или метастазов в мозговые оболочки, паранеопластических синдромов.
Поражение периферических нервов проявляется следующими симптомами:
У пациентов утрачивается всякая чувствительность верхних и нижних конечностей, иногда лица и слизистой оболочки рта. При полной арефлексии сила мышц почти не снижена.
Лечение полинейропатии после химиотерапии
В настоящее время не существует препаратов для предотвращения полинейропатии, возникающей в результате химиотерапии. Предотвратить «химическую» полинейропатию нельзя. Некоторые лекарственные препараты, которые ранее использовались с целью профилактики полинейропатии, могут вызывать побочные эффекты и не должны использоваться для предупреждения поражения периферических нервов:
Для того чтобы симптомы полинейропатии не усиливались, пациенту следует придерживаться следующих рекомендаций:
Чтобы уберечься от негативных последствий полинейропатии (ожогов) пациентам рекомендуют:
Для предотвращения падений в туалете, ванной комнате, душевой следует положить специальные резиновые коврики, которые препятствуют скольжению.
Хроническая полинейропатия
Типичная форма хронической демиелинизирующей полинейропатии проявляется симметричной слабостью и чувствительными нарушениями во всех конечностях. Симптомы заболевания развиваются в течение более двух месяцев, сопровождаются отсутствием или снижением сухожильных рефлексов во всех конечностях. Иногда поражаются черепные нервы.
Атипичная форма заболевания протекает в виде следующих вариантов:
Хроническая воспалительная демиелинизирующая полинейропатия имеет 4 основных варианта течения: хронический монофазный, хронический рецидивирующе-ремиттирующий, ступенчато- прогрессирующий, неуклонно – прогрессирующий.
Выраженные парезы не сопровождаются нарастающей атрофией. Отмечается диффузное снижение тонуса мышц, снижение с последующим выпадением сухожильных рефлексов. Наиболее постоянно выпадает ахиллов рефлекс. В большинстве случаев заболевания отмечаются вегетативные нарушения:
К отличительным клиническим признакам хронической воспалительной демиелинизирующей полинейропатии относят:
Крайне редко присоединяются дыхательные и тазовые расстройства.
Неврологи назначают следующие лабораторные исследования:
Для исключения других видов полинейропатий и заболеваний внутренних органов, которые могут вызвать поражение периферических нервов, проводят инструментальные исследования:
Амбулаторное лечение хронической воспалительной демиелинизирующей полинейропатии направлено на остановку процесса аутоиммунного воспаления и разрушения нервов, восстановление проводимости нервов, силы мышц и чувствительности, предотвращение повторных атак полинейропатии. Пациентам назначают глюкокортикоиды, иммуноглобулин и делают плазмаферез. Симптоматическая терапия при ХВДП включает препараты для купирования невропатических болей (габапентин, амитриптилин) и антихолинэстеразные препараты (неостигмин).
Аутоиммунная полинейропатия
К аутоиммунным полинейропатиям относится острая воспалительная демиелинизирующая полирадикулоневропатия Гийена – Барре. Это заболевание периферической нервной системы, которое проявляется острым развитием периферических параличей и повышением концентрации белка в спинномозговой жидкости.
Причина болезни неизвестна. Иммунологические нарушения приводят к сегментарной демиелинизации в передних корешках и проксимальных (расположенных ближе к туловищу) отделах нервов конечностей и вегетативных узлов. У половины пациентов 1-3 недели до появления неврологических расстройств отмечаются заболевания верхних дыхательных путей, ангины, преходящие острые кишечные расстройства.
Определяются вялые параличи, которые часто распространяются в восходящем направлении, захватывают мышцы ног и тазового пояса, туловища, шеи, иногда дыхательную мускулатуру.
Лечение аутоиммунной полинейропатии направлено на профилактику возможных осложнений. Персонал клиники неврологии обеспечивает профессиональный уход. При дыхательной недостаточности пациентам выполняют искусственную вентиляцию лёгких с помощью аппаратов ИВЛ экспертного класса, при нарушении глотания обеспечивают парентеральное питание. Восстановление ускоряет плазмаферез, начатый в первые 7 дней заболевания. Эффективно внутривенное медленное введение иммуноглобулина. Для профилактики тромботических осложнений используют гепарина. Реабилитологи проводят массаж нижних конечностей, занятия лечебной физкультурой.
Хроническая воспалительная демиелинизирующая полинейропатия также относится к аутоиммунным заболеваниям. Она проявляется симптомами, сходными с синдромом Гийена – Барре, но имеет хроническое, характеризующееся повторными периодами ослабления симптомов, или непрерывно прогрессирующее течение. В большинстве случаев причину заболевания установить не удаётся.
Периферическая полинейропатия
Периферическая полинейропатия развивается вследствие поражения периферических нервов. Вначале пациенты не обращают внимание на жжение в руках и ногах. Полинейропатия прогрессирует, развиваются другие симптомы поражения периферической нервной системы, нарушается качество жизни пациента. Для того чтобы назначить адекватное лечение, врачи Юсуповской больницы с помощью современных методов исследования устанавливают причину заболевания.
Причины и виды периферических полинейропатий
Периферическая полинейропатия может развиться вследствие многих причин:
Периферические нервы поражаются патологическим процессом при эндокринной патологии, вирусных и бактериальных инфекциях, потреблении отдельных лекарственных средств. Полинейропатия может развиться по причине отягощённой наследственности и у онкологических больных. Часто причину заболевания врачи не могут определить.
Полинейропатия может быть токсической, сосудистой, инфекционной, соматогенной (появляющейся из-за сбоев в работе внутренних органов), аутоиммунной и наследственной. Также различают следующие виды полинейропатий:
При невыясненной природе заболевания врачи говорят об идиопатической полинейропатии. По морфологическим признакам различают 2 формы повреждения периферического нерва: миелинопатию и аксонопатию.
Симптомы и диагностика полинейропатии
Главными признаками периферической полинейропатии являются:
При полинейропатии симптомы заболевания вначале появляются пальцев и кистях рук на кончиках кистей и пальцев рук или в стопах. Они постепенно продвигаются вверх по ногам и рукам конечностям. В запущенных случаях полинейропатии поражёнными оказываются сразу и руки, и ноги.
Чувствительные (сенсорные) проявления сопровождают токсические или обменные подвиды полинейропатии. Они бывают позитивными и негативными. К позитивным признакам относятся:
Негативные сенсорные симптомы периферической полинейропатии проявляются сниженной чувствительностью в нижнем участке живота и пальцах конечностей. Такие признаки заболевания характерны для воспалительной демиелинизирующей и паранеопластической полинейропатии. Они могут возникнуть при острой нехватке витаминов В12 и Е.
Причиной вегетативных проявлений периферической полинейропатии является поражение вегетативных волокон. К висцеральным, или органным симптомам относятся:
К вегетативно-сосудистым симптомам полинейропатии относится снижение температуры кожи стоп и кистей, мраморная окраска и отёчность этих участков. Вегетативно-трофические расстройства представлены деформацией ногтей и пальцев, трофическим поражением суставов, истончением кожи и образованием язвочек.
Диагноз подтверждают с помощью инструментальных методик:
Демиелинизирующая полинейропатия
Множественные поражения структуры периферической нервной системы называются полинейропатией. Заболевание может характеризоваться острым, подострым и хроническим течением. Острая форма характеризуется течением заболевания до 4 недель после появления первых симптомов, подострая форма отмечается течением от 4 до 8 недель, хроническая форма протекает длительно – более 8 недель.
Аксональная, демиелинизирующая, сенсорно-моторная полинейропатии характеризуются поражением периферической нервной системы, отличаются клиническими признаками, тяжестью течения заболевания. Этиологические факторы, вызывающие полинейропатию:
Аксональная полинейропатия относится к тяжелым заболеваниям с неблагоприятным прогнозом. Более благоприятный прогноз при демиелинизирующей полинейропатии. Классификация полинейропатии по типу нервного волокна:
Хроническая воспалительная демиелинизирующая полинейропатия
Хроническая воспалительная демиелинизирующая полинейропатия характеризуется повреждением миелиновой оболочки нервных волокон. Мужчины болеют в два раза чаще, чем женщины, симптомы заболевания могут появиться в любом возрасте.
Клинические проявления хронической воспалительной демиелинизирующей полинейропатии:
Причин развития заболевания много, к ним относятся:
Происходит потеря или ослабление рефлексов, падает чувствительность, нарушается походка, ограничивается мелкая моторика.
Хроническая аксонально-демиелинизирующая полинейропатия
Хроническая аксонально-демиелинизирующая полинейропатия относится к смешанной форме заболевания. При развитии полинейропатии с течением болезни к аксональной форме заболевания вторично присоединяется демиелинизирующий компонент.
Полинейропатия демиелинизирующая: лечение
Диагностика заболевания начинается с выяснения этиологического фактора. Врач собирает анамнез, проводит осмотр пациента, направляет пациента на исследования – биохимический и общий анализ крови, мочи, исследование крови на содержание токсических веществ. В зависимости от состояния и формы заболевания больному могут назначить плазмаферез, пульс-терапию кортикостероидами.
Диагностика полинейропатии
В ряде случаев доктор при постановке диагноза опирается изначально на описание ощущений и проблемы пациентом. В редких случаях может быть назначен тест на скорость проведения нервных сигналов.
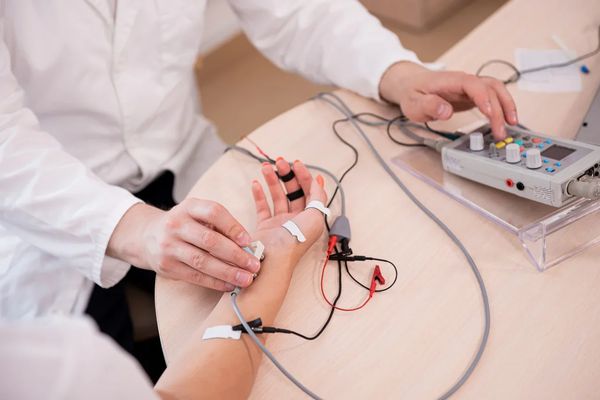
Электромиография — это способ исследования биоэлектрических потенциалов, которые возникают в скелетных мышцах человека. Стимуляционный метод позволяет выяснить скорость распространения нервных импульсов в нервной и мышечной ткани пациента.
Процедура проводится для того, чтобы выяснить причину мышечной слабости. Может проводиться на отдельных участках тела, например на седалищном или икроножном нерве, мышцах рук или предплечий. Исследование проводится квалифицированным врачом-неврологом, так как доктор должен осмотреть поврежденные конечности и проверить рефлексы.
Диагностика может быть затруднена, потому что совокупность симптомов может соответствовать множеству других разнообразных болезней. Дополнительно рекомендуется сдать комплекс лабораторных исследований:
Для того чтобы определить причину и изменения в организме пациента при полинейропатии врачи Юсуповской больницы проводят комплексное обследование, которое включает:
Поскольку причиной полинейропатии является дефицит витаминов группы В, определяют их концентрацию в крови. При подозрении на отравление делают токсикологические тесты. Если речь идёт о наследственных формах болезни, проводят генетическое исследование.
Лечение полинейропатии
Больному, у которого диагностировали полинейропатию верхних или нижних конечностей, необходимо подготовиться к длительному комплексному лечению, так как дело не ограничивается борьбой с симптомами, которых не видно на фото. При заболевании разрушаются нервные волокна. Чтобы их восстановить потребуется много времени и сил.
Изначально терапия начинается с воздействия на причину, вызвавшую болезнь, то есть с лечения главного заболевания или стабилизации состояния больного. Например, если причиной возникновения стал диабет, то сначала важно снизить уровень сахара в организме, а при инфекционно-аллергической причине полинейропатии следует сначала бороться с инфекцией, а лишь потом купировать симптомы.
Лечение полинейропатии врачи клиники неврологии начинают с воздействия на основную причину заболевания. Пациентам с алкогольной полинейропатией рекомендуют исключить употребление спиртных напитков. При диабетической полинейропатии эндокринологи корригируют уровень глюкозы в крови. Лечение инфекционного поражения периферических нервов проводят антибактериальными и противовирусными препаратами.
Максимально распространена при лечении полинейропатии терапия витаминами. Положительный результат дают медицинские препараты, которые улучшают микроциркуляцию крови, тем самым воздействуют на качество питания нервных волокон. В ходе лечения широко применяются физиотерапевтические методики, в том числе и электрофорез.
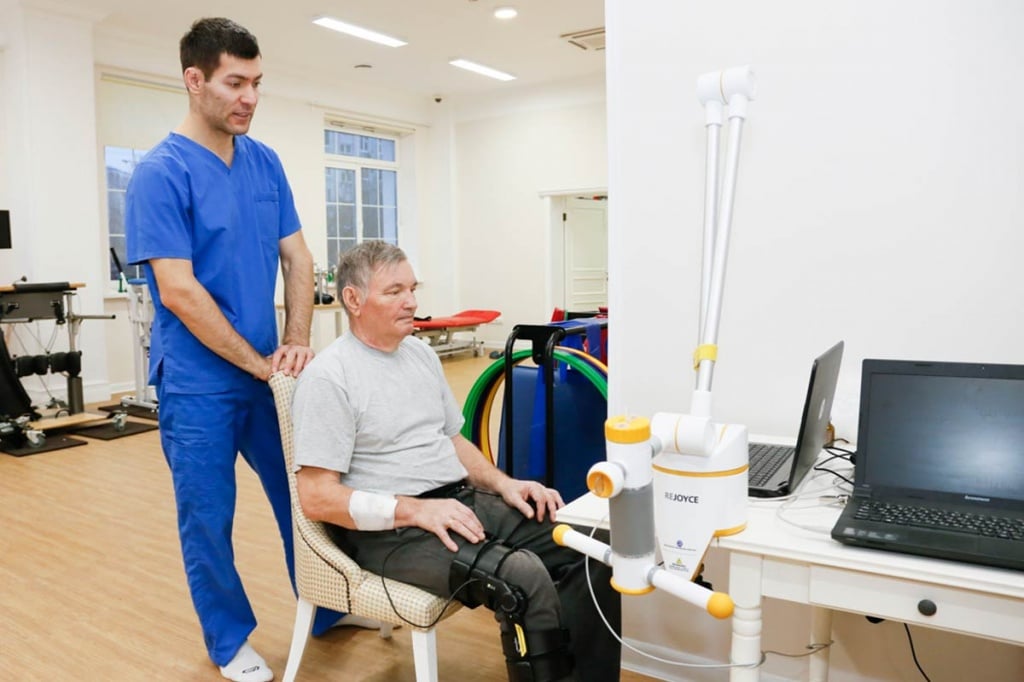
При реабилитации показан лечебный массаж. Он может длиться 30, 40 или 60 минут, в зависимости от тяжести проблемы и необходимости. Качественный массаж улучшает эластичность, тонус мышечных и других тканей, уменьшает напряжение, оказывает положительное воздействие на степень подвижности суставов, улучшает обменные процессы и обращение лимфы, снижает уровень стресса и повышает иммунитет.
Хороший эффект дают и различные физиотерапевтические методы. Они также улучшают микроциркуляцию, снимают болевой синдром и восстанавливают мышечные клетки. При серьезных поражениях, когда полное восстановление работоспособности верхней или нижней конечности невозможно, помогут занятия с эрготерапевтом.
Пациентам с синдромом Гийена-Барре при необходимости проводить респираторную поддержку. А также следует уделить время обучению пользованию различными вспомогательными средствами.
Лечение хронической полинейропатии заключается в поддержке при ходьбе, назначении прогрессивных тренингов. Особое место при терапии занимает исключение осложнений. При помощи физиотерапевта проводятся специальные упражнения, укрепляющие мышцы и исключающие перенапряжение. Дополнительно применяются такие методы терапии, как:
При деятельной терапии необходимо научиться правильному использованию вспомогательных средств, в том числе и протезов, компенсирующих слабую работу мышц. Также терапевт обучает правильному поведению в домашних условиях, что уменьшает риск падения и получения бытовых травм и позволяет безопасно справляться с повседневными делами.
Учитывая, что полинейропатия часто является клиническим проявлением патологии внутренних органов и развивается под воздействием различных провоцирующих факторов, пациентов клиники неврологии консультируют смежные специалисты – генетик, токсиколог, нефролог, гастроэнтеролог, эндокринолог. Мультидисциплинарный подход к лечению пациентов, страдающих полинейропатией, позволяет улучшить качество их жизни.
Специалисты клиники реабилитации для восстановления нервных функций применяют различные виды лечебного массажа, оказывающего следующее действие:
Хорошим эффектом обладают физиотерапевтические методы. Они улучшают микроциркуляцию, уменьшают болевой синдром, восстанавливают мышечные клетки.
Этиологическое и патогенетическое лечение полинейропатии
Лечение полинейропатии врачи клиники неврологии начинают с воздействия на основную причину заболевания. В случаях алкогольной полинейропатии исключают приём алкоголя. При диабетической полинейропатии эндокринологи нормализуют уровень глюкозы в крови. Для лечения инфекционного поражения периферических нервов назначают пациентам антибактериальные и противовирусные препараты.
Главную роль в патогенетическом лечении полинейропатии играют метаболические средства и лекарственные препараты, которые влияют на обмен веществ. Они, помимо основного, метаболического, эффекта, оказывают следующее действие:
Препаратами выбора в лечении полинейропатии являются:
Индивидуальный подход к выбору препаратов и их доз, длительные курсы медикаментозной терапии, применение современных лекарств, позволяет врачам клиники неврологии Юсуповской больницы добиваться максимального терапевтического эффекта в лечении различных форм полинейропатии. При диабетической полинейропатии более эффективными являются препараты альфа- липоевой кислоты (тиогамма). Актовегин назначают для лечения повреждения периферических нервов при облитерирующих заболеваниях нижних конечностей.
Неотъемлемым составляющим комплексного лечения полинейропатий являются витамины группы В. Они способствуют восстановлению миелиновой оболочки периферических нервов, ускоряют передачу импульсов нервам. Витамин В1 уменьшает выраженность болей, витамин В6 улучшает нервно-мышечную проводимость и обладает антиоксидантной активностью. Витамин В12 принимает участие в синтезе миелина и восстановлении повреждённых нервных волокон. Он оказывает обезболивающее действие и нормализует периневральный кровоток. Современными комплексными витаминными препаратами, которые неврологи назначают при полинейропатии, является мильгамма, нейромультивит.
Идентичным эффектом обладают инъекционные формы лекарственных средств этой группы:
Неврологи Юсуповской больницы используют весь арсенал современных лекарственных препаратов, которыми вооружена современная медицина. При комплексном применении они эффективно воздействуют на механизмы развития полинейропатии.
Симптоматическая терапия полинейропатии
Болевой синдром является неотъемлемым признаком полинейропатии. Нестероидные противовоспалительные препараты и анальгетики существенно не уменьшают боль. Более эффективным средством, купирующим болевой синдром, являются опиоидные анальгетики трамадол и оксикодон. Для местного обезболивания применяют местные анестетики (версатис, лидокаин), препараты раздражающего действия (капсаицин).
Кроме медикаментозных методов лечения, реабилитологи применяют инновационные методики восстановительной терапии. Персонал клиники неврологии профессионально выполняет все манипуляции, внимательно относится к пожеланиям пациентов.
Ведущим фактором в снижении качества жизни пациентов, страдающих полинейропатией, который приводит к нарушениям сна, тревоге, депрессивным состояниям и социальной дезадаптации является болевой синдром. Неврологи Юсуповской больницы купируют его параллельно с проведением патогенетической терапии. Обезболивающим эффектом обладают опиоидные анальгетики, антиконвульсанты и местные анестетики. Неопиоидные анальгетики и нестероидные противовоспалительные средства неэффективны в лечении болей при полинейропатии. По этой причине врачи клиники неврологии их не применяют. Выраженность болевого синдрома при полинейропатии уменьшается после введения ботулотоксина типа А.
Прогноз полинейропатии
Заболевание очень опасно для здоровья человека. Так как само по себе оно никогда не проходит и требует длительного лечения, реабилитации. В том случае, если позволить болезни развиваться, то последствия будут достаточно тяжелыми.
Длительная мышечная слабость быстро приводит к уменьшению тонуса мускулатуры, а затем и к полной атрофии мышц. В свою очередь это опасно риском возникновения язв.
При длительном игнорировании болезни полинейропатия может завершиться полным параличом конечностей или дыхательной системы. Прогрессирующее заболевание доставляет пострадавшему массу неудобств, принуждая менять привычный образ жизни, так как люди теряют способность самостоятельно передвигаться и обслуживать себя в быту.
Профилактика полинейропатии
Для профилактики полинейропатии верхних конечностей следует категорически отказаться от употребления алкогольных напитков, курения, наркотических веществ, регулярно контролировать уровень глюкозы, даже при отсутствии диабета. Выполняя работы с потенциально опасными и токсичными веществами, следует использовать средства индивидуальной защиты, чтобы уберечь организм от пагубного воздействия токсинов.
В целях профилактики после выздоровления и купирования симптомов заболевания рекомендуется:
Не стоит игнорировать лечебную физкультуру, необходимую для того, чтобы мышцы тела находились всегда в тонусе. Регулярные физические упражнения помогут избежать атрофии мышц и укрепят тело, вернув силу и гибкость.
Стоит помнить, что предотвратить развитие полинейропатии невозможно. Можно свести риск возникновения к минимуму, используя банальные меры предосторожности. То есть при работе с токсичными веществами использовать соответствующую защиту, чтобы исключить поражение, лекарственные медикаменты принимать только после назначения врача и не заниматься самолечением, а любые инфекционные заболевания вовремя лечить и держать под контролем, не пуская на самотек. Благодаря сбалансированной диете, богатой витаминами, регулярной физической активности и полному отказу от алкоголя можно значительно снизить опасность заболевания и продлить годы жизни.