М эхо матки: толщина эндометрия и гинекологические заболевания
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/UZI-zheludka.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/UZI-zheludka.jpg?fit=827%2C550&ssl=1″/>
Любая женщина, которая беспокоится о своём здоровье, должна регулярно посещать врача – гинеколога и проходить обследование. Самый доступный и распространённый способ диагностики патологий женской репродуктивной системы — ультразвуковое исследование. В список обязательных ежегодных УЗ исследований входит процедура М эхо матки. Каждой женщине будет полезно знать, что это, зачем необходимо такое обследование и как расшифровать нормы эхо матки.
Что такое М-эхо матки?
В основном женщины проходят тщательную диагностику только при желании забеременеть или уже при наступлении этого события, а также при подозрении на развитие патологического процесса в репродуктивной системе. Это очень беспечно по отношению к своему здоровью. Полноценный контроль репродуктивных органов должен обязательно включать М-эхо матки.
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/07/UZI-e`ho-matki-e1506792141457.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/07/UZI-e`ho-matki-e1506792141457.jpg?fit=827%2C550&ssl=1″ loading=»lazy» src=»http://medcentr-diana-spb.ru/wp-content/uploads/2017/07/UZI-e%60ho-matki-782×550.jpg» alt=»УЗИ эхо матки» width=»900″ height=»633″/>
М-эхо матки, или срединное эхо – часть ультразвукового исследования матки, при которой оценивается толщина и структура эндометрия – наружного слоя, выстилающего поверхность матки. Качество эндометрия зависит от уровня половых гормонов в организме женщины.
Отдельное внимание стоит уделять срединному эхо в репродуктивном возрасте, но ещё более тщательное – в период менопаузы, поскольку с угасанием репродуктивной функции возрастает риск развития онкологических заболеваний.
Что показывает УЗИ эхо матки, зачем его назначают
На состояние эндометрия влияет фаза менструации. В первой фазе, называемой фолликулярной, слизистая матки разрастается под влиянием эстрогенов. С выходом яйцеклетки – наступления овуляции – приходит вторая фаза цикла – лютеиновая. В этот период эндометрий заметно утолщается и развивается под воздействием прогестерона, подготавливающего поверхность матки к возможному вживлению плодного яйца. Если оплодотворения не случилось, прогестерон и эстроген начинают вырабатываться в меньшем количестве, происходит отторжение эндометрия и наступление менструации. При климаксе такие изменения не происходят. Зная эти особенности можно очень точно выявить любые отклонения в эндометриозном слое матки.
Показания: симптомы и профилактика
Женщину к проведению УЗИ матки с эхо должны подталкивать не только соответствующие показания. Регулярное исследование в целях профилактики – незаменимая и полезная вещь, которая поможет оградить себя от проблем половой системы. Срединное эхо необходимо для женщин любой возрастной категории. Назначается процедура при следующих показаниях:
Какие патологии выявляет обследование
Эхография – ценная процедура, способная выявить серьёзные патологии эндометрия ещё на раннем этапе развития. Основные из них:
Что влияет на результаты М-эхо
На изменение толщины и структуры эндометрия, помимо возраста и фазы менструального цикла, влияют различные факторы:
По этой причине точно и достоверно оценить результаты М-эхо матки с учётом анамнеза пациентки и верно поставить диагноз может только специалист.
Как и когда измеряют эндометрий матки
Процедура назначается с учётом менструального цикла. Обычно УЗИ с эхо проводится, начиная с 10 дня цикла. Для женщин в постклимаксном периоде принципиальных ограничений нет.
Обследование может проводиться двумя способами в зависимости от цели:
Во избежание ошибок при определении параметров эндометрия необходимо соблюдать следующие правила:
Как подготовиться к процедуре
Особенности подготовки к ультразвуковому исследованию зависят от способа, которым оно будет проводиться.
Подготовка к абдоминальному методу
За сутки до процедуры необходимо изменить свой рацион питания, чтобы максимально снизить газообмен: капуста, бобы, газированные напитки, орехи, чёрный хлеб и другие газообразующие продукты должны быть исключены.
Мочевой пузырь должен быть наполненным. Поэтому за 1 час до УЗИ женщина должна выпить 1 – 1,5 литра негазированной жидкости и не мочиться.
Подготовка к инвагинальному методу
Главное требование – опорожнённый мочевой пузырь, поэтому непосредственно перед процедурой женщина должна помочиться. Также для повышения качества обследования рекомендуется за сутки до него освободить кишечник от газов с помощью специальных медицинских препаратов (смекта, эспумизан, активированный уголь и т.д.).
М-эхо при планировании беременности предсказывает возможность выкидыша
При планировании беременности УЗИ с эхо – обязательная процедура, поскольку она позволит оценить готовность к вживлению плодного яйца, т.е. к наступлению беременности.
При этом структура выстилающего матку слоя должна быть более рыхлой, губчатой, что позволит оплодотворённой яйцеклетке беспроблемно прикрепиться к нему.
Норма показателей толщины эндометрия матки при нормальном цикле
Большинство женщин имеют менструальный цикл из 28 дней. Поэтому норма показателей результатов М-эхо матки рассчитана, исходя из этого срока.
| Дни цикла | Название стадии | Толщина М-эхо, мм | Структура эндометрия | Количество слоёв |
| 1 – 2 | Фаза десквамации кровотечения | 5 – 9 | Неоднородная, с пониженной эхогенностью и повышенной звукопроводимостью | Отсутствуют |
| 3 – 4 | Фаза регенерации при кровотечении | 3 – 5 | С повышенной эхогенностью | Отсутствуют |
| 5 – 7 | Фаза ранней пролиферации | 6 – 9 | Эхогенность снижается при повышении звукопроводимости | Появление эхонегативного ободка (около 1 мм) |
| 8 – 10 | Фаза средней пролиферации | 8 – 10 | Появление чёткого гиперэхогенного образования размером в 1 мм и анэхогенного ободка (около 3 мм) | 3 |
| 11 – 14 | Фаза поздней пролиферации | 9 – 13 | Появление над ободком тонкой полоски размером около 1 мм. Создание благоприятных условий для оплодотворения | 4 |
| 15 – 18 | Фаза ранней секреции | 10 – 16 | Структура продолжает разделяться | 4 |
| 19 – 23 | Фаза средней секреции | 10 – 22 | Слизистая практически прекращает разрастаться, организм готовится отторгнуть её (если оплодотворения не произошло) | 4 |
| 24 – 27 | Фаза поздней секреции | 10,1 – 18 | Аналогично | 4 |
Если цикл длиннее 28 дней, то показания роста эндометрия отстают, а если меньше – нарастают. Для женщин детородного возраста общепринятой нормой срединного эхо считается 15 – 16 мм.
М эхо матки норма толщины эндометрия при климаксе
Результаты представительниц прекрасного пола, у которых наступила менопауза, значительно отличаются. Это происходит потому, что эндометрий не разрастается, если менструация отсутствует. На норму показателей влияет длительность периода менопаузы:
| Длительность климакса | Эхо – норма |
| толщина эндометрия матки до 5 мм | |
| 5 – 10 лет | 3 – 4 мм |
| >10 лет | до 3 мм (выстилающий матку слой может не различаться) |
Оценка результатов: расшифровка эхо узи матки
Отклонения от нормы могут свидетельствовать как о незначительных гормональных нарушениях, так и об опасных патологических процессах. Поэтому при их выявлении необходимо провести дополнительные исследования, которые помогут оценить полную картину состояния. При анализе результатов важно учитывать возраст женщины.
Для женщин детородного возраста, как правило, недостаточная толщина эндометрия указывает на гипоплазию, а избыточная – на гиперплазию или воспалительный процесс.
Детальный анализ показателей М-эхо по толщине и дням цикла и возможные патологии
| 8 мм | У женщин детородного возраста этот показатель норма — на 10 – 15 дне цикла. Если в анамнезе пациентки отсутствует гормональная терапия и отметка в 8 мм сохраняется после 15 дня цикла, это свидетельствует о гипоплазии. В этот случае велика вероятность отторжения оплодотворённой яйцеклетки. Для женщин постклимаксного периода такой показатель – свидетельство патологии. |
| 9 мм | Характерно для 15 – 21 дней стандартного цикла. При более коротком цикле 9 мм является нормой и в ранний период, при более длинном – в поздний. |
| 10 мм | Норма для второй фазы цикла. Обнаружение такого значения в первой фазе говорит о развитии гиперпластического или воспалительного процесса либо другой патологии. Для женщин в постменопаузе это является нормой только при прохождении заместительной гормональной терапии. |
| 11 – 12 мм | Также является нормой для второй фазы цикла. Это минимальное значение толщины эндометрия успешного вживления плодного яйца. Обнаруженная толщина 11 – 12 мм в первой фазе цикла или у женщин постклимаксного периода указывает на патологию. |
| 13 – 14 мм | Нормальная толщина после 15 дня цикла. Достижение этого значения раньше указывает на патологию. Необходимо дообследование. |
| 15 мм | Предельное значение толщины выстилающего слоя для детородного возраста. Его раннее достижение – подозрение на патологию. |
Где сделать УЗИ М ЭХО матки в Санкт-Петербурге, цена
Пройти УЗИ матки на новом экспертном аппарате можно в клинике Диана в СПБ. Здесь же можно сдать мазки на флору, инфекции и анализ на гистологию. Мы работаем каждый день, в том числе и в праздники. Стоимость комплексного обследования малого таза, включающего ЭХО эндометрия матки — 1000 рублей.
Внутренний эндометриоз (аденомиоз)
Эндометриоз матки представляет собой доброкачественный патологический процесс, характеризующийся появлением в миометрии эпителиальных (железистых) и стромальных элементов эндометриального происхождения. Различают три степени распространения эндометриоза матки, а также его очаговую, кистозную и узловую формы. При очаговой и узловой формах патологические изменения могут отмечаться в любых отделах матки. Основное отличие этих форм эндометриоза от миоматозных узлов состоит в том, что периферические границы очага эндометриоза нечеткие, а при миоматозном узле − четкие и ровные в связи с наличием капсулы.
При диагностике эндометриоза чаще всего (до 80% случаев) выявляют его диффузную форму, диффузно-узловые формы процесса обнаруживают гораздо реже (до 10%). На эндометриоз с очагами в миометрии приходится не более 7% случаев. Узловая форма эндометриоза матки, проявляющаяся изолированным расположением крупных узлов, составляет не более 3% случаев. При наличии эндометриоидных кист в миометрии отмечается изменение их размеров в зависимости от фазы цикла. Изолированную форму эндометриоза матки выявляют не более чем у половины пациенток. Чаще всего эндометриоз матки сочетается с эндометриозом ректовагинального пространства и эндометриоидными кистами яичников.
В настоящее время для диагностики внутреннего эндометриоза в основном используют эхографию. При подозрении на внутренний эндометриоз УЗИ следует проводить во вторую фазу менструального цикла, предпочтительно за несколько дней до начала менструации. При этом наибольшее внимание, особенно для диагностики начальных проявлений эндометриоза, необходимо обращать на состояние базального слоя эндометрия. Для выявления внутреннего эндометриоза следует использовать только влагалищную эхографию и проводить до и после менструации.
Выполненные исследования позволили выявить следующие наиболее характерные признаки I степени распространенности эндометриоза матки:
Симптомы аденомиоза II степени распространенности, выявленные на сканограммах:
Симптомы аденомиоза III степени распространенности, выявленные на сканограммах:
При узловой и очаговой формах аденомиоза на сканограммах определяли следующие эхографические признаки:
В целом использование указанных критериев позволяет установить аденомиоз I степени распространенности в 88,5% случаев, II степени − в 90%, III степени − в 96,2%, при очаговой форме − в 89,5%, при узловой − в 93,3% случаев. Представленные данные свидетельствуют, что эхография в настоящее время является наиболее информативным методом диагностики аденомиоза, несмотря на определенные сложности и известный субъективизм при интерпретации эхограмм.
Наибольшие трудности возникают при сочетании эндометриоза с множественными интерстициально расположенными миомами матки. В подобных случаях при эхографии не всегда представляется возможным установить или исключить рассматриваемую патологию. При выполнении КТ у больных очаговой формой аденомиоза обращает на себя внимание неоднородность структуры миометрия из-за наличия мелких очагов разной формы и низкой плотности, не имеющих четких границ с нормальной тканью миометрия. Вследствие неравномерного накопления контрастного вещества миометрием и эндометриоидными очагами миометрий имеет вид сот.
При диффузной форме аденомиоза матка увеличена, шаровидной формы, имеет нечеткие контуры и разную толщину передней и задней стенок.
При узловой форме аденомиоза матка увеличена из-за образований округлой формы и низкой плотности без четких границ в толще миометрия.
Узлы при аденомиозе в отличие от миомы матки не имеют псевдокапсулы, четких границ и сосудистых ветвей. КТ не является основным методом диагностики аденомиоза, кроме того, для его обнаружения необходимо проведение исследования с рентгеноконтрастным болюсным усилением.
Специфические признаки, характеризующие аденомиоз I степени, по данным МРТ следующие:
При II степени распространения процесса, помимо всех признаков, характерных для аденомиоза I степени, отмечаются также:
При III степени распространения процесса к описанным выше признакам I и II стадий присоединяются: суммарное увеличение размеров матки:
При аденомиозе IV степени в патологический процесс вовлекается париетальная брюшина малого таза и соседних органов, формируется выраженный спаечный процесс. При этом на МРТ отмечают бугристые неровные контуры матки, ее деформацию из-за локально расположенных по поверхности эндометриоидных гетеротопий, представленных очагами МР-сигнала разной интенсивности:
Таким образом, полученные данные свидетельствуют о больших возможностях МРТ в диагностике аденомиоза; изученные особенности МР-проявлений разных форм аденомиоза позволяют достоверно диагностировать сам процесс и его распространенность. Чувствительность, специфичность и точность МРТ в диагностике аденомиоза не менее 95%.
Очаговая гиперплазия (полипы эндометрия)
Что такое очаговая гиперплазия
Очаговая гиперплазия эндометрия представляет собой разрастание или утолщение внутренней слизистой оболочки матки преимущественно очагами.
Гиперпластические процессы обладают схожей симптоматикой. Очаговая гиперплазия, как и другие формы заболевания, проявляется кровянистыми выделениями между менструациями. Отличительная особенность полипов эндометрия – скудные выделения, иногда мажущего характера.
Такие признаки свойственны периоду наступления климакса. Но в подростковом возрасте наблюдаются обильные кровянистые выделения с наличием сгустков. В результате у пациентки развиваются признаки анемии, проявляющиеся низким гемоглобином, снижением количества эритроцитов в крови, общей слабостью, бледностью кожи, частыми головокружениями. При отсутствии лечения высок риск перехода анемии в хроническую форму.
Очаговая гиперплазия также проявляется бесплодием. Беременность не наступает по причине отсутствия овуляции, связанной с гормональными нарушениями в организме, иммунодефицитом. Нередко бесплодие является единственной жалобой при полипах эндометрия. Женщина приходит к гинекологу именно с этой причиной для дальнейшего обследования.
При полипах возможно наличие и других симптомов:
Менструации при гиперпластических процессах обильные, не смотря на то, что кровотечения между месячными в основном скудные.
Разрастание клеток эндометриоидной ткани наблюдается у женщин различных возрастных категорий. Врачами выявлена тенденция к учащению развития заболевания, в частности, при половом созревании и климаксе. Основная причина очаговой гиперплазии – гормональные нарушения в организме, которые часто присутствуют на указанных этапах жизни пациентки.
Дисбаланс половых гормонов, служащих причиной образования полипов, проявляется повышенной концентрацией эстрогенов. Заболевания и факторы, сопутствующие развитию гиперплазии эндометрия:
Огромную роль играет наличие воспалительных заболеваний половых органов. Отсутствие своевременного лечения дает начало гиперпластическим процессам.
В группу риска входят пациентки, которые бесконтрольно принимали гормональные контрацептивы. Другие предрасполагающие факторы – аборты, беременность после 35 лет, операции на матке, длительное использование внутриматочной спирали. Также вероятность разрастания эндометриоидной ткани увеличивается при ослаблении иммунитета, вредных привычках.
Нередко причина повышенной секреции гормонов эстрогенов кроется в наследственном факторе. Это также способствует образованию полипов эндометрия. Фибромиома или эндометриоз в анамнезе у матери свидетельствует о высокой вероятности развития гиперплазии у дочери.
Полипы эндометрия часто становятся причиной обильных кровотечений из матки. Наступление беременности при очаговой гиперплазии – маловероятное явление. Это объясняется дисбалансом половых гормонов в женском организме. По данной причине не происходит выход яйцеклетки из яичника.
Если женщине с диагнозом очаговая гиперплазия все же удается забеременеть, риск выкидыша в первом триместре повышается в несколько раз. Помимо этого повышается риск того, что полипы эндометрия приобретут признаки атипии. Также существует вероятность прекращения разрастания клеток эндометриоидной ткани под воздействием прогестерона, который активно вырабатывается в период вынашивания ребенка.
При атипической форме разрастания эндометрия повышается риск развития злокачественных процессов. Без лечения в 40% случаев формируется рак.
При визите к врачу женщина в первую очередь направляется на комплексное обследование. Гинеколог учитывает цикличность менструаций, объем выделяемой крови, наличие боли внизу живота, межменструальные кровотечения.
Диагностика включает в себя множество процедур.
Также в ходе диагностики обследуются молочные железы на присутствие уплотнений, которые также образуются при гормональном дисбалансе. После диагностики и расшифровки результатов видна точная картина о женском здоровье.
Появились признаки полипов эндометрия? У вас есть шанс защитить себя от осложнений и избавиться от нежелательных симптомов. В медицинском центре Он Клиник в Алматы принимают квалифицированные врачи-гинекологи. Специалист проведет обследование. На основании его результатов назначит лечение. Лечебная программа составляется индивидуально каждой пациентке. При этом учитываются симптомы, наличие сопутствующих болезней, возраст и индивидуальные особенности организма. Конечная стоимость зависит от применяемых препаратов.
Лекарства, используемые врачами Он Клиник, обладают максимальной эффективностью и минимальными побочными действиями.
Лечение очаговой гиперплазии комплексное. Оно направлено на устранение симптомов, восстановление гормонального фона женского организма и нормализацию детородной функции.
Полипы эндометрия лечатся консервативными и оперативными методами. Консервативное лечение включает в себя медикаментозную терапию и физиотерапевтические процедуры.
Лечение полипов начинается с гистероскопии. Отметим, что у подростков подобная процедура не делается. В ходе этой процедуры отбирается биоматериал для проведения лабораторного исследования. Специалисты Он Клиник после постановки диагноза, дадут направление на диагностическое выскабливание. После того, как будет проведена эта процедура, пациентке рекомендуется посетить гинеколога для получения корректирующего лечения.
Если консервативное лечение неэффективно, что часто бывает при множественных полипах эндометрия, их целесообразно удалять. В тяжелых случаях, при множественных очагах поражения, единственный действенный способ вылечиться – удаление матки.
Многие гинекологические заболевания, в том числе и очаговая гиперплазия, протекают без явно выраженных симптомов. Именно поэтому, с целью ранней диагностики и своевременного лечения, рекомендуется посещать врача-гинеколога не реже одного раза в полгода. Полипы эндометрия часто обнаруживаются при профилактическом осмотре.
Требуется хороший врач в Алматы? Обратитесь в медицинский центр Он Клиник. Клиника располагает квалифицированными специалистами и современным оборудованием. Благодаря этому диагностика будет точной, а лечение – эффективным.
Типичные ультразвуковые признаки различных патологий эндометрия, описанные с использованием терминологии Международного анализа опухолей эндометрия (IETA) у женщин с аномальным маточным кровотечением
Авторы: T. VAN DEN BOSCH, J. Y. VERBAKEL, L. VALENTIN4, L.WYNANTS, B.DECOCK, M. A. PASCUAL, F.P.G.LEONE, P. SLADKEVICIUS, J. L. ALCAZAR, A.VOTINO, R. FRUSCIO, C.LANZANI, C. VAN HOLSBEKE, A.ROSSI, L. JOKUBKIENE, M. KUDLA, A.JAKAB, E.DOMALI, E. EPSTEIN, C. VAN PACHTERBEKE, T. BOURNE, B. VAN CALSTER, D. TIMMERMA
Аномальное маточное кровотечение – одна из самых частых причин обращения в гинекологическую клинику. Из-за возможности летального исхода при раке эндометрия большинство опубликованных исследований сосредоточено на диагностике злокачественных новообразований. Однако как до, так и после менопаузы аномальное маточное кровотечение вызывается в основном доброкачественными заболеваниями, такими как гормональные нарушения, полипы эндометрия, внутриполостные лейомиомы или гиперплазия эндометрия.
Многие ультразвуковые исследования у женщин с нормальным маточным кровотечением оценивают исключительно измерения толщины эндометрия для исключения рака эндометрия.
Тонкий эндометрий ассоциируется с низким риском злокачественных новообразований, а толстый эндометрий увеличивает этот риск. Однако оценка толщины эндометрия ограничивается в основном женщинами в постменопаузе. У женщин репродуктивного возраста нормальный эндометрий быстро растет после менструации, следовательно, измерения толщины эндометрия связаны с низкой специфичностью патологии эндометрия.
Более того, независимо от возраста, толстый эндометрий связан не только с раком, но и, чаще всего, с доброкачественной патологией, такой как полипы эндометрия или гиперплазия без атипии. И измерить эндометрий и какую терминологию использовать для описания сонографических особенностей эндометрия и внутриполостных поражений является целью этого исследования – описать, используя терминологию IETA, ультразвуковые особенности различного эндометрия и других внутриполостных патологий у женщин в пре- и постменопаузе с аномальными маточными кровотечениями.
Это было проспективное наблюдательное многоцентровое исследование женщин в пре- и постменопаузе с патологическим маточным кровотечением в период с 1 января 2012 г. по 31 декабря 2015 г. в 12 центрах, специализирующихся на гинекологическом УЗИ в девяти европейских странах.
Исследование было одобрено этическим комитетом Левена (S52897 / ML7087). пациенты дали информированное согласие. Полный протокол доступен по запросу у соответствующего автора.
Аномальное маточное кровотечение включает негестационное аномальное маточное кровотечение у женщин репродуктивного возраста, определяемое как кровотечение из тела матки, аномальное по продолжительности, объему, частоте и / или регулярности, а также в постменопаузе кровотечение, определяемое как любое кровотечение после менопаузы у женщин, не получающих гормональную терапию, и как незапланированное или сильное кровотечение у женщин, получающих гормональную терапию.
Неулучшенная трансвагинальная сонография с использованием цветного допплера и жидкостная инстилляционная сонография с использованием солевого раствора или геля проводились с использованием методики исследования IETA, а результаты ультразвукового исследования были описаны с использованием терминологии IETA. Все результаты УЗИ были записаны в специально разработанную базу данных на базе Интернета (Clinical Data Miner (CDM), ESAT-STADIUS, KU Leuven, Бельгия).
Толщина эндометрия измерялась в сагиттальной плоскости, включая оба слоя эндометрия. При наличии внутриполостной жидкости два слоя измеряли отдельно и записывали сумму. Если весь эндометрий не был четко виден, он записывался как «неизмеримый». Эндометриалехогенность регистрировалась как однородная или неоднородная. Однородный эндометрий может быть однородным без кист и гипер-, изо- или гипоэхогенным по сравнению с эхогенностью миометрия, с симметричной передней / задней сторонами и может иметь трехслойный или монослойный рисунок.
Неоднородный эндометрий может быть однородным с кистами правильной или неправильной формы, или неоднородным с кистами или без них. Средняя линия эндометрия может быть линейной, нелинейной, нерегулярной или неопределенной. Яркий край – это эхо-сигнал, образованный границей раздела между внутриполостным поражением и эндометрием. Соединение эндометрия и миометрия было зарегистрировано как регулярное, нерегулярное, прерывистое или невидимое. Оценка цветного допплера – это субъективная оценка количества цвета, отражающего васкуляризацию, и оценивается как:
Сосудистый рисунок может представлять собой одиночный доминантный сосуд с ветвлением или без него (ранее называвшийся признаком артериальной ножки), множественные сосуды фокального или мультифокального происхождения, рассеянный поток или циркулярный поток.
После очистки данных в базу данных вошли 2856 женщин с патологическим маточным кровотечением. У всех женщин была проведена неулучшенная сонография с цветным допплеровским анализом, а 1857 женщинам была проведена инфузионная сонография.
У 640 женщин гистологическое исследование не проводилось, а у 2216 женщин гистология эндометрия не была доступна; последняя группа составила исследуемую популяцию. Средний возраст составлял 49 лет (диапазон от 19 до 92 лет), а медиана паритета составляла 2 (диапазон от 0 до 10). Средний рост и вес пациента составляли 164 см (диапазон 143–188 см) и 68 кг (диапазон 40–180 кг), соответственно, а средний индекс массы тела составлял 24,9 кг / м2 (диапазон 16,0–72,1 кг / м2). 843 женщины (38,0%) находились в постменопаузе, а 1373 (62,0%) – в пременопаузе. Четверть пациентов (n = 556 (25,1%)) использовали гормональную терапию, в том числе комбинированные противозачаточные таблетки, препараты, содержащие только гестаген, и заместительную гормональную терапию в постменопаузе.
Гистология была получена путем официального взятия пробы эндометрия, дилатации и выскабливания (D&C) у 797 (36,0%) и 74 (3,3%) женщин, соответственно, во время гистероскопии у 1080 (48,7%) женщин и после гистерэктомии у 265 (12,0%) женщин.
При гистологическом исследовании:
Злокачественные случаи включали:
Поскольку образец эндометрия не был взят в тот же день, что и ультразвуковое исследование у всех пациентов, нельзя было сообщить о различии между пролиферативным и секреторным эндометрием.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Таблица 1: Толщина эндометрия у 2216 женщин с аномальным маточным кровотечением согласно конечной гистологической оценке.
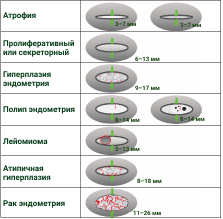
Рисунок 1 : Схематические диаграммы общих черт различных патологий эндометрия при неусиленной сонографии, основанной на однофакторном анализе. Циркулярное кровотечение при внутриполостных лейомиомах характерно для женщин в пременопаузе и редко проявляется после менопаузы. Что касается полипов эндометрия, то обычные кисты наблюдались в основном у женщин в постменопаузе.

Рисунок 2 : Схематические диаграммы общих сонографических характеристик различных патологий эндометрия на жидкостной сонографии, основанной на однофакторном анализе.
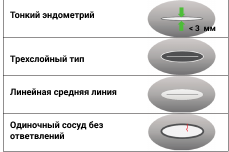
Рисунок 3 : Схематические диаграммы обнадеживающих признаков эндометрия при ультразвуковом исследовании без улучшения, обнаружение которых делает маловероятным злокачественное новообразование или атипическую гиперплазию / эндометриоидную интраэпителиальную неоплазию.
