Тактика применения уросептиков в общей практике
Основными средствами патогенетической терапии инфекции мочевыводящих путей до сегодняшнего дня остаются уросептики. Важнейшим путем повышения эффективности лечения является не только создание и внедрение новых уроантисептиков, но и совершенствование тактики применения уже имеющихся средств. Препараты, которые относят к уросептикам, сведены в табл. 1.
Таблица 1. Фармакологические препараты, относящиеся к уросептикам
Проблема оптимального выбора уросептика при лечении конкретного больного диктует необходимость ответа на многие вопросы. Прежде всего необходимо выяснить локализацию инфекции мочевыводящих путей, определить вид возбудителя и его чувствительность к выбранному уросептику, остроту воспалительного процесса, функциональное состояние почек. Кроме того, необходимо иметь четкое представление о фармакокинетике и фармакодинамике препарата.
Только после ответа на эти вопросы выбор препарата становится действительно оптимальным.
Говоря о локализации инфекции, нельзя забывать, что даже у одного и того же больного может быть разная микрофлора в паренхиме почек и в мочевыводящих путях.
Как правило, на ранних стадиях заболевания выявляется моноинфекция, при более длительном течении процесса, в случае неадекватной антибактериальной терапии, появляются микробные ассоциации, включающие до двух и трех видов возбудителей, часто как грамотрицательных, так и грамположительных.
Наиболее частыми возбудителями являются кишечная палочка и энтерококки (т. е. облигатная флора кишечника), а также гемолитический вариант кишечной палочки, протей, синегнойная палочка, золотистый стафилококк, клебсиелла. При этом ассоциации различных видов возбудителей при пиелонефрите встречаются в 20—45,5% случаев. Примерно в 15% случаев хронического пиелонефрита не удается выявить возбудителя обычным способом ни в посевах мочи, ни в посевах почечной ткани. Возбудители, трансформировавшиеся в лишенные клеточных стенок формы (L-формы), и микоплазмы требуют для своего выявления сложных диагностических сред и методик.
Идентификация возбудителя позволяет выбрать наиболее эффективный уросептик. В настоящее время существуют четкие рекомендации по выбору уросептика в зависимости от возбудителя, и в литературе информации по этому вопросу достаточно много. В ситуациях, когда нельзя ожидать результатов посева мочи и чувствительности флоры, могут применяться стандартизированные схемы антибактериальной терапии. Например, возможно применение гентамицина, при необходимости в комбинации с цефалоспоринами, или сочетание карбенициллина (пиопена) с налидиксовой кислотой, колимицина с налидиксовой кислотой.
В настоящее время при тяжелых формах урологической инфекции — пиелонефрите, уросепсисе, при устойчивости к другим классам антимикробных веществ, при наличии полирезистентных штаммов бактерий — рекомендуется применять антибиотики группы фторхинолонов.
При необходимости проведения терапии уросептиками длительно, со сменой препаратов каждые 7-10 дней, целесообразно последовательно применять препараты, действующие на бактериальную стенку и на метаболизм бактериальной клетки. Рекомендуется последовательное применение пенициллина и эритромицина, цефалоспоринов и левомицетина, цефалоспоринов и нитрофуранов для предупреждения выживания протопластных и L-форм бактерий.
Все перечисленные группы уросептиков хорошо проникают в ткани мочеполовой системы и мочу, где создаются достаточные для получения терапевтического эффекта концентрации. В то же время проверка выделительной функции почек обязательна в каждом случае. При выраженных склеротических изменениях и поражении клубочкового аппарата почек успех лечения уменьшается, а при снижении клубочковой фильтрации до 30 мл/мин проводить антибактериальную терапию нет смысла, т. к. невозможно получить терапевтическую лечебную концентрацию препаратов в почечной паренхиме. Кроме того, резко возрастает опасность развития токсических эффектов. Снижение функциональной способности почек заставляет обращать особое внимание на нефротоксичность применяемых средств.
Практически не оказывают нефротоксического действия фторхинолоны, оксациллин, метициллин, карбенициллин из группы пенициллинов, макролиды, цефалоспорины, левомицетин.
Незначительной нефротоксичностью обладают ампициллин, линкомицин, нитрофураны, налидиксовая кислота, некоторые сульфаниламиды пролонгированного действия. При наличии почечной недостаточности нефротоксичными становятся тетрациклины. Всегда высоко нефротоксичны аминогликозиды (гентамицин, стрептомицин, торбамицин, канамицин).
Нефротоксические эффекты препаратов усиливаются при выраженной дегидратации и при одновременном приеме диуретических средств.
Одним из важнейших критериев выбора препарата является рН мочи. Максимальную эффективность в щелочной среде при рН = 7,5—9,0 проявляют аминогликозиды и макролиды, по мере снижения рН мочи их активность снижается. Не зависит от рН мочи эффективность цефалоспоринов, фторхинолонов, гликопротеидов, тетрациклинов, левомицетина. В кислой среде при рН ≤ 5,5 наиболее эффективны пенициллины, производные нафтиридина, нитрофурана, хинолона, 8-оксихинолона, метепамин. Все эти препараты значительно снижают свою активность по мере ощелачивания среды.
С целью повышения щелочности мочи возможно назначение молочно-растительной диеты, бикарбоната натрия. Для снижения рН мочи (ее подкисления) увеличивают потребление хлеба и мучных изделий, мяса и яиц. Назначают аммония хлорид, аскорбиновую кислоту, метионин, гиппуровую кислоту (которая содержится, например, в соке клюквы). Любое вещество, снижающее рН мочи ниже 5,5, тормозит развитие бактерий в моче.
При наличии микробных ассоциаций возможно использование сочетания двух уросептиков.
Хорошую совместимость с большинством антимикробных препаратов и отсутствие нежелательных реакций при комбинированной антибактериальной терапии имеют фторхинолоны.
β-лактамы (пенициллины, цефалоспорины), аминогликозиды и полипептиды обладают синергизмом действия, их можно сочетать при тяжелых формах инфекции. При этом все перечисленные группы антибиотиков при взаимодействии с тетрациклинами, макролидами, линкомицином проявляют антагонизм.
Левомицетин, тетрациклины и макролиды при совместном назначении проявляют индифферентность. Нитрофурантоин ослабляет действие налидиксовой кислоты. Считается нецелесообразным назначать следующие сочетания: фурагина с левомицетином, фурагина с сульфаниламидами, левомицетина с сульфаниламидами, метенамина с сульфаниламидами.
Как выбор комбинации препаратов, так и необходимая длительность курсовой терапии и путь введения препаратов зависят от локализации инфекции, остроты процесса, возбудителя.
Дозы препаратов для курсовой терапии приведены в табл. 2. При проведении лечения следует помнить, что к некоторым препаратам развивается резистентность микроорганизмов. Особенно это надо учитывать, если необходима интермиттирующая терапия. Предпочтение следует отдавать препаратам, к которым резистентность развивается относительно медленно: это фторхинолоны, ампициллин, левомицетин, депо-сульфаниламиды. Особенно медленно вырабатывается резистентность к фурагину, поэтому этот препарат является важнейшим при проведении длительного интермиттирующего лечения.
Довольно быстро и часто развивается резистентность микроорганизмов к налидиксовой кислоте, оксолиновой кислоте, тетрациклинам, стрептомицину, цефалоспоринам.
Учитывая сказанное, всегда следует выяснять, какие препараты использовались в проводившейся ранее терапии, и оценивать степень их эффективности.
Необходимо также уточнять побочные действия, имевшие место на фоне ранее проводившейся терапии, и принимать во внимание возможность их возникновения на фоне проводимого лечения.
Все вышеизложенное указывает на то, что даже при наличии массы рекомендательной литературы с большим количеством различных схем терапии — подход к лечению инфекции мочевыводящих путей не может быть механическим и требует индивидуального выбора тактики терапии для каждого конкретного больного.
Топ-10 препаратов для лечения почек
Чем лечить почки: уросептики, цитраты и средства при хронической почечной недостаточности.
Содержание
Почки – важнейший парный орган в организме человека. Почки перекачивают кровь, очищая ее от токсинов, поддерживают правильный кислотно-щелочной баланс, реабсорбируют аминокислоты, глюкозу и воду. И это – далеко не полный список функций почек.
Если в работе почек появляются нарушения, возможно развитие заболеваний, которые потом очень непросто лечить. Лечить почки должен врач-нефролог или уролог, который подберет правильную схему терапии после обследования и анализов. Причем к заболеваниям почек нужен комплексный подход: обычно врач назначает несколько препаратов, воздействующих как на причины проблемы, так и на симптоматику, а также восстанавливающих функции почек.
Причины заболевания почек
Чаще болезни почек и мочеполовой системы диагностируют у женщин, нежели у мужчин. Чтобы выбрать лекарство для почек, врач должен учитывать общее состояние пациента, иметь точный диагноз и уровень прогрессирования заболевания.
Существует масса внешних и внутренних причин заболеваний почек. Специалисты выделяют такие группы:
Самые распространенные заболевания почек
Самые популярные препараты для лечения почек
Мы составили список эффективных препаратов для лечения почек. Это уросептики, цитраты и лекарства, назначаемые при хронической почечной недостаточности. Любой из представленных ниже препаратов должен назначать исключительно врач.
Уросептики
Уросептики – это большая группа средств для лечения заболеваний почек. Такие препараты обладают мощным антимикробным и антисептическим эффектом. Обычно их назначают при заболеваниях мочевыделительной системы, вызванных воспалениями.
Фурамаг
Урологи часто назначают этот препарат для длительного применения (в том числе и детям). «Фурамаг» эффективен при наличии стрептококка, стафилококка, сальмонеллы, кишечной палочки, шигеллы, клебсиеллы, энтеробактера. Препарат останавливает рост патогенной микрофлоры или полностью ее уничтожает (все зависит от концентрации препарата). Назначают «Фурамаг» практически при всех острых и хронических урогенитальных инфекциях, а также для профилактики перед хирургическими вмешательствами. Показания: острый цистит, уретрит, пиелонефрит, гинекологические инфекции, инфекции кожи и ожоги. Микробная резистентность к препарату развивается медленно, его можно назначать детям от 3 лет, запивать таблетки нужно достаточным количеством воды. Среди побочных эффектов: сыпь на коже, тошнота, головная боль.
Фурамаг
Олайнский ХФЗ, Латвия
Инфекции, вызванные чувствительными к фуразидину микроорганизмами: — урогенитальные инфекции (острые циститы, уретриты, пиелонефриты); — гинекологические инфекции; — инфекции кожи и мягких тканей; — тяжелые инфицированные ожоги; — с профилактической целью при урологических операциях (в т.ч. цистоскопии, катетеризации).
Уросептики при заболеваниях органов мочевыделительной системы
Существует множество препаратов для лечения инфекций мочевых путей. В данной статье мы постараемся систематизировать всю информацию, сделав акцент на самом основном.
Общие сведения и классификация уросептиков
Уросептики – это лекарственные препараты с антисептическим и антимикробным действиями; в силу своих эти лекарства особенностей концентрируются в моче и выводятся почками, практически не оказывая системного действия на весь организм человека (особенно это выражено у препаратов последних поколений). Данную группу препаратов назначают при воспалительных заболеваниях мочевыделительной системы: пиелонефритах, пиелитах, циститах, уретритах.
Пиелонефрит
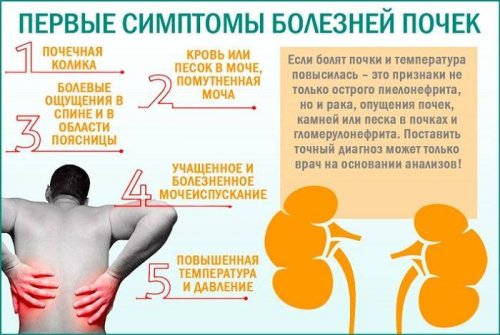
Пиелонефрит – инфекционный воспалительный процесс, поражающий чашечно-лоханочную систему почки. Данное заболевание вызывается такими микроорганизмами, как: кишечная палочка, энтерококки, протей, синегнойная палочка; или их ассоциациями. Ведущими жалобами при пиелонефрите являются лихорадка, ознобы, боли в поясничной области, изменения в анализах мочи (повышение количества лейкоцитов, бактерии в моче, соли в осадке мочи, минимальная протеинурия, снижение относительной плотности мочи). В последние годы отмечается тенденция к малосимптомному течению пиелонефрита. В связи с этим при диагностике пиелонефрита нужно помнить о 3 ключевых моментах:
Пиелит
Пиелит – воспаление почечных лоханок. Причины, симптомы, изменения в моче практически идентичны таковым при пиелонефрите. Отличием является, пожалуй, то, что при пиелонефрите в процесс вовлекается больше почечной ткани.
Цистит
Цистит – это инфекционное воспаление мочевого пузыря. Основные жалобы при цистите: боль и резь при мочеиспускании (чаще в конце процесса), частые позывы, тяжесть внизу живота. Высокой температуры, как правило, не бывает. В анализах мочи – лейкоциты и белок. Появление болей в пояснице, сопровождающееся повышением температуры и усилением лейкоцитурии (лейкоциты в моче), свидетельствует об осложнении цистита пиелонефритом.
Уретрит
Уретрит – воспаление мочеиспускательного канала. Встречается одинаково часто у мужчин и у женщин. Уретрит в большинстве случаев вызывается инфекциями, передающимися половым путем, однако могут быть и неинфекционные причины уретрита: аллергия, травмы мочеиспускательного канала, его сужение и пр. Основные проявления: боль, резь и жжение при мочеиспускании, особенно в его начале, боль и дискомфорт в области промежности, выделения из уретры (по утрам). Мужчины в силу анатомических особенностей замечают проявления уретрита раньше, а у женщин симптомы менее выражены и могут остаться незамеченными.
Классификация уросептиков
Прим.: все названия лекарственных препаратов указаны по международному непатентованному названию (по действующему веществу), поскольку указывать торговые наименования, по которым лекарства отпускаются из аптек, в настоящее время запрещено приказом Министерством Здравоохранения РФ №1175н от 20 декабря 2012 года.
| Нефротоксичность уросептиков | ||
| Не оказывают нефротоксического действия | Незначительная нефротоксичность | Высокая нефротоксичность |
| Фторхинолоны Оксациллин Метициллин Карбенициллин (пенициллины) Макролиды Цефалоспорины Левомицетин | Ампициллин Линкомицин Нитрофураны Налидиксовая кислота Сульфаниламиды длительного действия | Аминогликозиды Тетрациклины (особенно на фоне имеющейся почечной недостаточности) |
Есть еще одна особенность уросептиков. Выраженность лечебного эффекта от уросептиков зависит от реакции среды мочи. В щелочной среде (рН мочи 7,5–9,0) максимально эффективны аминогликозиды и макролиды. Молочно-растительная диета и употребление соды увеличивает щелочность мочи. В кислой среде (рН 0 С.

Особенности применения уросептиков
Выбор уросептика осуществляется с учетом чувствительности возбудителя заболевания, индивидуальной переносимости, сопутствующих заболеваний и многих других факторов. Поэтому уросептики, особенно лекарственные препараты нерастительного происхождения, назначаются строго врачом.
Если предстоит длительное лечение, смена уросептика осуществляется каждые 7–10 дней. Это делается с целью предотвращения устойчивости микроорганизмов к лекарственному препарату.
| Устойчивость развивается медленно к: | Устойчивость развивается быстро к: |
| Фторхинолонам Ампициллину Левомицетину Фурагину | Налидиксовой кислоте Тетрациклинам Стрептомицину Цефалоспоринам |
Иногда врачи назначают комбинации лекарственных препаратов. Нецелесообразными считаются следующие сочетания: фурагин+левомицетин, фурагин+сульфаниламиды, левомицетин+сульфаниламиды, метенамин+сульфаниламиды.
Растительные препараты совместимы со всеми химически созданными лекарствами.
Таким образом, уросептики – средства для лечения инфекционных заболеваний мочевыделительной системы. Как и любые препараты, они требуют осознанного применения по рекомендации врача и не приемлют самолечения. Что касается растительных уросептиков, то они являются хорошим подспорьем в медикаментозном лечении инфекций мочевых путей.
Уросептик
Инструкция
Торговое название
Международное непатентованное название
Лекарственная форма, до зировка
Гранулы для приготовления раствора для приема внутрь, 3 г
Фармакотерапевтическая группа
Противоинфекционные препараты для системного использования. Антибактериальные препараты системного применения. Антибактериальные препараты другие. Антибактериальные препараты прочие. Фосфомицин.
Показания к применению
Уросептик применяется для лечения следующих инфекций, вызванных патогенными микроорганизмами, чувствительными к фосфомицину:
— острые и неосложненные инфекции мочевыводящих путей, такие как острый бактериальный цистит, острые приступы рецидивирующего бактериального цистита, бактериальный неспецифический уретрит
— бессимптомная массивная бактериурия
— профилактика инфекции мочевыводящих путей при проведении хирургических вмешательств и диагностических исследовании на нижних отделах мочевыводящих путей (например, ТУР)
Перечень сведений, необходимых до начала применения
Противопоказания
— повышенная чувствительность к какому-либо компоненту препарата
— тяжелая почечная недостаточность (клиренс креатинина Уросептик осторожно назначать больным с сахарным диабетом – содержит 1.86 г сахара на пакетик.
Применение в педиатрии
Данные применения фосфомицина у детей ограничены. Уросептик не рекомендуется для детей в возрасте до 12 лет.
Исследования на животных не выявили прямых или косвенных токсичных воздействий на их репродуктивную функцию.
Нет доступных клинических данных.
Беременность и период лактации
Имеется большое количество данных об эффективности фосфомицина во время беременности.
Согласно небольшому числу данных о безопасности для беременных женщин, не сообщалось ни о каких пороках или токсических эффектах фосфомицина для плода/новорожденного.
При беременности препарат назначают только в случае, если потенциальная польза для матери превышает потенциальный риск для плода.
При необходимости назначения препарата в период лактации следует прекратить грудное вскармливание на время лечения.
Особенности влияния препарата на способность управлять транспортным средством или потенциально опасными механизмами
Учитывая побочные действия препарата (головокружение), необходимо соблюдать осторожность при управлении транспортным средством или другими потенциально опасными механизмами
Рекомендации по применению
Гранулы растворяют в 1/2 стакана воды и используют сразу после приготовления. Уросептик применяют один раз в сутки внутрь натощак за 2 часа до или после еды, предпочтительно перед сном, предварительно опорожнив мочевой пузырь.
С целью профилактики инфицирования мочевыводящих путей при хирургическом вмешательстве, трансуретральных диагностических процедурах принимают Уросептик дважды в дозах, указанных выше: за 3 часа до вмешательства и через 24 часа после вмешательства.
В пожилом возрасте и при более тяжелых случаях принимают еще 1 саше через 24 часа.
При почечной недостаточности уменьшают дозу и удлиняют интервалы между введениями.
Рекомендации по обращению за консультацией к медицинскому работнику для разъяснения способа применения лекарственного препарата
В случае если Вам не понятен способ применения лекарственного препарата, рекомендуем обратиться за консультацией к медицинскому работнику.
Описание нежелательных реакций
Часто (> 1/100 до 1/1000 до PVP К 30), ароматизатор лимонный (11028-71)
Описание внешнего вида, запаха, вкуса
Гранулы белого или почти белого цвета.
Форма выпуска и упаковка
По 3 г помещают в сдвоенные саше из фольги алюминиевой/ пленки полиэтиленовой / бумаги печатной.
По 1 саше вместе с инструкцией по применению на казахском и русском языках помещают в картонную коробку.
Срок хранения
Не применять по истечении срока годности!
Условия хранения
В сухом, защищенном от света месте, при температуре не выше 25 ºС .
Хранить в недоступном для детей месте.
Условия отпуска из аптек
Сведения о производителе
С/Фрей Габриель де Сан-Антонио 6-10
Тел: + 00 34 949 22 56 22
Электронный адрес: info@arafarma.com
Держатель регистрационного удостоверения
С/Фрей Габриель де Сан-Антонио, 6-10 Пол.Инд. дель Хенарес 19180 Марчамало (Гвадалахара), Испания
Тел: + 00 34 949 22 56 22
Электронный адрес: info@arafarma.com
Наименование, адрес и контактные данные (телефон, факс, электронная почта) организации на территории Республики Казахстан, принимающей претензии (предложения) по качеству лекарственных средств от потребителей и ответственной за пострегистрационное наблюдение за безопасностью лекарственного средства
ТОО «EL сompany (ЕЛ компани)»
Инфекция мочевых путей и роль фитопрепаратов в ее комплексной терапии
Рассмотрены подходы к комплексной терапии инфекции мочевых путей с применением современных комбинированных фитопрепаратов, которые позволяют повышать эффективность антибактериальной терапии за счет преодоления резистентности возбудителя к антибиотикам, со
The article considers approaches to complex therapy of urinary tract infections, using modern combined phyto-preparations, which allow to enhance efficiency of antibacterial therapy due to overcoming the agent’s resistance to antibiotics, and reduce the course of antibiotic therapy.
Инфекция мочевых путей (ИМП; синонимы: инфекция мочевой системы, инфекция мочевыводящих путей) — собирательный термин, обозначающий инфекционно-воспалительный процесс в мочевыделительной системе без указания его локализации и характера течения. По локализации выделяют инфекцию нижних мочевых путей (цистит, уретрит) и верхних мочевых путей (пиелонефрит, абсцесс и карбункул почки, апостематозный пиелонефрит).
По характеру течения ИМП делятся на неосложненную и осложненную. Неосложненная ИМП развивается, как правило, у людей без обструктивных уропатий и структурных изменений в почках и мочевыводящих путях, в отсутствие фоновых заболеваний. Осложненные инфекции возникают у больных с обструктивными уропатиями, мочекаменной болезнью, поликистозом почек, доброкачественной гиперплазией предстательной железы (ДГПЖ), на фоне катетеризации мочевого пузыря и/или при инструментальных (инвазивных) методах исследования, а также у больных с сопутствующими заболеваниями, такими как сахарный диабет, подагра, другими метаболическими нарушениями.
По возникновению выделяют внебольничные (возникающие в амбулаторных условиях) и нозокомиальные (развивающиеся после 48 ч пребывания пациента в стационаре) ИМП. Не менее 40% всех нозокомиальных инфекций обусловлены ИМП, вызванной в большинстве случаев катетеризацией мочевого пузыря [1–3].
В зависимости от выраженности клинических проявлений ИМП часто подразделяют на афебрильную (преимущественно инфекция нижних мочевых путей), фебрильную (преимущественно инфекция верхних мочевых путей) и бессимптомную бактериурию (ББ). ББ — бактериологический диагноз, который устанавливается при исследовании мочи, собранной с максимальным соблюдением стерильности и доставленной в лабораторию в предельно короткие сроки. По определению Американского общества инфекционных болезней (Infectious Diseases Society of America, IDSA), ББ — это изолированная бактериурия в образце мочи, полученном в условиях, исключающих контаминацию, и при отсутствии симптомов мочевой инфекции [4]. Диагноз ББ может быть установлен:
В структуре инфекционной заболеваемости ИМП занимает второе место, уступая лишь респираторным инфекциям. Среди взрослой популяции женщины в 30–50 раз чаще, чем мужчины, страдают от ИМП, а в течение жизни до 60% женщин сталкиваются с эпизодом ИМП. У каждой четвертой пациентки этой возрастной группы в течение года ИМП рецидивирует [5]. В пожилом и старческом возрасте частота ИМП у женщин и мужчин постепенно сравнивается, что обусловлено развивающейся практически в 100% ДГПЖ, нарушающей уродинамику. В целом ИМП, включая пиелонефрит, регистрируется существенно чаще у женщин, чем у мужчин. Распространенность ИМП в детской популяции составляет 20–22 случая на 1000 детей и в возрасте старше одного года жизни у девочек встречается в десятки раз чаще, чем у мальчиков.
В структуре внутрибольничных инфекций доля ИМП может достигать 40%.
Этиология
Лечение ИМП
Основой терапии ИМП является антибиотикотерапия. Как и при других бактериальных инфекциях, чувствительность возбудителей к антибиотикам имеет решающее значение при выборе препарата для эмпирической терапии ИМП. Лучше всего поддается лечению неосложненная ИМП.
Одними из наиболее часто используемых препаратов для лечения ИМП являются фторхинолоны (левофлоксацин, норфлоксацин, офлоксацин, пефлоксацин и др.), которые во многих международных руководствах указываются как препараты выбора в терапии ИМП. Однако в настоящее время отмечается быстрый рост резистентности уропатогенной E. coli к препаратам этой группы. Считается, что при уровне резистентности в популяции более 10% на применение препаратов вводятся ограничения. В России уровень устойчивости уропатогенной E. coli к фторхинолонам, по данным различных исследований, колеблется от 4,3% до 12,9%, составляя в среднем около 7–8% [1, 2, 6, 7].
Для лечения ИМП у беременных женщин и детей, а также у других категорий пациентов при непереносимости фторхинолонов препаратами выбора являются амоксициллин/клавуланат, цефалоспорины II–III поколений, фосфомицина трометамол, нитрофурантоин [8]. Преимуществом применения амоксициллина/клавуланата является не только его высокая активность в отношении E. coli (уровень резистентности ниже, чем к фторхинолонам), но и отсутствие тератогенного воздействия, что делает возможным его применение в I триместре беременности [9, 10].
Доказана эффективность и безопасность применения цефалоспоринов III поколения у детей и беременных женщин при лечении неосложненной и осложненной ИМП [7]. Отличительной чертой цефалоспоринов III поколения является высокая активность в отношении микроорганизмов семейства Enterobacteriaceae, устойчивость к действию бета-лактамаз, длительный период полувыведения [11].
Использование налидиксовой кислоты и нитрофурантоинов имеет определенные недостатки в связи с необходимостью применения этих препаратов 3–4 раза в сутки, а также слабой активностью нитрофурантоина в отношении Proteus spp., а налидиксовой кислоты — в отношении S. saprophyticus [12].
Длительность антибактериальной терапии зависит от особенностей ИМП. Как правило, при отсутствии факторов риска антибактериальная терапия назначается на 3–5 дней при острой инфекции нижних мочевых путей, на 10–14 дней — при инфекции верхних мочевых путей. При острой осложненной ИМП или при наличии факторов риска применяются те же антимикробные препараты, что и при неосложненной ИМП, однако длительность терапии увеличивается до 7–14 или более дней [13].
Особенностью лечения ИМП в детском возрасте является более длительная, по сравнению со взрослыми, антибактериальная терапия с обязательным курсом противорецидивного лечения.
Важной проблемой в лечении как осложненной, так и неосложненной ИМП является антибиотикорезистентность. Так, отмечается высокая частота устойчивости внебольничных штаммов E. coli к ампициллину (неосложненные инфекции — 37%, осложненные — 46%) и ко-тримоксазолу (неосложненные инфекции — 21%, осложненные — 30%), поэтому указанные препараты не рекомендуется использовать в качестве препаратов выбора для лечения ИМП [8]. Кроме того, колонизировавшие уроэпителий микроорганизмы способны производить полимерные субстанции, создавая биопленку, внутрь которой затруднено поступление антибиотиков и факторов защиты слизистой. Это позволяет им «ускользать» от иммунного ответа и во многом обуславливает резистентность к антибактериальным препаратам [14, 15].
Поэтому, несмотря на успехи в создании новых антибактериальных препаратов, лечение ИМП, особенно осложненной и рецидивирующей, остается актуальной задачей, часто требующей в своем решении назначения комбинации препаратов или их последовательной смены, длительных противорецидивных курсов. Это неизбежно приводит к повышению частоты развития нежелательных лекарственных реакций терапии, а также формирует порочный круг, т. к. частое и длительное применение антибиотиков приводит к росту популяции резистентной к ним микрофлоры.
В последние десятилетия возрождается значительный интерес к фитотерапии как компоненту комплексной терапии ИМП. Лечебные свойства растений были хорошо известны врачам древности, народная медицина практически всех народов и стран использует их для лечения различных заболеваний. Действие фитопрепаратов в рамках современных исследований представляется нам в новом свете, прежде всего, с точки зрения преодоления антибиотикорезистентности и способности разрушать микробную биопленку на слизистой оболочке мочевых путей.
В комплексной терапии ИМП применяются фитопрепараты, обладающие противовоспалительным, мочегонным, а также кровоостанавливающим действием, что важно при развитии гематурии.
Растительные препараты можно применять в качестве отдельных настоев или травяных сборов. Компоненты различных растений входят также в состав фабричных лекарственных препаратов.
Наиболее широко применяемые при ИМП лекарственные растения представлены в табл. 2, а также описаны ниже [16, 17].
Золотарник (живительная трава, сердечник) — широко применяется в народной медицине различных стран. В Германии настой золотарника рекомендуют, прежде всего, при хронических воспалительных заболеваниях почек и мочевых путей, кристаллурии и мочекаменной болезни, как мочегонное средство. Препараты травы золотарника обладают гипоазотемическим действием. Трава золотарника содержит флавоноиды, сапонины, органические кислоты и эфирное масло, способствующие разрушению мембран бактериальной клетки, каротин, аскорбиновую и никотиновую кислоты.
Толокнянка (медвежьи ушки) — содержит арбутин, расщепляющийся в организме на гидрохинон (антисептик, оказывающий в мочевыводящих путях антибактериальное действие) и глюкозу. Применяется в виде отваров (30 г на 500 мл) по 2 столовые ложки 5–6 раз в день. Толокнянка проявляет действие в щелочной среде, поэтому прием отвара надо сочетать с приемом внутрь щелочных минеральных вод («Боржоми»), содовых растворов. Для подщелачивания мочи употребляют яблоки, груши, малину.
Хвощ полевой — обладает противовоспалительным, мочегонным и кровоостанавливающим действием. Применяется при ИМП, кристаллуриях и мочекаменной болезни. Благодаря большому содержанию соединений кремния отвары, настои и экстракты хвоща полевого обладают выраженным заживляющим и сосудоукрепляющим действием, способствуют растворению кристаллов солей в моче, ускоряют выведение свинца из организма.
Листья брусники — обладают антимикробным и мочегонным действием. Последнее связано с наличием в листьях брусники гидрохинона. Применяется в виде отвара (2 столовые ложки на 1,5 стакана воды). Назначается по 2 столовые ложки 5–6 раз в день. Также, как и толокнянка, лучше действует в щелочной среде.
Горец птичий (спорыш) — содержит гликозид авикулярин, дубильные вещества, эфирное масло, каротин, аскорбиновую кислоту. Используется как мочегонное, кровоостанавливающее и вяжущее средство. Обладает спазмолитическим действием на мочевые пути. Широко применяется в народной медицине и входит в состав различных сборов.
Петрушка огородная — богата флавоноидами и эфирными маслами. Оказывает непосредственное действие на почечные канальцы, благодаря чему достигается диуретический эффект. Обладает спазмолитическим действием на гладкую мускулатуру мочевых путей и сосудов.
Любисток лекарственный (приворотное зелье) — с медицинской целью используются в основном корни растения. Содержит эфирные масла, органические кислоты, кумарин, дубильные вещества. Обладает выраженным мочегонным и антибактериальным действием. Используется при воспалениях мочевых путей, нарушениях желудочно-кишечного тракта. Как правило, входит в состав комбинированных препаратов и сборов.
Пырей ползучий — содержит эфирные масла, сапонины, инулин, аскорбиновую кислоту, каротин. Обладает диуретическим эффектом благодаря инулину, эфирное масло обеспечивает антисептическое и противовоспалительное действие.
Клюквенный сок, морс (содержит натрия бензоат) — обладает антисептическим действием (увеличивается синтез в печени из бензоата гиппуровой кислоты, которая, выделяясь с мочой, вызывает бактериостатический эффект). Принимают по 2–4 стакана в день.
Сосна лесная — эфирное (скипидарное) масло сосны обладает выраженным бактерицидным, противовоспалительным и мочегонным действием.
При хронических и рецидивирующих инфекциях мочевых путей применяются различные сборы лекарственных трав. Они назначаются, как правило, на долгий период, с чередованием преимущественно бактерицидных и мочегонных сборов. Однако самостоятельное лечение лекарственными растениями таит в себе некоторые опасности. Компоненты многих лекарственных растений в больших дозировках могут быть потенциально ядовиты, оказывать патологическое воздействие на функционирование отдельных органов. Поэтому с точки зрения безопасности в комплексном лечении ИМП предпочтение отдается лекарственным препаратам фабричного производства, правильная дозировка которых обеспечивает высокую эффективность при соблюдении полной безопасности.
Одним из наиболее широко применяемых фитопрепаратов для лечения ИМП является Фитолизин. Фитолизин содержит экстракт смеси растений (золотарника, хвоща полевого, пырея, горца птичьего, листьев березы, любистока, пырея, петрушки, масла шалфея, мяты, сосны и апельсина, семена пажитника), благодаря чему оказывает мочегонное, противовоспалительное, спазмолитическое действие, уменьшает кристаллообразование, способствует растворению кристаллов и конкрементов и выведению их с мочой.
Препарат имеет форму пасты для приготовления суспензии, что обеспечивает легкость его дозировки и применения. Взрослым назначают внутрь по 1 чайной ложке пасты, растворенной в 1/2 стакана теплой сладкой воды, 3–4 раза в день после еды. Фитолизин может применяться в комплексном лечении ИМП вместе с антибиотиками или после их применения на этапе противорецидивной терапии. Препарат широко применяется в качестве профилактического средства при хронических воспалениях мочевых путей. Курс терапии Фитолизином составляет 2–6 недель и при необходимости может быть продлен.
Эффективность лекарственных растений в терапии ИМП доказана многовековым опытом народов мира. Современные комбинированные фитопрепараты, такие как Фитолизин, занимают важное место в комплексной терапии ИМП и позволяют повышать эффективность антибактериальной терапии за счет преодоления резистентности возбудителя к антибиотикам, сокращают курсы антибиотикотерапии, снижают частоту нежелательных лекарственных реакций их применения.
Литература
ГБОУ ДПО РМАПО МЗ РФ, Москва

.gif)
.gif)