болезнь крона какие таблетки принимать
Болезнь крона какие таблетки принимать
а) Показания для лечения болезни Крона лекарствами:
• Активная болезнь Крона с поражением кишечника.
• Активные перианальные проявления болезни Крона.
• Поддержание ремиссии после медикаментозного лечения.
• Поддержание ремиссии после оперативного вмешательства.
б) Сумма доказательств эффективности лекарств для лечения болезни Крона
I. Первичное консервативное ведение:
• Аминосалицилаты: при легких или умеренно активных формах заболевания ремиссия достигается менее, чем в 40% случаев (в сравнении с 15-20% при плацебо).
• Инфликсимаб: временное закрытие свищей в 37-50% случаев, высокая вероятность рецидива. Совместное назначение с AZA или стероидами уменьшает риск выработки антител к иматинибу => более длительный эффект.
• Натализумаб: снят с продажи из-за выявленной связи с прогрессирующей демиелинизирующей лейкоэнцефалопатией.
II. Поддержание ремиссии:
• Стероиды: в 30-40% случаев.
• 6-МР: более, чем в 80% случаев.
• Месаламин: данные не убедительны, преимущества по сравнению с плацебо не доказаны.
III. Предотвращение рецидивов после хирургических вмешательств:
Эффективность: уровень рецидивов при 6-МР 50% > месаламин 60% > ничего 70-80%.
в) Альтернатива приему лекарств при болезни Крона:
• Оперативное вмешательство: вероятность того, что больному потребуется хотя бы одно вмешательство составляет 80% => рецидив по эндоскопическим данным достигается в 50-80% случаев => необходимость в повторной резекции составляет 20-30%.
• Выжидательная тактика: 80% рецидивов.
• Внутрибрюшные свищи: общий неудовлетворительный ответ на консервативное лечение => остается целью для хирургического вмешательства, возможно после предшествующей терапии иммунодепрессантами.
• Параректальные свищи: проведение лигатур на длительное время.
г) Алгоритмы лечения болезни Крона лекрствами
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Стратегия медикаментозной терапии болезни Крона
Болезнь Крона характеризуется многообразием клинических проявлений и осложнений, связанных с тем, что патологический процесс носит трансмуральный характер и может локализоваться в любом отделе пищеварительного тракта — от ротовой полости до анальног
Болезнь Крона характеризуется многообразием клинических проявлений и осложнений, связанных с тем, что патологический процесс носит трансмуральный характер и может локализоваться в любом отделе пищеварительного тракта — от ротовой полости до анального канала. Это многообразие обусловливает достаточно нестандартные подходы к терапии. Помимо объективных причин (локализация, тяжесть, тип течения болезни, осложнения, чувствительность к кортикостероидам), определяющих выбор лечебных мер, не менее важными являются и субъективные факторы, к которым следует отнести опыт врача, знание терапевтических возможностей и безопасности предписываемых препаратов, удобство приема, наконец, себестоимость лечения. Ознакомление с европейскими стандартами терапии болезни Крона, протоколами применения некоторых препаратов и комментариями к ним будет полезным для врачей, занимающихся этой трудной проблемой.
Наиболее противоречива роль препаратов 5-аминосалициловой кислоты (5-АСК) при болезни Крона. Как показывают плацебо-контролируемые исследования и метаанализ, аминосалицилаты в высоких дозах могут привести к ремиссии заболевания, если его активность минимальная или умеренная [1]. Однако в этом отношении они значительно уступают топическим и системным стероидам. Они малоэффективны в поддержании кортикостероид-индуцированной ремиссии, но позволяют сократить число и снизить тяжесть послеоперационных рецидивов. Основываясь на результатах доказательной медицины, терапия месалазином не включена в стандарты лечения среднетяжелой и тяжелой болезни Крона. Повсеместно в этих случаях применяют кортикостероиды. И, как видится сегодня с учетом накопленного опыта, напрасно. Гормоны обеспечивают быстрый и надежный результат. Это самый эффективный метод лечения, гарантирующий облегчение состояния больного в течение 6 нед [2, 3], но доказательная медицина не учитывает длительной перспективы. Болезнь Крона продолжается не 6 нед, а всю жизнь. Стало очевидным, что назначение стероидов влечет за собой изменение течения заболевания. По крайней мере треть из них становятся гормонально зависимыми [4]. После кортикостероидов в качестве поддерживающего лечения уже нельзя будет пользоваться аминосалицилатами. Они будут неэффективны. Не остается иного выхода, как применить иммунодепрессанты.
В последние годы имеется много сторонников применения аминосалицилатов в качестве первой линии терапии легкой и среднетяжелой форм болезни Крона. И это лечение позволяет контролировать течение заболевания у 50–60% больных. Дозу месалазина увеличивают до 3,2–4,0 г/сут, а при необходимости и до 6,0–7,0 г/сут. После достижения ремиссии препарат применяется для поддерживающего лечения. Он остается эффективным. Конечно, в выборе препарата исходят из данных о локализации процесса и фармакокинетики. У детей наиболее часто применяют пентасу (в России — в таблетках, за рубежом — в таблетках и в гранулированной форме). Гранулы пентасы можно легко перемешать с пищей, что делает применение данной формы удобной для пациента. Кроме того, оказалось, что у детей значительно чаще, чем у взрослых, обнаруживают клинически не проявляющиеся воспалительные изменения в тощей и подвздошной кишке.
У взрослых с илеитом можно использовать салофальк, при поражении толстой кишки — месакол или сульфасалазин. Единственным фактором, лимитирующим применение сульфасалазина, является плохая его переносимость. Она возникает у части людей из-за слабого или медленного ацетилирования в печени. Однако при прочих равных обстоятельствах этот препарат вполне применим при дистальных формах болезни Крона, при которых он имеет преимущества. Лечебная стратегия в случаях распространенного колита может быть достаточно гибкой. При неэффективности сульфасалазина используются, например, препараты 5-АСК с рН-зависимым высвобождением. Если капсулы в неизмененном виде экскретируются с фекалиями, то это служит сигналом к применению 5-АСК с времязависимым высвобождением.
Не существует согласия относительно того, нужно ли снижать дозу месалазина при поддерживающей терапии. По-видимому, здесь следует учитывать тяжесть предшествующей атаки и темпы регрессии воспаления.
Нередко в клинической практике в качестве первой линии терапии болезни Крона легкой и средней тяжести применяют метронидазол или ципрофлоксацин. Эти препараты способны устранить синдром «избыточного бактериального роста» и тем самым избежать неоправданно длительного приема аминосалицилатов. Однако при безуспешности лечения 5-АСК сегодня чаще прибегают к гормонам местного действия — будесониду (буденофальк) [5]. По аналогии с месалазином будесонид заключен в рН-зависимую оболочку, высвобождающую его в терминальном отделе подвздошной кишки и толстой кишке. Практически он лишен побочных явлений, характерных для глюкокортикоидов, так как превращается в неактивные метаболиты уже при первом прохождении через печень. Положительный эффект при назначении будесонида можно спрогнозировать в 50–60% случаев [6, 7, 8]. И хотя его рекомендуют применять в дозе 9 мг/сут при илеоцекальной локализации болезни Крона, его можно успешно использовать также при дистальном поражении, увеличив дозу до 15–18 мг/сут без опасений развития стойких нарушений функции надпочечников.
Согласно нашим данным, прием высоких доз будесонида повышает процент больных со снижением стимулированной секреции кортизола, но выраженность побочных явлений не сопоставима с системными стероидами [9]. Не отмечено развития синдрома Кушинга или снижения минеральной плотности костной ткани [10]. Применение топических стероидов доставляло минимальный дискомфорт и могло быть прервано в любой момент без симптомов надпочечниковой недостаточности. Как и системные стероиды, будесонид был не слишком эффективен в поддержании ремиссии болезни Крона и предупреждении рецидивов у оперированных больных. В силу этих причин после успешного курсового лечения в течение 8–12 нед препарат отменяют, оставляя больного без поддерживающей терапии, или переводят на длительный прием азатиоприна.
Энтеральное питание при болезни Крона демонстрирует эффективность, аналогичную буденофальку. Поскольку при нем не наблюдаются побочные явления, оно используется как для индукции ремиссии, так и в качестве поддерживающей терапии [11, 12]. К сожалению, больные применяют его нечасто. Как полагают, зондовое питание оказывает положительный эффект благодаря уменьшению антигенной нагрузки, улучшению репарации и изменениям в иммунном ответе и бактериальной популяции кишечника. Будут ли применяться полимерные или мономерные смеси, не столь важно. Терапию осуществляют чаще через назогастральный зонд непрерывно или интермиттирующе в ночные часы не менее 6 нед. Полностью исключается оральный прием натуральных пищевых продуктов за исключением воды. При поддержании ремиссии энтеральное питание проводят в ночные часы 5 дней в неделю или в интермиттирующем режиме — в дневные часы в течение 1 мес из 4. Больного обучают самостоятельному введению и извлечению зонда. Для работающих взрослых этот путь лечения малоприемлем, но его нужно рассматривать как перспективный метод терапии истощенных больных и детей с отставанием в физическом развитии.
Среднетяжелые формы болезни Крона, при которых нет реакции на лечение аминосалицилатами и будесонидом, подлежат терапии системными стероидами. Обычная доза преднизолона составляет 60 мг/сут. Ее сохраняют неизмененной в течение 2–4 нед, затем быстро снижают до 40 мг/сут и потом медленно, на 5 мг в неделю, сокращают до полной отмены.
Следует отметить, что комбинация с аминосалицилатами не повышает эффективности терапии и их назначение можно оправдать лишь при попытке перевода на поддерживающее лечение, когда доза преднизолона снижается до 20–30 мг/сут [13].
Если больной в течение месяца лечения оральными препаратами глюкокортикоидов не обнаруживает положительного эффекта, то следует говорить о гормональной резистентности и необходимости перевода на внутривенную стероидную терапию и иммунодепрессанты. Препаратами выбора служат азатиоприн или метотрексат. Анализ опыта применения азатиоприна при болезни Крона показывает, что этот иммуномодулятор позволяет в большинстве случаев среднетяжелой формы болезни Крона преодолеть гормональную устойчивость или зависимость, а также поддерживать ремиссию заболевания [14, 15]. Нужно учитывать, что действие препарата запаздывает и появляется не ранее 3 мес. Поэтому важно использовать адекватную дозу в течение по крайней мере 6 мес. Препарат сравнительно безопасен. Тем не менее у лиц с генетически низкой активностью тиопурин- метилтрансферазы возможно развитие тяжелой лейкопении и сепсиса [16]. Лечение азатиоприном у них противопоказано. К счастью, монозиготная низкая активность встречается в популяции редко: всего лишь в 0,3% случаев. Еще в 11,1% наблюдается гетерозиготная или промежуточная активность, требующая уменьшения дозы на 50%. Терапию азатиоприном продолжают 2–4 года и более.
Дозировка — 2,0–2,5 мг/кг/сут, прием однократный.
Однако если наблюдается гормональная зависимость и непереносимость азатиоприна или его эффект недостаточен, прибегают к назначению метотрексата. Это аналог дегидрофолиевой кислоты, который в низких дозах проявляет иммуномодулирующие свойства. Было показано, что метотрексат в дозе 25 мг 1 раз в неделю внутримышечно достаточно эффективен в индукции и поддержании ремиссии болезни Крона. Действует он быстрее — в течение 3–4 нед, но его противорецидивный эффект уступает азатиоприну [17, 18]. Побочные эффекты встречаются нечасто. Ограничивают применение метотрексата гепатотоксичность и риск развития при длительном применении фиброза печени, тератогенный эффект. Препарат может использоваться орально в виде таблеток 5 мг через день, но биопригодность энтерального метотрексата существенно варьирует.
Перед началом лечения метотрексатом следует провести тест на беременность, рентгенографию грудной клетки, общий анализ крови, функциональные печеночные тесты. Необходимы ежемесячные контрольные исследования.
Прекратить лечение следует при снижении числа лейкоцитов менее 3000, тромбоцитов менее 100 000 и повышении АЛТ в 3 раза от исходного уровня до нормализации показателей.
Иммуносупрессивная терапия чаще всего применяется и при развитии стероидной зависимости, когда больные воспалительными заболеваниями кишечника не могут снизить дозу глюкокортикоидов или наблюдаются обострения вскоре после прекращения лечения. Помимо этого, существует еще две возможности: применение щадящего интермиттирующего приема гормонов или перевод на топические стероиды. Интермиттирующий прием гормонов был позаимствован из педиатрической практики. Прием преднизолона 40 мг через день позволяет сдерживать активность процесса и не вызывает стойкого снижения функции надпочечников. Прекращение лечения в этих условиях может быть одномоментным без синдрома отмены, когда начинают действовать иммунодепрессанты. Перевод больного на топические стероиды также может позволить избежать опасных побочных явлений. Данные литературы свидетельствуют, что 2/3 гормонально зависимых больных могут снизить или снять системные стероиды. Нужно помнить, что будесонид в рекомендуемой дозе 9 мг/сут соответствует 30 мг преднизолона. Их назначают одновременно и лишь затем снижают системные стероиды до полной отмены.
Больные, госпитализированные по поводу тяжелой атаки болезни Крона, нуждаются в парентеральном питании, внутривенном возмещении жидкости и электролитов, антибиотиках и внутривенно вводимых глюкокортикоидах. Это гидрокортизон 400 мг в сутки внутримышечно или преднизолон 120 мг/сут внутривенно в течение 5–7 дней, и лишь затем больного переводят на оральный прием из расчета 1–1,5 мг/кг массы тела. При отсутствии эффекта в течение 2–4 нед констатируется гормональная резистентность. В этом случае возможно применение циклоспорина или инфликсимаба.
Циклоспорин — мощный иммунодепрессант с селективным действием на Т-лимфоцитарный иммунный ответ, ингибирующий транскрипцию и образование интерлейкина-2 и интерферон γ. Его непрерывная инфузия в дозе 2–4 мг/кг массы тела позволяет внести перелом в течение заболевания [19]. К сожалению, лечение циклоспорином ассоциировано с установленным риском побочных явлений: нарушение функции почек, гипертензия, гипертрихоз, тремор, парестезии и диспепсия. При лечении циклоспорином обязательно следует проводить мониторирование его концентрации в крови. Протокол применения циклоспорина предусматривает непрерывную внутривенную инфузию с поддержанием концентрации в крови 400–500 нг/мл в течение 7–10 дней с последующим переводом на оральный прием циклоспорина 8 мг/кг/сут в два приема [20]. Лечение продолжают 1–3 мес, одновременно с азатиоприном. При этом концентрация циклоспорина в крови должна находиться в пределах 150–300 нг/мл. Больному осуществляют контроль функции почек и печени, АД. Концентрация циклоспорина в крови определяется при внутривенном режиме каждые 2 дня, при оральном приеме — еженедельно, далее 1 раз в 2–4 нед с коррекцией дозы.
Таким образом, применение циклоспорина при болезни Крона оправдано при среднетяжелой и тяжелой атаке и гормональной резистентности. Для профилактики пневмоцистной инфекции необходимо применять триметоприм/сульфаметоксазол. Перед переводом на оральный прием следует присоединить азатиоприн. При этом контролируются АД, креатинин, электролиты, проводят печеночные тесты, анализ крови; исследуется концентрация циклоспорина в крови каждые 2 дня при парентеральном введении и 1 раз в 2–4 нед при оральном, поддерживаемый уровень — 300–500 нг/мл и 150–300 нг/мл, соответственно с корректировкой дозы. При повышении уровня трансаминаз на 30% и систолического давления более 150 мм рт. ст. необходимо снизить дозу циклоспорина на четверть.
«Последней точкой» в медикаментозной терапии рефрактерных форм болезни Крона является применение инфликсимаба (ремикейда). Это химерные моноклональные антитела к фактору некроза опухоли. Его основной механизм действия связан с нейтрализацией этого провоспалительного цитокина на клеточных мембранах и индукцией апоптоза активированных Т-клеток. Препарат вводят внутривенно в дозе 5 мг/кг в 250 мл хлористого натрия в течение 2 ч, повторяя инфузии, если это необходимо, каждые 8 нед. Следует продолжить лечение азатиоприном или метотрексатом. Премедикация внутривенно дифенгидрамина гидрохлоридом и солу-медролом, орально — ацетаминофеном. В период лечения требуется исключить латентный туберкулез, проводить анализ крови, биохимический анализ, печеночные тесты. Эффективность индукции ремиссии достигает 70% [21, 22, 23]. Поскольку препарат представляет собой мышиные антитела, проводят профилактическое лечение анафилаксии и реакций гиперчувствительности. Перед введением обязательно осуществляется рентгенография грудной клетки и туберкулиновая проба для исключения туберкулеза, реактивация которого часто встречается на фоне подавления фактора некроза опухоли. Высокая стоимость лечения препятствует широкому применению инфликсимаба в клинической практике.
Показаниями к применению инфликсимаба при болезни Крона служат:
Серьезной проблемой при болезни Крона являются перианальные проявления — язвы-трещины анального канала и свищи прямой кишки. Конечно, медикаментозная терапия в этом случае дает лишь временный эффект. После кратковременного закрытия наружного свищевого отверстия свищи рецидивируют и требуют хирургического лечения. Из лекарственных препаратов применяют метронидазол, азатиоприн, инфликсимаб или циклоспорин. Нужно отметить, что при необходимости продолжительного лечения метронидазолом возможны побочные эффекты в виде парестезий, которые сохраняются и после его отмены.
Лечебная стратегия при болезни Крона будет определяться и характером осложнений. При рефрактерном течении заболевания может возникнуть необходимость в хирургическом отключении пораженных отделов кишечника и их частичной резекции. К операции может побудить развитие токсической дилатации или массивное кровотечение, наружные тонкокишечные свищи, энтеро-везикальные, коло-гастральные или коло-дуоденальные свищи. При абсцедировании осуществляют дренирование гнойника и проксимальное отключение пораженной кишки с последующим (на втором этапе) ее удалением и ликвидацией стомы. Стриктуры с рецидивирующими симптомами кишечной непроходимости резецируются или подвергаются стриктуропластике. Все оперативные вмешательства при болезни Крона должны осуществляться максимально щадяще, так как у 60–70% больных возможен рецидив заболевания в проксимальном участке анастамоза. Лечение пациентов с болезнью Крона обязательно проводится гастроэнтерологами и хирургами.
Литература
В. Г. Румянцев, доктор медицинских наук
ДИАГНОСТИКА И ЛЕЧЕНИЕ болезни Крона и язвенного колита
Как провести дифференциальный диагноз болезни Крона, язвенного колита и синдрома раздраженной кишки? Какие исследования должен провести врач общей практики? Какие препараты следует использовать для лечения этих заболеваний? Рисунок 1. Во
Как провести дифференциальный диагноз болезни Крона, язвенного колита и синдрома раздраженной кишки?
Какие исследования должен провести врач общей практики?
Какие препараты следует использовать для лечения этих заболеваний?
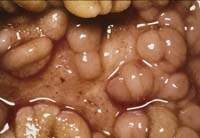 |
| Рисунок 1. Воспаленная стенка кишечника при болезни Крона. После Второй мировой войны заболеваемость ею во многих регионах резко возросла. |
Лечение воспалительных заболеваний кишечника (ВЗК), как правило, приносит хорошие результаты, хотя их хроническая природа время от времени неизбежно вызывает замешательство и разочарование как больных, так и врачей.
Сейчас все шире используются иммуносупрессоры, что сопровождается повышением частоты осложнений, и появляются новые виды лечения, поэтому представляется целесообразным, чтобы значительная часть таких больных получала терапию под контролем гастроэнтеролога.
Врач общей практики должен уметь распознавать, в каких случаях тяжелого колита требуется экстренная госпитализация, так как это может спасти жизнь больного.
Многие пациенты с ВЗК, особенно с легким течением заболевания, получают лечение исключительно у врача общей практики, однако часто наилучшим подходом представляется совместное ведение таких больных с участием специалистов гастроэнтерологической клиники.
Внедрение более активного лекарственного и хирургического лечения позволило снизить смертность при этих заболеваниях. Однако еще предстоит доказать, насколько оправдают первоначальные надежды новые препараты, основанные на лучшем понимании иммунологических медиаторов воспаления кишечника.
В понятие ВЗК обычно включаются язвенный колит (ЯК) и болезнь Крона (БК), хотя под этим термином иногда подразумеваются и такие менее известные заболевания, как коллагенозный колит и эозинофильный колит.
ЯК и БК — это болезни северных стран, и они более распространены среди городского населения [1]. Однако за последние десятилетия заболеваемость ими возросла в Японии и в Южной Европе — параллельно повышению жизненного уровня.
Влияние пола проявляется слабо: мужчины немного более предрасположены к ЯК, а женщины — к БК.
Наблюдается два пика заболеваемости: в возрасте 15–25 лет и 50–80 лет. У детей до 10 лет БК встречается редко, в то время как ЯК может наблюдаться в раннем младенческом возрасте. В Северной Европе приблизительные показатели заболеваемости ЯК и БК соответственно составляют 10 (распространенность 140) и 6 (распространенность 65) на 100 000 населения.
Эпидемиология ВЗК свидетельствует о том, что ЯК и БК являются отдельными патологическими состояниями с общим этиологическим фактором в виде обусловленной генетически, повышенной восприимчивости к некоему фактору окружающей среды. У родственников больного с ВЗК выше вероятность развития подобного заболевания (но не обязательно того же типа), и исследования монозиготных близнецов подтверждают существование генетического фактора.
В настоящее время в Оксфорде и в других центрах проводятся исследования по выявлению в геноме различных локусов, обусловливающих такую воприимчивость. Выдвигались гипотезы о роли многих этиологических факторов в развитии ВЗК (в том числе табачного дыма, газированных напитков, зубных паст, оральных контрацептивов, кори и M. paratuberculosis), однако ни одна из них не получила широкого признания.
Представляется, что при таких заболеваниях по какой-то причине утрачивается толерантность слизистой кишечника к множеству бактериальных и пищевых антигенов и развивается неконтролируемый воспалительный процесс.
Симптомы и данные клинического обследования
 |
| Рисунок 2. Язвенный колит. |
Проявления ЯК и БК отражают степень активности патологического процесса. При ЯК слизистая прямой и толстой кишки воспалена, покрыта поверхностными изъязвлениями, что вызывает боль в животе (нередко — левостороннюю), примеси крови и слизи в кале, диарею, часто сопровождаемую болями при дефекации и иногда — тенезмами.
Кроме того, часто наблюдаются общее недомогание, потеря аппетита и похудание. При пальпации весь живот может быть умеренно болезненным, ректальное исследование также нередко причиняет боли, при этом на перчатке остается кровь.
БК может вызывать колит и проявляться его симптомами (приблизительно в 30% случаев), но чаще она поражает дистальные отделы тонкого кишечника — либо в сочетании с колитом, либо без него.
В отличие от ЯК, БК способна поражать любой отдел желудочно-кишечного тракта — от рта до ануса, вызывая трансмуральное воспаление, ведущее к таким серьезным осложнениям, как стриктуры и свищи.
Если язвы заживают и оставляют после себя фиброзный стеноз, то появляются симптомы обструкции. Пациенты нередко указывают на определенное место, где временами возникают припухлость и боль. В правой подвздошной ямке может пальпироваться болезненное образование.
Абсцессы нередко приводят к формированию свищевых ходов между петлями кишечника или между кишкой и другими органами, такими как влагалище или мочевой пузырь. Состояние таких больных зачастую плачевное, так как они страдают от постоянных болей и системных симптомов, и заболевание у них течет более агрессивно. Часто наблюдаются анорексия, похудание и перемежающаяся лихорадка.
ВЗК обычно то обостряются, то затухают, с чередованием периодов ремиссии и рецидивов. Течение ЯК определяется, главным образом, распространенностью и тяжестью патологического процесса за первый год после постановки диагноза. У больных, у которых пять лет наблюдается слабовыраженный перемежающийся проктит, скорее всего, данное заболевание и дальше будет протекать подобным же образом.
И наоборот, риск колостомии наиболее высок в первый год, когда больные еще не успевают свыкнуться с мыслью, что у них ЯК, и тем большим шоком для них становится илеостомия.
Прогноз ЯК в настоящее время очень хороший. В недалеком прошлом смертность составляла 55 % за 15 лет, в настоящее же время за счет активного современного лечения, как медикаментозного, так и хирургического, этот показатель лишь немного превышает смертность в общей популяции. Однако в возрастной группе старше 60 лет прогноз менее благоприятен.
БК течет более тяжело и непредсказуемо, тем не менее соблюдается верным правило, что у большинства пациентов тип и тяжесть заболевания остаются такими же, как и при постановке диагноза.
При развитии фиброзных стриктур течение патологического процесса чаще доброкачественное, а при формировании абсцессов и свищей наблюдается тенденция к большей его агрессивности. У 1/2-2/3 больных с БК в конце концов возникает необходимость хирургического лечения, при этом частота повторных операций достигает 50%. Около 6% пациентов с БК погибают непосредственно от осложнений данной болезни [2].
Дифференциальная диагностика и методы исследования
У больных, поступающих с типичными проявлениями ВЗК, прежде всего следует исключать энтероколит инфекционной природы. Необходимо исследовать кал на наличие возбудителей родов Salmonella, Shigella, Campylobacter и Yersinia, а также на яйца глистов, цисты и паразиты. Псевдомембранозный колит, вызываемый Clostridium difficile, исключается тестом кала на токсин этого возбудителя.
Тем не менее ВЗК может сосуществовать с кишечными инфекциями и даже провоцироваться ими, поэтому, если симптомы не купируются за две недели, необходимы дальнейшие исследования.
Иногда за ВЗК, особенно за БК можно принять ишемический колит либо острый или хронический лучевой колит. Лимфома, туберкулез кишечника и рак также входят в дифференциально-диагностический ряд.
У многих пациентов с синдромом раздраженной кишки (СРК) в конце концов приходится выполнять колоноскопию для исключения ВЗК — у этих двух патологических состояний имеются некоторые общие признаки. Конечно, примесь крови в кале не характерна для СРК. Другой, полезный для дифферециации признак — это наличие ночных симптомов, которые при СРК встречаются очень редко.
Ректороманоскопию и биопсию задней стенки прямой кишки необходимо проводить как можно раньше (в идеале — при первом обращении больного к врачу общей практики), так как в этом случае эффективное лечение может быть начато своевременно. Большинство пациентов, напуганных своим заболеванием и встревоженных кровотечением из прямой кишки, приходится успокаивать и убеждать в необходимости тщательного обследования, несмотря на то, что некоторые из применяемых диагностических методик крайне непривлекательны. Анализы крови важны для исключения анемии и для слежения за развитием заболевания, но они не способны существенно помочь в постановке самого диагноза. Тем не менее при болях в животе и поносе патологические изменения в этом анализе могут с большей вероятностью указывать на ВЗК, а не на СРК. Вполне достаточно провести общий анализ крови, определить СОЭ или С-реактивный белок, электролиты и показатели функции печени.
При ЯК распространенность и тяжесть заболевания наиболее точно оцениваются при колоноскопии с биопсиями, которые берут для гистологического исследования из каждого отдела толстой кишки. Илиоколоноскопия также является хорошим методом диагностики БК и позволяет подтвердить этот диагноз гистологически; это единственный способ выявления на ранней стадии поражения подвздошной или толстой кишки при этом заболевании. Рентгенологическое исследование с приемом внутрь сульфата бария в динамике помогает выявлять стриктуры тонкого кишечника и свищевые ходы при БК. Для выявления поражения толстой кишки все еще используется иригоскопия, но этот метод менее чувствителен, чем колоноскопия, особенно при слабо выраженном заболевании. Сканирование с использованием лейкоцитов, меченых технецием, — информативный метод оценки активности патологического процесса при динамическом наблюдении.
Отличить ЯК от БК не всегда просто. Их проявления по ряду признаков совпадают, поэтому БК, ограниченная прямой и сигмовидной кишкой, может напоминать ЯК. Иногда гистологическое исследование не позволяет поставить окончательный диагноз, и приблизительно в 10-15% случаев диагноз остается неуточненным, по крайней мере на какое-то время. Во многих из таких случаев при последующем наблюдении оказывается, что у больного БК.
Лечение
Учитывая вышесказанное, ситуацию облегчает то, что лечение ЯК и БК очень похоже, но в то же время этот факт может просто отражать ограниченность наших средств борьбы с этими заболеваниями.
Возможно, следующее поколение лекарственных препаратов позволит более дифференцированно подходить к лечению этих двух заболеваний.
Цель терапии при ВЗК состоит в облегчении симптомов, в индукции ремиссии и предотвращении рецидивов. В настоящее время медикаментозное лечение назначается по ступенчатой схеме.
Сульфасалазин и 5-аминосалицилаты (5-АСА)
Это противовоспалительные препараты, которые используются для лечения ВЗК слабой или умеренной активности, но более широкое распространение они нашли для поддержания ремиссии.
Они оказывают разностороннее действие на иммунную систему, в частности подавляют воспаление — как на поверхности эпителиальных клеток, так и на уровне метаболизма внутри них.
Сульфасалазин был впервые применен 50 лет назад, и он позволяет достичь ремиссию у 35-80% больных. При его использовании часто (у 20% пациентов) наблюдаются побочные эффекты, главным образом тошнота, рвота, головные боли и потеря аппетита, но этот препарат весьма дешев.
Нет нужды использовать новые препараты 5-АСА у остальных 80% больных, у которых при применении сульфасалазина не возникает существенных побочных действий. Исключение составляют, пожалуй, только молодые мужчины, так как сульфасалазин ухyдшает показатели спермограммы.
Сульфасалазин под действием бактерий расщепляется на сульфапиридин (который обусловливает большинство побочных действий) и активный компонент 5-АСА (месалазин — mesalazine), и поэтому высвобождается в толстой кишке.
Асакол (asacol) — заключенная в особую оболочку лекарственная форма месалазина, которая высвобождается при рН>7, и олсалазин (olsalazine) — димерная форма 5-АСА, расщепляемая бактериями, также действуют в дистальных отделах кишечного тракта.
Пентаса (pentasa) — микрогранулярная лекарственная форма месалазина — высвобождается на протяжении тонкого кишечника и толстой кишки; поэтому она более эффективна при БК с поражением подвздошной кишки. На практике пентаса может оказаться также наилучшим средством при ЯК с диареей, поскольку такие больные нередко отмечают выделение с калом неизмененных таблеток асакола.
Балсалазид (balsalazide) — другое производное 5-АСА, которое оказалось эффективным при остром (умеренно тяжелом или тяжелом) ЯК и переносится лучше, чем месалазин [3]. Какой бы препарат ни выбрать, весь накопленный опыт показывает, что для подавления активного заболевания требуются значительные дозы (а именно 3,2-4,8 г в сутки).
Ректальные препараты месалазина дороги, но играют значительную роль в лечении упорного проктоколита. Наконец, препараты 5-АСА не лишены побочных эффектов: иногда они усиливают боль в животе и диарею; кроме того, в литературе имеется ряд сообщений о возникновении миокардита, нейропатии, панкреатита и нефротоксичности.
Кортикостероиды
При ЯК и БК кортикостероиды позволяют достичь ремиссии, однако они менее эффективны в ее поддержании.
При умеренно выраженном заболевании применяется преднизолон в дозах 30-40 мг, которые затем при положительном эффекте постепенно снижаются примерно до 10 мг. Затем еще более осторожно производится отмена этого препарата.
Длительная терапия кортикостероидами нежелательна, особенно у молодых пациентов. Это объясняется известными их системными эффектами, но эти недостатки могут быть в некоторой степени преодолены с помощью местно действующих препаратов при поражении дистальных отделов кишечника.
Другим способом ограничения системной токсичности является применение будесонида (budesonide), преимущество которого заключается в высоком сродстве к глюкокортикоидным рецепторам и в расщеплении значительного его количества при первом же прохождении через печень. Он выпускается в виде таблеток для постепенного высвобождения в подвздошной и слепой кишке.
Иммуносупрессоры
Азатиоприн (azathioprine) и в США — 6-меркаптопурин очень эффективны при хронических активных ВЗК, при которых не достигается ремиссии с помощью кортикостероидов, или при частых рецидивах.
Однако до наступления эффекта проходит значительное время (в среднем 12 недель), и примерно у 10% больных лечение приходится прекращать из-за таких побочных проявлений, как тошнота или рвота, панкреатит и угнетение кроветворения.
Имеется также повышенный риск инфекции (но не выше, чем при лечении стероидами) и небольшая вероятность развития риска новообразований.
Тем не менее азатиоприн в настоящее время все шире применяется для поддерживающей терапии при БК. В исследовании были получены обнадеживающие результаты: в группе, получавшей этот препарат, частота ремиссии составила 42%, а в группе, принимавшей плацебо, — всего 7%. Однако для такого эффекта требуются достаточные дозы (2 мг/кг в сутки). Преимущество применения циклоспорина состоит в быстром наступлении эффекта. Поэтому он используется по следующим показаниям: как средство быстрой помощи при острых, тяжелых формах БК и ЯК, при отсутствии облегчения от высоких доз кортикостероидов. И все же нефротоксичность этого препарата ограничивает его использование в других ситуациях.
В настоящее время несколько новых методик лечения проходят различные фазы клинических испытаний. Эти методики заключаются в применении моноклональных антител против отдельных цитокинов (таких, как IL-12, TNF-α и против рекомбинантных цитокинов (IL-10). Предварительные результаты показывают, что действие антител против TNF-α при БК может привести к достижению ремиссии длительностью несколько месяцев. Однако их применение ограничено необходимостью вводить препарат внутривенно и его высокой стоимостью. Талидомид — сильный ингибитор TNF-α — успешно применялся в лечении ВЗК. В настоящее время начинаются клинические испытания его новых аналогов, которые, как сообщается, не оказывают такого тяжелого действия, характерного для талидомида, как токсичность в отношении плода.
Другие подходы к лечению
Некоторые гастроэнтерологи в качестве препаратов первой линии лечения БК используют метронидазол и ципрофлоксацин. Часто достигаются ремиссии, но рецидивы наступают раньше. Питание элементными смесями оказалось успешным при ВЗК у детей, оно позволяет достигать ремиссии с той же частотой, что и при лечении кортикостероидами. Кембриджская исследовательская группа недавно сообщила о своих предварительных результатах, свидетельствующих об эффективности лечения БК с помощью элементных смесей. При этом в рацион постепенно вводят отдельные виды пищи, пока не обнаруживается тот продукт, который вызывает обострение заболевания. По некоторым данным, у ряда больных этим методом удалось добиться излечения. К сожалению, исключающие диеты редко приносят пользу при ВЗК, кроме тех немногих случаев, когда диета без молока и молочных продуктов может помочь при ЯК.
Важно обращать внимание на образ жизни больного. Очень трудно добиться того, чтобы у него стало меньше стрессов, но следует помнить, что стресс может играть значительную роль в развитии рецидивов как ЯК, так и БК. Представляется, что курение обладает защитным действием при ЯК, однако оно значительно ухудшает прогноз при БК, поэтому при этом заболевании больным надо настоятельно советовать бросить курить. Нестероидные противовоспалительные препараты часто вызывают рецидивы, и по возможности их следует избегать.
Хирургическое лечение
Оперативное вмешательство показано при ЯК в тех случаях, когда колит носит молниеносный характер или если при длительном течении заболевания ремиссия не достигается, несмотря на применение лучших лекарственных средств. При БК, когда развиваются стеноз и обструкция, иногда приходится проводить стриктуропластику или резекцию. При этом заболевании хирургическое лечение может также заключаться в дренировании абсцессов или в наложении анастомозов в обход воспалительных масс или свищей.
Когда необходима госпитализация
Острый, тяжелый колит является показанием к немедленной госпитализации, к постельному режиму и к внутривенному введению кортикостероидов. Это означает, что госпитализировать следует любого больного с диагнозом язвенного колита, проявляющегося частым кровавым поносом (6 или более раз в день) и лихорадкой (более 37°С ) или тахикардией (более 90 в минуту). Анемия (гемоглобин менее 100 г/л), СОЭ более 30 мм/ч или альбумин менее 35 г/л считаются ценными дополнительными показателями тяжести приступа.
При умеренно выраженном заболевании лечение должно заключаться в оральном приеме кортикостероидов. Таких больных необходимо неотложно направлять в поликлинику при больнице. Легкие случаи следует лечить препаратами 5-АСА и/или ректальными препаратами стероидов (или ректальными формами 5-АСА).
В большинстве гастроэнтерологических клиник охотно консультируют также и легкие случаи, последующее же длительное наблюдение обычно ложится на плечи врачей общей практики. БК, кроме самых слабовыраженных ее форм, в идеале необходимо лечить в клинике, где имеется гастроэнтерологическая и хирургическая служба.
Литература
1. Shivananda S., Lennard-Jones J., Logan R., Fear N., Price A., Carpenter L., van Blankenstein M. Incidence of inflammatory bowel disease across Europe: is there a difference between north and south Results of the European Collaborative Study of Inflammatory Bowel Disease (EC-IBD). Gut, 1996; 39 (5): 690-697.
2. Inflammatory Bowel Disease, Allan, RN et al (eds). London: Churchill Livingstone, 1997.
3. Green J. R., Lobo A. J., Holdsworth C. D., Leicester R. J., Gibson J. A., Kerr G. D., Hodgson H. J., Parkins K. J. and Taylor M. D. Balsalazide is more effective and better tolerated than mesalamine in the treatment of acute ulcerative colitis. The Abacus Investigator Group. Gastroenterology 1998; 114 (1): 15–22.
Обратите внимание!
Что сказать больному?
Больные с язвенным колитом
Пациенты с болезнью Крона
Очень важно, чтобы мы не теряли вас из поля зрения. Даже если проявления болезни вас сильно не беспокоят, вам нужно будет продолжать регулярно посещать врача.

