болезнь паркинсона с какого возраста начинается
Болезнь Паркинсона. Симптомы и признаки у молодых
В 10-20% случаев болезнь Паркинсона неврологи Юсуповской больницы диагностируют у молодых пациентов в возрасте от 20 до 40 лет. У 80% больных моложе 20 лет встречаются наследственные формы заболевания. Сразу следует отметить, относительно благоприятный прогноз молодых больных с идиопатическим паркинсонизмом, в данном случае он называется ювенильным. Это можно сказать доброкачественное заболевание полностью соответствует классическим диагностическим критериям болезни Паркинсона, но отличается рядом характерных признаков: к примеру, чаще встречается двусторонний дебют болезни, в дебюте болезни нередко наблюдается спонтанная фокальная мышечная дистония, отсутствует тремор покоя и целый комплекс немоторных симптомов, характерных для классической болезни Паркинсона. Секрет относительно благополучного течения заключается в отсутствии в поражённых клетках чёрной субстанции эозинофильных телец Леви, которые при болезни Пакинсона встречаются не только в головном и спинном мозге, но и далеко за пределами центральной нервной системы и даже вне нервной системы. Тельца Леви напрямую связаны с наличием патологии тканей.
Диагностика и лечение болезни Паркинсона
Истинную болезнь Паркинсона можно диагностировать по одному внешнему виду пациента. Каждый человек имеет свою неповторимую пластику движений и походки, но все паркинсоники двигаются одинаково.
Ведение больных с ювенильным паркинсонизмом позволяет обходиться без леводопа-содержащих препаратов в течение нескольких десятилетий, но, к сожалению, при её назначении, особенно неоправданно раннем, моторные флуктуации и дискинезии у таких больных развиваются чрезвычайно рано.
У молодых людей при нерациональной терапии значительно чаще развиваются лекарственные дискинезии, тяжёлые моторные флюктуации. Прогноз в отношении когнитивных функций и ожидаемой продолжительности жизни у них лучше, чем у пожилых пациентов и лиц престарелого возраста.
Неврологи Юсуповской больницы применяют те же критерии, подтверждающие диагноз болезнь Паркинсона у лиц молодого возраста, как и у более старших возрастных групп.
Этапы диагностики паркинсонизма
Согласно диагностическим критериям БП (UK Parkinson’s Disease Society Brain Bank, 1992), клиническая диагностика БП проводится в три этапа:
Этап 1. Диагностика синдрома паркинсонизма
Гипокинезия и наличие, по меньшей мере, одного из следующих симптомов:
мышечная ригидность; тремор покоя 4-6 Гц; постуральная неустойчивость, не связанная с первичными зрительными, проприоцептивными, вестибулярными и мозжечковыми нарушениями;
Наличие в анамнезе повторных инсультов со ступенеобразным прогрессированием симптомов паркинсонизма, повторных черепно-мозговых травм, достоверного энцефалита; лечение препаратами, способными вызвать паркинсонизм; окулогирные кризы; наличие симптомов поражения мозжечка; раннее появление выраженной вегетативной недостаточности; длительная ремиссия; супрануклеарный паралич взора; семейный анамнез паркинсонизма (более 1 родственника с аналогичным заболеванием); раннее появление выраженной деменции; симптом Бабинского; наличие на МРТ признаков церебральной опухоли или открытой (сообщающейся) гидроцефалии; отсутствие положительной реакции на высокие дозы леводопы; контакт с токсическими веществами, вызывающими паркинсонизм;
Необходимо наличие не менее 3 признаков из следующих: тремора покоя, одностороннего начала заболевания, постоянной асимметрии с более выраженными симптомами на стороне тела, с которой началось заболевание, прогрессирующего течения болезни, хорошей реакции на лечение леводопой, сохранения эффекта терапии в течение 5 лет и более, выраженной дискинезии, индуцированной леводопой, длительного течения заболевания (10 лет и более).
Конечно, семейный анамнез крайне важен для постановки ювенильного паркинсонизма и конечно его следует отнести к критериям, подтверждающим диагноз, тремор покоя лучше заменить фокальной мышечной дистонией. Для ювенильного паркинсонизма не характерны деменция и одностороннее начало. Для подтверждения диагноза идиопатический паркинсонизм, включающий условно три формы: ювенильный, паркинсонизм с ранним началом и болезнь Паркинсона, применяют инновационные методы исследования, которые выполняют на современной аппаратуре. Используют методы функциональной нейровизуализации (позитронно-эмиссионную томографию, однофотонную эмиссионную компьютерную томографию, протонную магнитно-резонансную спектроскопию).
Лечение болезни Паркинсона в Юсуповской больницы
Для исключения вторичного паркинсонизма выполняют рентгеновскую компьютерную и магнитно-резонансную томографию. Проводят транскраниальное ультразвуковое сканирование головного мозга, электроэнцефалографию, электромиографию и электронейромиографию, транскраниальную магнитную стимуляцию. Лаборанты определяют маркеры болезни Паркинсона.
Врачи Юсуповской больницы применяют современные методы лечения оригинальными препаратами, которые чрезвычайно эффективные и обладают минимальным спектром побочных эффектов. Неврологи придерживаются следующих принципов терапии болезни Паркинсона у молодых людей:
Лечение начинают с нейропротекторных препаратов. Вначале применяют монотерапию, а при прогрессировании заболевания и снижения эффективности препаратов переходят к использованию нескольких препаратов. Проводят симптоматическое лечение, задачей которого является не только восстановление дофаминовой недостаточности, но и стабильная стимуляция дофаминовых рецепторов, максимально приближенная к естественным условиям.
Дефицит дофамина восстанавливают следующими путями:
Последнюю группу лекарственных средств назначают только совместно с левопадосодержащими препаратами. Для подавления избыточной холинэргической активности используют холинолитики, а активность глутамергической системы снижают препаратами амантадина.
При быстром прогрессировании заболевания и неадекватном ответе на проводимую противопаркинсоническую терапию врачи Юсуповской больницы предлагают пациентам выполнить в клиниках-партнёрах стереотаксическое нейрохирургическое вмешательство, направленное на деструкцию субталамических ядер, бледного шара или вентеролатеральных ядер таламуса. В последнее время широко используется стимуляция вышеуказанных структур имплантированными в головной мозг электродами, которые соединены с программируемым генератором импульсов.
Рациональное комплексное лечение болезни Паркинсона в клиники неврологии значительно улучшает качество жизни пациентов и позволяет в течение многих лет сохранять достаточную социально-бытовую активность. Получить консультацию невролога, имеющего опыт лечения болезни пациентов молодого возраста, страдающих болезнью Паркинсона, можно, позвонив по телефону Юсуповской больницы.
Что такое болезнь Паркинсона? Причины возникновения, диагностику и методы лечения разберем в статье доктора Полякова Т. А., невролога со стажем в 12 лет.
Определение болезни. Причины заболевания
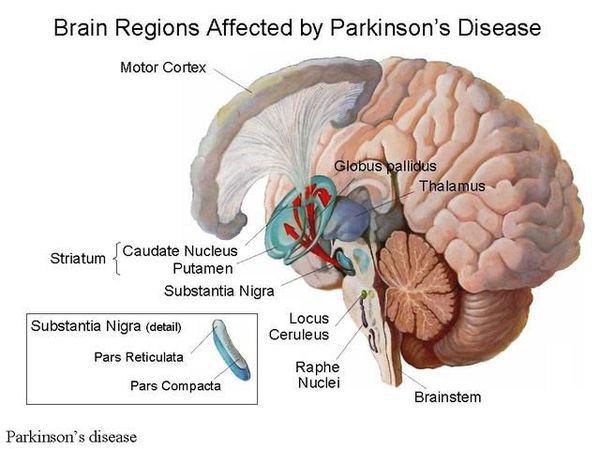
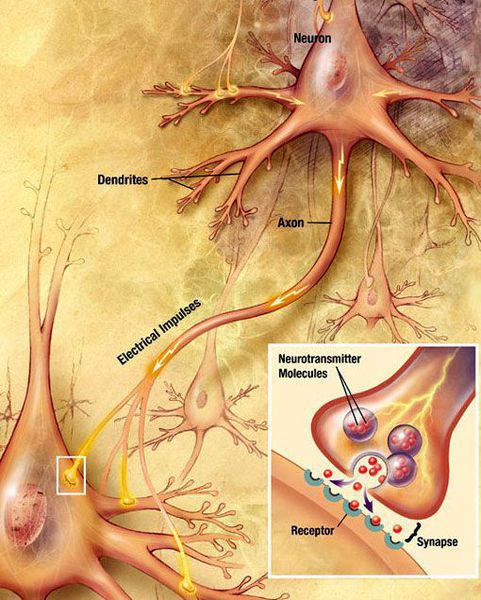
Болезнь Паркинсона — это одно из самых распространенных нейродегенеративных заболеваний, поражающее преимущественно дофамин-продуцирующие (дофаминергические) нейроны в определенной области мозга, называемой чёрной субстанцией с накоплением в клетках белка альфа-синуклеина и особых внутриклеточных включений (телец Леви). Это заболевание — самая частая причина синдрома паркинсонизма (80% всех случаев). Распространенность болезни Паркинсона составляет около 140 (120-180) случаев на 100 000 населения. [1] Заболевание чаще всего проявляет себя после 50 лет, однако нередки случаи дебюта болезни и в более раннем возрасте (с 16 лет). Мужчины страдают немного чаще женщин.
Причина остается в значительной степени неизвестной. Предполагается, что на возникновение заболевания влияют генетические факторы, внешняя среда (возможное воздействие различных токсинов), процессы старения. Генетические факторы имеют доминирующее значение при раннем развитии болезни Паркинсона. Молодые пациенты с этим заболеванием и с семейной историей болезни с большей вероятностью переносят гены, связанные с болезнью Паркинсона, такие, как SNCA, PARK2, PINK1 и LRRK2. В одном из последних исследований показано, что 65% людей с ранним началом болезни Паркинсона в возрасте до 20 лет и 32% людей с началом от 20 до 30 лет имели генетическую мутацию, которая, как полагают, увеличивает риск развития болезни Паркинсона. [2]
Симптомы болезни Паркинсона
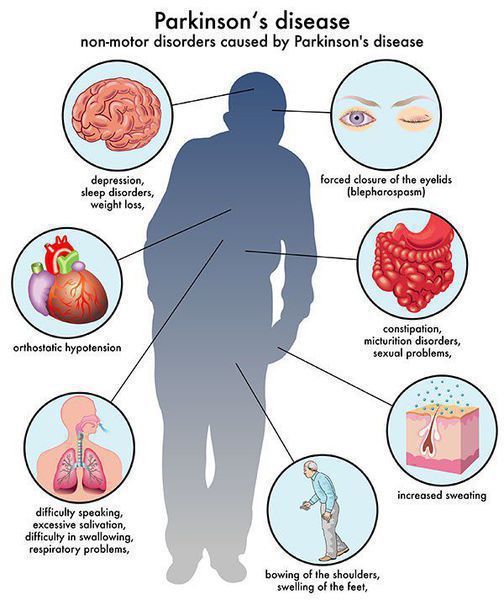
Многие симптомы болезни Паркинсона не связаны с движением. Немоторные («невидимые симптомы») болезни Паркинсона распространены и могут влиять на повседневную жизнь больше, чем более очевидные трудности с движением. Они могут включать:
В начале заболевания нередко ставится неверный диагноз — плечелопаточный периартрит, проявляющийся болью и напряжением в мышцах руки и спины.
Синдром паркинсонизма является основным клиническим проявлением болезни Паркинсона, его симптомы: [1]
Вначале симптомы возникают только с одной стороны тела, но постепенно приобретают двусторонний характер. Симптомы остаются выраженными на той стороне, где возникли в начале заболевания. Симптомы на другой стороне тела часто не становятся такими же тяжелыми, как симптомы на начальной стороне. Движения становятся все более замедленными (основной симптом паркинсонизма). Симптомы заболевания колеблются в течения дня и зависят от многих факторов.
Патогенез болезни Паркинсона
Болезнь Паркинсона относится к группе синуклеинопатий, так как избыточное накопление в нейронах альфа-синуклеина приводит к их гибели. Повышенный уровень альфа-синуклеина может быть следствием нарушения внутриклеточной системы клиренса белков, осуществляемого лизосомамии и протеосомами. У пациентов обнаружено нарушение функционирования указанной системы, среди причин которого указывают старение, окислительный стресс, действие воспаления, токсины окружающей среды. Клетки гибнут предположительно из-за активации генетически запрограмированного механизма (апоптоза). [4]
Классификация и стадии развития болезни Паркинсона
Болезнь Паркинсона классифицируется по форме, стадии и темпу прогрессирования заболевания.
В зависимости от преобладания в клинической картине того или иного симптома выделяют следующие формы: [1]
1. Смешанная (акинетико-ригидная-дрожательная) форма характеризуется наличием всех трёх основных симптомов в разном соотношении.
2. Акинетико-ригидная форма характеризуется выраженными признаками гипокинезии и ригидности, к которым обычно рано присоединяются нарушения ходьбы и постуральная неустойчивость, при этом тремор покоя отсутствует или выражен минимально.
3. Дрожательная форма характеризуется доминированием в клинической картине тремора покоя, признаки гипокинезии уходят на второй план.
Для характеристики стадий Болезни Паркинсона используется шкала Хен–Яра, 1967:
Выделяют три варианта темпа прогрессирования заболевания:
Осложнения болезни Паркинсона
Болезнь Паркинсона — не смертельное заболевание. Человек умирает с ним, а не от него. Однако поскольку симптомы ухудшаются, они могут вызвать инциденты, которые приводят к смерти. Например, в сложных случаях затруднение глотания может привести к тому, что пациенты начнут аспирировать пищу в легкие, что приведет к пневмонии или другим легочным осложнениям. Потеря равновесия может привести к падению, которое, в свою очередь, может привести к серьезным травмам или смерти. Серьезность этих инцидентов во многом зависит от возраста пациента, общего состояния здоровья и стадии заболевания.
На более поздних стадиях заболевания проявляются более выраженные симптомы болезни Паркинсона: дискинезия (непроизвольные движения или подергивание частей тела, которые могут возникнуть в результате длительного использования леводопы, застывания (внезапное отсутствие возможности двигаться) или семенящая походка (короткие, почти бегущие шаги, которые как будто ускоряются сами по себе).
Следует помнить, что болезнь Паркинсона очень индивидуальна по своему течению и у каждого протекает по своему сценарию.
Диагностика болезни Паркинсона
Паркинсонизм относится к числу тех расстройств, которые можно диагностировать на расстоянии, особенно при развёрнутой картине заболевания. Однако диагностировать болезнь Паркинсона на ранней стадии сложно. Ранняя и точная диагностика заболевания очень важна для разработки лучших стратегий лечения и поддержания высокого качества жизни как можно дольше. В практике возможна недооценка или переоценка болезни Паркинсона. Невролог, специализирующийся на расстройствах движения сможет поставить наиболее точный диагноз. Первоначальная оценка проводится на основе анамнеза, неврологического обследования с использованием специальных тестов для оценки симптомов заболевания. Неврологическое обследование включает в себя оценку координации, ходьбы и мелких моторных задач, оценку нейропсихологического статуса.
Практика получения второго мнения в значительной степени зависит от личного выбора пациента. Но имейте в виду, что болезнь Паркинсона часто трудно диагностировать точно, особенно когда симптомы незначительно выражены. Простейшего диагностического теста нет, и примерно 25% диагнозов болезни Паркинсона неверны. Болезнь Паркинсона начинается с мало видимых симптомов, поэтому многие врачи, которые не обучены в сфере двигательных расстройств, не могут поставить точный диагноз. На самом деле даже лучшие неврологи могут ошибаться. Если врач не имеет особого опыта в этой области, то необходимо консультироваться со специалистом по расстройствам движения. Хороший невролог поймет ваше желание подтвердить диагноз. Второе мнение может помочь принять своевременно правильные решения относительно диагноза и терапии.
Лечение болезни Паркинсона
Несмотря на то, что излечения болезни Паркинсона не существует, есть множество методов, которые могут позволить вести полноценную и продуктивную жизнь на многие годы вперед. Многие симптомы могут облегчаться лекарствами, хотя со временем они могут утратить свою эффективность и вызвать нежелательные побочные эффекты (например, непроизвольные движения, известные как дискинезия).
Существует несколько методов лечения, замедляющих появление моторных симптомов и улучшающих двигательные функции. Все эти методы лечения предназначены для увеличения количества дофамина в головном мозге либо путем его замещения, либо продления эффекта дофамина путем ингибирования его распада. Исследования показали, что терапия на ранней стадии может задержать развитие двигательных симптомов, тем самым улучшая качество жизни. [5]
На характер и эффективность лечения влияет ряд факторов:
Задача терапии при болезни Паркинсона — восстановить нарушенные двигательные функции и поддержать оптимальную мобильность в течение максимально длительного периода времени, сведя к минимуму риск побочных действий препаратов. [1]
Существуют также хирургические вмешательства, такие, как глубокая стимуляция мозга, подразумевающая имплантацию электродов в мозг. Из-за рисков, присущих этому типу лечения, большинство пациентов исключают данный метод лечения до тех пор, пока лекарства, которые они принимают, больше не дают им значимого облегчения. Обычно этот метод лечения проводится у пациентов с длительностью заболевания от четырех лет, получающих эффект от лекарств, но имеющих моторные осложнения, такие, как: значительное «отключение» (периоды, когда лекарство плохо работает и симптомы возвращаются) и/или дискинезии (неконтролируемые, непроизвольные движения). Глубокая стимуляция мозга лучше всего работает в отношении таких симптомов, как: скованность, медлительность и тремор, не работает с целью коррекции устойчивости, застывания при ходьбе и немоторных симптомах. Данное лечение может даже усугубить проблемы с памятью, поэтому хирургия не рекомендуется для людей с когнитивными расстройствами. [6]
Различные новые способы введения леводопы открывают дополнительные возможности терапии. Сегодня используется интестинальный (кишечный) дуодопа-гель, который уменьшает ежедневные периоды «выключения» и дискинезию у пациентов с прогрессирующей болезнью Паркинсона благодаря постоянному неимпульсному режиму введения препарата. [7]
Исследуется альтернативный подход, использование допаминовых продуцирующих клеток, полученных из стволовых клеток. Хотя терапия стволовыми клетками имеет большой потенциал, требуется больше исследований, прежде чем такие клетки могут стать инструментом в лечении болезни Паркинсона. [8] [9]
По мере прогрессирования болезни Паркинсона возможности хранения и буферизации дофамина в мозге становятся все более скомпрометированными, сужая терапевтическое окно для терапии и приводя к колебаниям двигательной системы человека. Апоморфин в виде помпы доставляет подкожную инфузию в течение дня для лечения флуктуаций (феномены «ON-OFF») у пациентов с болезнью Паркинсона, которые недостаточно контролируются пероральным антипаркинсоническими препаратами. Эта система используется постоянно, чтобы обеспечить мозг непрерывной стимуляцией.
Прогноз. Профилактика
Болезнь Паркинсона уникальна для каждого человека, никто не может предсказать, какие симптомы появятся и когда именно. Существуют общее сходство картины прогрессирования болезни, но нет никакой гарантии, что то, что наблюдается у одного, будет у всех с аналогичным диагнозом. Некоторые люди оказываются в инвалидных колясках; другие все еще участвуют в марафонах. Некоторые не могут застегнуть ожерелье, в то время как другие делают ожерелья вручную.
Пациент может сделать всё, чтобы активно повлиять на течение болезни Паркинсона и, по крайней мере, на одну очень вескую причину: ухудшение симптомов часто значительно медленнее у тех, кто проявляет позитивную и активную позицию по отношению к своему состоянию, чем те, кто этого не делает. В первую очередь рекомендуется найти врача, которому доверит пациент, и который будет сотрудничать по развивающемуся плану лечения. Снижение стресса обязательно — стресс ухудшает каждый симптом болезни Паркинсона. Рекомендуются занятия образовательного направления: рисование, пение, чтение стихов, рукоделие, изучение языков, путешествия, работа в коллективе, занятия общественной деятельностью.
К сожалению, даже если адекватно подобрать медикаментозную терапию, это не гарантирует того, что клетки перестанут гибнуть при болезни Паркинсона. Терапия должна быть направлена на создание благоприятных условий для двигательной активности с учётом индивидуальных особенностей клинической картины заболевания. Как показывают результаты многочисленных исследований, профессиональная двигательная реабилитация является необходимым условием для замедления прогрессирования заболевания и улучшения его прогноза. На сегодняшний день по данным клинических исследований показана эффективность реабилитационной программы по протоколам LSVT LOUD, LSVT BIG, теоретическая основа которых сводится к развитию нейропластичности вещества мозга. Она направлена на коррекцию дрожания, ходьбы, постуры, равновесия, мышечного тонуса и речи. [10]
Реабилитационные методики должны быть направленные не только на поддержание сохранившихся двигательных способностей, но и выработку новых навыков, которые бы помогали человеку с болезнью Паркинсона преодолевать ограниченность его физических возможностей, чему способствует программа танцевально-двигательной терапии при болезни Паркинсона, работающая более чем в 100 сообществах по всему миру, включая Россию. Танцевальная терапия позволяет частично решить конкретные проблемы болезни Паркинсона: потеря равновесия, ухудшение координации, шаркающая походка, тремор, застывания, социальная изоляция, депрессия и повышенный уровень тревожности.
Согласно американскому исследованию с участием 52 больных болезнью Паркинсона, регулярная практика аргентинского танца уменьшает симптомы болезни, улучшает баланс и улучшает выполнение сложных движений при болезни Паркинсона. [11]
Возрастные особенности болезни Паркинсона
Болезнь Паркинсона является дегенеративным заболеванием, поражающим нервную систему. При данной патологии происходит гибель нейронов, вырабатывающих дофамин. Это приводит к развитию тремора конечностей, расстройству координации и непроизвольным сокращениям мышц. Точные причины расстройства до конца не установлены, известны лишь отдельные факторы, способствующие развитию патологии. Традиционно паркинсонизм считают недугом пожилых, однако патология может поразить и людей молодого возраста, и даже детей. Кроме того, болезнь Паркинсона и возраст пациента взаимосвязаны: от того, сколько лет человеку, будут зависеть проявления заболевания, его течение и даже лечение.
Развитие заболевания у пожилых людей
Проявления патологии
Признаки болезни Паркинсона в пожилом возрасте являются классическими для данного расстройства. Начальные симптомы могут появиться задолго до развития самого недуга. К таким проявлениям относятся:
Пациент может достаточно долго не заострять внимание на подобных симптомах, считая их нормой для своего возраста. Однако, спустя несколько лет, болезнь Паркинсона в пожилом возрасте проявляется все более ярко:
Постуральные нарушения
Одной из важнейших функций опорно-двигательной системы человека является поддержание равновесия тела в различных положениях. Сохранение позы «стоя» считается очень сложным процессом, требующим включения в работу центральной нервной системы, зрения и вестибулярного аппарата.
Гибель нейронов при синдроме Паркинсона вызывает нарушения координации, равновесия и другие постуральные расстройства. Подобные симптомы заболевания характерны для последних стадий патологии. Степень их выраженности можно оценить по количеству падений человека за день, частоте приступов «ступора», появлению пропульсий (непреодолимое ускорение движения во время ходьбы или легкого толчка) и явлениям нарушения равновесия.
Изменения походки
Нарушение обычной походки у людей пожилого возраста считается одним из самых заметных проявлений паркинсонизма. По степени ее изменения можно судить о тяжести патологии.
Сначала наблюдается снижение скорости ходьбы и уменьшение ширины шага. Походка больного становится «шаркающей» (ноги почти не отрываются от пола) и «семенящей». Когда человек куда-то спешит, то он может лишь увеличить скорость ходьбы, но не величину шага.
Также при Паркинсоне страдает шейный отдел позвоночника: из-за ригидности мышц человек начинает горбиться. Во время движения тело пациента наклоняется вперед, и ему становится трудно удерживать центр тяжести. Человек может резко и надолго застыть в одном положении во время ходьбы. На поздних стадиях пациент не может балансировать, что приводит к постоянным падениям при попытках пойти куда-либо.
Стадии заболевания
Выделяют шесть основных этапов развития патологии. От того, в каком возрасте болезнь Паркинсона начала свое развитие, будет зависеть скорость перехода недуга из одной стадии в другую.
Важно! Первые признаки расстройства зависят от зоны поражения мозга и могут относиться к различным сферам деятельности!
Протекает болезнь Паркинсона в пожилом возрасте достаточно стремительно. В 25% случаев в течение первых пяти лет развития патологии может наступить инвалидность, а затем и летальный исход. Почти у всех людей, страдающих болезнью 15 лет и более, имеется либо тяжелая степень инвалидности, либо заболевшие уже мертвы.
Болезнь Паркинсона у молодых людей
Причины развития заболевания в молодом возрасте
Согласно статистике, около 20% случаев заболеваемости болезнью Паркинсона приходится на людей в возрасте до 40 лет. Из-за сравнительно низкого уровня распространения паркинсонизма у молодых и нетипичной симптоматики затрудняется диагностика заболевания. Специалисты выделяют несколько основных причин, почему возникает болезнь Паркинсона в молодом возрасте:
Проявления заболевания в молодом возрасте
У молодых людей из-за более здорового состояния организма и отсутствия хронических патологий, накапливающихся с годами, течение Паркинсона вялое и мягкое. Прогрессирует заболевание медленно, симптомы обычно смазанные, неяркие и неспецифичные. Такие клинические проявления мешают своевременному выявлению паркинсонизма, позволяя патологии поражать все больше нейронов.
Врачи выделяют некоторые особенные признаки Паркинсона в молодом возрасте:
Важно! Необходимо вовремя дифференцировать синдром Паркинсона от артрита, имеющего схожую симптоматику!
По мере прогрессирования заболевания присоединяются классические проявления патологии:
Диагностировать заболевание трудно и потому, что симптомы болезни Паркинсона в молодом возрасте крайне индивидуальны. У некоторых может отмечаться сразу несколько проявлений патологии, а других – всего одно. Выраженность каждого из симптомов также может быть различной степени у каждого пациента.
Дальнейшее развитие болезни ведет к развитию явных признаков паркинсонизма:
Взаимосвязь возраста и течения паркинсонизма
Специалисты утверждают, что существует зависимость продолжительности жизни от начала заболевания и того, в каком возрасте проявляется болезнь Паркинсона впервые.
| Возраст начала болезни Паркинсона | Средняя продолжительность жизни для мужчин | Средняя продолжительность жизни для женщин |
|---|---|---|
| Младше 25 лет | До 38 лет | До 36-37 лет |
| 25-60 лет | До 20 лет от начала заболевания | До 10-15 лет от начала болезни |
| Старше 60 лет | 3-5 лет от начала болезни | 3-5 лет от начала болезни |
Эта таблица наглядно подтверждает то, о чем уже говорилось выше: в молодом возрасте патология протекает вяло и медленно, а для пожилых людей характерно стремительное и неблагоприятное развитие заболевания с выраженной симптоматикой.