болезнь шегрена какой врач лечит
Синдром Шегрена
Аутоиммунное заболевание – это нарушение иммунной системы, которое разрушает ее собственные клетки и ткани. При синдроме Шегрена лимфоциты атакуют слюнные железы, железы вокруг глаз и слизистые оболочки, что приводит к нарушению выработки слез и слюны и, как следствие, к воспалению. Он также может повредить суставы, кожу, нервы, легкие, печень и щитовидную железу.
Точные причины синдрома сухости неизвестны – факторы, способствующие развитию синдрома Шегрена, включают генетические условия, носитель определенных антигенов гистосовместимости и инфекцию от некоторых вирусов (например, ВИЧ, гепатит С или вирус Эпштейна-Барра). Причины синдрома Шегрена также видны при ревматических заболеваниях, поскольку эти заболевания часто возникают одновременно. Поскольку заболевание чаще всего поражает женщин в климактерическом периоде, врачи подозревают, что оно также может иметь гормональный фон.
Существует два типа синдрома Шегрена: первичный (независимый) синдром и вторичный синдром, сопровождающий другие аутоиммунные заболевания.
Синдром Шегрена – симптомы
Симптомы синдрома Шегрена можно разделить на две группы.
1. Симптомы поражения слезных желез:
2. Симптомы поражения слюнных желез:
Другие симптомы болезни Шегрена включают:
Осложнения после синдрома Шегрена включают кариес, грибковую инфекцию полости рта и нарушение зрения. Иногда болезнь проявляется неврологическими симптомами, такими как сенсорные расстройства, усталость, или психиатрическими симптомами, такими как тревога и депрессия.
Лечение синдрома Шегрена
В связи с неизученными причинами заболевания лечение синдрома Шегрена носит только симптоматический характер. Если болезнь легкая, используйте глазные капли и пейте много воды, чтобы избежать обезвоживания. Медикаментозное лечение требуется, когда синдром находится в острой фазе заболевания. Используются препараты, повышающие выработку слюны, предотвращающие воспаления и грибковые инфекции, а также препараты системного действия. Также продолжаются работы по биологическому лечению синдрома Шегрена – препараты этого типа проходят испытания.
Чтобы уменьшить сухость глаз, при синдроме Шегрена проводят хирургическое вмешательство по закрытию слезных протоков, отводящих слезы из глаз. Эта небольшая процедура включает вставку силиконовых или коллагеновых пробок в канальцы или закрытие канальцев лазером.
Вылечить больных можно с помощью различных глазных капель, увлажняющих гелей и мазей, искусственной слюны и компрессов для глаз. При синдроме Шегрена не стоит забывать носить солнцезащитные очки и защищать кожу от солнца.
Пациенты пытаются лечить синдром Шегрена естественными средствами или нетрадиционными методами лечения. Есть мнение, что детоксикация организма может помочь в лечении этого состояния. Естественное лечение синдрома также включает употребление трав и иглоукалывание.
Диета при болезни Шегрена
Диета не играет роли в лечении этого состояния, но может помочь облегчить симптомы синдрома сухости. Каждый случай индивидуален, поэтому также нужно проконсультироваться по этому поводу со своим врачом и диетологом. Однако есть некоторые общие правила, которым должны следовать люди с синдромом Шегрена. В первую очередь следует пить много воды. Необходимо исключить фаст-фуд, газированные напитки, соленые и острые продукты и большое количество сладостей, особенно тех, которые растворяются во рту, например, конфеты или шоколад. Стоит есть большое количество овощей и фруктов, а также продуктов с высоким содержанием железа и калия, а также пить разные виды соков.
Прогноз
В настоящее время синдром Шегрена не поддается лечению. Его осложнения и общий прогноз зависят от тяжести симптомов. Необходимы постоянное наблюдение за телом и частые консультации врача для проверки слюнных желез, лимфатических узлов и внутренних органов, а также регулярные лабораторные исследования.
Болезнь Шегрена
Сегодня нередко встречаются заболевания скелетных мышечных и соединительных тканей, которые сильно мешают людям жить. Существует огромное количество заболеваний, которые уже полностью изучены, но также остаются и те, которые пока мало известны учёными. Именно к последнему варианту заболеваний и относится болезнь Шегрена.
Болезнь Шегрена

Особенно часто болезнь Шегрена развивается на фоне других аутоиммунных заболеваний, например, при тиреодитах, гепатитах, циррозах, ревматоидных артритах и волчанках.
Симптомы болезни Шегрена
Нередко данное заболевание называют «сухой болезнью», так как практически в ста процентах случаев у больного перестают функционировать слюнные и слёзные железы, из-за чего слизистые пересыхают. Несколько реже перестают работать другие железы внешней секреции, из-за чего возникает сухость кожи. В результате отказа желез при пересыхании роговицы глаза может возникать конъюнктивит, в том числе и аллергический, а в ротовой полости возникают нарушения микрофлоры, разрушение зубов, пациенты могут испытывать дискомфорт при глотании и жевании. Из-за недостатка влаги в роговице глаза, может происходить отшелушивание верхних клеток эпителия, что в последствии приводит к ухудшению зрения. Также достаточно часто отмечается усталость, лихорадка с субфебрильной температурой, реже отмечаются артриты, невриты, пневмонии и увеличение лимфатических желез. Помимо этого к симптомам болезни Шегрена относят:
Досконально причины возникновения не известны, однако, при данном заболевании иммунитет организма действует против себя.
Ученые предполагают, что болезнь возникает как ответ на ротовирусные инфекции, однако, в предположения о этимологии заболевания также входят генетика, сильные стрессы на постоянной основе, эндокринные нарушения и так далее.
Диагностика и лечение болезни Шегрена
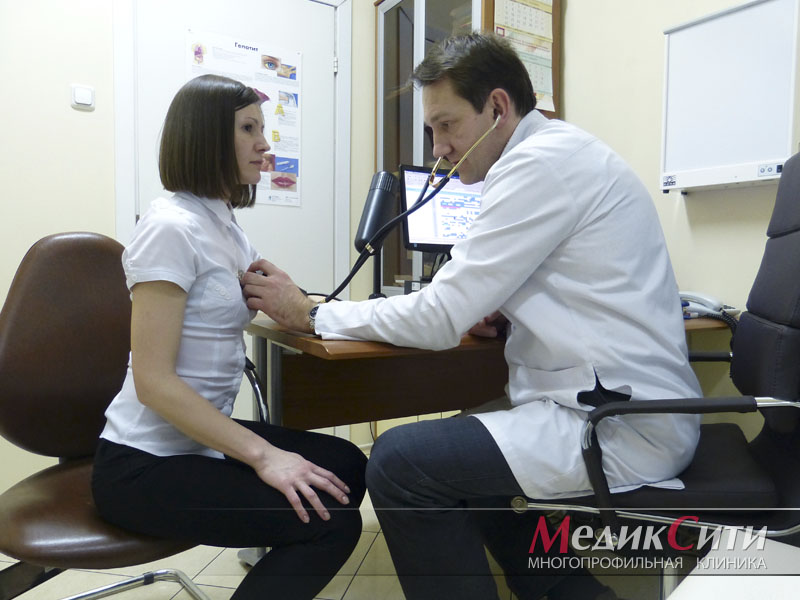
Самым основным методом диагностики является биохимический анализ крови, в котором выявляются иммуноглобулины. Помимо этого, используется тест Ширмера, благодаря которому выявляется функционирование слюнных желез. Также проводиться лучевая диагностика головы и шеи, которая позволяет опередить увеличение слюнных желез, а также увидеть их структуру, которая также является важным показателем в установлении диагноза.
Для постановки диагноза пациенту необходимо пройти комплексный осмотр, включающий стоматолога, офтальмолога и сдачу анализа крови на иммуноглобулины. У стоматолога больному придется пройти сиало- метрию и графию, а также сделать биопсию слюнных желез. У офтальмолога же проходят тесты Ширмера, проба Норна, окрашивание роговицы и конъюнктивы специальными красителями. После всех сделанных анализов и тестов, врачами делается вывод о наличии или отсутствии болезни Шегрена.
Болезнь Шегрена является хроническим заболеванием, однако, летальный исход от неё наступает только в случае, если в лёгкие больного попадает инфекция или в следствии почечной недостаточности, что случается только в запущенных случаях болезни.
Так как этиология заболевания неизвестна, то и специфического направленного лечения на сегодняшний день не существует. Вместо этого используется поддерживающее лечение, которое борется только с симптомами.
Изначально лечение болезни начинается с локального лечения сухости глаз и слизистой ротовой полости. Если пациент страдает от других появлений заболевания, то лечение назначения с учётом состояния симптома. Также важно уведомить врача о препаратах, которые могут вызывают сухость кожи и слизистых. При сильной сухости может назначаться гидроксихлорохил, при сильных мышечных болях используется метотрексат.

Болезнь или синдром Шёгрена
Скидки для друзей из социальных сетей!
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
При болезни Шёгрена иммунитет человека воспринимает клетки собственного организма как чужие и начинает их медленно и планомерно уничтожать. Клетки иммунной системы попадают в ткани желез внешней секреции (слезные, слюнные, бартолиниевы железы влагалища), поражают их, и те начинают выделять меньше соответствующего секрета (слюны, слез и т.д.).
Кроме того, болезнь нередко затрагивает и иные органы, провоцируя артралгии, боли в суставах, мышцах (полимиозит), одышку и т.д.
Есть также синдром Шёгрена (вторичное воспаление слюнных и слезных желез), который сопутствует ревматоидному артриту, диффузным болезням соединительной ткани, заболеваниям желчевыводящей системы и другим аутоиммунным заболеваниям.
Диагностика болезни Шёгрена
Причины развития
Одним из главных факторов, «запускающих» болезнь, является аутоиммунный сбой. При данном нарушении иммунная система начинает уничтожать клетки желез внешней секреции человека. Почему это происходит? Этот механизм при болезни Шёгрена еще нуждается в уточнении.
Другим фактором появления заболевания является генетическая предрасположенность. Иногда, если эта болезнь есть у матери, то она может быть выявлена и у дочери. Изменения в гормональном фоне женщины тоже могут спровоцировать болезнь.
Синдром Шёгрена обычно развивается на фоне других системных заболеваний (напр., при ревматоидном артрите и системной красной волчанке).
Клиническая картина болезни Шёгрена
Все симптомы болезни Шёгрена можно условно разделить на железистые и внежелезистые.
Железистые симптомы болезни Шёгрена
Железистые симптомы болезни проявляются в снижении выработки секретов желез.
Одним из основных признаков болезни Шёгрена является воспаление глаз, связанное с уменьшением секреции глазной жидкости. Больных беспокоит чувство дискомфорта: жжение, царапанье, «песок» в глазах. Вместе с этим люди часто ощущают отек век, покраснение, скопление в углах глаз белой вязкой жидкости. На следующем этапе заболевания пациенты начинают жаловаться на светобоязнь, ухудшение остроты зрения.
Иногда до появления этих признаков у больного может появиться «беспричинное» увеличение лимфатических узлов.
Поздняя стадия болезни характеризуется сильной сухостью во рту, человеку становится очень сложно разговаривать, проглатывать твердую пищу, не запивая ее водой. На губах появляются трещины. Может появиться хронический атрофический гастрит с недостаточностью секреции, которая сопровождается отрыжкой, тошнотой, снижением аппетита. У каждого третьего больного на поздней стадии отмечается увеличение околоушных желез.
Наблюдается поражение желчных путей (холецистит), печени (гепатит), поджелудочной железы (панкреатит).
На поздней стадии заболевания становится очень сухой носоглотка, в носу образуются сухие корочки, может развиться отит и снижение слуха. Из-за сухости в гортани появляется осиплость голоса.
Появляются вторичные инфекции: часто рецидивирующие синуситы, трахеобронхиты, пневмонии. У каждой третьей больной наблюдается воспаление половых органов. Слизистая оболочка красная, воспаленная.
Рентген органов грудной клетки
Внежелезистые симтомы
Внежелезистые симптомы болезни Шёгрена достаточно разнообразны, имеют системный характер. Это боли в суставах, скованность по утрам, боли в мышцах, мышечная слабость.
Большая часть пациентов отмечает увеличение подчелюстных, шейных, затылочных, надключичных лимфатических узлов.
У половины пациентов наблюдается воспаление дыхательных путей: сухость в горле, першение, царапание, сухой кашель и одышка.
Болезнь Шёгрена может проявляться кожным васкулитом, высыпаниями на коже голени, затем на коже живота, бедер, ягодиц. Это сопровождается раздражением кожи, чувством жжения и повышенной температурой.
У каждого третьего больного возникают аллергические реакции на некоторые антибиотики, витамины группы В, на стиральный порошок, пищевые продукты.
При болезни Шёгрена возможно развитие лимфом. Ситуация усугубляется тем, что болезнь Шёгрена нередко развивается на фоне других (в первую очередь, ревматических) заболеваний.
Диагностика болезни Шёгрена
При диагностике болезни Шёгрена нужно учитывать не каждый симптом по отдельности, а совокупность симптомов. Если имеются хотя бы 4 фактора, то можно с высокой вероятностью говорить о том, что у пациента имеется болезнь Шёгрена.
Для подтверждения болезни Шёгрена применяются методы лабораторной диагностики.
В общем анализе крови часто выявляется анемия, умеренная лейкопения, повышение СОЭ, биохимический анализ показывает повышенный уровень γ-глобулинов, общего белка, фибрина и др.
Иммунологические реакции включают повышенный уровень иммуноглобулинов IgG и IgM, патологических аутоантител.
При проведении теста Ширмера выявляется низкая выработка слезной продукции в ответ на стимуляцию нашатырным спиртом. Окраска склеры специальными красителями позволяет обнаружить эрозии эпителия.
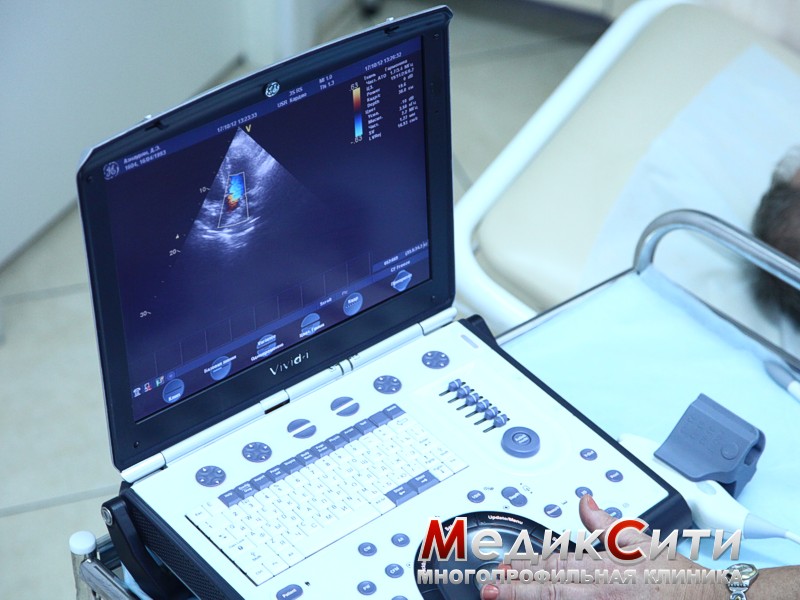
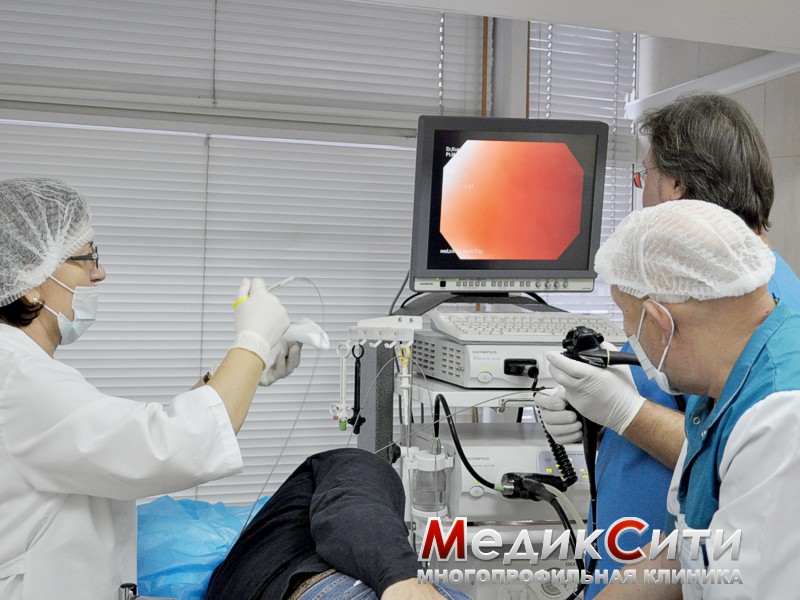
Диагностика также включает контрастную рентгенографию, биопсию слюнных желез, УЗИ слюнных желез, МРТ слезных/слюнных желез.
Нередко требуется рентгенография легких, гастроскопия, ЭХО-КГ (это позволяет выявить осложнения, затронувшие другие органы и системы организма).
Лечение болезни Шёгрена
Лечение болезни Шёгрена
В лечении болезни Шёгрена основное место занимает терапия гормональными и цитостатическими препаратами иммуносупрессивного действия.
При язвенно-некротическом васкулите, гломерулонефрите, полиневрите и других системных поражениях при лечении болезни Шёгрена эффективен плазмаферез.
Рекомендуется проводить профилактику вторичных инфекций. Для устранения сухости глаз применяются искусственная слеза, промывание глаз растворами с антисептиками.
Также назначаются местные лекарственные аппликации для снятия воспаления околоушных желез и др.
Для уменьшения сухости рта можно применять искусственную слюну. Также хорошо помогают аппликации с облепиховым и шиповниковым маслами, которые способствуют регенерации слизистых полости рта. Для профилактики кариеса нужно наблюдение у стоматолога.
Также пациентам с болезнью Шёгрена может потребоваться консультация врача-гастроэнтеролога. Пациентам с секреторной недостаточностью желудка назначают длительную заместительную терапию соляной кислотой, натуральным желудочным соком, пациентам с недостаточностью поджелудочной железы показана ферментная терапия.
При отсутствии лечения Болезнь Шёгрена существенно снижает качество жизни. Оставленные без внимания патологические процессы могут вызвать осложнения, которые нередко приводят к инвалидности.
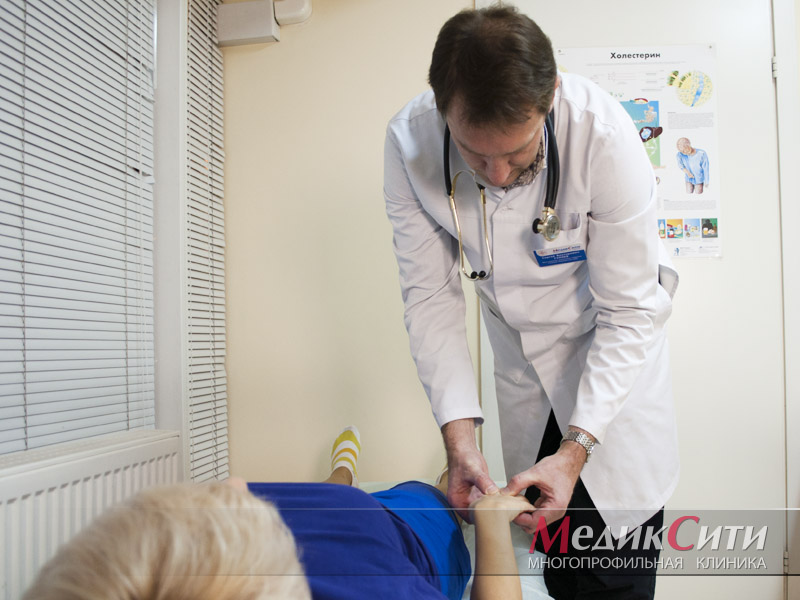
При болезни Шёгрена требуется сложная дифференциальная диагностика и комплексное симптоматическое лечение с участием специалистов разного профиля. Именно поэтому при симптомах болезни Шёгрена лучше обращаться в такие многопрофильные медицинские клиники, как «МедикСити», где вам смогут оказать медицинскую помощь в необходимом объеме.
Болезнь Шегрена
Общая информация
Краткое описание
Общероссийская общественная организация Ассоциация ревматологов России
Федеральные клинические рекомендации по диагностике и лечению болезни Шегрена
М.35.0 Системная красная волчанка
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
* Оценочная шкала окраски глазного эпителия
Эпидемиология
Заболеваемость БШ колеблется от 4 до 250 случаев на 100000 населения. Пик заболеваемости приходится на 135-50 лет. Женщины страдают в 8-10 раз чаще мужчин. Смертность при БШ в 3 раза выше, чем в популяции.
Диагностика
Диагноз БШ устанавливается на основании жалоб, анамнестических данных, клинико-лабораторного и инструментального обследования пациента, при исключении других заболеваний.
Клинические признаки, повышающие вероятность диагноза БШ
Поражение секретирующих эпителиальных желёз (аутоиммунный эпителиит).
· Слюнные железы поражаются у всех больных по типу рецидивирующего паренхиматозного сиаладенита (чаще паротита), реже субмаксиллита в сочетании с сиалодохитом у четверти больных, или наблюдается постепенное увеличение околоушных/поднижнечелюстных слюнных желёз, крайне редко малых слюнных желёз слизистой полости рта.
· Различной степени тяжести сухой коньюнктивит/кератоконъюнктивит (снижение слёзовыделения по стимулированному тесту Ширмера 1 мм в диаметре характерно для паренхиматозного паротита)
· биопсию малых слюнных желёз нижней губы (обнаружение 100 и более клеток в поле зрения в среднем при просмотре не менее 4-х малых слюнных желёз является диагностичным).
· биопсию увеличенных околоушных/поднижнечелюстных слюнных желез (с целью диагностики MALT-лимфомы)
· сиалометрию (снижение стимулированной секреции слюны 1 мм
3) Очагово-диффузная лимфогистиоцитарная инфильтрация в биоптатах
малых слюнных желез ( ≥ 2 фокусов* в 4 мм²)
Дифференциальный диагноз
· Наиболее часто в ревматологической практике необходимо проводить дифференциальную диагностику между БШ и СШ в сочетании с РА, ССД, СКВ, аутоиммунным гепатитом, первичным билиарным циррозом печени.
· Помимо БШ сухость глаз и полости рта может быть следствием многих причин.
Сухость глаз
1) структурные нарушения слёзной плёнки
— дефицит водного слоя (сухой кератоконъюнктивит)
— дефицит муцина (гиповитаминоз А, пемфигус, химические ожоги, синдром Стивена-Джонса)
— дефицит жирового слоя (блефарит)
2) роговичная эпителиопатия (поражение V черепного нерва, ношение контактных линз)
3) дисфункция век
Дефицит слёз
1) Заболевания слёзных желёз
Первичные
— врождённая алакримия
— приобретенная алакримия
— первичное заболевание слёзных желёз
Вторичные
— саркоидоз
— ВИЧ
— реакция трансплантат против хозяина
— ксерофтальмия
2) Слёзная обструкция
— трахома
— офтальмологическая рубцовая пузырчатка
— синдром Стивена-Джонса
— ожоги
3) Рефлекторные нарушения
— нейропатический кератит
— контактные линзы
— паралич лицевого нерва
Сухость рта
— Лекарственные препараты (диуретики, антидепрессанты, нейролептики, транквилизаторы, седативные, антихолинергические, антигистаминные)
— Психогенные факторы (тревожное состояние, депрессия)
— Системные заболевания (саркоидоз, туберкулёз, амилоидоз, сахарный диабет, панкреатит, IgG4 склерозирующий сиалоаденит, лимфомы)
— Дегидратация
— Вирусные инфекции
— Аплазия или недоразвитие слюнных желёз (редко)
— Облучение
— Постменопауза
— Белковое голодание
Увеличение слюнных и/или слёзных желез, характерное для многих заболеваний, входящих в круг дифференциальной диагностики БШ, может быть одно- или двухсторонним.
Увеличение слёзных желез
Двухстороннее:
Бактериальный/вирусный дакриоаденит
Гранулематозные поражения (туберкулез, саркоидоз )
Лимфопролиферативные заболевания
Идиопатическое воспалительное заболевание орбиты
Доброкачественная лимфоидная гиперплазия (MALT-дакриоаденит)
IgG4-связанные заболевания (IgG4-связанный псевдотумор орбит и склерозирую-
щий дакриоаденит)
Гистиоцитозы (ювенильная ксантогранулёма, ретикулогистиоцитоз )
Одностороннее
Бактериальный/вирусный дакриоаденит
Лимфопролиферативные заболевания с поражением слёзных желёз
Первичные опухоли:
Эпителиальные (аденома, аденокарцинома)
Смешанные (ангиома, меланома)
Увеличение слюнных желез
Одностороннее
Бактериальные инфекции
Хронический сиаладенит
Сиалолитиаз
Первичные неоплазии (аденома, аденокарцинома, лимфома, смешанная опухоль слюнных желёз)
Двухстороннее
Бактериальные/вирусные инфекции (Эпштейн Барр, цитомегаловирус, коксаки, паромиксовирус, герпес, ВИЧ, вирус эпидемического паротита)
Гранулёматозные заболевания (туберкулез, саркоидоз)
AL-амилоидоз, мастоцитоз
Метаболические нарушения (гиперлипидемия, сахарный диабет, подагра, алкогольный цирроз печени)
Акромегалия
Анорексия, гипоменструальный синдром
IgG4-связанные склерозирующие сиалоадениты
Лимфоэпителиальный сиаладенит
Онкоцитарная гиперплазия слюнных желёз
Лимфомы
Лечение
Лечение проводится в зависимости от наличия железистых и внежелезистых проявлений, и иммуновоспалительной активности заболевания.
Цели лечения
· Достижение клинико-лабораторной ремиссии заболевания.
· Улучшение качества жизни больных.
· Предотвращение развития опасных для жизни проявлений заболевания (генерализованный язвенно-некротический васкулит, тяжёлые поражения центральной и периферической нервной системы, аутоиммунные цитопении, лимфопролиферативные заболевания).
Нефармакологические подходы к сухому синдрому (D)
1. Избегать ситуаций, усиливающих сухость слизистых оболочек: сухой или кондиционированный воздух, сигаретный дым, сильный ветер, длительная зрительная (особенно компьютерная), речевая или психоэмоциональная нагрузка.
2. Ограничить применение препаратов, усугубляющих сухость (диуретики, трициклические антидепрессанты, бета-блокаторы, антигистаминные), и определенных раздражающих веществ (кофе, алкоголь, никотин).
3. Частое употребление небольших количеств воды или не содержащей сахара жидкости облегчает симптомы сухости рта. Полезна вкусовая и механическая стимуляция саливации с использованием жевательной резинки и леденцов без сахара.
4. Скрупулезная гигиена полости рта, использование зубной пасты и ополаскивателей с фторидами, тщательный уход за зубными протезами, регулярное посещение стоматолога обязательно с профилактической целью относительно прогрессирующего кариеса и периодонтита.
5. Терапевтические контактные линзы могут служить дополнительной протекцией эпителия роговицы, однако, их ношение должно сопровождаться адекватным увлажнением и профилактической инстилляцией антибиотиков.
Применение точечной окклюзии входных отверстий носослезного канала: временной (силиконовые или коллагеновые пробки) или чаще перманентной (прижигание или хирургическое вмешательство).
Лечение железистых проявлений БШ.
1. Для лечения железистых проявлений используют локальную терапию сухого синдрома (увлажняющие заместители, иммуномодулирующие препараты), стимуляторы эндогенной секреции слюнных и слезных желез.
Для улучшения саливации и терапии сухого кератоконъюнктивита возможно применение препаратов системного действия (малые дозы ГК и лейкерана (C), ритуксимаб (РТМ) (А).
2. Для замещения объема слезы пациентам следует 3-4 и > раз в день использовать искусственные слезы, содержащие 0,1-0,4% гиалуронат натрия, 0,5-1% гидроксипропилметилцеллюлозу, 0,5-1% карбоксиметилцеллюлозу, 0,1-3% декстран 70. При необходимости интервал между закапыванием слез может быть сокращен до 1 часа. Препараты без консервантов позволяют избежать раздражения глаз. Для пролонгирования эффекта возможно использование препаратов искусственной слезы большей вязкости. Такие препараты лучше применять на ночь из-за возникновения эффекта помутнения зрения (В).
3. Глазные капли на основе сыворотки крови применимы для пациентов с непереносимостью искусственных слез или тяжелым, резистентным к лечению сухим кератоконъюнктивитом. Обязательно чередование с антибактериальными каплями (В).
4. Использование препаратов-заменителей слюны на основе муцина и карбоксиметилцеллюлозы восполняет её смазывающие и увлажняющие функции, особенно во время ночного сна (Oral balance гель, Biotene ополаскиватель, Salivart, Xialine). (В).
5. Учитывая высокую частоту развития кандидозной инфекции при наличии сухого синдрома, показано локальное и системное противогрибковое лечение (нистатин, клотримазол, флуконазол) (D) 21.
6. У пациентов со значительным увеличением околоушных, поднижнечелюстных слюнных и слёзных желёз, рецидивирующим характером паренхиматозного сиалоаденита противопоказана их рентгенотерапия ввиду значительного нарастания сухости и увеличения риска развития лимфом (С).
7. Офтальмологическая эмульсия Циклоспорина А (Restasis) рекомендуется для лечения сухого кератоконъюнктивита. Считается оптимальным назначение 0,05% глазных капель два раза в день в течение 6-12 мес. (В).
8. Локальное применение НПВП (0,1% индометацин, 0,1% диклофенак) уменьшает дискомфортные ощущения в глазах, однако, может провоцировать повреждения роговицы (С).
9. Приемлемым считается локальное применение ГК короткими курсами (до двух недель) при обострении сухого кератоконъюнктивита. (С). Потенциальные побочные эффекты, повышение внутриглазного давления, развитие катаракты, ограничивают длительность применения ГК. Для локального применения лучше подходят Лотепреднол (Lotemax) и Римексолон (Vexol), не обладающие типичными побочными эффектами.
10. Для стимуляции остаточной секреции слюнных и слезных желез системно применяются агонисты М1 и М3 мускариновых рецепторов: пилокарпин (Salagen) 5 мг 4 раза в день или цевимелин (Evoxac) 30 мг 3 раза в день. (А).
11. Диквафозол, агонист пуриновых P2Y2 рецепторов, стимулирует нежелезистую секрецию водного, муцинового и липидного компонента слезной пленки. Используется локально 2% раствор (В).
12. 2% офтальмологическая эмульсия ребамипида, повышающего количество муциноподобных веществ и слезной жидкости, улучшает повреждения роговицы и конъюнктивы (В). Пероральный прием ребамипида (Мукоген) по 100 мг 3 раза в день улучшает симптомы сухости рта (A).
13. Облегчение сухости верхних дыхательных путей (ринит, синусит, ларингит, бронхит) достигается при приеме бромгексина или ацетилцистеина в терапевтических дозах. (С).
14. При диспареунии, обусловленной недостаточной лубрикацией, помимо местного использование лубрикантов, в постменопаузальном периоде показано локальное и системное применение эстрогенов (D).
Лечение внежелезистых системных проявлений БШ.
Для лечения системных внежелезистых проявления БШ используются ГК, алкилирующие цитостатические (лейкеран, циклофосфан), биологические (ритуксимаб) препараты.
1. Больным с рецидивирующими сиаладенитами и минимальными системными проявлениями, такими как суставной синдром, назначают ГК в малых дозах (преднизолон 5 мг в день или через день) либо НПВП (С).
2. При значительном увеличении больших слюнных желёз (после исключения лимфомы), диффузной инфильтрации малых слюнных желёз, отсутствии признаков тяжёлых системных проявлений, умеренных и значительных сдвигах показателей лабораторной активности необходимо назначение малых доз ГК в сочетании с лейкераном 2-4 мг/сут в течение года, затем 6-14 мг/неделю в течение нескольких лет (С).
3. При лечении васкулита (криоглобулинемический гломерулонефрит, поражение периферической и центральной нервной системы, рецидивирующая пурпура и язвенно-некротическое поражение кожи) назначается циклофосфан. В комбинации с малыми дозами ГК циклофосфан в дозе 200 мг/неделю в течение 3 месяцев с последующим переходом на 400 мг/месяц применяется при не угрожающих жизни системных проявлениях заболевания (рецидивирующая криоглобулинемическая пурпура, смешанная моноклональная криоглобулинемия, сенсорно-моторная полинейропатия) (С).
4. Тяжелые системные проявления БШ, такие как криоглобулинемический и интерстициальный нефрит, язвенно-некротический васкулит, сенсорно-моторная нейропатия аксонально-демиелинизирующего и демиелинизирующего типа, мононеврит, полиневрит, энцефаломиелополирадикулоневрит, миозит, интерстициальный пневмонит, генерализованная лимфаденопатия, аутоиммунная гемолитическая анемия и тромбоцитопения, а также MALT-лимфома слюнных желез, требуют более высоких доз преднизолона (20-60 мг/сут) и цитостатических средств (лейкеран 6-10 мг/сут, циклофосфан 0,8-3,0 г/месяц) в сочетании с интенсивными методами терапии (С).
5. Длительный приём малых доз ГК в комбинации с лейкераном или циклофосфаном не только снижает частоту рецидивов паротита, приводит к нормализации размеров слюнных желёз, уменьшает показатели лабораторной активности, улучшает клиническую симптоматику и замедляет прогрессирование многих системных проявлений заболевания, но и достоверно повышает саливацию, уменьшает частоту развития лимфом и увеличивает выживаемость больных БШ (С).
6. Внутривенный иммуноглобулин применяется в лечении агранулоцитоза, аутоиммунной тромбоцитопении, гемолитической анемии при БШ, а также у отдельных больных с выраженной сенсорной нейропатией при резистентности к терапии (D).
Показания к проведению пульс-терапии (D):
· выпотной серозит
· тяжёлые лекарственные аллергические реакции
· аутоиммунная гемолитическая анемия и тромбоцитопения
· при наличии противопоказаний для проведения комбинированной пульс-терапии.
Пульс-терапия позволяет снизить дозу пероральных ГК и уменьшить частоту их побочных проявлений (D).
Показания к комбинированной пульс-терапии (D):
· острый криоглобулинемический гломерулонефрит, гломерулонефрит с быстро прогрессирующей почечной недостаточностью
· язвенно-некротический васкулит
· аутоиммунная панцитопения
· интерстициальный пневмонит
· мононеврит, полиневрит, энцефаломиелополирадикулоневрит, поперечный и восходящий миелит, цереброваскулит
После достижения клинического эффекта и нормализации иммуновоспалительной активности заболевания больные переводятся на поддерживающие дозы ГК и алкилирующих цитостатических препаратов (С).
Показания к проведению экстракорпоральной терапии (D):
Абсолютные
· язвенно-некротический васкулит
· криоглобулинемический гломерулонефрит
· энцефаломиелополирадикулоневрит, демиелинизирующая миелопатия, полиневрит
· ишемия верхних и нижних конечностей вследствие криоглобулинемического васкулита.
· синдром гипервязкости крови
Относительные
· гипергаммаглобулинемическая пурпура
· мононеврит
· лекарственный дерматит, отек Квинке, феномен Артюса
· интерстициальный пневмонит
· гемолитическая анемия, тромботическая тромбоцитопеническая пурпура
В случаях аллергических реакций, интерстициального нефрита с признаками хронической почечной недостаточности, при низких цифрах общего белка в сыворотке крови, тяжёлых офтальмологических проявлениях (буллёзно-нитчатый кератит, язвы роговицы) предпочтительно использование гемосорбции, криоафереза. При остальных системных проявлениях более эффективным является плазмаферез, криоаферез и двойная фильтрация плазмы. Последние два метода наиболее эффективны при смешанной моноклональной криоглобулинемии. Обычно процедуры проводятся с 2-5-дневным интервалом с введением после каждой процедуры 250-1000 мг метилпреднизолона и 200-1000 мг циклофосфана в зависимости от тяжести системных проявлений и иммуновоспалительной активности заболевания. Для больных с нормальным или низким общим белком сыворотки крови предпочтительно применять двойную фильтрацию плазмы, криоаферез с гепаринокриофракционированием плазменных белков. Всего проводится 3-5 процедур при наличии гипергаммаглобулинемической пурпуры и 5-8 процедур при криоглобулинемической пурпуре. При васкулите, обусловленном смешанной моноклональной криоглобулинемией, целесообразно использовать программный плазмаферез в течение года до достижения стойкой клинико-лабораторной ремиссии (D).
Применение генно-инженерных биологических препаратов
Применение анти-В клеточной терапии ритуксимабом (РТМ) позволяет контролировать системные внежелезистые проявления БШ и уменьшать функциональную железистую недостаточность. РТМ улучшает клиническое течение БШ без увеличения частоты побочных эффектов.
· РТМ назначается больным БШ с тяжелыми системными проявлениями (криоглобулинемический васкулит, гломерулонефрит, энцефаломиелополирадикулоневрит, интерстициальный пневмонит, аутоиммунная панцитопения), а также в случаях резистентности или недостаточной эффективности традиционного лечения ГК и цитостатическими препаратами. С целью усиления эффективности РТМ показана комбинированная терапия с циклофосфаном (D).
· У больных с небольшой длительностью БШ и сохраненной остаточной секрецией слюнных и слезных желез монотерапия РТМ приводит к увеличению саливации и улучшению офтальмологических проявлений (А).
· РТМ назначается при БШ, осложненной лимфомой низкой степени злокачественности MALT-типа: локализованной экстранодальной лимфомой слюнных, слезных желез или легких, без поражения костного мозга. Проводится как монотерапия РТМ, так и комбинированная терапия РТМ и циклофосфаном (D).
Профилактика
Первичная профилактика невозможна ввиду неясной этиологии заболевания. Вторичная профилактика направлена на предупреждение обострения, прогрессирования заболевания и своевременное выявление развивающихся лимфом. Она предусматривает раннюю диагностику и своевременно начатую адекватную терапию. Некоторые больные нуждаются в ограничении нагрузки на органы зрения, голосовые связки и исключении аллергизирующих факторов. Больным противопоказана вакцинация, лучевая терапия и нервные перегрузки. С большой осторожностью должны применяться электропроцедуры.
Обучение пациентов
Так как больные БШ имеют хроническое заболевание с неуклонной прогрессией на протяжении всей жизни, необходимо наладить тесный контакт с больными. Только при полном доверии пациента к врачу, он будет соблюдать рекомендуемую терапию. Необходимо научить пациента как можно раньше улавливать возможные побочные проявления назначаемых препаратов и знать основные признаки обострения заболевания.