Что лечат лазером в позвоночнике
Лазерная физиотерапия
Физиотерапию используют в восстановлении и реабилитации как можно раньше. Она может применяться в различных областях современной медицины и на совершенно любой стадии заболевания. При заболеваниях неврологии физиотерапевтические факторы, можно применять в качестве монотерапии с самого раннего вида лечения, и в то время, когда проходит полная реабилитация. Физиотерапия применяется для лечения самых различных органов организма человека, а также используется для профилактики.
В Юсуповской больнице существуют разные методы физиотерапии: лазер терапия, электротерапия, магнитная, ультразвуковая, прессотерапия, ударно-волновая, и другие. Лечение и профилактика лазерной физиотерапией считается очень эффективным.
Что это такое?
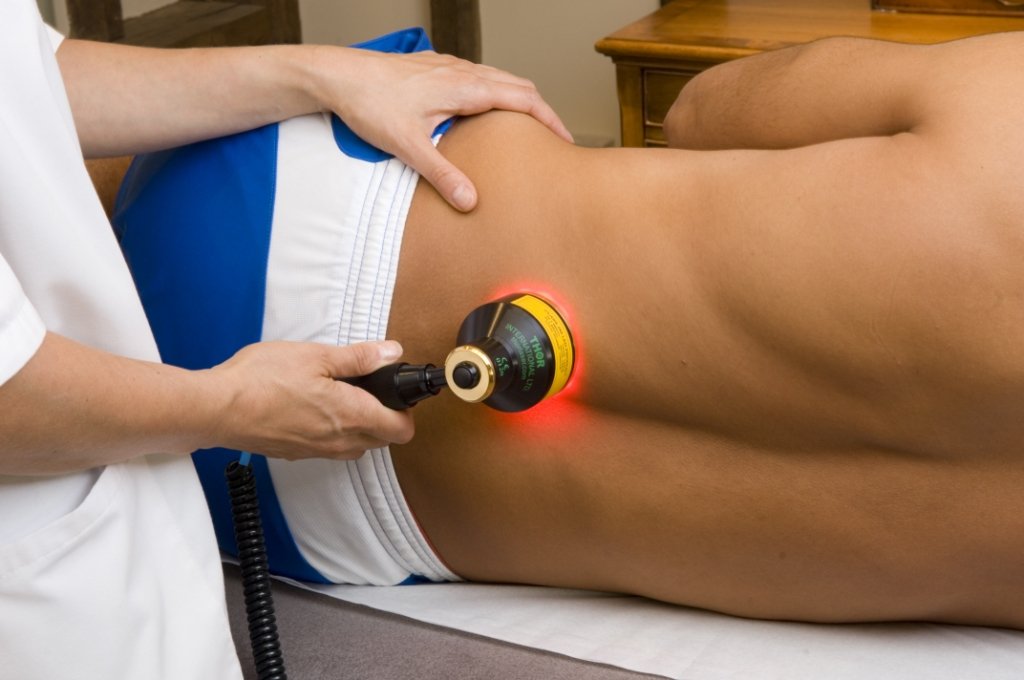
Процедуру лазерной физиотерапии проводят в удобном положении. Тот участок тела, который будет обрабатывать лазером, обнажают. При воздействии лазера, человек может чувствовать приятное тепло.
Противопоказания и показания
Несмотря на очевидный эффект от применения терапии лазером, существует и ряд следующих противопоказаний:
Физиотерапия лазером суставов противопоказания имеет такие же, как и общие противопоказания.
При проведении лазерной физиотерапии, помимо местного эффекта, возможно и проявление общего оздоровительного эффекта. Благодаря воздействию лазера, в организме человека осуществляется общая стимуляция, улучшается сон, увеличивается выносливость. Преимущества от использования лазера в терапии очень существенны, они включают:
Для проведения лазерной физиотерапии следует соблюдать определенные правила безопасности, которые включают:
Терапия позвоночника и других заболеваний
В Юсуповской больнице большое внимание уделяют лечению пациентов лазерной физиотерапией, так как её эффективность доказана современной медициной. С помощью лазера в Юсуповской больнице лечат такие заболевания:
Лечение лазер физиотерапией полезны для организма для пациенты это выражается в следующих эффектах:
Также в Юсуповской больнице используется лазерная физиотерапия с целью профилактики таких заболеваний как: посттравматические осложнения, послеоперационное лечение, профилактика язв, заболеваний органов пищеварения, гастритов, инфекционных заболеваний, профилактика псориаза, астмы. Специалисты клиники реабилитации проведут лазеротерапию. Например, для предупреждения ОРВИ, после тяжелых заболеваний, а также операций и разнообразных травм, физиотерапия лазером суставов, для повышения работоспособности у работников с тяжелым физическим трудом, при гиперэпидемиях. Записаться на приём к специалисту можно круглосуточно по телефону Юсуповской больницы.
Лазеротерапия, ультразвук, ударно-волновая терапия
Параллельное использование физиотерапевтических процедур в курсе консервативного или хирургического лечения грыж межпозвоночных дисков позволяет пациентам быстрее и качественнее пройти реабилитационный период. Лазерная, ударно-волновая и ультразвуковая терапия позволяют снять болевой синдром, воспаление, отечность, неврологические проявления болезни и пр.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Стандартные методы лечения грыж межпозвоночных дисков предусматривают медикаментозную терапию (анальгетическими средствами, нестероидными противовоспалительными препаратами, местными анестетиками, миорелаксантами и пр.) или хирургическое вмешательство. И в первом, и во втором случае все усилия направлены на купирование боли, приостановку дегенеративных процессов в хрящах и возвращение пациенту нормального качества жизни.
Как показывают клинические испытания, большинство пациентов недостаточно хорошо переносят медикаментозную терапию из-за побочных эффектов, аллергических реакций или сопутствующих заболеваний. Большая часть удаленных грыж в скором времени провоцирует образование новых на соседних уровнях позвоночного столба. Таким образом, возникает необходимость в разработке комплексных восстановительных методик для пациентов, прошедших хирургическое или терапевтическое лечение, к которым относятся физиотерапевтические процедуры.
Физиотерапия, в частности, лазеротерапия, ультразвук и ударно-волновая терапия помогают:
Лазеротерапия
Методика лазеротерапии основывается на использовании излучения оптического диапазона (ультрафиолетового или инфракрасного спектра) с фиксированной длинной волны и постоянной частоты. Монохромный световой поток узкого диапазона формируется лазером. Мощность физиотерапевтического лазера варьирует от 1 до 100 мВт, импульсных от 5 до 100 Вт при длине световых потоков 100-130 нс.
Постоянную длину волн помогают поддерживать молекулы углекислого газа, аргона, азота, гелия, пары меди или твердых веществ (рубин, изумруд и пр.). Выбор значения энергетических показателей (длинна волны, мощность, период экспозиции, ее локализация, частота импульсов, их периодичность) во многом зависит от режимов работы лазера и используемой методики.
Терапевтическое влияние низкоинтенсивного лазерного излучения при консервативном лечении грыж межпозвоночных дисков и после операций:
Лазеротерапия позитивно влияет на нервно-мышечный аппарат организма, уменьшает степень дискогенного искривления позвоночника, нормализует и улучшает показатели крови (химическая формула), снижает содержание в ней холестерина и сахара, оказывает иммуномодулирующее воздействие. Лазерное облучение лекарственных препаратов усиливает их физико-химические свойства и позволяет значительно сократить дозировки.
Противопоказаниями к лазеротерапии являются:
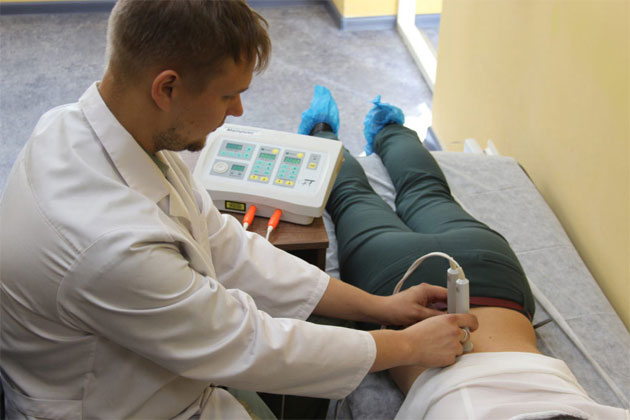
Ультразвуковая терапия
Ультразвуковая терапия – один из видов физиотерапевтических процедур, использующих для лечения упругие колебания звуковых волн низкой частоты. Диапазон звуковых волн варьируется от 800 до 3000 кГц или 0,8-3 МГц, интенсивность от 0,3 до 0,9 Вт/см2, как правило, они не слышны человеческому уху, а поникающая способность волны 5-6 см.
Воздействие ультразвуком на ткани обладает комплексным эффектом:
Лечебные свойства ультразвука:
Ультразвуковые процедуры обладают болеутоляющим, противовоспалительным, регенерирующим, рассасывающим и расслабляющим (антиспастическим) воздействием.
Фонофорез (схож с электрофорезом) – комбинированный метод введения медикаментозных препаратов или веществ природного происхождения при помощи ультразвука. Для сеанса используются высокочастотные ультразвуковые волны с малой интенсивностью. Процедура способствует более качественному и глубокому наружному проникновению лекарства в поврежденные ткани. Для этого перед прикладыванием виброфонов кожу пациента смазывают необходимым веществом.
Всасывание лекарственных средств происходит через капилляры (мельчайшие кровеносные сосуды), которые переносят их непосредственно в область поражения. При этом создается своего рода депо (определенная концентрация лекарства), что обеспечивает его пролонгированное действие.
Противопоказания к ультразвуку:
Ударно-волновая терапия
Ударно-волновая терапия – разновидность физиотерапевтического лечения патологий опорно-двигательного аппарата, в основе которой лежит воздействие на организм человека низкочастотных акустических ударных волн, которые генерирует специальный медицинский прибор. Проходя через мягкие ткани акустические волны «массажируют» пораженные суставы, при необходимости могут «разбивать» отложения солей.
Регулируя глубину проникновения волн, их интенсивность, силу и интервал воздействия, врач может добиться различных терапевтических эффектов:
Акустические волны способны проникать в ткани человека на глубину 2-8 см (регулируется аппаратно). Как правило, каждый аппарат имеет несколько режимов работы, что позволяет индивидуально для каждого пациента подобрать необходимую частоту и мощность воздействия (зависит от заболевания и поставленных терапевтических задач). Длительность процедур варьируется от 5 до 25 минут, интервал – 3-7 дней (в зависимости от самочувствия), количество сеансов в курсе – 3-7. Лечебный эффект от курса ударно-волновой терапии сохраняется приблизительно в течение года.
Массаж акустическими волнами не дает осложнений, практически не имеет возрастных ограничений и побочных эффектов. К относительным противопоказаниям можно отнести: повышенную температуру тела на момент проведения процедуры, острые инфекционные поражения организма, заболевания сердца и крови, повреждения кожи или опухолевые образования, расположенные недалеко от места воздействия аппарата.
Лечение лазером остеохондроза
Результаты клинических наблюдений при лечении лазером остеохондроза, проведенные в ряде ведущих НИИ и клиниках медицинских институтов, свидетельствуют о выраженном лечебном эффекте лазерной терапии больных остеохондрозом.
Лечение лазером остеохондроза
Остеохондроз – дегенеративно-дистрофический процесс, развивающийся в хрящевой и костной ткани позвоночника. Это самый распространенный недуг позвоночника, которым страдают более 70% населения. Остеохондрозом чаще всего болеют люди пожилого возраста, а также люди с избыточным весом. Заболевание имеет хроническое течение и нередко приводит к временной или стойкой потере трудоспособности.
Лечение лазером остеохондроза производится на выявленные пальпаторно болезненные точки. Основными зонами воздействия являются паравертебральные (околопозвоночные) и межпозвонковые зоны позвоночника на уровне поражения. Для обеспечения гарантированного положительного эффекта выполняется дополнительное облучение позвоночных сегментов, находящихся выше и ниже пораженного участка.
Лазерная терапия при шейном остеохондрозе
Лечение остеохондроза шейного отдела лазером. Вот одна из частых жалоб. «У меня давно болит плечо, я лечила его аппаратом лазерной терапии, мне не помогло». Да и не должно было помочь, ведь это одно из проявлений шейного остеохондроза, а основной очаг пациент не лечил. Обратите внимание на симптомы при остеохондрозе шейного отдела позвоночника.
При поражении корешка С3 (3-го шейного позвонка) возникают боли в левой или правой половине шеи, появляется изменение вкуса во рту, ощущение припухлости языка, затруднение в передвижении им пищи.
Раздражение корешка С4 вызывает боли в области ключицы, надплечья, атрофию и снижение тонуса задних мышц шеи, приводящее к вздутию в надключичной области, что является характерным симптомом для раздражения вышеуказанного корешка.
При сдавлении или раздражении корешка С5 появляются боли в надплечье и по наружной поверхности плеча, гипотрофия (уменьшение объема) дельтовидной мышцы.
При раздражении корешка С6 возникают боли в области шеи и лопатки, иррадиирующие (отдающиеся) по наружной поверхности плеча, предплечья и в большой палец руки, появляется гипотрофия двуглавой мышцы (бицепс).
Травматизация корешка С7 ведет к возникновению болей в шее, лопатке, с иррадиацией по наружной поверхности плеча, в тыльную поверхность предплечья и ко II и III пальцам кисти.
Противопоказания лечения лазером остеохондроза. Учитывая тот факт, что во время лечения лазером остеохондроза, вы одновременно проводите и лазерную гемотерапию, а при этом происходит разжижение крови, она не показана в следующих случаях: заболевания крови с синдромом кровоточивости, тромбоцитопения ниже 60000, активный туберкулез, тромбоз глубоких вен, период до и во время менструации.
Остеохондроз грудного отдела позвоночника
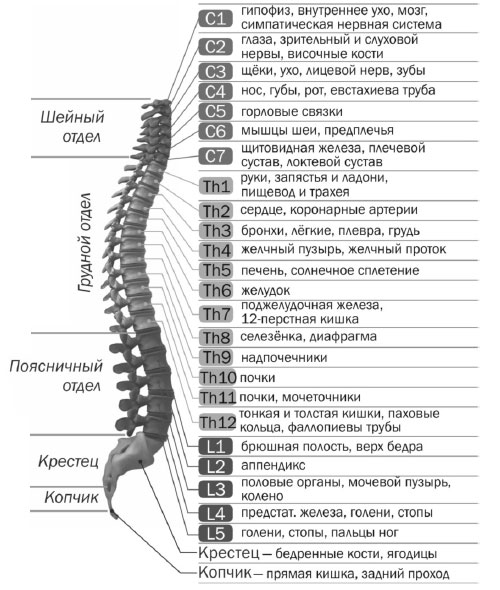
Грудной остеохондроз характеризуется разнообразной клинической картиной, что связано с анатомно-физиологическими особенностями этого отдела позвоночника. Несмотря на то, что число дисков в грудном отделе вдвое больше, чем в шейном или поясничном отделе, клинические проявления остеохондроза наблюдается значительно реже. Клиническая симптоматика зависит от компрессионного (сдавления) поражения того или иного нервного ствола. Вот как иннервируются наши внутренние органы нервными стволами, отходящими от грудного отдела позвоночника (Th 1 – 12 грудные позвонки).
Иннервация внутренних органов
Горельцева Н.В., Огорельцев Д.В., Центр традиционной медицины «ОРФЕЙ», г. Ижевск. Мы пришли к выводу, что при комплексной терапии с применением анальгетиков, сосудорасширяющих средств, биостимуляторов и др. при лечении больных с заболеваниями опорно-двигательного аппарата, в том числе больных с неврологическими проявлениями остеохондроза позвоночника с радикулопатией и без нее, достигается более быстрый эффект. Лечение остеохондроза позвоночника лазером проводилось для амбулаторных и стационарных больных. Благодаря комплексной терапии, включая лазерную, у стационарных больных с неврологическими проявлениями остеохондроза позвоночника с радикулопатией среднее время пребывания на койке снизилось с 27,7 до 20,6 дня, то есть, на одну неделю.
Дистрофические изменения грудного отдела позвоночника. Помимо остеохондроза, это наиболее частые поражения позвоночника.
Клиника. Клинически это обычно проявляется длительно незаживающими язвами желудка, эрозивными гастритами, кардиалгиями неясного генеза (происхождения) с изменениями на ЭКГ в виде ишемизации (резкое снижение кровоснабжения) различных участков левого желудочка, затяжными бронхитами, нарушениями эмоциональной устойчивости.
Поясничный отдел позвоночника
Клиника. Проявления заболевания могут носить самый разнообразный характер, в зависимости от стадии процесса. Длительный болевой синдром, парез стопы («шлёпающая стопа»), компенсаторный сколиоз в поясничном отделе, дефанс (напряжение) прямых мышц спины, болезненность при поверхностной пальпации, гипорефлексия сухожильных рефлексов, гипотония мышц голени с нарушением функции ходьбы и др.
Курс лечения лазером остеохондроза
Методика лазерной терапии остеохондроза: воздействие производится на выявленные пальпаторно болезненные точки вдоль позвоночника слева и справа на расстоянии 1,5 см от позвоночника около 7-8 зон воздействия. Сеансы проводятся ежедневно. Частота 50 Гц, затем 5 Гц, импульсная мощность лазера, которым проводится лечение желательно в диапазоне 9-15 Вт.
Уже после первого сеанса лечения лазером остеохондроза отсутствие болевого синдрома наблюдалось у 60-65% пациентов, улучшение двигательной активности отмечалось у 20-25%, нормализация сна у 50% больных. После первого курса лечения положительный эффект отмечен почти у 100% больных с ранней стадией заболевания. При запущенном процессе он достигается после 2-3 курса лечения.
Лазеротерапия и другие физиопроцедуры в лечении болезней позвоночника и суставов
Когда на прием приходит пациент, который жалуется на боли в шее, спине, пояснице или суставах, первым делом врач назначает препараты из группы НПВС – нестероидных противовоспалительных средств. Например, ибупрофен или напроксен. Они помогают быстро снять болевой синдром, однако, ими нельзя сильно увлекаться, потому что НПВС могут вызывать некоторые побочные эффекты.
К счастью, кроме медикаментозных препаратов существуют другие безопасные способы справиться с неприятными симптомами. Можно применять различные физиопроцедуры, массаж и мануальные техники, лечебную физкультуру, лазеротерапию, иглорефлексотерапию (акупунктуру).
Врачи в клинике «СОВА» успешно применяют для лечения болезней опорно-двигательной системы низкоуровневую («холодную») лазеротерапию (сокращенно LLLT от английского названия low-level laser therapy). Этот метод предполагает воздействие на пораженную область лазерным лучом низкой интенсивности в течение 10–15 минут. Он проникает в ткани на глубину около 10 см и оказывает терапевтические эффекты:
Характер действия лазерного излучения зависит от его интенсивности. В отличие от LLLT, лазеры с более высокой энергией буквально «прожигают» ткани. Это свойство тоже находит применение – в лазерной хирургии.
При каких заболеваниях опорно-двигательной системы можно применять лазеротерапию?
Очень часто LLLT применяют для лечения остеохондроза – заболевания, при котором в позвоночнике развиваются воспалительные и дегенеративные (преждевременное «старение», «износ») процессы. Вообще, «остеохондроз» – диагноз столь же противоречивый, сколь популярный среди российских неврологов и хирургов. В западной медицине и в Международной Классификации Болезней его нет. Многие специалисты считают его устаревшим. Так или иначе, зачастую низкоуровневая лазерная терапия помогает справиться с болями в позвоночнике, которые беспокоят таких пациентов. Она эффективна при фибромиалгиях – мышечно-скелетных болях.
При межпозвонковых грыжах, в результате сдавления нервных корешков и других причин, беспокоят такие симптомы, как боли, онемение, чувство жжения, покалывание, слабость в определенных группах мышц. Чаще всего – примерно в 75% случаев – с заболеванием удается справиться без операции. Лечение должно носить комплексный характер. Были проведены исследования, которые показали, что лазеротерапия помогает улучшить состояние таких больных.
Есть доказательства того, что лазеротерапия помогает при дисфункции крестцово-подвздошного сочленения, которое проявляется в виде болей в области таза и поясницы. Ученые считают, что терапевтические эффекты LLLT обусловлены улучшением кровоснабжения связок, поддерживающих крестцово-подвздошное сочленение, и устранением неровностей на костях.
Воздействие лазером помогает уменьшить боли и другие симптомы при радикулитах (воспалении нервных корешков), плекситах (воспалении нервных сплетений).
LLLT способна облегчить состояние при такой распространенной патологии, как остеоартроз. Это заболевание встречается у многих людей старшего возраста, оно возникает из-за постепенной дегенерации и разрушения суставного хряща. Холодная лазеротерапия приводит к уменьшению болей и утренней скованности в суставах при ревматоидном артрите. Ее успешно применяют при пяточной шпоре.
LLLT одобрена американским Управлением по контролю пищевых продуктов и медикаментов (Food and Drug Administration, FDA – США) для лечения синдрома запястного канала, также известного как туннельный карпальный синдром. При этом состоянии происходит сдавление нерва между костями, связками и сухожилиями, беспокоят боли и онемение пальцев кисти.
В стоматологии лазеры применяют для уменьшения болей при височно-нижнечелюстном синдроме.
Многие положительные эффекты LLLT доказаны в серьезных исследованиях, но, конечно же, этот метод лечения, как и любой другой, не является панацеей. Терапия заболеваний опорно-двигательной системы должна быть комплексной. Запишитесь на прием к специалисту в клинике «Сова», и он порекомендует программу лечения, оптимальную в вашем случае.
Как проводят лазеротерапию позвоночника и суставов?
В среднем сеанс продолжается 10 минут. В каждом конкретном случае время зависит от характера и тяжести поражения. Врач воздействует на пораженную область лазерным лучом – это не больно и не сопровождается какими-либо неприятными ощущениями. Процедуры проводятся амбулаторно. Полный курс включает от 8 до 30 сеансов, в зависимости от выраженности симптомов.
Существуют ли противопоказания к LLLT?
Низкоуровневая лазеротерапия – безопасный метод лечения, тем не менее, имеются некоторые противопоказания. Процедуру нельзя проводить при каких-либо онкологических заболеваниях и при подозрении на них. Лазеротерапию не применяют у женщин во время беременности.
Излучение ни в коем случае не должно попадать в глаза. Во время сеанса врач и пациент надевают специальные защитные очки.
Какие еще физиопроцедуры применяют при болях в позвоночнике и суставах?
Физиотерапия находит широкое применение в работе травматологов и ортопедов. Современные врачи используют довольно широкий спектр процедур:
Лечение грыжи позвоночника лазером: как проходит, показания, противопоказания, цены
Постоянное развитие технологий в медицине коснулось и оперативного вмешательства при грыжах межпозвонковых дисков. Основные приоритеты развития — это малоинвазивность и быстрота возвращения пациента к активной жизни. Постепенно отходят в прошлое дискэктомия открытым доступом, травматичные операции, связанные с удалением дужек позвонков, например, ламинэктомия. Им на смену пришло следующее поколение операций: микродискэктомия, которая проводится с помощью операционного микроскопа с минимальным разрезом.
Но есть и методы оперативного лечения, которые позволяют обойтись вообще без разрезов. Это эндоскопическая дискэктомия, микроэндоскопическое вмешательство, а также лечение грыжи позвоночника лазером. О чём идёт речь? В чём состоит смысл этого метода, каковы его преимущества и недостатки? Кому он показан и противопоказан, как готовиться к процедуре, и как проводится лечение грыжи диска лазером?
Суть методики
Нужно помнить, что лазеротерапия с целью воздействия на грыжу на самом деле является частью малоинвазивной хирургии. И те, кто думают, что, применяя этот вид лечения, можно вообще обойтись без операции, неправы. Как можно говорить о консервативном способе лечения, когда межпозвонковая грыжа или ее фрагменты превращаются в пар, и этот пар под высоким давлением выводится наружу?
Выпаривание грыжи — настоящее оперативное вмешательство. Но лазерные способы деструкции грыж дисков или изменения их структуры не требуют основных атрибутов обычных операций, и протекают без разрезов, без кровопотери и боли, и поэтому не требуют введения эндотрахеального или внутривенного наркоза. Вполне достаточно местного обезболивания.
Далее будет рассмотрено лечение межпозвонковой грыжи с помощью лазерного излучения подробно. Но вначале следует выяснить, какие у этого метода есть преимущества и недостатки.
Видео процедуры
Достоинства лазерного воздействия
У этой методики большое количество преимуществ, но все они будут актуальны, если у пациента дефект диска небольшой и «свежий». Каковы эти достоинства?
Следующие показатели и аргументы делают лазерные методы влияния на патологически измененный диск одними из лучших в наше время:
Однако у этих методов существуют и определенные недостатки.
Недостатки
Прежде всего, отсутствует большой объём научных данных, который позволяет уверенно говорить об отдаленном периоде, поскольку методика применяется сравнительно недавно. Никто не знает, как повлияет лазерное лечение на структуру диска у пациента через 30, 40, и более лет. Также:
Показания к лазерным методам лечения
В различных статьях, посвящённых лечению осложнений компрессионно-ишемических проявлений остеохондроза, то есть протрузий и грыж, можно прочитать, что показанием к оперативному вмешательству являются:
Но все эти показания являются относительными. Лазером можно успешно лечить грыжу в том и только в том случае, если пациент «укладывается» в правило двух шестёрок. То есть:
На практике нейрохирурги в России сталкиваются, как правило, с запущенными ситуации и чаще всего – с застарелыми и множественными, обызвествленными грыжами. В таком случае будут показаны традиционные виды лечения, и из малоинвазивных оперативных вмешательств следует рассматривать микродискэктомию и эндоскопическое удаление грыжи.
Противопоказания
Существует ряд состояний, когда лазерное излучение может принести больше вреда, чем пользы. Противопоказаны лазерные методики лечения грыж дисков в том случае, если:
Наконец, не используется лазерная технология в случае секвестрированной грыжи. Крайне нежелательно использовать лазерные методы, как уже говорилось выше, при больших размерах грыж, превышающих 6 мм. Конечно, никто не запрещает пациенту настаивать на этом методе лечения, но есть риск неполного удаления грыжи, и особенно в том случае, если пациент старше 50 лет, и у него есть разрывы в фиброзном кольце, то есть имеется высокий риск появления повторных протрузий и грыж в этом сегменте.
Безусловное противопоказание к лечению грыж лазером — это смещение позвонков и их выраженная нестабильность, опухоль в данном сегменте, даже доброкачественная гемангиома. С полным перечнем противопоказаний пациент знакомится на первичном приеме нейрохирурга, когда подбирается вид оперативного лечения. Как следует готовиться к лазерному лечению?
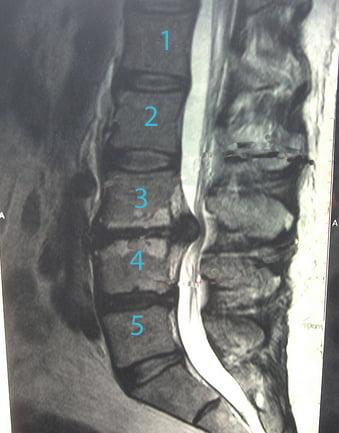
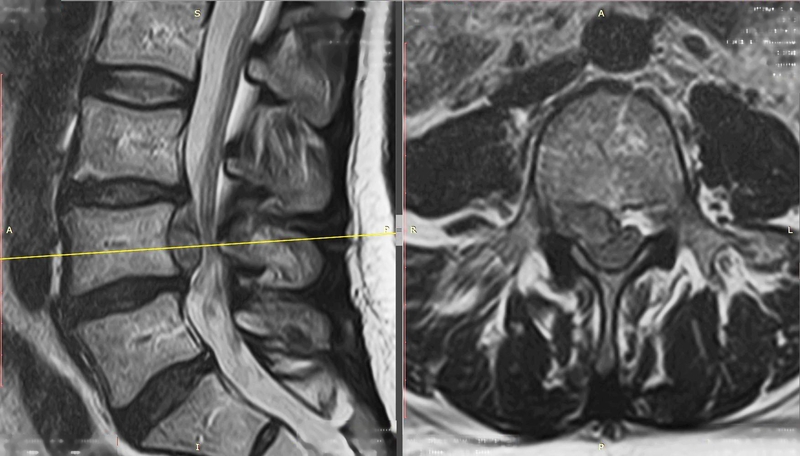
Секвестрированная грыжа на мрт.
Подготовка к процедуре
Прежде всего, стоимость одного койко-дня в странах с высоким уровнем развития медицины довольно высокая, и поэтому все анализы и исследования пациент выполняет амбулаторно. К ним относится выполнение компьютерной и магнитно-резонансной томографии с нужным разрешением, ЭКГ, общий анализ крови и мочи, исследование глюкозы крови, необходимые анализы на ВИЧ и сифилис.
Если нужно, то при наличии сопутствующих хронических заболеваний может потребоваться и разрешение соответствующих специалистов. Затем терапевт, выдает заключение о возможности проведения вмешательства на межпозвонковых дисках (в плане отсутствия противопоказаний).
Пациент приходит в клинику с соответствующим нейрохирургическим отделением, причём за час-полтора до оперативного вмешательства. Затем предстоит приём лечащего нейрохирурга, а также анестезиолога, несмотря на отсутствие общего наркоза. Накануне поступления в клинику пациенту нужно не есть и не пить с вечера, это оправданная мера предупреждения. Даже при отсутствии общего обезболивания может быть непредсказуемая реакция на местный анестетик, например, тошнота или даже рвота.
Затем пациент переодевается в стерильное белье и доставляется в операционный зал. Примерно через час, после окончания лазерного вмешательства он транспортируется в палату наблюдения, где и находится в течение 24 часов. Вставать и ходить можно уже в конце первого дня, то есть в день операции. Как правило, на следующий день пациент выписывается домой.
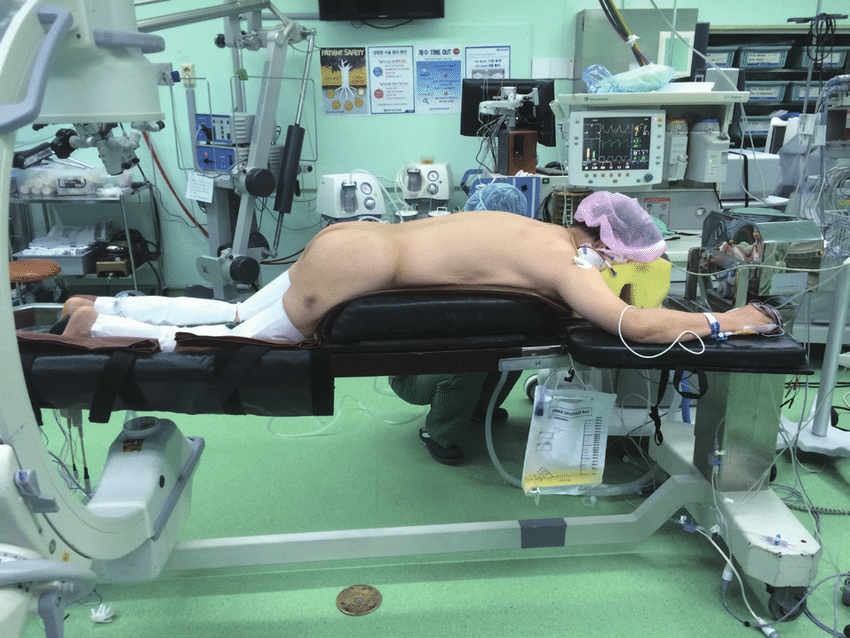
Положение пациента на операционном столе.
Подробности вмешательства
В настоящее время во всех странах с развитой медициной, например, США, Израиле, Германии, Чехии существуют три основных способа лазерного лечения грыж межпозвоночных дисков. Это:
При проведении лазерной вапоризации обезболивают кожу, подкожную клетчатку, поверхностные мышцы и связки позвоночника в необходимом сегменте. Затем производится прокол мягких тканей, и полую полужесткую, иглу, закрытую мандреном и способную изгибаться, проводят через межпозвонковое отверстие к необходимому диску.
В итоге размеры грыжи уменьшаются, внутридисковое давление тоже снижается, и зачастую прямо на операционном столе пациент говорит о полном исчезновении болевого синдрома.
Говоря простым языком, вапоризация — это высушивание грыжи мощным лазером, и уменьшение ее объема, при этом давление и уровень боли уменьшается.
При этом не создаётся такого высокого энергетического излучения, и грыжа не испаряется, а только лишь изменяет структуру диска. Лазер умеренно нагревает хрящевую ткань примерно до 70 градусов по Цельсию.
Лазерная реконструкция это более «гуманный» способ лечения. Если при вапоризации происходит разрушение и испарение той ткани, которая уже никуда не годится, то лазерная реконструкция применяется в том случае, когда больших протрузий и грыж нет, но по данным томографии в диске существует много трещин, и они могут послужить причинами будущих разрывов фиброзного кольца.
Вследствие нагрева межпозвонкового диска он получает дополнительный стимул к заживлению этих трещин. Говоря простым языком, диск «склеивается», и причиной такого явления считается кавитационный эффект, или образование микропузырьков. После этого лечения хрящ улучшает свою структуру не сразу, а в течение нескольких месяцев. Но вот боль и риск образования грыжи уменьшается уже через 3 месяца.
Реконструкция — это лечебная попытка восстановить диск под действием лазерного излучения низкой мощности. Поэтому в том случае, если грыжа большая, или обызвествилась, или уже произошел разрыв фиброзного кольца, то этот метод будет бесполезен.
Послеоперационный период
Несмотря на то, что пациента на следующий день выписывают, он должен придерживаться как можно тщательно рекомендаций нейрохирурга, невролога, специалиста по лечебной физкультуре, врача-терапевта. Основные рекомендации сводятся к следующему:
Для этого применяются препараты из группы НПВС, из группы желательно селективных ингибиторов циклооксигеназы 2 типа. Обычно это (по МНН) кетопрофен, мелоксикам, нимесулид. Но во время приема следует помнить о противопоказаниях, при наличии обострения эрозивного гастрита и язвенной болезни желудка и двенадцатиперстной кишки, поскольку эти средства увеличивают риск эрозии и кровотечения;
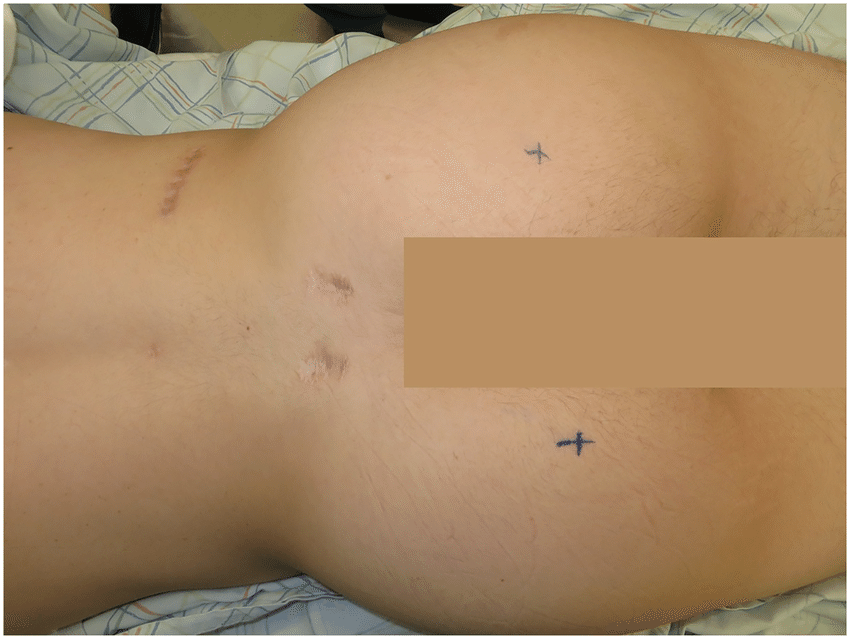
Шрамы после операции на спине.
Как показывает клиническая практика, именно несоблюдение этих правил, ощущение себя полностью здоровым и приводит к тому, что пациенту требуется повторное оперативное вмешательство на оперированном сегменте.
Плановый визит к нейрохирургу, к неврологу, обычно назначается через 2 месяца, так же, как и последующие визуализирующие обследования. Это связано с тем, что около 8 недель после операции проходит процесс организации фиброзного кольца, а внутри диска нормализуется физиологическое давление. Что касается рекомендации по соблюдению правил здорового образа жизни, то они очень просты. Это нормализация массы тела, укрепление мышц спины и брюшного пресса, то есть занятия лечебной гимнастикой и плаванием, регулярное прохождение курсов физиотерапевтических процедур и массажа.
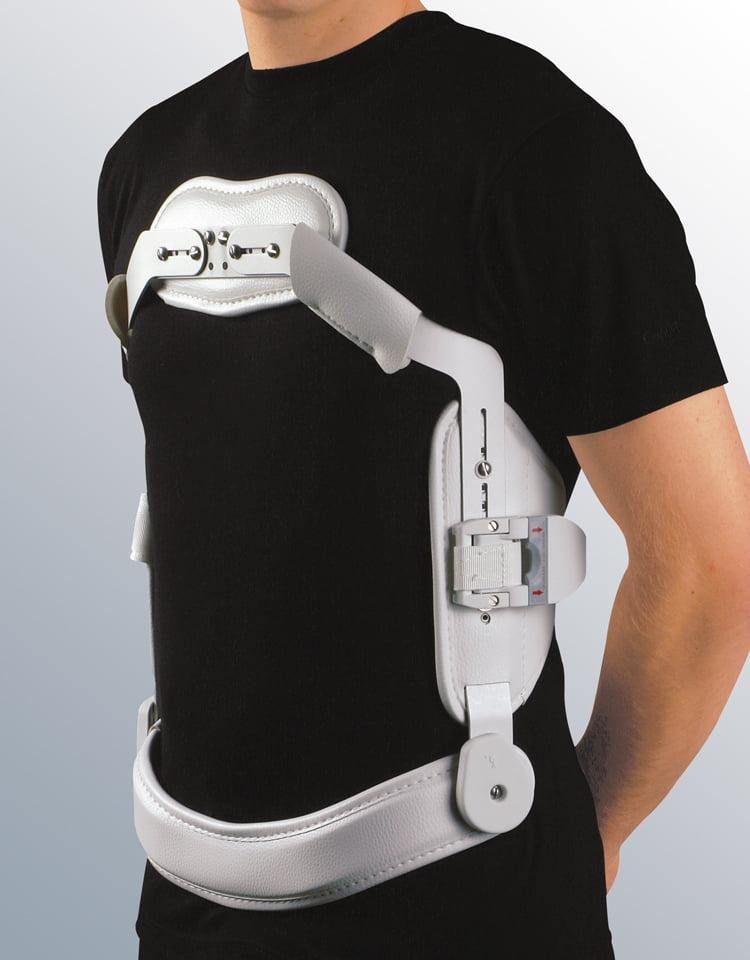
В том случае, если пациент хочет дополнительно поберечься, то ношение полужесткого корсета или воротника Шанца в случае грыж шейного отдела будет показано при планировании значительных нагрузок, например во время мытья окон, или хозяйственных работ. Эти несложные устройства предохранят спину или шею от чрезмерных движений, которые могут быть угрожающими по развитию вторичных, рецидивирующих протрузий и грыж.
Стоимость проведения лазерного лечения
Какова же стоимость этой современной операции на позвоночнике? Конечно, в ценообразовании играют роль множество факторов. На них влияет квалификация и опыт врача, сложность случая и наличие дополнительных факторов риска, необходимость использования тех или иных импортных приборов, а также количество дней, проведенных на стационарном лечении.
Гораздо выше цены в столицах, Москве и Санкт-Петербурге, но можно сказать, что чрезкожная вапоризация пораженного межпозвонкового диска, в среднем составляет от 150 до 250 тысяч рублей, в зависимости от сложности случая и выбранной клиники.
Если же брать цены на престижные мировые клиники, то они будут в разы дороже. Так, пребывание в течение 5 дней в клинике Топ Ихилов в Израиле и операция по удалению — 28000 долларов, проведение МРТ — 1500 долларов, за соответствующие консультации — от 500 долларов за одну. Соответственно, этот пакет «все включено» обойдется около 30 тысяч долларов. В Европе цены на лазерное лечение межпозвонковых дисков колеблется от 10 до 20 тысяч евро, в Турции и Индии — от 3 до 4 тысяч долларов США. Конечно, это самые общие данные.
В заключение следует немного сказать об отзывах пациентов. Читать отзывы других пациентов перед тем, как лечь на операцию, даже такую малоинвазивную — весьма пагубная практика. Каждый человек представляет собой отдельный и уникальный клинический случай, и любой отрицательный отзыв никогда не будет сопровождаться рассказом о том, как пациент нарушал предписание врача. Может быть, он и не осознавал, что он в раннем послеоперационном периоде ведёт себя не так как нужно. В результате отзыв получится отрицательным, хотя лечение было проведено правильно, и по показаниям.
С другой стороны, положительные отзывы могут побудить пациента выбрать именно эту клинику и этого врача, но его личная ситуация будет изначально отличаться от тех пациентов, у которых не возникло риска рецидива. Поэтому на основе отзывов делать выводы можно только в том случае, когда всем предлагается совершенно одинаковый товар, и этот метод вряд ли будет полезен в медицине.