Что лучше азитромицин или доксициклин при хламидиозе
Содержание
Дерматология в России
Зарегистрируйтесь!
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
Сравнительная эффективность использования препаратов азитромицин (Сумамед) и доксициклин при урогенитальном хламидиозе
Сравнительная эффективность использования препаратов азитромицин (Сумамед) и доксициклин при урогенитальном хламидиозе
Касымов О.И., Муниева С.Х.
Кафедра дерматовенерологии ТИППМК, г.Душанбе, республика Таджикистан
Целью наших исследований явилась сравнительная оценка эффективности лечения больных УГХ препаратами азитромицин (Сумамед) и доксициклин.
Материал и методы. Под нашим наблюдением находилось 60 (мужчин – 26, женщин – 34) больных с урогенитальным хламидиозом в возрасте от 20 до 45 лет. У всех больных заболевание носило хронический характер с длительностью процесса от 5 месяцев до 8 лет. У 15 (25%) больных (м – 10, ж – 5) урогенитальный хламидиоз протекал бессимптомно. 8 женщин предъявляли жалобы на выделения из влагалища слизистого или слизисто-гнойного характера, 15 – на боли внизу живота и в промежности, 6 – на нарушение менструального цикла. Среди мужчин 6 жаловались на скудные выделения из уретры, 4 – на снижение эрекции, 6 – на раннее семяизвержение. Всем больным была проведена диагностика хламидиоза методом прямой иммуннофлюоресценции (ПИФ) с тест-системами «ХламиСкан».
Микстинфекция была у 34 больных: трихомониаз у 6 больных, уреаплазмоз – у 28, гарденереллез – у 12 больных. У 22 больных было сочетание двух инфекций, у 12 –трех.
Всем больным было назначено комплексное лечение, которое включало антибиотики, иммуномодуляторы, ферментные препараты, витамины. При трихомониазе дополнительно назначался трихопол по 0,5 х 3 р/д после еды в течение 10 дней.
В зависимости от проведенного лечения больные были разделены на 2 группы по 30 человек в каждой. Первой группе пациентов было проведено комплексное лечение с использованием антибиотика сумамед, который вводился внутривенно-капельно по 1,0 г х 1 раз в неделю в 1-ый, 7-ой, 14-ый дни, всего на курс лечения 3,0 г препарата. Второй группе больных в качестве антибактериального препарата был назначен доксициклин из расчета 0,1 г х 2 раза в сутки в течение 14 дней (на курс 2,8 г). Эффективность проводимой терапии оценивали по совокупности клинических и лабораторных данных через 1 и 2 месяца после окончания лечения.
Таким образом, проведенные нами исследования показали более высокую (доказанную) эффективность азитромицина перед доксициклином в комплексном лечении больных хроническим и осложненным урогенитальным хламидиозом.
Азитромицин (Сумамед), как препарат первого выбора при лечении урогенитального хламидиоза
В.А.Аковбян
НИИЭМ им Н.Ф.Гамалеи РАМН
Azithromycin (sumamed) as a first-line preparation in treatment of urogenital chlamydia infection
V.A. Akovbyan
N.F. Gamaleya Research Institute of Experimental Medicine of the Academy of Medical Science of Russia
Немного истории: негонококковые уретриты
Со времени открытия Нейссером гонококка в 1879 году воспалительные урогенитальные заболевания, передаваемые половым путем, как бы разделились на две части те, которые вызывались гонококком (собственно гонорея) и так называемые неспецифические негонококковые уретриты (НГУ). Изучению этиологии НГУ было посвящено огромное количество исследований, причиной их назывались самые разнообразные патогены бактериальные, вирусные, микотические, трихомонадные, так называемые L-организмы и другие [4]. Эмпирически было установлено, что пенициллины, цефалоспорины и спектиномицин не приводят к клиническому выздоровлению НГУ, тогда как эритромицин, рифампицин, макролиды и фторхинолоны оказались достаточно эффективными. Объяснение этого явления стало возможным тогда, когда удалось установить, что одной из причин НГУ являются хламидии.
Обнаружив специфические включения внутри эпителиальных клеток из уретры мужчин, страдающих НГУ, Harkness в 1950 году назвал их «крупные вирусы» [5]. Подобные образования уже были обнаружены у больных венерической лимфогранулемой, а впоследствии и у больных трахомой. Именно эти «крупные вирусы» и были в дальнейшем названы хламидиями. В 1959 году Jones, Collier a Smith выделили С. trachomatis из цервикального канала женщины, родившей ребенка с ophthalmia neonatorum, а в 1964 хламидий были впервые выделены из уретры мужчин, страдающих конъюнктивитом [6,7]. Но прежде чем С. trachomatis были признаны в качестве микроорганизма, передаваемого половым путем и вызывающего урогенитальные воспалительные заболевания, потребовалось определенное время, что было связано с трудностями диагностики этих бактерий. Первоначально выделение C. trachomatis проводилось в желточном мешке куриных эмбрионов, далее в культурах клеток McCoy, но только после внедрения методов прямой иммунофлюоресценции и, позднее, ДНК диагностики, обнаружение хламидийного антигена стало доступной и рутинной процедурой в клинической практике [8]. Эпидемиологические исследования показывают, что распространение C. trachomatis в популяции зависит от разнообразных факторов: возраста, пола, образовательного уровня, особенностей полового поведения, региона изучения 11. C. trachomatis является причиной развития хронических воспалительных заболеваний мочеполовых органов у мужчин [13], ВЗОМТ и бесплодия у женщин [14,15], а также вызывает гипер и диспластические изменения в слизистой шейки матки [16,17]. Все это свидетельствует о социальной и медицинской значимости урогенитальной хламидийной инфекции и требует использования при лечении антибактериальные препараты с доказанной терапевтической эффективностью. Трудности, возникающие при решении данной задачи, объясняются довольно специфическими особенностями C. trachomatis:
Макролиды
Азитромицин
Очень важно, что азитромицин, в отличие от эритромицина и кларитромицина, не ингибирует цитохром Р-450 и не влияет на метаболизм других препаратов в печени. Это имеет значение, поскольку азитромицин не взаимодействует с препаратами, расщепляющимися системой цитохрома Р-450 в печени при совместном назначении, 50% препарата выводится с желчью в неизмененном виде, а около 6% от дозы выводится с мочой в зависимости от путей введения и дозы [26].
Механизм действия
Антибактериальный эффект макролидов заключается в угнетении РНК-зависимого синтеза белков у чувствительных прокариотов. Азитромицин активен против многих грамположительных бактерий, включая Str. pneumoniae, Str. pyogenes [18,27]. Известно, что С. trachomatis, М. pneumoniae, L. pneumophila не реагируют на бета-лактамные антибиотики, поскольку у них нет соответствующих для этих антибиотиков рецепторов, так называемых пенициллинсвязывающих белков. Более того, С. trachomatis и М. pneumoniae не имеют клеточных стенок (в классическом представлении). Поскольку C. trachomatis является облигатным внутриклеточным патогеном, способность макролидов создавать высокие внутриклеточные концентрации, приводящие к угнетению синтеза белка микроорганизмами, значительно усиливает действие азитромицина против хламидий.
Фармакокинетика
Для некоторых антибиотиков, в частности, азитромицина, определение концентрации в сыворотке крови не является демонстративным показателем для оценки клинической эффективности, тогда как определение антибиотиков в клетках и тканях представляет трудную задачу. Особенности фармакокинетики азитромицина заключаются в том, что он концентрируется в местах воспаления более чем в сыворотке или неповрежденной ткани. Ключевые показатели фармакокинетики азитромицина представлены в таблице [28,29].
Таблица. Фармакокинетика азитромицина
| Всасывание при приеме внутрь (%) | 37 |
| Максимальная концентрация в сыворотке, мкг/мл (1,4 при инфузии) | 0,4 |
| Время достижения максимальной концентрации (час) (1-2 при инфузии) | 2-3 |
| Время полужизни в сыворотке (час) | 40 |
| Объем распределения (л/кг веса) | 31,1 |
После назначения внутрь азитромицин быстро всасывается: пик концентрации (0,4 мкг/мл) после приема 500 мг наступает через 2-3 часа. При внутривенном введении добровольцам 500 мг, 1, 2 и 4 г толерантность препарата была хорошей, а время полужизни Т1/2 составило более 60 часов [22]. Биодоступность внутривенной формы составляет 100%. Препарат продолжал определяться в крови через 192 ч после внутривенного введения 1 г, через 240 ч после введения 2 и 4 г. Высокая продолжительность периода полужизни связана с тем, что азитромицин характеризуется быстрым захватом клетками и тканями и медленным высвобождением из тканей. Есть еще одно свойство препарата, которое трудно объяснить с позиций сегодняшних знаний. Добавление сыворотки крови в среду Мюллера-Хинтона при изучении чувствительности микроорганизмов к азитромицину приводит к уникальному падению значений минимальной ингибирующей концентраций (МИК) азитромицина против St. aureus с 0,25 до 0,004 мкг/мл (уменьшение более чем в 60 раз), против S. pneumoniae с 0,12 до 0,004 мкг/мл (уменьшение в 30 раз), в отношении хламидий подобные данные не приводятся [30].
Тканевая и клеточная фармакокинетика
Концентрации азитромицина в тканях превышают таковые в сыворотке в 80-1000 раз [28,29]. Пик концентрации обычно наступает через 24-48 ч после назначения первой дозы. Отличие азитромицина от других макролидов в том, что высокие тканевые концентрации поддерживаются в течение многих дней после завершения лечения, это явление получило название постантибиотического эффекта. При однократном приеме 500 мг азитромицина концентрация препарата в миндалинах, легких, почках, простате, желудке была выше, чем 2 мкг/мл, причем она сохранялась на этом уровне в течение более чем 8 дней [31]. В этих же исследованиях показано, что Т1/2 азитромицина в простате составила 2,3 дня.
Исследования показали, что пероральное назначение азитромицина в дозе 500 мг в течение 3-х дней по результатам сопоставимо с 10-ти дневным назначением амоксициллина-клавуланата в дозе 625 мг 3 раза в день при лечении респираторных заболеваний [32].
Таким образом, азитромицин характеризуется высокой антимикробной (антихламидийной) активностью, способностью проникать и накапливаться внутри клеток, дополнительно доставляться в очаги воспаления внутри макрофагов и полиморфноядерных лейкоцитов и не вступать во взаимодействие с другими одновременно назначаемыми лекарственными препаратами. Следует отметить, что все указанные свойства установлены только для оригинального препарата, т.е. впервые синтезированного и прошедшего цикл всех экспериментальных и клинических исследований. Единственным оригинальным препаратом азитромицина распространяемым в России и странах Восточной Европы, является Сумамед (PLIVA).
Оригинальный препарат всегда один, тогда как его воспроизведенных копий, т н генериков (дженериков) может быть множество. Многочисленные исследования показывают, что стандарты качества дженериков часто не соответствуют показателям оригинального препарата, а качество различных генерических препаратов неодинаково [35]. Основным требованием, предъявляемым к дженерикам, является необходимость его соответствия оригиналу по показателям биоэквивалентности. Это всегда необходимо учитывать при выборе лечебного протокола.
Лечение
Невозможность стандартизации условий культивирования хламидий создали определенные трудности для определения их чувствительности к антибиотикам. Кроме того, как и для других бактерий, полученные in vitro данные чувствительности хламидий к определенным антибиотикам не всегда соответствуют результатам их реального клинического применения. Поэтому, использование в настоящее время различных антибиотиков и схем лечения урогенитального хламидиоза основано, как на данных фармакокинетики и фармакодинамики, так и на результатах клинических наблюдений. В настоящее время имеется значительное число научных публикаций, посвященных лечению урогенитального хламидиоза. Препаратом сравнения для азитромицина почти всегда является доксициклин, как наиболее изученный и близкий по результатам лечения к азитромицину.
В упомянутых руководствах по лечению ИППП, рекомендуемая для лечения УХ доза азитромицина составляет 1 г внутрь однократно [1,2]. В зарубежных источниках не делается различий между лечением не осложненных и осложненных форм УХ, тогда как в отечественных методических материалах для лечения последних предлагается назначение препарата по 1 г раз в неделю, на курс З г [3]. Представляется целесообразным привести данные, обобщающие результаты крупных рандомизированных исследований. Огромный фактический материал, единый протокол исследования и статистическая обработка полученных результатов значительно повышают достоверность представляемых данных.
Новые возможности и перспективы
Международные руководства по терапии инфекций передаваемых половым путем при выборе препарата требуют наличия активности в отношении основных возможных возбудителей, например С. trachomatis, N. gonorrhoae и т.д. Следует отметить, что отрицательные результаты ПЦР на наличие C. trachomatis в соскобах из эндоцервикального канала не исключают возможного инфицирования верхних отделов репродуктивной системы [1,2].
При выделении Chlamydia spp. рекомендовано назначение азитромицина или доксициклина [44]. С целью повышения эффективности профилактики ранних и отдаленных вторичных осложнений (простатит, орхит, проктит) и учитывая широкую распространенность в популяции внутриклеточных инфекций, возможную ассоциацию с другими специфическими возбудителями, рекомендуется внутривенная эмпирическая терапия этиотропными препаратами с высоким тканевым накоплением, например, азитромицином, особенно при ургентной катетеризации и других манипуляциях у «неплановых больных» [45].
При анализе клинических работ обращает на себя внимание, что разброс результатов эффективности при лечении хламидийной инфекции азитромицином лежит в пределах 85-100%, причем, сравнение результатов в пределах 90-100% статистически недостоверны. При анализе различий результатов клинических и микробиологических данных после проведенного лечения, как нам кажется, следует иметь в виду сведения, представленные в интересном обзоре Мортона и Кингхорна [5]:
Практически одинаковая клиническая и микробиологическая эффективность азитромицина и доксициклина считается доказанной. Дальнейшее сравнение этих препаратов показывает, что единственным преимуществом доксициклина является его низкая цена, тогда как недостатков значительно больше: длительные сроки лечения, осложнения со стороны желудочно-кишечного тракта, токсико-аллергические реакции со стороны кожи, фотосенсибилизация к ультрафиолету, противопоказания для назначения беременным и детям.
Высокая клинико-микробиологическая эффективность, удобство применения, незначительное количество побочных эффектов, возможность применения для лечения беременных и детей, разнообразие лекарственных форм азитромицина делают его препаратом первого выбора при лечении урогенитального хламидиоза. В этой ситуации значение ценового фактора перестает быть решающим: после подробного информирования окончательный выбор препарата остается за больным.
Актуальные вопросы антибиотикотерапии при урогенитальном хламидиозе
Опубликовано в журнале:
Гинекология »» Том 04/N 2/2002
Э.А.Баткаев, Д.В.Рюмин
Кафедра дерматовенерологии с курсом лабораторной диагностики РМАПО, Москва
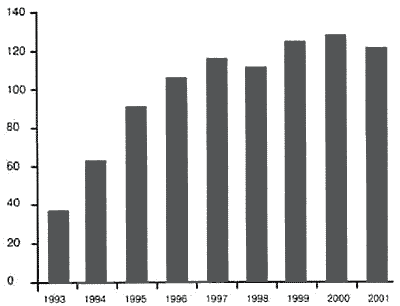
Урогенитальный хламидиоз (УГХ) по-прежнему является одним из наиболее распространенных заболеваний, передаваемых половым путем (ЗППП). Динамика уровня заболеваемости УГХ в России за период с 1993 по 1997 г. показала увеличение числа зарегистрированных случаев заболевания в 2,9 раза [25]. В 2001 г. в России показатель заболеваемости хламидийной инфекцией составил 121 на 100 тыс. населения (рис. 1).
Несмотря на то, что методы диагностики и лечения УГХ постоянно совершенствуются и, как правило, сама диагностика хламидийной инфекции не представляет особенных затруднений, проблема лечения заболевания по-прежнему актуальна, что обусловлено не только неуклонным ростом инфекции в человеческой популяции, но и высоким процентом рецидивов УГХ у пациентов, получивших курс антибиотикотерапии в соответствии с действующими инструкциями и схемами лечения. По данным различных исследователей [5, 32, 40, 49, 52, 54], частота рецидивов УГХ после антибиотикотерапии составляет от 2 до 50%. Проблема осложняется тем обстоятельством, что в настоящее время нет единой концепции причин их развития, недостаточно изучена роль микстинфекции в возникновении, течении и персистировании хламидийной инфекции, что может быть камнем преткновения на пути к успеху антихламидийной терапии. Фундаментальными научными работами последних 10 лет установлено, что УГХ как моноинфекция встречается редко и в генезе всех патологических изменений, происходящих в организме человека, больного хламидиозом, и особенно в урогенитальном тракте (УГТ) лежат его микстформы, т.е. ассоциированные с хламидиями патогенные и условно-патогенные микроорганизмы [1, 7, 9, 10, 16].
Так, например, В.И.Медведев и соавт. обследовали 212 больных с трубно-перитонеальной формой бесплодия и диагностировали УГХ у 49,5% женщин, а при изучении микробиоценоза цервикального канала у 77,1% пациенток кроме хламидий были обнаружены энтерококки, кишечная палочка, уреаплазмы, гарднереллы [12].
О.В.Ромащенко также отмечал УГХ у 48% обследованных пациенток с трубным бесплодием, а различные микробные ассоциации в цервиксе – у 44% (с микоплазмами – 13,4%; с кишечной палочкой – 8%; с Candida albicans – 6%; с различными видами стафилококков – 9,3% и стрептококков – 7,3% случаев) [15].
Рис. 1.
Динамика роста УГХ в России в период с 1993 по 2001 г. (РМАПО, 2001 г.).
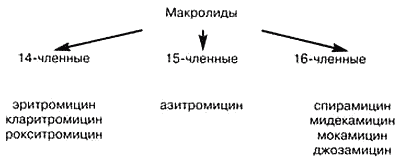
Рис. 2.
Классификация макролидов.
Рис. 3.
Спектр действия макролидов.
Рис. 4.
Чувствительность Chlamydia trachomatis к различным антибиотикам.
Препарат
МИК90 (мкг/мл)
МБК90 (мкг/мл)
Sergreti 1987, Lefevre 1993
Рис. 5.
Лечение урогенитального хламидиоза антибиотиками разных групп.
улучшение, 15% частота рецидивов
Calzolari 1992, Stein 1995.
При наблюдении 203 женщин, страдавших воспалительными заболеваниями УГТ и бесплодием [4], подтверждена высокая частота смешанных инфекций в генезе бесплодия. Авторы обнаружили УГХ у 29,5% больных. Хламидиоз у женщин как моноинфекция встречался в 2,5% случаев, а в сочетании с гарднереллезом – в 88,3%, причем из 98 обнаруженных случаев гарднереллеза у больных микстформы с 2 или 3 инфекциями (микоплазмы, уреаплазмы и др.) составляли 61,3% указанных микстформ.
Отмечены также высокая степень участия ассоциированных инфекций в возникновении и развитии воспалительных заболеваний органов малого таза, способность микроорганизмов взаимно «отягощать» течение основного заболевания и его исход, трудности, возникающие при лечении ассоциированных форм [7].
Среди различных исследователей не существует единого мнения по вопросам лечения УГХ. Одни авторы рекомендуют схемы лечения какой-либо одной группой лекарственных веществ, например, тетрациклинами [31, 34, 45, 56, 65], макролидами [6, 27-29, 68, 57, 62], фторхинолонами [14, 20, 24] и другими антибиотиками с преимущественным акцентом на единственный препарат из этих групп (доксициклин, эритромицин, максаквин и др.) [53, 62, 65]. Другие, на основании проведенных сравнительных испытаний при лечении УГХ, демонстрируют преимущества схем комбинированнного применения различных антибиотиков из этих и других лекарственных групп. В настоящее время при лечении УГХ предпочтение, как правило, отдается антибиотикам, способным к внутриклеточной кумуляции (тетрациклины, макролиды, фторхинолоны).
KA.Workowski и соавт. провели 5-месячный контроль за излеченностью УГХ методом ПЦР и показали эффективность стандартной терапии доксициклином при лечении неосложненной формы инфекции [65].
Об эффективности лечения тетрациклинами (63,4%) сообщали также BP.Katz и соавт. [34], проводившие лечение УГХ по стандартной 7-дневной методике.
Изучена терапевтическая активность полусинтетического тетрациклина – миноциклина в лечении хламидийных уретритов и слизисто-гнойных цервицитов и отмечена его эффективность, не уступающая таковой доксициклину [45, 56].
Выраженность терапевтического эффекта при лечении тетрациклинами объясняют их способностью генерировать in vivo свободные радикалы, обладающие бактерицидной активностью [13], но высокая частота побочных реакций и невозможность применения тетрациклинов у беременных ограничивают их использование при лечении УГХ.
Другими авторами [22, 33, 41, 43, 47, 50] показана не меньшая эффективность лечения хламидиоза в разнообразных клинических формах антибиотиками из группы макролидов (рис. 2), однако при применении макролидов существуют проблемы соотношения между их активностью in vitro и in vivo, низкой концентрации в крови и высоким содержанием в тканях и др. (рис. 3) [1].
В настоящее время препаратом выбора при лечении УГХ по-прежнему остается эритромицин, несмотря на то что плохая биодоступность антибиотика (легко разрушается соляной кислотой, плохо всасывается), ускоренная фармакодинамика (короткий период полувыведения, быстрая элиминация) и высокая частота побочных реакций, преимущественно со стороны органов желудочно-кишечного тракта лимитируют его применение у больных УГХ.
Необходимо отметить, что производные эритромицина – рокситромицин, кларитромицин, азитромицин, джозамицин и др., – практически лишенные указанных недостатков, обладающие хорошей биодоступностью при высокой антихламидийной активности, нашли широкое применение в лечении хламидийной инфекции. Следует подчеркнуть, что фармакологической особенностью макролидов является их способность преодолевать клеточные мембраны и накапливаться в клетках макроорганизма, в том числе и в иммунокомпетентных клетках. Именно способность макролидов к внутриклеточной кумуляции, создавая при этом высокие концентрации, во многом определяет их выраженную бактерицидную активность не только в отношении стрептококков, стафилококков, аэробных грамотрицательных микроорганизмов типа гемофильной палочки, моракселлы, бордателлы, но и против ряда внутриклеточных возбудителей инфекционного процесса, таких как хламидии, микоплазмы, легионеллы, листерии и др. Высокую клиническую эффективность макролидов связывают с их противовоспалительным эффектом и воздействием на функциональную активность фагоцитов периферической крови [39, 46], что, вероятно, обусловлено их выраженной антиоксидантной активностью и способностью снижать процессы окислительного метаболизма в фагоцитах, понижая образование супероксидного иона [36, 37]. Кроме того, представители класса макролидов с 14-членным лактонным кольцом – кларитромицин и рокситромицин – влияют на процессы иммунного реагирования макроорганизма через изменение синтеза моноцитами и макрофагами важнейших медиаторов иммунного ответа, таких как фактор некроза опухоли, интерлейкины, колониестимулирующий фактор и др. [35, 46], что позволяет считать их антибиотиками с иммуномодулирующим воздействием на организм человека.
В клинических наблюдениях, проведенных на взрослом контингенте пациентов, выявлено увеличение хемотаксиса нейтрофилов под влиянием эритромицина, рокситромицина и кларитромицина. Некоторое положительное влияние на фагоцитоз отмечено при применении мидекамицина. Под влиянием спирамицина и джозамицина, наоборот, отмечалось подавление хемотаксиса нейтрофилов. В отношении азитромицина отчетливого эффекта выявлено не было [23, 36, 38].
Несмотря на различное влияние антибиотиков-производных эритромицина на показатели иммунореактивности макроорганизма, анализ результатов их применения у больных с УГХ показывает высокую терапевтическую эффективность препаратов группы макролидов.
В публикации P.Lidbrink и соавт. [42] продемонстрировано терапевтическое действие рокситромицина при его сравнительном изучении с доксициклином. Авторы отмечали сходные результаты 10-дневного лечения обоими препаратами, однако указывали на лучшую переносимость рокситромицина по сравнению с доксициклином: частота побочных явлений со стороны органов желудочно-кишечного тракта была достоверно выше при приеме доксициклина (35%), чем при приеме рокситромицина (19%).
При определении антимикробной активности рокситромицина, эритромицина, доксициклина и тетрациклина против Chlamydia trachomatis в культуре клеток также показана более высокая активность рокситромицина [58].
E.Calzolari и соавт. сообщали о результатах лечения кларитромицином эндоцервицита и эндоуретрита у больных УГХ [27]. У 51 (100%) больного результаты ИФА были отрицательными через 7–10 дней после окончания терапии кларитромицином (по 500 мг 2 раза в день 7 дней). Из 64 женщин с хламидийным цервицитом (контрольная группа), получавших эритромицин (по 1 г 2 раза в день 7 дней), отрицательный результат ИФА в те же сроки имели лишь 88% больных, что характеризует кларитромицин как весьма эффективный препарат в лечении хламидийной инфекции.
J.Lefevre и соавт. сообщали, что определение чувствительности Chlamydia trachomatis к различным антибиотикам (рис. 4, 5) также показало лучшую активность в отношении хламидий у кларитромицина [67].
Нам при лечении 22 больных мужчин с хроническим уретропростатитом и простатовезикулитом смешанной хламидийно-микоплазменной и хламидийно-микоуреаплазменной этиологии кларитромицином (по 0,5 г 2 раза в день; курсовая доза 7 г) удалось добиться клинического и этиологического излечения у 20 пациентов; у 2 больных при контроле за излеченностью ЗППП методом ПЦР установлена санация хламидиоза и микоплазмоза с определением Ureaplasma urealyticum (штамм PARVO), что потребовало назначения дополнительного курса лечения доксициклином. Сравнительное изучение эффективности терапии смешанных форм указанных урогенитальных инфекций кларитромицином (схема лечения та же) и рокситромицином (по 0,15 г 2 раза в день; курсовая доза 3 г) показало примерно одинаковые результаты антимикробной активности данных антибиотиков в отношении Chlamydia trachomatis и Mycoplasma hominis (100 и 98% соответственно). В то же время процент излеченности уреаплазмоза у больных с хламидийно-микоуреаплазменными микробными ассоциациями при лечении кларитромицином по сравнению с рокситромицином был более высоким в группе пациентов, принимавших кларитромицин (90,9 и 80% соответственно).
При сравнении результатов лечения уретритов и уретропростатитов хламидийной этиологии джозамицином и другими антибиотиками в сочетании с иммуностимуляторами [17] установили, что лечение джозамицином и пефлоксацином позволило добиться излечения у 85,7 и 75% больных соответственно. В то же время прием тетрациклина, доксициклина и азитромицина в суточных дозах, близких к максимально допустимым, в течение 6–10 дней позволял достичь исчезновения возбудителей в 95–100% случаев.
При сравнении эффективности 14-дневного лечения УГХ доксициклином (100 мг) и спирамицином (1 г) 2 раза в день показано, что из 128 пациентов, получавших спирамицин, лечение оказалось эффективным у 125 (98%), а из 133, получавших доксициклин, – у 133 (100%) [30].
Некоторые авторы [14, 51, 55, 61, 63, 64] сообщают о высокой терапевтической активности в отношении хламидийной инфекции азитромицина – антибиотика, обладающего менее широким спектром, чем эритромицин, но более значительным периодом полувыведения и меньшими побочными эффектами [26, 47]. После однократного приема 1 г азитромицина на 7–10, 12–16, 33–37-й дни проводили микробиологическое и клиническое обследование 28 пациенток [47]. Результаты лечения оценены как отличные и хорошие в 17, как нормальные и удовлетворительные в 6 и как неудовлетворительные в 5 случаях.
При сравнительном изучении азитромицина и доксициклина в терапии УГХ показано [33, 48, 50], что эффективность однократного приема 1г азитромицина не уступала таковой при 7-дневном курсе доксициклина. M.Hammerschlag и соавт. [33] считают, что лечение одноразовой дозой азитромицина является более безопасным и продуктивным, чем стандартный 7-дневный курс доксициклина при лечении неосложненных форм хламидийной инфекции, так как частота побочных реакций и их выраженность при приеме азитромицина составляла 19%, а в случае приема доксициклина – 33,3%.
В.В.Чеботарев и М.А.Гомберг [21] отмечают высокую эффективность азитромицина при модификации его приема у больных УГХ (по 1 г на 1, 7 и 14-й дни лечения; курсовая доза 3 г).
В то же время другие исследователи акцентируют внимание на лечении УГХ препаратами группы фторхинолонов [20, 24, 53, 59, 66 и др.], выраженная антихламидийная активность которых связана с ингибицией ДНК и нарушением синтеза белков в микробной клетке [20]. Препараты данной фармацевтической группы хорошо всасываются из желудочно-кишечного тракта и обладают продолжительным действием [59].
Хорошие результаты получили А.И.Якубович и соавт. [24], которые на основании лечения 32 мужчин с хламидийным уретритом пефлоксацином в течение 10 дней (суточная доза 0,4 г) делают вывод о его высокой терапевтической эффективности (87,5%).
C.Ziegler и соавт. [66] дали сравнительную оценку результатам лечения фторхинолонами (офлоксацин назначали по 200 мг 2 раза в день в течение 10 дней; флероксацин – по 600 мг 1 раз в день 7 дней) по отношению к 7-дневной терапии доксициклином (98, 100 и 100% излеченности соответственно).
Изучена клиническая эффективность ломефлоксацина – препарата с широким спектром антибактериальной активности и длительным временем полувыведения в терапии УГХ и показали его способность проникать в ткани и фагоциты [53].
В.В.Делекторский и соавт. [3] рекомендовали в лечении хламидиоза и смешанной гонорейно-хламидийной инфекции комплексное лечение пефлоксацином и иммуномодуляторами (тимоген). Методом ультраструктурного анализа было показано, что при использовании подобного комплекса незавершенная фагоцитарная реакция становилась завершенной, фагоцитоз носил многоступенчатый характер, а морфологический анализ лейкоконцентрата крови свидетельствовал об усилении переваривающей способности полиморфно-ядерных лейкоцитов.
Интересными представляются сообщения [44, 60] о результатах сравнительного испытания в терапии УГХ у беременных амоксициллина (группа полусинтетических пенициллинов) и эритромицина.
A.Magat и соавт. [44] применяли амоксициллин (по 500 мг 3 раза в день 7 дней) и эритромицин (по 600 мг 4 раза в день 7 дней). Излеченность УГХ в обеих группах составила 72,3% случаев.
Аналогичные выводы получены при лечении 74 беременных с УГХ амоксициллином (по 500 мг 3 раза в сутки 7 дней) и эритромицином (по 500 мг 4 раза в сутки 7 дней), общая эффективность этих препаратов составила 84,6 и 84,2% соответственно [60].
Выше были рассмотрены результаты лечения больных УГХ одним антибиотиком из различных лекарственных групп с проведением сравнительной оценки между ними и установлением степени эффективности данной терапии. Теперь остановимся на вопросе так называемой пульс-терапии, когда для лечения хламидийной инфекции используется комплекс из нескольких антибиотиков разных групп, назначаемых короткими турами, что также имеет свое теоретическое и практическое обоснование.
Так, например, описан облигатный внутриклеточный цикл развития хламидий, возможность их трансформации в L-формы и рекомендовано применение пульс-терапии антихламидийными препаратами (по 2–3 тура через 10 дней, по 7–10 дней каждый) с обязательным включением методов стимуляции иммунитета и местное лечение, в том числе и физиотерапевтическое [5].
Примерно такую же точку зрения высказывал Г.И. Мавров [9], который при лечении 118 бесплодных супружеских пар, больных УГХ и уреаплазмозом, различными антибиотиками по принципу пульс-терапии получил следующие результаты: у 79% пар излечение наступило после 1 курса лечения; у 14% – после 2 курсов; у 7% – после 3.
Вопрос о выборе индивидуальной тактики в комплексном лечении больных хроническим персистирующим УГХ рассматривался в сообщении А.М.Соловьева [19], наблюдавшего 63 больных с данной формой заболевания. Отмечено, что персистентные особи хламидий не способны завершать свой цикл развития, при этом образуются аномальные формы цитоплазматических включений, содержащие неразвивающиеся РТ, в которых приостанавливаются метаболические процессы, что объясняет неэффективность антибиотикотерапии при данной форме УГХ.
О необходимости этапного лечения УГХ сообщали Л.К.Глазкова и В.С.Полканов [2]. Авторы рекомендовали на первом этапе проводить повышение неспецифической резистентности организма иммуномодуляторами, затем (основной этап) – специфическую базисную терапию антибиотиками с включением протеолитических ферментов, прооксидантов, кальциевых блокаторов и аналогов энкефалинов. Заключительный этап – восстановительная терапия с применением адаптогенов, гепатопротекторов и антиоксидантов.
Перспективным можно также считать использование в комплексном лечении больных УГХ метода системной энзимотерапии. Метод системной энзимотерапии основан на кооперативном терапевтическом воздействии целенаправленно составленных смесей гидролитических ферментов растительного и животного происхождения (вобэнзим, флогэнзим и др.). Благодаря выраженному влиянию на ключевые патофизиологические процессы в организме препараты этой фармакологической группы обладают противовоспалительным, фибринолитическим, иммуномодулирующим и другими свойствами, повышающими эффективность комплекса лечебных мероприятий при целом ряде заболеваний. При непосредственном участии данных ферментов снижается инфильтрация интерстиция белками плазмы, увеличивается элиминация тканевого детрита и депозитов фибрина в очаге воспаления, что обеспечивает улучшение микроциркуляции и способствует уменьшение отека. Гидролитические ферменты могут оказывать комплексное воздействие на отдельные звенья иммунопатологических процессов, способны расщеплять циркулирующие в крови или фиксированные в тканях иммунные комплексы и оказывать регулирующее влияние на компоненты системы комплемента. Кроме того, доказана способность энзимных препаратов повышать локальную концентрацию антибиотиков в зоне воспаления [18].
Важность комплексного подхода в лечении УГХ с обязательным включением в схемы лечения различных иммуномодуляторов подчеркивается также и в других сообщениях [8, 10].
В.П.Кузнецов и соавт. [8] наблюдали 45 мужчин с гонорейно-хламидийной инфекцией УГТ, получавших доксициклин и офлоксацин. Присоединение к проводимой терапии лейкинферона укорачивало сроки лечения и уменьшало количество осложнений и рецидивов.
Э.В.Малинина [11] также показала наличие прямой зависимости результатов лечения УГХ антибиотиками от уровня спонтанной индукции интерферона в организме пациентов. Наибольшая эффективность лечения УГХ (95%) была достигнута при комплексном лечении антибиотиками в сочетании с протеолитическими ферментами, препаратами экзогенного- (виферон) и индукторами эндогенного интерферона (ларифан или ридостин).
И.И.Мавров и А.В.Шатилов [10] дали обоснование местного применения иммуномодуляторов в комплексном лечении хламидийных уретритов у мужчин. У 40 больных хламидийным уретритом были изучены изменения эпителия уретры, а также исследовано влияние на процессы метаплазии и дифференцировки эпителиальных клеток внутриуретральных инстилляций препаратов тимуса (тимогена и тимоптина), оказывающих моделирующее воздействие на Т-хелперную фракцию Т-лимфоцитов. Установлено, что у больных хламидийным уретритом изменена морфология эпителия мочеиспускательного канала в виде метаплазии многослойного призматического эпителия в многослойный плоский, чему способствует традиционное местное лечение – инстилляции препаратов серебра, тампонады и бужирование. Авторы отмечали, что после этиотропного лечения хламидийного уретрита нормальная цитоморфологическая структура эпителия уретры не восстанавливается и инстилляции тимогена и тимоптина способствуют усилению его регенерации, стимулируя нормальную дифференцировку эпителиальных клеток.
Резюмируя изложенное, можно констатировать, что в настоящий момент не существует однозначного подхода к вопросам лечения хламидийной инфекции, нет единой (универсальной) схемы терапии УГХ и с практической точки зрения не может быть, так как всевозможные ассоциации микробов одной инструкцией или схемой лечения предусмотреть достаточно сложно. Тем не менее проведенный нами анализ результатов антибиотикотерапии больных УГХ как в виде монотерапии каким-либо одним антибиотиком, так и в комплексе с другими антибиотиками из различных фармакологических групп и/или другими препаратами (иммуномодуляторы, ферменты и др.), демонстрирующий достаточно высокую эффективность лечения таких больных, позволяет акцентировать внимание специалистов на группе макролидов, являющейся наиболее оптимальной для санации УГХ-инфекции. Кроме того, следует подчеркнуть, что среди представителей этой группы наилучшие результаты в лечении УГХ получены при использовании кларитромицина и рокситромицина – антибиотиков с выраженной антихламидийной активностью и позитивным иммуномодулирующим влиянием на организм человека. Необходимо также отметить большую эффективность применения кларитромицина по сравнению с рокситромицином у больных со смешанной хламидийно-микоуреаплазменной инфекцией урогенитального тракта.
В то же время высокий процент рецидивов УГХ у пациентов, пролеченных в соответствии с действующими инструкциями и схемами, вряд ли свидетельствует о поливалентной антибиотикорезистентности ряда штаммов Chlamydia trachomatis, а, вероятнее всего, обусловлен морфобиологическими особенностями хламидий (персистенция) и их взаимоотношениями в микробиоценозах урогенитального тракта с другими, составляющими микстмикробами-ассоциантами.