Что лучше тайм фактор или цикловита
Что такое аденомиоз у женщин: есть ли опасность развития рака
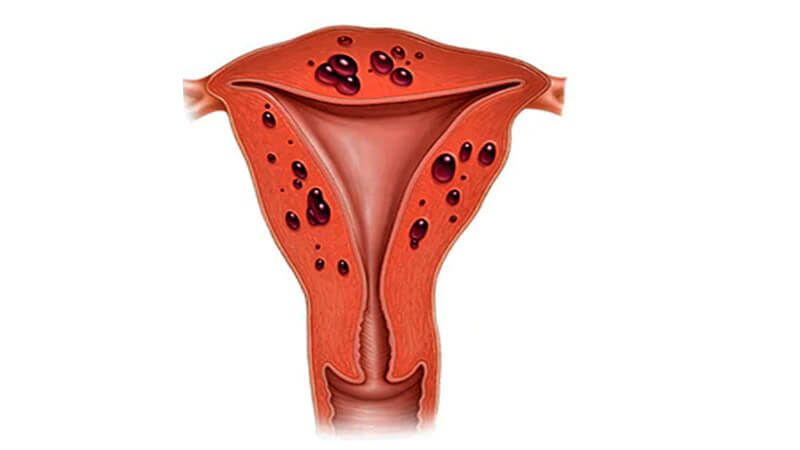
Аденомиоз тела матки – заболевание доброкачественной природы, при котором происходит разрастание тканей эндометрия. Из-за этого он может проникнуть в соседние ткани и поразить яичники, фаллопиевы трубы, желчный пузырь. Лечение аденомиоза матки важно начать как можно раньше, поскольку болезнь опасна своими осложнениями.
Причины аденомиоза
По мнению врачей, факторами риска развития аденомиоза выступают:
Как распознать аденомиоз
Основным признаком аденомиоза выступает болезненность менструаций. Они продолжаются более 7 дней. Выделения содержат кровяные сгустки, в целом носят обильный характер. За 2-3 дня до и после менструаций можно увидеть мажущие выделения. На фоне этого женщина страдает от тяжелого предменструального синдрома.
Другие симптомы аденомиоза матки:
Если рассматривать, чем опасен аденомиоз, то нужно сказать, что длительное время заболевание не несет никакой угрозы организму. Но с течением времени бесконтрольный рост эндометрия приводит к осложнениям. В таких случаях возможно развитие:
В чем разница между аденомиозом и эндометриозом
Аденомиоз и эндометриоз – заболевания, в основе которых лежат пролиферативные процессы. В обоих случаях без лечения могут развиваться онкологические процессы. Часто заболевания объединяют в одно, поскольку их отличия мало различимы. Но разница все-таки существует.
Эндометриоз – гиперпластический процесс, при котором клетки эндометрия усиленно делятся и распространяются по организму. Их можно обнаружить почти в любых органах, но чаще они локализуются в малом тазу. Аденомиоз – похожее заболевание. Только при нем клетки разрастаются внутрь эндометрия, что приводит к увеличению тела матки.
На аденомиоз указывают боли внизу живота в сочетании с увеличением длительности и обильности менструаций. При эндометриозе чаще наблюдаются нарушения менструального цикла в виде аменореи и дисменореи.
Виды и стадии
Основные разновидности заболевания:
Какие степени аденомиоза существуют:
Как диагностируют заболевание
Диагноз устанавливается на основании анамнеза, осмотра в гинекологическом кресле и инструментальных исследований. Осмотр гинекологом наиболее результативен накануне менструаций. Признаком аденомиоза выступает наличие узлов или бугристостей на слизистой матки.
Для подтверждения диагноза проводят ультразвуковое исследование. УЗИ – наиболее точный метод диагностики аденомиоза. Исследование проводят трансвагинальным способом, т. е. через влагалище. Процедуру тоже назначают накануне менструаций. Признаки аденомиоза матки на УЗИ:
К эхографическим признакам аденомиоза также относят изменение плотности тканей матки. Еще на заболевание указывают участки с гипоэхогенностью (темные пятна), гиперэхогенностью (светло-серые пятна) и гетероэхогенностью (темные и светлые вкрапления в одном месте).
Диффузная форма сложнее в плане диагностики, поэтому при подозрении на нее прибегают к гистероскопии. Еще в рамках инструментальной диагностики назначают анализы крови и мочи, исследования на гормоны.
Как лечат аденомиоз
На начальных стадиях заболевания возможно лечение аденомиоза без гормонов. По мнению врачей, гормональная терапия поможет только тем, у кого активная форма заболевания. При малой активности патологии применение гормонов, наоборот, может спровоцировать прогрессирование болезни и разрастание очагов.
Основные направления терапии:
В курс включают транквилизаторы и антидепрессанты, иммуномодуляторы, НПВС, витаминные комплексы. Дополнительно врачи принимают меры для устранения анемии. Лечение гормонами при аденомиозе, как правило, проводится при помощи оральных контрацептивов.
Если консервативная терапия не дает результатов, то назначают хирургическое вмешательство. К радикальному лечению по удалению матки прибегают в сложных случаях при возрасте женщины более 40 лет, неэффективности консервативного лечения и органосохраняющих операций.
В клинике Dr. AkNer в первую очередь стремятся сохранить орган. Для этого применяются современные препараты и протоколы лечения, которые подбирают индивидуально для каждой пациентки. Если у вас появились симптомы аденомиоза любой степени, стоит как можно быстрее обратиться к гинекологу. Вы можете записаться на прием прямо сейчас, написав нам в форме на сайте или позвонив по контактным номерам 8 (495) 098-03-03 или 8 (926) 497-44-44.
Межменструальные кровотечения
Характер функциональных нарушений менструального цикла

Именно в это время происходит овуляция – выход созревшей яйцеклетки из фолликула. Незадолго перед овуляцией повышается уровень эстрогенов, секретируемых яичниковыми клетками. Количество эстрогенов достигает максимума как раз к середине цикла. В это время уровень другого гормона, прогестерона, минимален. Его уровень повышается после овуляции.
Эффекты эстрогена направлены на оплодотворение яйцеклетки, а прогестерон обеспечивает протекание беременности. Если же оплодотворение не происходит, и беременность не наступает, то к концу цикла количество эстрогенов и прогестерона достигает минимума. В результате в маточной слизистой (эндометрии) развиваются атрофические процессы. Отторжение эндометрия сопровождается характерными менструальными кровотечениями.
Но что будет, если по каким-то причинам количество эстрогенов, продуцируемых яичниками, будет недостаточным? Тогда из-за низкого уровня этих гормонов похожие процессы с наличием геморрагических выделений будут развиваться не только в конце, но и в середине менструального цикла.
Поскольку овуляция в данном случае наступает, такие дисфункциональные (обусловленные функциональными нарушениями) кровотечения называют овуляторными. Но бывает и так, что овуляция не наступает. Неразорвавшийся фолликул подвергается атрезии (обратному развитию) или кистозному перерождению. В любом случае, желтое тело, секретирующее прогестерон, не образуется.
Из-за дефицита прогестерона сохраняется действие эстрогенов на эндометрий. В результате он утолщается. Из-за утолщения его кровоснабжение нарушается, и в определенный момент эндометрий отторгается. Но, поскольку естественная гормональная регуляция нарушена, цикл нерегулярный. Обильные метроррагии возникают после длительных задержек цикла, и сопровождаются бесплодием. Такие дисфункциональные кровотечения называют ановуляторными. Отсутствие овуляции, ановуляция, сопровождается бесплодием.
Причины метроррагии

На функцию яичников влияют другие органы эндокринной системы, в т.ч. и щитовидная железа. Усиление или ослабление функции щитовидки отражается на состоянии яичников, и приводит к геморрагическим выделениям в межменструальный период. То же самое касается гипофиза, контролирующего все органы эндокринной системы.
Естественно низкий уровень эстрогенов и прогестерона отмечается в самом начале полового созревания, и в период климакса. Поэтому межменструальные кровянистые выделения часто возникают в первые 2 года после первой менструации (менархе), когда менструальный цикл только устанавливается. То же самое возможно в преклимактерическом периоде, перед естественным угасанием репродуктивной функции.
Гормональный фон может изменяться искусственно при приеме оральных контрацептивов. Эти средства содержат синтетические аналоги эстрогенов и прогестерона. Их действие направлено на подавление овуляции. А если овуляция все-таки наступила, изменения гормонального фона затрудняют имплантацию оплодотворенной яйцеклетки.
Гинекологи уверяют, что оральные контрацептивы благотворно влияет на менструальный цикл. Это действительно так – после приема этих средств нормализуется продолжительность цикла, объем кровотечений, исчезают межменструальные кровотечения. Однако эти средства подавляют синтез естественных эстрогенов. Поэтому по окончании их приема иногда отмечаются кровянистые выделения в середине цикла.
Возможны и другие причины межменструальных геморрагических выделений, связанных с эндометриозом, доброкачественными и злокачественными опухолевыми процессами тела и шейки матки. Но в этих случаях кровотечения дисфункциональными не являются – они обусловлены органической патологией.
Иногда межменструальное кровотечение может быть и не связано с гинекологическими заболеваниями. Нарушения свертывания крови (коагулопатии) у женщин проявляются не только обильными длительными менструациями (меноррагиями), но и метроррагиями.
Но не все кровянистые выделения связаны с патологией. Например, овуляция часто сопровождается такими выделениями, которые обусловлены разрывом стенки фолликула. Кроме того, овуляция – благоприятный период для зачатия и беременности. Имплантация эмбриона в миометрий спустя 5-10 дней после оплодотворения сопровождается незначительными кровянистыми выделениями. Само собой разумеется, очередная менструация после этого не наступит. Но при этом не следует забывать, что геморрагии могут указывать не только на беременность, но и на ее прерывание, выкидыш.
Некоторые женщины свидетельствуют о наличии кровянистых выделений уже после наступившей беременности. Эти выделения воспринимаются как месячные. На самом деле это частичное отторжение эндометрия, что тоже указывает на опасность выкидыша.
Диагностика и лечение метроррагий
Лечебные мероприятия зависят от интенсивности выделений. В большинстве случаев кровоточивость в середине цикла, обусловленная дисгормональными нарушениями, скудная, и ее продолжительность не превышает 1-3 суток. Такие скудные выделения при сохраненном цикле считаются вариантом нормы, и не требуют лечебных мероприятий. Возможно, они связаны с физическим или психическим переутомлением, нерациональным питанием.
Как вернуть критические дни?
Как вернуть критические дни? На вопросы читателей отвечает врач-гинеколог высшей категории Нижегородского центра репродукции и планирования семьи Нина Александровна БОНДАРЬ:
Р.М.БАЙТЕЕВА, г. Оренбург.
— Повышение пролактина в крови может быть физиологическим, на фоне лекарств и при различных заболеваниях.
Физиологическое повышение пролактина происходит во время сна, после употребления пищи, богатой белками, при физических упражнениях, стрессе, во время половой близости, во 2-ю фазу менструального цикла, во время беременности и при кормлении грудью.
Из препаратов на уровень пролактина влияют нейролептики, антидепрессанты, наркотики, противорвотные средства, блокаторы рецепторов гистамина и кальциевых каналов, амфетамины, галлюциногены, алкалоиды раувольфии, метилдопы, гормон эстроген (в составе комбинированных оральных контрацептивов), гормон ципротерон.
Количество пролактина повышают заболевания щитовидной железы, надпочечников, яичников, матки, печени, поджелудочной железы, почек, бронхов, аутоиммунные поражения эндокринных желез.
У больных уменьшаются яичники, снижается уровень женских гормонов в крови, появляется бесплодие или самопроизвольные выкидыши, нарушается менструальный цикл вплоть до исчезновения месячных.
При низком уровне женских гормонов со временем снижается половое влечение, уменьшается плотность костной ткани (частые переломы при остеопорозе).
В лечении используют препараты, снижающие пролактин (бромокриптин, парлодел, абергин, норпролак, каберголин) до нормального уровня и установления менструального цикла. Если после отмены лекарства цикл вновь нарушается, значит, лечение следует проводить без перерыва до 5 лет.
Из травяных препаратов рекомендуют мастодинон, циклодинон (агнукастон),которые принимают по 30 капель (или по 1 таблетке) 2 раза в день, утром и вечером, непрерывно в течение 6-12 месяцев.
Н. В. СМИРОНОВА, г.Самара.
— ФСГ (фолликулостимулирующий гормон) — это гормон передней доли гипофиза (железы внутренней секреции человека, расположенной у основания головного мозга), который регулирует функцию половых желез.
ФСГ стимулирует рост и созревание фолликулов яичников, превращает андрогены (мужские половые гормоны) в эстрогены (женские половые гормоны). Эстрогены, в свою очередь, контролируют ЛГ (лютеинезирующий гормон), который вызывает овуляцию (выход яйцеклетки из яичника).
Если в 35 лет ФСГ — 29 мМЕ/л при норме до 12 мМЕ/л, то возможен синдром истощенных или резистентных (нечувствительных) яичников.
Причины такого состояния могут быть разными: генетические, аутоиммунные изменения, вирусные инфекции, авитаминозы, воздействие радиации, каких-то химических веществ в период беременности и раннего детства, прием иммунодепрессантов, токсических лекарственных средств. Кстати, по этим же причинам может возникать и глаукома.
В любом случае вам необходима заместительная гормональная терапия, которая снизит уровень ФСГ.
Гормоны назначаются врачом только после осмотра пациентки и изучения результатов необходимых анализов (УЗИ органов малого таза и молочных желез, развернутого анализа крови, анализа на определение уровня холестерина и сахара в крови).
Н. СЛИНЬКО, Краснодарский край.
— В норме регулярные месячные должны начинаться через каждые 21-36 дней. Главное, чтобы промежуток между менструациями был одинаковым.
Часто причиной нарушения месячных являются эмоциональные переживания, что негативно отражается на центральной нервной системе. В данном случае нужно проконсультироваться у врача-невропатолога.
Лечат аменорею (отсутствие месячных), возникшую на фоне стресса, отдыхом. При низких показателях фолликулостимулирующего гормона назначают заместительную гормональную терапию на 1-3 месяца. Например, пластырь Климара и дюфастон по 10 мг (1 таблетка) 2 раза в день за 10 дней до ожидаемых месячных, циклопрогинова по 1 таблетке 1 раз в день в течение 14 дней.
Затем назначают утрожестан по 1 таблетке 2 раза в день на протяжении 10 дней. Если стресс не сильный, то достаточно применить утрожестан или дюфастон за 10 дней до месячных.
В следующий раз (для того чтобы избежать нарушения месячных при возникшем стрессе) можно принимать гомеопатические капли (по 15-20 капель 2 раза в день) или ременс (дисменорм или циклодинон) по 1 таблетке 2 раза в день.
Из трав полезны любые сборы, которые могут включать: зверобой, тысячелистник, пустырник, крапиву, ромашку, бессмертник, шиповник, мяту, сенну, подорожник, укроп.
Зуд, покраснение половых органов указывают на инфекционный вульвовагинит (может быть и аллергический). «Белые лохмотики» в моче появляются при воспалении мочевыделительной системы. Надо сдать анализы мочи и мазок на инфекции. После лечения месячные возобновятся, и вы сможете забеременеть.
Мне 49 лет. Расскажите, пожалуйста, про гормональные нарушения при климаксе и лекарства, которые могли бы помочь (особенно при приливах).
А. И. ИВАНОВА, п. Приобье, ХМАО-Югра.
— Климактерический период характеризуется постепенным снижением и «выключением» функции яичников. Колебания уровня женского гормона эстрогена приводят к появлению многообразных эмоционально-психических (раздражительность, депрессия, перепады настроения, слабость, забывчивость, невнимательность, снижение половой активности, беспокойство, нарушение сна) и вазомоторных (сосудистых) симптомов (приливы жара, потливость, изменение артериального давления, ознобы, сердцебиение, головные боли).
Могут появиться сухость кожи, ломкость ногтей, выпадение волос, а также проблемы с мочеиспусканием (недержание мочи при физической нагрузке, чихании, кашле).
Одновременно с понижением уровня гормона эстрогена снижаются и гормоны щитовидной железы, что замедляет обменные процессы в организме.
Гормональная терапия эффективна у 90-95% женщин, но назначается она только врачом с учетом показаний и противопоказаний. Для постановки точного диагноза «климактерический период» следует сдать анализ крови на фолликулостимулирующий гормон.
Фитогормоны содержатся в таких растениях, как цимицифуга, мельброзия.
Из витаминов полезны витамин А (по 5 капель на хлеб 1 раз в день), витамин Е (по 150-200 мг в сутки), витамин С (до 800 мг в сутки с 5-го по 25-й день менструального цикла).
При климаксе обязательно рекомендуют дозированные физические нагрузки, гимнастические упражнения, ходьбу, общий массаж.
Следует отказаться от распространенных идей похудания, так как в жировых клетках образуется женский гормон эстрон (женский половой гормон из группы эстрогенов).
В питании должна присутствовать растительная пища (для нормальной работы кишечника). У тех, кто постоянно употребляет грубоволокнистую пищу, зеленый чай и сою, в 10 раз реже встречается климактерический синдром.
Желательно больше включать в рацион бобовых культур, хлеба с цельными зернами пшеницы, семян подсолнуха, ягод, соевых, молочных продуктов. Растительные жиры, нежирные сорта мяса (курица, индейка), рыба обеспечивают организм витаминами, микроэлементами (кальцием, фосфором), служат профилактикой переломов костей.
Острые приправы усиливают приливы и перепады давления. Алкоголь, кофе и курение ухудшают усвоение гормонов организмом.
Вагинит
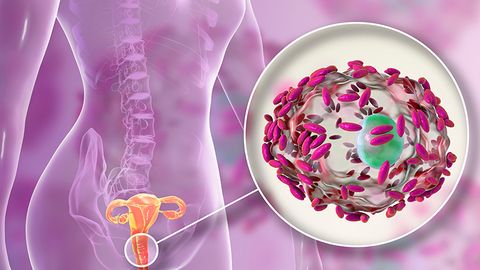
Вагинит (кольпит) — это воспалительное заболевание слизистой оболочки влагалища.
В течение жизни это заболевание переносит каждая женщина. Вагинит — самая частая причина, с которой пациентки обращаются к гинекологу.
Воспаление может развиться под воздействием разных причин, однако в большинстве случаев заболеванию предшествует снижение иммунитета или нарушение микрофлоры влагалища. Часто вагинит возникает на фоне изменения гормонального фона.
Причины вагинита
Когда женщина здорова, ее организм самостоятельно поддерживает баланс флоры во влагалище. Лактобактерии, которые находятся на его слизистой оболочке, вырабатывают молочную кислоту, она подавляет излишнюю активность условно-патогенной микрофлоры. Ситуация меняется, когда защитные силы организма ослабевают.
Вагинит могут вызывать:
Как возникает вагинит
Анатомически влагалище представляет собой мышечную трубку, защищенную изнутри эпителием — несколькими слоями прочно связанных между собой клеток. Верхний слой эпителия содержит запас гликогена — полимера глюкозы, который образует энергетический запас организма. Углеводами гликогена питается полезная микрофлора влагалища — молочнокислые бактерии.
Расщепляя гликоген, бактерии выделяют молочную кислоту, которая создает среду, губительную для патогенной микрофлоры. Кроме того, у здоровой женщины слой молочнокислых бактерий настолько плотно выстилает полость влагалища, что другим микроорганизмам попросту негде создать свою колонию.
Слизистая оболочка влагалища постоянно вырабатывает немного секрета, который стекает по стенкам вниз и выносит с собой отслуживший свой срок эпителий, погибшие бактерии и патогенные микроорганизмы.
Содержание гликогена во влагалище зависит от количества и состава половых гормонов в крови. Повышенный уровень эстрогена – залог того, что полимера глюкозы на слизистой оболочке будет много. Некоторые стероидные женские половые гормоны снижают содержание гликогена в эпителии.
Концентрация таких гормонов повышается перед менструацией, поэтому многие женщины в преддверии месячных ощущают зуд во влагалище. Так обостряется хронический вагинит или проявляется острая стадия заболевания.
Болезнетворные бактерии могут попасть во влагалище двумя путями:
Как только болезнетворные микроорганизмы попали на ослабленные ткани влагалища, воспаление развивается следующим образом:
Формы вагинита
Заболевание различают по комплексу признаков.
По своей продолжительности вагинит может быть:
В зависимости от причины, вызвавшей воспаление, вагинит бывет:
По характеру воспаления вагинит бывает:
Вагинит может развиться не только у взрослых, но у детей и подростков. Это опасно, ведь ребенок не может понять, что с ним происходит, а иногда просто стесняется пожаловаться на боль и жжение в интимном месте. При отсутствии лечения болезнь переходит в хроническую стадию. У девочек слизистая оболочка влагалища очень тонкая, поэтому при воспалении на ней образуются рубцы, полипы и даже синехии (срастание половых губ). При малейших подозрениях на кольпит у девочки срочно обратитесь к гинекологу.
Как проявляется вагинит
При вагините женщина чаще всего не испытывает лихорадки, у нее не появляется высокой температуры и общей слабости. Однако ощущение общего дискомфорта в промежности и зуда не прекращается на всем протяжении болезни.
Если температура все-таки поднимается, появляются симптомы общей интоксикации и выраженная боль во влагалище, значит воспалительный процесс зашел далеко. И речь идет об остром воспалительном процессе по всей высоте влагалища и жировой клетчатки, окружающей матку.
Бактериальный вагинит
Бактериальный вагинит – это гнойное воспаление, оно сопровождается обильными выделениями желто-зеленого цвета.
Причиной бактериального вагинита может быть:
Этот вид вагинита называют аэробным, ведь воспаление провоцирует условно-патогенная микрофлора, где немало аэробных бактерий. Чтобы развиваться, им необходим кислород, поэтому колонии обычно располагаются на поверхности кожи промежности. Когда защитные силы организма ослабевают, представители аэробов проникают во влагалище и размножаются на слизистой оболочке. Таким образом, бактериальный вагинит это не бактериальное поражение слизистой оболочки влагалища, а гибель его естественной микрофлоры.
При осмотре влагалища врач отметит очаги покраснения на слизистой оболочке влагалища. Сам орган отечный и покрыт гноем. При анализе мазков из влагалища будет обнаружена кислая реакция, эпителиальные клетки атакованы слоем аэробных бактерий. Молочнокислых бактерий мало, а иногда их вовсе не удается обнаружить.
Этот вид воспаления становится хроническим чаще, чем другие.При этом выделения из влагалища становятся умеренными, но сохраняют свою отличительную особенность – желто-зеленый цвет и неприятный запах.
Эта форма вагинита излечивается непросто, в результате системного лечения. Кроме местных лечебных средств будет необходимо принимать общеукрепляющие препараты.
Трихомонадный вагинит
Заболевание протекает тяжело. Воспаление развивается спустя 3 – 12 (а иногда до 30) дней с момента заражения — незащищенного секса с носителем инфекции. Это стадия инфекционного накопления, и женщину ничто не беспокоит, когда внезапно возникает острый вагинит.
Из влагалища отделяются пенистые выделения, которые сопровождаются резким неприятным запахом. Чаще всего они мутновато-белые или имеют желтый оттенок. Женщину мучают зуд промежности, неприятные ощущения локализуются в районе живота.
Трихомонада легко передвигается и из влагалища проникает в матку, маточные трубы, брюшину и окружающие ткани. На этой стадии заболевания у женщины температура поднимается до 39 градусов. Боли в области живота становятся сильнее, нерегулярно идут менструации.
Осматривая влагалище, врач констатирует равномерное покраснение стенок влагалища, отек слизистой оболочки, наличие пенистых выделений.
Однако, бывают случаи, когда трихомонозный кольпит протекает практически бессимптомно, не считая некоторого покраснения влагалища.
У мужчины чаще всего заболевание не проявляется, но лечить необходимо обоих партнеров, иначе в болезненный процесс будет вовлечена вся мочеполовая система.
Гонорейный вагинит
Эта инфекция передается исключительно половым путем. Ее признаки проявляются спустя 3-4 дня с момента заражения, когда женщина начинает испытывать дискомфорт, жжение, боль и зуд во влагалище. Выделения слизистые, гнойные, иногда в них можно заметить белые вкрапления — участки отмерших клеток слизистой оболочки.
Стенки влагалища отечны и перенаполнены застойной кровью, особенно выделяются набухшие сосочки красного оттенка. В запущенной стадии во влагалище образуются эрозии. Вначале они покрыты беловатым слоем погибших бактерий, затем появляются и начинают кровоточить язвы. Кровь появляется во влагалищных выделениях.
Дрожжевой вагинит
Молочницей или кандидозным вагинитом переболели многие женщины. При этом возбудитель инфекции вовсе не обязательно должен быть принесен половым партнером. Грибок кандида населяет влагалище 25% женщин. Он является представителем условно-патогенной микрофлоры, в обычном своем состоянии не доставляет женщине беспокойства.
Однако, если иммунитет носительницы дрожжеподобного грибка снижается, при стрессе или нарушении обмена веществ кандида начинает активно размножаться.
О том, что процесс начал развиваться, свидетельствует зуд в половых органах. Затем женщина ощущает сухость во влагалище. Если на больших половых губах появляется отек и выраженная болезненность, значит течение болезни осложняет вульвовагинит.
Через 1–2 дня с момента появления зуда из влагалища появляются белые творожистые выделения, обладающие кислым запахом. В редких случаях молочница может протекать без выделений.
Часто признаки грибковой инфекции появляются перед началом менструации, во время беременности или при использовании внутриматочных контрацептивов. Провоцирует появление молочницы и несбалансированный прием антибиотиков.
Это заболевание дает рекордное количество рецидивов.
Однако лечение дрожжевого вагинита проходит несложно, при помощи специальных кремов. И хотя, в силу строения половых органов, у мужчин кандидозного кольпита не бывает, сексуальный партнер женщины также должен пройти лечение.
Атрофический вагинит
Чаще всего возникает в период постменопаузы (климакса), когда уменьшается выработка эстрогена. Как следствие — истончается эпителий вагины, в эпидермальном слое становится меньше лактобактерий. Это приводит к изменению кислотности влагалища, что и запускает воспалительный процесс.
При атрофическом вагините зуд во влагалище особенно мучителен, тяжело женщины переносят и сухость вагины и нарушение ее эластичности. Еще один симптом атрофического вагинита — частые мочеиспускания.
При таком воспалении выделений почти нет, они не окрашены и не имеют запаха. Иногда появляются кровянистые выделения.
Врач при осмотре влагалища обнаружит, что слизистая оболочка бледно желтого цвета с геморрагическими пятнами (кровоподтеками). При атрофическом вагините влагалище сужается, на заднем своде образуются спайки.
При этом заболевании необходимо комплексное лечение, использование гормональных препаратов и местной терапии.
Хронический вагинит
Острый вагинит может перейти в хроническую форму, если женщина не обратилась к врачу за помощью или получила недостаточно эффективное лечение. Постепенно симптомы острого воспаления затихают, время от времени появляются влагалищные выделения, но не в такие обильные, как в стадии обострения. Женщины могут жить с уверенностью, что они выздоровели и узнать о своем диагнозе случайно.
Хроническое воспаление снижает эластичность стенок влагалища, они уплотняются, становятся шероховатыми. Во время полового акта могут возникнуть неприятные ощущения, воспалительный процесс захватывает матку и яичники, образуя там спайки. В результате женщине труднее забеременеть.
Далее воспаление переходит на мочевыводящую систему и органы малого таза.
Диагностика вагинита
Диагностикой заболевания занимается гинеколог.
Обследование будет проходить следующим образом:
Перед посещением гинеколога на сутки воздержитесь от секса. Не нужно пользоваться гигиеническими тампонами, спринцеваться — так вы сохраните состав микрофлоры. За два дня до осмотра перестаньте использовать интимными смазками, не используйте влагалищные свечи и не принимайте антибиотики — если это не противоречит рекомендациям врача.
Лечение вагинита
При условии, что женщина вовремя обратилась к врачу и намерена соблюдать все его рекомендации, вагинит успешно лечится амбулаторно. Ни госпитализация, ни оформление больничного не потребуется.
Если причина вагинита — инфекции, передающиеся половым путем, лечение должен пройти и сексуальный партнер.
На установленное врачом время придется воздерживаться от половых контактов. Во время секса слизистая оболочка может получить дополнительные микротравмы, это усугубит течение болезни, а возбудитель заболевания займет еще более надежные позиции.
Лечение каждого вида вагинита специфично и зависит от типа возбудителя. Как правило, в терапии используются антибиотики, противогрибковые и противомикробные средства. После окончания курса показано применение влагалищных свечей с лактобактериями.
Чтобы облегчить зуд, следует использовать специальные влагалищные свечи.
Дополнительно назначаются спринцевания с лекарственными препаратами.
В качестве поддерживающей терапии можно рекомендовать сидячие ванночки с отваром лекарственных трав.
Существуют препараты, которые не нарушают работы лактобактерий влагалища и не всасываются в кровь. Именно их врачи назначают беременным женщинам при вагините, для использования во втором и третьем триместре беременности.
Во время лечения необходимо:
Хронический вагинит вылечить сложнее. Помимо лекарственной терапии врач подключит физиотерапию — магнитотерапию, электрофорез, УВЧ. Нужно укреплять иммунитет, больше отдыхать, принимать иммуномодуляторы и витаминные комплексы.
Важно, чтобы сексуальный партнер женщины тоже обратился к врачу. Мужчине могут быть показаны препараты, отличающиеся от тех, что применяет женщина. А самостоятельно назначенное лечение может только навредить и отодвинуть время выздоровления обоих партнеров.
Профилактика вагинита
Кроме того уберечься от неприятного заболевания помогут: