Что лучше йодомарин или эутирокс
Новое в диагностике и лечении АИТ
Эндокринология – наука ультрасовременная!! Она появилась только в 20 веке. Подходы в диагностике и лечении многих эндокринных заболеваний постоянно меняются по мере появления новых исследований о причинах, вызвавших ту или иную патологию, человек продолжает изучать гормонально-эндокринные, и не только, тайны своего организма 😉
В ближайших темах блога я представлю:
В клинической картине АИТ можно выделить жалобы, проебладающие в зависимости от возраста. С ними люди, как правило, и обращаются на приём к врачу:
Для молодых с АИТ характерны жалобы на выпадение волос, прибавку веса, запоры (констипация), ломкость ногтей, сухость кожи.
В среднем возрасте – преобладают жалобы на симптомы артроза и остеохондроза, депрессии, артериальной гипертонии.
за 50 лет из жалоб преобладают неврологические и сердечно-сосудистые.
АИТ (аутоимунный тиреоидит) – это иммуно-воспалительный процесс замедленного типа, выражающийся аутоагрессией иммунных клеток к собственным клеткам щитовидной железы в виде деструктивного процесса и инфильтрации ткани железы клетками воспаления: нейтрофилами, макрофагами и др. с выработкой антител к тироглобулину и микросомальным белковым структурам щитовидной железы.
Сами антитела не способны разрушать клетки и фолликулы щитовидной железы. Воспаление – деструкцию (разрушение ткани) вызывают именно иммунные клетки.
Теорий о причинах появления АИТ множество. Вот основные из них:
Но, относительно недавно, появилась новая теория развития АИТ.
НОУ-ХАУ теории 2014 г (профессора, д.м.н. Рустамбековой С.А.) состоит в том, что в одну из причин развития АИТ- положена теория дисполимикр(макро)элементоза.
Дисполимикр(макро)элементоз – это нарушение гомеостатического равновесия макро-микроэлементного обеспечения организма, что также провоцирует и инициирует иммунное воспаление, оксидативный стресс и другие, повреждающие ткань щитовидной железы, патологические процессы.
Эта теория подтверждается ещё и тем, что клинические проявления (симптомы) аутоиммунного тиреоидита не характерны для истинного воспаления, встречающегося при попадании в железу инфекции.
Теория дисмикроэлемнотозов сейчас популярна и в акушерстве
(гипомагниемия, гипокальцимия), в кардиологии уже давно, при аритмии, нарушениях ритма.
В монографическом исследовании дисмикроэлементозов проф. Рустамбековой С.А. показано на клинических примерах, что корректировка макро(микро)элементной дисфункции организма приводит:
Но для достаточной эффективности курс лечения микро-макроэлементами не должен быть меньше 3 месяцев.
Наиболее эффективными препаратами являются:
И этот подход оправдывает себя, а в некоторых случаях, я думаю, сможет помочь длительной ремиссии АИТ (без лечения гормонами) или излечению в его начальных стадиях заболевания.
Гормоны щитовидной железы
Записаться на прием
Задать вопрос онлайн
Заказать обратный звонок
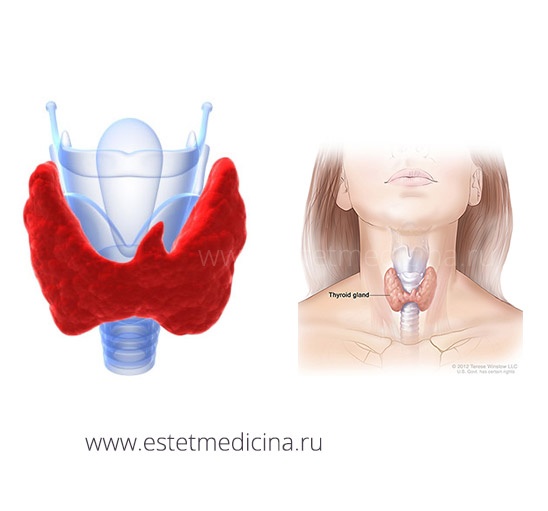
Щитовидная железа вырабатывает два основополагающих гормона, которые участвуют в двух видах обмена: это трийодтиронин и тироксин. Как любой эндокринный орган, щитовидная железа имеет подчинение: гормон регулятор щитовидной железы вырабатывается в гипофизе. Над гормоном-регулятором гипофиза есть еще более высокая регуляция в гипоталамусе. Так устроена основная система эндокринных органов. Виды обмена, на который будут действовать гормоны щитовидной железы, во многом могут подсказать патологию, возникающую при дефиците гормонов. Это, прежде всего, тканевой обмен, рост и дифференцировка тканей, обмен кальция.
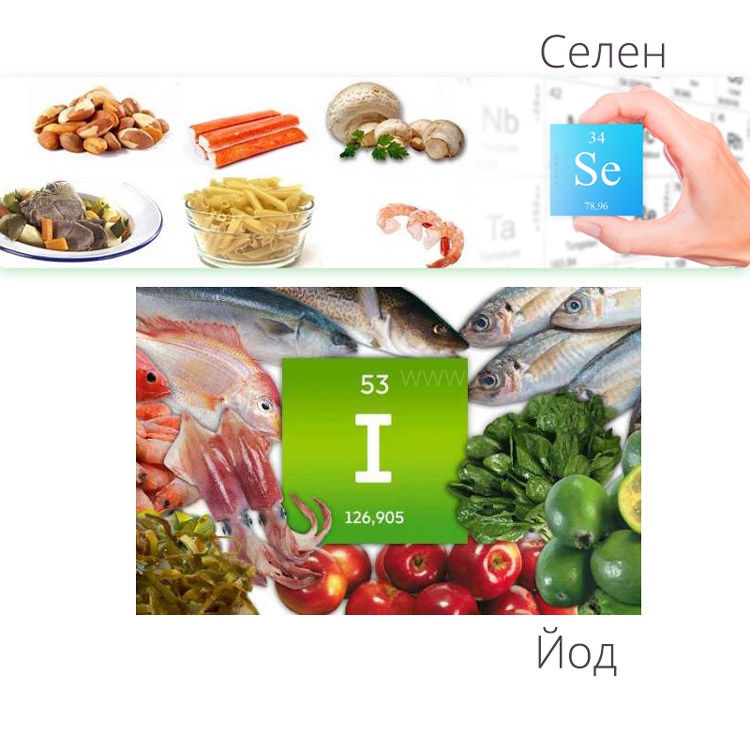
Йодный дефицит, Селен
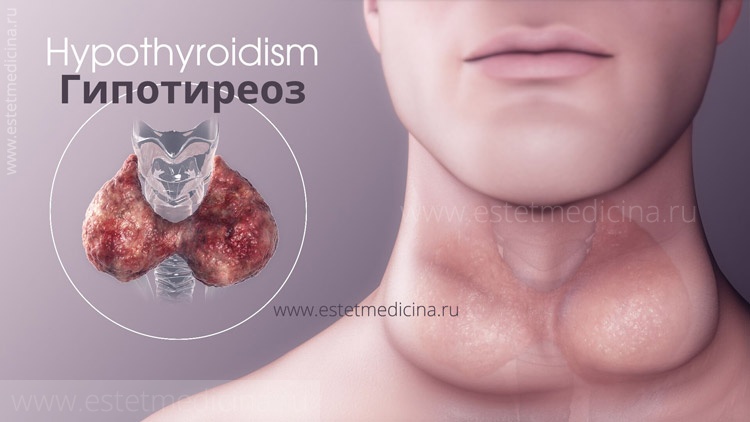
Гипотиреоз и гипертиреоз
Когда мы говорим о щитовидной железе, основополагающий интерес связан с некоторыми терминами, которые обозначают ее особенности: гипотиреоз обозначает ее низкую функцию, а гипертиреоз – высокую функцию. Кроме того, хочу обратить внимание на особенности нашей национальной пищи: дело в том, что в большинстве районов мы употребляем крестоцветные: капусту, редис и другие продукты, которые имеют свое влияние на синтез внутри щитовидной железы, они могут иногда нарушать превращение йода в гормон. Мы называем это спорадическим зобом, и это тоже нужно учитывать, когда мы говорим о заболеваниях щитовидной железы.
Теперь перейдем к вопросу низкой активности щитовидной железы. Когда она может произойти? Низкая активность может произойти при дефиците поступления, когда производится оперативное вмешательство, в тех случаях, когда человек получал терапию, блокирующую повышенную функцию щитовидной железы – т.е. при приеме тиреостатиков, а также в тех случаях, когда используется метод лечения под названием радиоактивный йод.
Щитовидная железа и беременность
Когда выявляется пониженная функция щитовидной железы, то очень много факторов может вмешаться в правильность этого показателя. Необходимо обратиться внимание на место сдачи анализа: лаборатория должна находиться в непосредственной близости от вас. В обычной жизни границы нормы тиреотропного гормона находятся между 4 и 0,4 мЕд/л. Лекарства подбираются с учетом возраста и целевого диапазона.
Записаться на обследование со скидкой:
Теперь перейдем к ответам на вопросы.
— Можно ли забеременеть при гипотиреозе?
Можно. Главное, на ранних сроках беременности прийти к врачу и сдать анализы.
— У пациента тиреотропный гормон 1,98, принимается эутирокс. Есть узелок в щитовидной железе. Следует ли принимать его при подготовке к беременности или можно поддержать нужный уровень немедикаментозно?
На данный момент мы имеем абсолютно нормальный уровень тиреотропного гормона, и при ведении беременности у такой пациентки будет указан целевой уровень гормона. Дальше, будет необходимо посмотреть, хватает ли активности щитовидной железы для женщины и ребенка.
— Как снизить антитела, если человек пьет селен, при этом антитела 600 и не падают?
— Следующий вопрос касается аутоиммунного тиреоидита. У пациента аутоиммунный тиреоидит с 2012 года. Принимает эутирокс, 50 микрограмм, есть изменения на узи, есть маленький, меньше 10 мм узелок. В январе этого года в правой доле узел подрос. Может ли мигрировать узел? Могли ли перепутать лево и право? Как прекратить рост?
Как выглядит железа, мы можем определить пальпаторно и при узи. Как она работает, мы можем увидеть по гормонам. Причины появления узелков в долях щитовидной железы связаны с недостатком йода. При каждой возможности железа будет запасаться складом йода. Узелок, который появился в связи с йододефицитным состоянием, не является патологическим. Он может пропасть, т.к. из него будет синтезироваться гормон, и в свою очередь может появиться новое накопление йода – новый узелок. Метод узи субъективен, он зависит от того, как человек владеет методикой, поэтому есть критерии описания ультразвукового исследования, критерии трактовки. Узелок и работа щитовидной железы не всегда связаны, и в данном случае нужно внимательно рассматривать, трактовать и иногда переделывать результаты исследования.
— До беременности и после у пациентки тиреотропный гормон в норме. Во время беременности поставили гипотиреоз, прописали эутирокс. Нужно ли продолжать его принимать?
Целевой диапазон для беременности тиреотропного гормона – 2,5. Меньше – приветствуется. При этом, если он будет 2,9, то, согласно протоколу, врач обязан поставить субклинический гипотиреоз и назначать лекарственный препарат. Но после родоразрешения уровень изменится, поэтому необходимо снова посмотреть уровень гормонов щитовидной железы и вместе с эндокринологом проконсультироваться о дальнейшей тактике лечения.
— У пациента ТТГ и пролактин повышены. Назначили тироксин 50 микрограмм, в итоге ТТГ в норме, а пролактин остается повышенным. Почему это происходит и как его снизить?
Общим у ТТГ и пролактина является во-первых, то, что они оба гормоны, а во-вторых, их присутствие в гипофизе. Гипофизарное присутствие не обязательно будет выправлять тироксином и тот и другой. Тироксин снижает териотропный гормон, но пролактин при этом может оставаться на том же уровне. Поэтому через 3 месяца необходимо снова сдать анализы и обсудить возможность его дальнейшего снижения с врачом.
— В чем отличие между препаратами тироксин и эутирокс? Ребенку прописали тироксин 25, сказали каждый раз делить таблетку, а в аптека дали эутирокс, сказав. Что это одно и тоже.
Если взять коробочку с препаратом и посмотреть на его химическое наименование, которое обычно пишется мелким шрифтом, это будет левотироксин. Тироксин и эутирокс немного отличаются по своей химической структуре присутствием композита. В тироксине нет лактозы. Таким образом, по химической формуле эти препараты являются аналогами, однако по дробности деления в нашей аптечной сети маленький шаг чаще встречается эутирокс.
— При гипотиреозе человек принимает эутирокс 100, после родов прошел месяц. Можно ли принимать йодомарин?
Йодомарин – это композиция калия йодида, из которой в итоге мы должны получить гормон щитовидной железы, прежде всего – левотироксин. Эутирокс – это тоже левотироксин. Поэтому мы не можем просто принять решение, когда и что принимать, для этого необходимо сдать анализ.
— У ребенка врожденный гипотиреоз. До года был тироксин 25, далее анализы стали в норме, затем в школе выявились снова. Это пожизненно?
Вопрос некорректный, потому что нужно смотреть динамику развития и решать проблему в настоящем.
Записаться на обследование со скидкой:
— Пациентке поставлен диагноз гипотиреоз. Анализы: ТТГ был 6, Т4 – 0,9, пролактин повышен до 26. Компенсировался эутироксом. ТТГ сейчас 2,6, пролактин повышен. Есть мультифолликулярные яичники, цикл удлинен до 34-38 дней, планируется беременность. За сколько восстановится цикл? Нужно ли принимать препараты для снижения пролактина? Все остальные гормоны в пределах нормы.
Здесь совершенно четко прослеживается отсутствие программы под наблюдением гинеколога. В данном случае проблема пролактина заключается в яичниках. Поэтому для ведения беременности необходимо обратиться к гинекологу и следовать протоколу.
— У мамы гипертириоз вместе с узлами, также присутствует ощущение удушения. Назначили операцию. Какие могут быть осложнения?
Для того, чтобы назначить человеку операцию, существуют определенные критерии. Прежде всего, это растущие и изменяющиеся узлы. Для принятия решения об операции должны быть выполнены все исследования узлового образования: узи, гормоны, иногда сцинтиграфия щитовидной железы, пункционная биопсия щитовидной железы.
— У пациентки 53 лет гипотиреоз в течение 10 лет, тироксин 125, заболела после стресса. Какие прогнозы?
Есть вариант снижения активности щитовидной железы, т.к. потребность в гормонах щитовидной железы со временем падает. В связи с этим с течением времени может снизиться дозировка. Поэтому я советую наблюдать за гормонами с эндокринологом.
— Пациентка планирует беременность, ТТГ – 2,9. Назначили эутирокс, снизился до 0,6, дозировку уменьшили до 25, снова вырос до 3,2, увеличили до 50. Существуют ли другие методы воздействия?
Нет, других методов нет, но шаг по подбору препарата должен быть уменьшен до 12,5.
— Как правильно сдавать ТТГ свободный, Т4 свободный, Т3 свободный? Надо ли пить эутирокс перед сдачей или уже после анализов?
Эутирокс надо пить после сдачи анализа. Для того, чтобы правильно сдать анализ, надо понимать ритмику работы щитовидной железы: она максимально активна с 3-х утра до 2-3 часов дня. Оптимальный уровень активности можно оценить в 9 утра. Кровь необходимо сдавать натощак, допустимо принять небольшое количество воды.
— У пациентки антитела к ТПО завышены, 39 при норме до 9. Эндокринолог назначил йодомарин, ТТГ почти на грани. Идти к другому врачу? Готовлюсь к криопереносу.
ТТГ должен быть 2,5 и ниже. Задайте этот вопрос с учетом нормативов протокола Вашему гинекологу.
В завершении нашей беседы хочу обратить внимание пациентов на то, что все решения всегда должны приниматься совместно с врачом-специалистом.
Йоддефицитная патология щитовидной железы: профилактика и лечение
С проблемой диффузного и узлового зоба сталкиваются врачи многих специальностей: эндокринологи, хирурги, онкологи, радиологи, терапевты, кардиологи, педиатры. Диагностика и лечение этих заболеваний касаются врачей-эндокринологов, однако с последствиями ф
С проблемой диффузного и узлового зоба сталкиваются врачи многих специальностей: эндокринологи, хирурги, онкологи, радиологи, терапевты, кардиологи, педиатры. Диагностика и лечение этих заболеваний касаются врачей-эндокринологов, однако с последствиями функциональных нарушений щитовидной железы приходится сталкиваться терапевтам, кардиологам, невропатологам, гастроэнтерологам, а иногда и психиатрам.
В основе развития диффузных и узловых форм зоба лежат разные причины: йодная недостаточность, генетически обусловленные дефекты синтеза тиреоидных гормонов, зобогенные факторы, связанные с пищей, начальные проявления аутоиммунной патологии. Установлено, что в Российской Федерации основной причиной развития диффузных и узловых форм зоба является дефицит йода. Исследования, проведенные в последнее десятилетие, показали, что в России не существует территорий, население которых не подвергалось бы риску развития йоддефицитных заболеваний [2]. С йодным дефицитом связано 90–95% случаев увеличения щитовидной железы.
В странах, где существует дефицит йода, в структуре заболеваний щитовидной железы преобладают диффузные и узловые формы зоба, выше относительная частота низкодифференцированных форм рака.
Исследования, посвященные оптимальным показателям содержания йода в пище, при которых не происходит развития зоба, позволили установить нормативы его потребления в сутки (ВОЗ, 2001) [5]:
В организм йод попадает в виде неорганических соединений или в органической форме.
В организме здорового человека содержится около 15 — 20 мг йода, из которых 70 — 80% находится в щитовидной железе. Ежедневно щитовидная железа при достаточном поступлении йода секретирует 90–110 мкг тироксина и 5–10 мкг трийодтиронина. Главным стимулятором синтеза и секреции тиреоидных гормонов является тиреотропный гормон гипофиза (ТТГ). Тиреоидные гормоны регулируют процессы энергообразования в организме, синтеза нуклеиновых кислот и белка, а также функционирование органов и тканей. Под воздействием тиреодных гормонов происходит формирование ЦНС у плода, становление интеллекта и поддержание умственной и физической работоспособности в течение жизни.
Если поступление йода в организм ограничено, нормальная секреция тиреоидных гормонов может быть достигнута только в результате перестройки функции щитовидной железы. На первом этапе увеличивается поглощение йода щитовидной железой. Далее происходит изменение внутритиреоидного метаболизма йода — организм более экономно расходует йод, образовавшийся в процессе разрушения тиреоидных гормонов, используя его повторно. Свободные атомы йода направляются для синтеза трийодтиронина, биологическая активность которого в три – пять раз выше, чем тироксина. Чтобы захватить больше йода, щитовидная железа увеличивается в размерах — за счет гиперплазии (количества) и гипертрофии (объема) тиреоидных клеток, таким образом формируется эндемический зоб. Эндемический зоб является предрасполагающим фактором для развития многих заболеваний щитовидной железы, в том числе узловых образований и менее дифференцированных форм рака. Если дефицит йода не восполнять, то со временем функциональная активность щитовидной железы снижается, уровень тиреоидных гормонов в крови падает, скорость обмена веществ замедляется, т. е. развивается гипотиреоз.
По современным представлениям, ТТГ является не единственным стимулятором пролиферации тиреоцитов, его пролиферативные и трофические эффекты опосредуются другими внутриклеточными факторами. Исследования последних лет показали, что йод, попадая в тиреоцит, помимо йодтиронинов образует соединения с липидами (йодолактоны). Йодированные липиды служат ингибиторами продукции ИРФ-1 и других ростовых факторов. При отсутствии этой блокады факторы роста запускают пролиферативные процессы, результатом которых является гиперплазия тиреоцитов.
В зобно-измененной щитовидной железе наиболее активно пролиферирующие группы клеток или фолликулов образуют отличные от окружающей ткани участки или «узлы». Узел редко бывает один. Как правило, их много, и они обнаруживаются в разных сегментах щитовидной железы. В ряде случаев в результате соматических мутаций часть узлов приобретает способность функционировать автономно, т. е. независимо от ТТГ. Диффузные формы зоба чаще встречаются у детей и подростков и лиц детородного возраста. Узловые — в старшей возрастной группе.
Самым простым методом диагностики зоба является пальпация щитовидной железы. Если врач на основании пальпации делает вывод о наличии у пациента увеличения щитовидной железы или пальпирует в ней узловые образования, пациенту показано УЗИ щитовидной железы.
С клинических позиций зобом называется диффузное увеличение щитовидной железы, определяемое либо пальпаторно, либо с помощью методов визуализации. Зобом обозначается увеличение объема щитовидной железы более 18 мл у женщин и более 25 мл у мужчин. Равномерное увеличение щитовидной железы называется диффузным зобом, наличие образования в ней — узловым. У женщин, особенно в йоддефицитных районах, зоб развивается в два-три раза чаще, чем у мужчин, как правило, в периоды, когда повышена потребность в гормонах щитовидной железы, — пубертата и беременности.
«Узловой зоб» — это собирательное понятие, объединяющее очаговые поражения щитовидной железы c различными патоморфологическими изменениями. Это могут быть кисты, коллоидные узлы, доброкачественные или злокачественные опухоли, в подавляющем большинстве случаев имеющие эпителиальное происхождение и представляющие собой аденомы и раки. В этой связи обязательным методом исследования при узловом зобе является пункционная биопсия с последующим цитологическим уточнением диагноза. На долю узлового коллоидного в разной степени пролиферирующего зоба приходится 75–90% от всех узловых образований в щитовидной железе. Основная причина развития коллоидного пролиферирующего зоба в РФ — это дефицит йода.
Как правило, зоб (диффузный, узловой) небольших размеров больного не беспокоит. Жалобы появляются при симптомах сдавления органов шеи или при изменении функционального состояния щитовидной железы. Большинство больных с узлами щитовидной железы находятся в эутиреоидном состоянии, но в результате естественного течения заболевания, или после поступления в организм дополнительных количеств йода с йодными добавками, или в составе йодсодержащих фармакологических средств продукция тиреоидных гормонов автономными образованиями может увеличиться, что приводит к развитию тиреотоксикоза. Развитию явного тиреотоксикоза при узловом и многоузловом зобе может предшествовать длительный период субклинического тиреотоксикоза, который определяется как сниженный уровень ТТГ при нормальных показателях свободных фракций тироксина и трийодтиронина. Декомпенсированная функциональная автономия в клинической практике будет проявляться как узловой, многоузловой токсический зоб. При сцинтиграфии щитовидной железы у таких больных выявляются участки, активно поглощающие изотопы 131 I или Tc 99 m («горячие» узлы).
Развитие функциональной автономии преимущественно у лиц пожилого возраста определяет клинические особенности данного заболевания. Обычные симптомы тиреотоксикоза, такие, как зоб, пучеглазие, тахикардия, похудание, потливость, тремор рук и тела, повышенная возбудимость, могут быть выражены незначительно или вовсе отсутствовать. В клинической картине, как правило, доминируют сердечно-сосудистые и психические расстройства: апатия, депрессия, отсутствие аппетита, слабость, сердцебиения, нарушения сердечного ритма, симптомы недостаточности кровообращения. Часто пациенты страдают сопутствующими заболеваниями сердечно-сосудистой системы, патологией пищеварительного тракта, неврологическими заболеваниями, что маскирует основную причину заболевания. Преобладание тех или иных симптомов заставляет больных обращаться к терапевту, кардиологу, невропатологу, гастроэнтерологу, а иногда и к психиатру и очень редко по назначению — к эндокринологу.
Кардиологи после назначения антиаритмического йодсодержащего средства амиодарона или введения йодсодержащих контрастов при коронарографии могут столкнуться с развитием йодиндуцированного тиреотоксикоза на фоне введения фармакологических доз йода [3]. Для уточнения размеров щитовидной железы, наличия узлов, функциональной активности проводятся: УЗИ, цветное допплеровское картирование, сцинтиграфия щитовидной железы, рентгенологическое исследование, компьютерная (КТ) и магнитно-резонансная томография (МРТ). С помощью УЗИ определяются объем и эхоструктура, кровоснабжение щитовидной железы. Рентгенологическое исследование с контрастированием барием пищевода позволяет уточнить локализацию зоба, наличие симптомов сдавления органов шеи. По накоплению и распределению радиофармпрепарата можно судить о функциональной активности щитовидной железы, о характере ее поражения (диффузном или узловом), об объеме ткани после струмэктомии, о наличии эктопированной ткани. Показания для проведения КТ и МРТ ограничены вследствие высокой стоимости и сложности исследования. Результаты помогают диагностировать загрудинный зоб, уточнить расположение зоба по отношению к окружающей ткани, определить смещение или сдавление трахеи и пищевода.
На сегодняшний день к заболеваниям щитовидной железы, причиной которых является дефицит йода, относятся: диффузный нетоксический (эндемический) зоб, узловой (многоузловой) нетоксический зоб, функциональная автономия щитовидной железы, йодиндуцированный тиреотоксикоз.
Парадокс, но в районах с недостаточным потреблением йода частота автономных образований в щитовидной железе значительно выше, чем в тех, где проводится йодная профилактика.
Базовым методом йодной профилактики, доступным всему населению РФ, является йодирование пищевой поваренной соли. Однако в определенные периоды жизни (детство, подростковый период, беременность, кормление грудью) потребность в микроэлементах возрастает, и организм нуждается в регулярном дополнительном приеме физиологических доз йода. В таких случаях проводится индивидуальная или групповая йодная профилактика.
Групповая йодная профилактика — профилактика в масштабе определенных групп повышенного риска по развитию йоддефицитных заболеваний: дети, подростки, беременные и кормящие женщины, лица детородного возраста. Осуществляется путем регулярного длительного приема медикаментозных препаратов, содержащих физиологическую дозу йода, в частности йодомарина 100/200:
Индивидуальная йодная профилактика — профилактика у отдельных лиц путем длительного приема препаратов, содержащих физиологическую дозу йода.
Как мы определили, основной причиной развития зоба (диффузного, узлового/многоузлового коллоидного зоба) в наших регионах является дефицит йода. Следовательно, этиотропным вариантом лечения диффузных и узловых коллоидных форм зоба будет назначение препаратов йода [4]. Препарат йода йодомарин 100/200 назначается соответственно возрастной потребности:
Если через шесть месяцев отмечается значительное уменьшение или нормализация размеров щитовидной железы (пальпация, УЗИ), рекомендуется продолжить прием йодомарина в тех же дозах с целью предупреждения рецидива зоба.
В том случае, если на фоне приема препаратов йода в течение шести месяцев размеры щитовидной железы остаются прежними или увеличиваются, показана патогенетическая терапия супрессивными дозами L-тироксина в его комбинации с йодомарином. Уровень ТТГ должен снизиться ниже 1 МЕ/л (0,3–0,5 МЕ/л). Реальная доза L-тироксина составляет не менее 75–100 мкг в день. Если у больного зоб изначально больших размеров — II степень увеличения по классификации ВОЗ, — лечение начинают с назначения комбинированной терапии L-тироксином и йодомарином в вышеуказанных дозах. Длительность лечения должна составлять не менее 12 месяцев, при нормализации размеров щитовидной железы рекомендуется продолжить прием йодомарина с целью предотвращения рецидива зоба.
У лиц старшей возрастной группы, особенно при наличии сопутствующей кардиальной патологии, лечение L-тироксином следует проводить осторожно. Лечение следует начинать с 12,5–25 мкг, увеличивая дозу по 12, 5–25 мкг каждые один-два месяца до снижения уровня ТТГ не ниже 0,8 мЕ/л. При появлении или ухудшении кардиальных симптомов необходимо уменьшить дозу L-тироксина и провести коррекцию кардиальной терапии. При диффузном поражении щитовидной железы без нарушения ее функции у лиц старшей возрастной группы назначение йодомарина противопоказаний не имеет. При узловом коллоидном зобе до назначения препаратов йода и тиреоидных гормонов необходимо исключить функциональную автономию щитовидной железы. Функциональная автономия может ничем себя клинически не проявлять. У данных больных уровни тиреоидных гормонов и ТТГ остаются в пределах нормы, но при сцинтиграфии щитовидной железы выявляются участки, активно поглощающие изотопы 131I или Tc99m («горячие» узлы). Такая автономия называется компенсированной. Если продукция тиреоидных гормонов автономными образованиями превышает физиологическую потребность, у больного разовьется тиреотоксикоз: субклинический (ТТГ снижен, уровни свободного тироксина и свободного трийодтиронина в пределах нормы) или манифестный (ТТГ снижен, уровни тиреоидных гормонов повышены). Наиболее информативным методом диагностики функциональной автономии является сцинтиграфия на фоне приема L-тироксина в дозе 200 мкг на протяжении 10 дней (супрессивная сцинтиграфия). Однако у лиц пожилого возраста, особенно при наличии ИБС, прием супрессивной дозы L-тироксина может иметь нежелательные последствия.
Надо отметить, что узлы небольших размеров, без функциональных нарушений, с небольшой скоростью роста не оказывают отрицательного влияния на организм и не являются показанием к оперативному лечению или назначению тиреоидных гормонов. Они требуют лишь приема препаратов йода (йодомарина) в физиологических количествах (100 — 150 мкг в день) и наблюдения.
После оперативного лечения по поводу узлового коллоидного зоба, если была проведена двусторонняя субтотальная резекция щитовидной железы, развивается гипотиреоз, и больные в дальнейшем нуждаются в заместительной терапии L-тироксином.
После удаления одной доли L-тироксин назначается больным, у которых уровень ТТГ превышает верхнюю границу нормы через месяц после операции. Препараты йода (йодомарин) назначаются всем больным в обязательном порядке для предупреждения рецидива зоба.
В заключение следует еще раз подчеркнуть, что основной причиной развития диффузных и узловых коллоидных форм зоба в регионах РФ является дефицит йода. Поэтому регулярное восполнение йодного дефицита предупреждает развитие диффузных и узловых форм зоба и функциональных нарушений щитовидной железы в дальнейшем.
По вопросам литературы обращайтесь в редакцию
Н. Ю. Свириденко, доктор медицинских наук
Эндокринологический научный центр РАМН, Москва