Воспалительные заболевания глаз
Воспалительные заболевания глаз развиваются вследствие специфической реакции организма на повреждение или внедрение чужеродного агента, и составляют основную часть всей офтальмологической патологии. При отсутствии лечения эти болезни могут приводить к серьезным осложнениям: помутнению роговицы, снижению зрения, распространению процесса на смежные ткани и органы.
Воспалительный процесс может возникать в любом отделе глазного яблока: роговице, конъюнктиве, склере, радужке, сосудистой оболочке. Чаще всего в практике врача-офтальмолога встречается патология переднего отдела глаза.
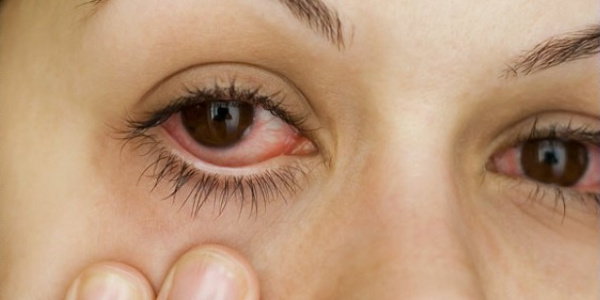
Конъюнктива – наружная оболочка, покрывающая глазное яблоко и веки, которая первой контактирует с вредными воздействиями окружающей среды. Поэтому конъюнктивит занимает 60% всех воспалительных заболеваний.
По течению выделяют острый и хронический вариант болезни. Основные симптомы заболеваний глаз в острой стадии: покраснение конъюнктивы, интенсивное слезотечение, ощущение «песка в глазах», непереносимость яркого света, боль и жжение. При хронической форме всегда развивается двустороннее воспаление.
Данное заболевание возникает при поражении роговицы (прозрачной оболочки переднего отдела глаза). Отличительная черта патологии – резкое уменьшение размеров глазной щели вплоть до полного смыкания век, возникающее из-за раздражения нервных рецепторов. Другие признаки: повышение чувствительности к свету, слезотечение, интенсивная боль, ощущение инородного тела. При длительном течении болезни наблюдается изъязвление роговицы.
Заболевание представляет собой острое воспаление сальной железы или волосяного фолликула века. Патология имеет характерную клиническую картину: сначала возникает припухлость и покраснение участка века, которое может сопровождаться зудом, жжением, ощущением инородного тела. Через несколько дней припухлость уплотняется, в ее центре появляется желтая точка, что свидетельствует о созревании гнойника. Затем происходит вскрытие ячменя с выделением гноя. При тяжелом течении болезни формируется обширный абсцесс с тенденцией к распространению на окружающие ткани.
Данное заболевание глаз характеризуется хроническим воспалением краев век различной этиологии. Местные симптомы патологии: гиперемия и отечность век, боль и жжение в глазном яблоке, снижение четкости зрения. Также могут наблюдаться выделения слизистого или гнойного характера, которые приводят к склеиванию век и невозможности открыть глаза. При чешуйчатом блефарите отмечается интенсивное мелкопластинчатое шелушение кожи века. При язвенном блефарите образуются поверхностные кожные дефекты, сопровождающиеся воспалением волосяных мешочков ресниц.
В зависимости от локализации поражения выделяют передний увеит (иридоциклит) и задний увеит (хориоретинит). При иридоциклите отмечается боль и жжение, интенсивное слезотечение, покраснение, снижение остроты зрения. Хориоретинит характеризуется скудной клинической симптоматикой. Заболевание протекает в хронической форме, первыми признаками являются тупые боли внутри глазного яблока, «туман» перед глазами, искажение формы окружающих предметов. Без лечения болезнь может заканчиваться полной потерей зрения.
Причины развития воспалительных заболеваний глаз
Клиницисты выделяют основные этиологические факторы заболеваний глаз:
Причины заболевания глаз
Менее распространенные причины заболеваний глаз: длительное ношение контактных линз, нарушения обмена веществ, авитаминоз А, эндокринные заболевания, атеросклеротические и другие поражения сосудов глазного яблока.
Методы лечения и профилактики воспалительных заболеваний глаз
Независимо от этиологического фактора, воспалительные процессы глаз требуют незамедлительного оказания квалифицированной медицинской помощи. Этиологическая терапия назначается в случае инфекционной природы болезни. Применяются глазные капли с антибактериальными или противовирусными препаратами, при тяжелом течении используют пероральное и внутривенное введение лекарств. Аллергическая патология требует назначения антигистаминных средств, мазей с кортикостероидами.
Широко применяется промывание глаз слабым раствором фурацилина, настоем аптечной ромашки. При поражении переднего отдела глаза используются методы физиотерапии: массаж век, лазерная терапия, магнитостимуляция, озонотерапия. При воспалении век могут проводится амбулаторные хирургические вмешательства по вскрытию гнойников.
Воспаление глаз можно предотвратить, соблюдая несложные рекомендации:
Методы лечения и профилактики воспаления глаз
При появлении любых неприятных ощущений глазном яблоке следует немедленно обратиться к офтальмологу. Ранняя диагностика и лечение заболевания позволяют избежать тяжелых осложнений.
Соринка попала в глаз: как безопасно извлечь ее
Мы довольно часто испытываем дискомфорт в глазах – что-то попало в глаз, а что непонятно, и как это достать – тоже. Причину дискомфорта в зеркале не видно, а попытки проморгаться не дают желаемого эффекта. Врачи имеют на этот случай несколько советов для вас – как вытащить соринку быстро и безопасно.
Для начала нужно подготовить несколько вещей, которые помогут вам провести манипуляцию.
Руки должны быть чисто вымыты и высушены. Не используйте полотенца с ворсом, иначе можете занести в глаз еще больше мусора. Освещение должно быть достаточным, самое лучшее – естественный дневной свет.
Возможно, вам понадобится помощник.
Убираем видимую соринку
Легче удалить что-либо из глаза то, что вы видите. Для начала нужно найти хорошо освещенное место и взять с собой зеркальце.
Если вам не помогает способ просто закапать в глаза капли, тогда воспользуйтесь влажной салфеткой. Оба метода можно использовать и тогда, когда вы не видите соринки, а только ощущаете ее.
Что нельзя делать, если в глаз попал инородный предмет
Самое ценное, что у вас – это здоровье и здоровье глаз в частности. Возможность видеть – это дар, который нужно ценить. При заболеваниях глаз, частичной слепоте жизнь теряет свои краски и у вас может появиться масса сложностей. Именно поэтому крайне важно сохранять глаза от повреждений и попадания инородных предметов. Следует соблюдать все меры предосторожности даже тогда, когда вы извлекаете мельчайшую соринку.
Иногда при несоблюдении правил гигиены и при неправильном поведении можно травмировать глаз или занести инфекцию. И тогда простое извлечение соринки выльется вам в целую эпопею.
Вот несколько запретных приемов:
Если вы сильно волнуетесь, и у вас трясутся руки, лучше не трогайте глаза, чтобы не нанести непоправимый вред. Также откажитесь от поездки за рулем, когда чувствуете, что с глазами что-то не так.
Всегда прикасайтесь к глазам только чисто вымытыми руками, иначе последствия могут быть крайне неприятными – вы можете инфицировать глаз и получить «в награду» конъюнктивит, ячмень и кератит.
Когда поможет только врач?
Если у вас никак не получается извлечь сор из глаза, тогда стоит обратиться к доктору. Специализированная медицинская помощь нужна также, когда:
Во всех вышеперечисленных случаях стоит бежать за врачом. Офтальмолог даст консультацию и поможет избавиться от дискомфортных ощущений, при необходимости пропишет лечение.
Как снять усталость с глаз и снизить нагрузку на зрение
Здоровье глаз напрямую зависит от того, умеете ли вы контролировать нагрузку на зрение и обеспечиваете ли глазам достаточный отдых. Эксперты федеральной сети оптик «Счастливый взгляд» рассказывают, как снять усталость с глаз и снизить нагрузку на зрение, если вы работаете за компьютером.
Как понять, что глаза нуждаются в отдыхе
Любой зрительный дискомфорт говорит о том, что пора сделать перерыв в работе и дать глазам возможность отдохнуть. Специалисты выделяют основные симптомы, которые говорят о перенапряжении зрительной системы:
Будьте внимательны, эти симптомы могут сигнализировать и о наличии серьезных зрительных нарушений! Чтобы исключить негативные сценарии, необходимо посетить офтальмолога.
Повышенная зрительная утомляемость может указывать на серьезные нарушения, поэтому не откладывайте визит к офтальмологу
Причины повышенной зрительной утомляемости
Высокая нагрузка на глаза. С этим часто сталкиваются школьники и студенты, которые вынуждены много читать и писать, а также офисные работники, чья деятельность связана с непрерывным сидением за компьютером или чтением документов.
Также если вы увлекаетесь компьютерными играми, любите посмотреть сериал с мобильных гаджетов – смартфонов или планшетов – или проводите все свободное время с книгой, глаза также подвергаются высокой нагрузке.
Чтобы минимизировать проблемы при таком образе жизни, необходимо прерываться как можно чаще и обеспечивать глазам регулярный отдых.
Компьютерный зрительный синдром. Это целый комплекс симптомов, который вызван перенапряжением зрительной системы вследствие длительного использования компьютера. Причина развития симптома заключается не столько в необходимости долго смотреть в монитор, сколько в функциональном изменении в вашей позе, глазах, шее. Например, постоянное скольжение взгляда от клавиатуры к монитору и обратно приводит к аккомодативной астенопии, которая проявляется дискомфортом, усталостью глаз, резью, болью в надбровной области, нечеткостью видения объекта фиксации.
Впоследствии это может спровоцировать такие нарушения, как миопия (близорукость), спазм аккомодации (невозможность сфокусироваться на мелких предметах и деталях) и синдром сухого глаза.
Минимизировать вред от постоянной работы за компьютером поможет правильно организованное рабочее место и навык слепой печати.
Синдром сухого глаза. Часто появляется на почве компьютерного зрительного синдрома, развивается из-за недостаточного увлажнения зрения: при сосредоточенной работе за компьютером человек реже моргает, вследствие чего слезная пленка пересыхает. Плюс – воздух рядом с компьютером нагревается и также становится сухим.
Организуйте рабочее место и используйте специальные очки для работы за компьютером
В летний сезон, когда в помещениях работают кондиционеры, патологическое воздействие сухого воздуха на глаза только усиливается. А если вы используете контактные линзы, то синдром развивается еще быстрее.
Чтобы снизить негативное влияние внешних факторов и обеспечить глазам более комфортные условия, поставьте возле своего рабочего места увлажнитель воздуха. Также купите увлажняющие капли (подбирать их следует с помощью офтальмолога) и используйте их несколько раз в день. По возможности старайтесь моргать чаще.
Как быстро снять усталость с глаз
Во время перерыва выполните легкую глазную гимнастику:
Чтобы закрепить эффект, закапайте глаза увлажняющими каплями, подобранными офтальмологом. Не занимайтесь самолечением, обязательно обратитесь за помощью к специалисту – увлажняющие капли бывают разной вязкости, они могут обладать лечебным эффектом, а могут просто смачивать поверхность глаза. Только офтальмолог определит, что именно нужно вашему зрению, и подберет необходимое средство.
Кстати, гимнастика также требует предварительной консультации врача. Убедитесь, что у вас нет противопоказаний. Также офтальмолог может посоветовать другие виды гимнастики.
Как снизить нагрузку на зрение и предотвратить повышенную утомляемость
Существует несколько правил, которые необходимо соблюдать в повседневной жизни. Благодаря этому вы сможете существенно снизить нагрузку на зрение, а глаза будут уставать гораздо меньше.
Если вы работаете за компьютером, то первым делом необходимо правильно организовать свое рабочее место.
Профилактика зрительной утомляемости
От ваших ежедневных привычек зависит здоровье ваших глаз. Гигиена зрения позволяет сохранять хорошее самочувствие и снижает утомляемость глаз даже при условии повышенной нагрузки.
Выводы
Простая гимнастика, которую следует выполнять регулярно в течение дня, поможет быстро снять усталость с глаз. Но этого недостаточно! Чтобы ваши глаза меньше напрягались и уставали, важно обеспечить правильные условия:
Помните, что перед выполнением гимнастики нужна консультация офтальмолога! Увлажняющие капли также должен подбирать специалист.
Малярные мешки: что подходит для их устранения, а что нет
Делала лимфодренажные массажи — толку ноль. Как убрать мешки на скулах, которые бывают только у стариков, а у меня с детства?
Какие способы устранения есть и какие причины образования малярных мешков – расскажем сегодня в этой статье.

Причины малярных мешков
Чтобы избежать последствий, порой бывает достаточно избавиться от причин. Для начала назовём эти самые причины:
1 Современные гаджеты. Особенно если контактируем в вечернее и ночное время. Это влияет на мышцы глаз, чем меньше гаджет (телефон), тем больше нагрузка на мышцы, под давлением чего они ослабевают и отвисают. Поэтому эта причина чаще всего выражается у молодых людей.
2. Наследственность. Если есть у родителей, то и у вас может появиться.
3. Сердечно-сосудистые заболевания.
4. Проблема с выделительной системой, приводящая к отёкам.
5. Нарушенный режим сна.
6. Режим питания (упор на солёные продукты)
7. Использование филлеров с гиалуроновой кислотой, если их ввести поверхностно.
8. Возрастные (птоз тканей).
В целях профилактики нужно избегать причины, которые провоцируют эту проблему. Если вы уже делали инъекции с гиалуроновой кислотой, после которой появились малярные мешки – обратитесь к доктору, чтобы вывести её из тканей. Сходите к терапевту, сделайте кардиограмму. Следите за своим здоровьем, режимом сна и питанием.
Что не поможет в борьбе с малярными мешками:
1. Ботокс. Способствует ещё большему образованию мешков. Уколотая мышца становится неактивной как раньше, и отток лимфы затрудняется. Над малярными мешками появляется отёчность — ещё одна припухлость, которая будет ещё больше акцентировать внимание на проблеме.
2. Филлеры с гиалуроновой кислотой, если их ввести поверхностно. Проблема в том, что любые препараты, которые поверхностно вводят в эту область, дают отечность. Потому что малярный жир очень гидрофильный и притягивает воду.
3. Инъекции прямых липолитиков (которые разрушают жир). Могут привести к атрофии. Непрямые — обладают лимфодренажным действием и уменьшают отечность,(но жир не разрушают.

Что может в борьбе с малярными мешками:
1. В домашних условиях – дренирующий массаж, самомассаж. Если не помогает, то обратитесь к специалисту.
2. Любые физиопроцедуры, направленные на дренирование застоя лимфы и воды в малярном мешке.
В некоторых случаях помогает сфокусированный ультразвук (Альтера и т.п.), но яркий эффект будет не у всех. РФ-лифтинг, микротоки, терапевтические лазеры – любые методики, улучшающие кровобращение, будут уменьшать отечность. Эффект короткий, но если человек склонен к отекам, это хороший вариант регулярного ухода.
3. Использование объемных методов. Инъекции с препаратом Радиес (гидроксиопатит кальция). Этот метод используется при опущении тканей.
4. Использование ферментов, введение их инъекционно. Это позволяет рассосать малярный мешок, если там раньше была гиалуроновая кислота, то уменьшится гидрофильность, фиброз тканей и их видимость. Это не одноразовая терапия, и после неё могут быть выражены отёки и синяки, которые будут заметны на протяжении 1-2 недель.
Если проблема не решается вышеперечисленными методами, то поможет пластическая хирургия.
Среди методов пластики можно применить блефаропластику, кантопексию, эндоскопическую подтяжку лба, верхней трети лица, подтяжку лица. Все эти методы направлены на подтяжку и (или) фиксацию, но разными способами. В некоторых случаях применяется липоаспирация. Имеются противопоказания, проконсультируйтесь с врачом.
11 вопросов о постковидном синдроме: какой он бывает и как от него спасаться
О «мозговом тумане», «ватной» еде, выпадении волос и непереносимости алкоголя после COVID-19
Что такое постковид? Почему он возникает, в чем заключается, а главное — как с ним справляться? «Реальное время» ищет ответы на эти вопросы, а помогает нам в этом научный журналист, медицинский блогер, врач-терапевт высшей категории Алексей Водовозов. Из его открытой лекции «Есть ли жизнь после COVID’а?», которую он на днях прочитал в открывшемся Информационном центре по атомной энергии (ИЦАЭ) Курска, мы и берем эти ответы.
Постковидный синдром «получил признание» в 2021 году, когда его включили в международную классификацию болезней. Теперь это официальный диагноз.
Причины, почему развивается постковид, пока неясны, но есть гипотезы. Вирус ушел и оставил после себя нечто, что продолжает тлеть. Возбудители так иногда делают, самый известный аналог — коклюш. Это, конечно, бактериальная инфекция, но не зря коклюш называют еще «100-дневный кашель». Сама бактерия умирает довольно быстро, а вот ее токсин — невероятно стабильная молекула, которая проникает в головной мозг, дыхательный центр и замыкает там патологический круг. Получается, что в мозг постоянно идет импульс, якобы у нас находится инородное тело в дыхательных путях — значит, надо его выкашлять. И этот кашель не обусловлен ничем, кроме замкнутого в голове патологического круга — получается кашель из головы.
В зарубежной практике уже есть деление на пролонгированный ковид, когда все умещается в промежуток от 4-й до 12-й недели с начала клинической манифестации (до 70 процентов случаев), и постковидный синдром, или лонг-ковид, если все выходит за 12-недельный срок (до 25 процентов случаев). Причем 12 недель — это левая граница, а правую мы не знаем. И сколько может длиться этот синдром, мы пока не знаем.
Существует симптомокомплекс постковида — очень много различных проявлений, до 70 симптомов, которые отслеживали до 7 месяцев (таков был период наблюдения). Во всех исследованиях звучат примерно одни и те же симптомы: выраженная слабость (77,7% пациентов), снижение толерантности к физической нагрузке (72,2%) и когнитивные нарушения, проявления со стороны головного мозга («мозговой туман») — 55,4%.
Нельзя назвать ни одного органа или системы, которая бы не страдала от постковида, включая волосы. Выпадение волос — один из распространенных симптомов постковидного синдрома.
У 80% переболевших есть как минимум одно проявление постковида. И это не только чисто внешние проявления, как сыпь или судороги, отеки, но и, например, поражение печени. Это могут быть и сердцебиения, и нарушения со стороны почек — масса проявлений. А педиатры начали отмечать, что у детей после перенесенного коронавируса стало появляться довольно много гепатитов. И плюс ко всему есть лабораторные проявления — патология на рентгене или КТ определяется минимум у трети взрослых людей с постковидным синдромом (34% случаев). Кроме того, повышаются некоторые показатели, например, D-димер (в 20%) — один из показателей свертывающей системы. Либо прокальцитонин (в 4%) — один из признаков присоединения бактериальной инфекции. И это все повышается до довольно ощутимых уровней и наблюдается долго.
Из-за поражения сосудистого русла возникают проблемы с доставкой кислорода и питательных веществ. Кардиологи говорят довольно громко о том, что много людей с постковидом начали страдать артериальной гипертензией, в том числе и молодые люди. Здесь можно предположить причины — вирус использует белок АПФ-2, который предназначен для регуляции артериального давления в том числе.
В результате постковида изменяются в том числе и легкие. Внутри альвеол — тех участков легких, которые отвечают за газообмен, идут воспалительные и очень странные регенеративные процессы. То есть восстанавливается не нормальная ткань — она заменяется соединительной, в результате чего развиваются фиброзы. То же происходит с сердцем — идет воспалительный процесс, замещение соединительной тканью, в результате нарушаются в том числе и функции проведения, возникают аритмии и другие проблемы.
В группу симптомов под названием «когнитивные нарушения» и «мозговой туман» входят тревожность, ухудшение настроения, памяти. Голова при этом как будто не своя. Это можно сравнить с ощущениями, когда играешь в компьютерную игру, и появляется вид от третьего лица. Ты себя видишь со стороны, происходят периодические выходы из себя, деперсонализация. Огромные проблемы с настроением — доходит до клинических депрессий. Психиатрия получила большое количество пациентов именно с постковидным синдромом.
Постковидный синдром может развиться, даже если человек переболел легко. Но есть состояния, которые увеличивают вероятность его возникновения:
При постковиде важны правильное питание и физическая активность. На время реабилитации нужно забыть обо всех диетах. Упор стоит делать на белковую пищу — мясо, рыбу, яйца, бобовые, орехи, нут и заменители мяса. Также нужны молочные продукты, фрукты и овощи. Допустимо, но нежелательно использование соков. Нужны и крахмалосодержащие продукты — нужно стараться, чтобы четверть основных приемов пищи составляли крахмалистые продукты (рис, картофель, крупы, лапша, макароны и хлеб). При восстановлении нужна быстрая энергия, которая доступна из крахмалистых продуктов. И без жиров тоже никак.
В очень многих исследованиях показано, что потеря обоняния после ковида может сохраняться месяцами. В случае потери обоняния подойдут ольфакторные тренировки. Чаще всего берут хорошо знакомые ароматические масла — например, мяты, кофе, ванили, кокоса и лимона. Нужно начинать их нюхать два раза в день (утром и вечером). Причем не просто подносить баночки с этими маслами к носу, а закрывать глаза и постараться максимально вспомнить все, связанное с этим запахом. Мы на месяц берем четыре аромата, на следующий месяц — четыре других аромата. Все это рассчитано на полгода.
Из-за сухости во рту некоторые виды пищи человек просто не может проглотить. Или глотает, а у него остается ощущение, что кто-то поцарапал пищевод или внутри остался волосок, который никак не достать. Слюна имеет огромное значение, и она должна вырабатываться в нужном количестве. Если этого не происходит, мы используем тактику маленьких бутылочек. Нужно расставить их по квартире в разных местах и периодически делать из них по несколько глотков, проходя мимо. Таким образом обеспечивается достаточная гидратация слизистой. Кроме того, во время приема пищи можно использовать соусы, йогурты или сливки как смазку. Жуйте жвачку, она стимулирует выработку слюны. Любые леденцы без сахара тоже подойдут.
Важна постепенность, и ни в коем случае нельзя себя заставлять. Нужно постепенно и медленно повышать уровень активности.
Желательно найти пару или группу единомышленников. И желательно, чтобы напарники по занятиям были с хорошими физическими кондициями, чтобы они в случае чего погрузили вас в такси или вызвали скорую помощь.
Мы используем концепцию микроактивности — все, что мы делаем дома, тоже засчитывается. Дойти до холодильника, вынести мусор — уже активность.
При физической активности нам придется делать скидку на некоторые проявления постковида. В первую очередь это одышка. После ковида многие люди забывают, как дышать. Если человек поднимается или спускается по лестнице и ему приходится остановиться, продышаться, даже если пройден один этаж, — это одышка. Если вы идете по улице просто прогулочным шагом и нужно встать, чтобы продышаться, — это тоже одышка. Если возникает ситуация, когда ощущается нехватка воздуха и человеку приходится опираться на что-нибудь и наклониться вперед, — это еще одно проявление одышки. Иногда одышка может возникать и в покое. Это патологическая ситуация.
Чтобы справиться с одышкой, следует снизить темп жизни, разбивать задачи на более мелкие, чаще отдыхать. Существует и лайфхак: взять тряпочку, смочить холодной водой и протереть носогубный треугольник. Иногда ощутимо становится легче.
Если представить, какой может быть условная тренировка для постковидного пациента, то примерное расписание выглядит так:
Музыка — слушание и музицирование. Музыка может срабатывать как триггер и вытащить воспоминания из головы.
Активно пользуйтесь смартфоном — там масса интересного, от заметок и напоминаний до шагомера.
Пользуйтесь бумажными календарями или магнитными досками на холодильник (со списком покупок и т.д.).
Не надо торопиться и бояться делать паузы.
Что касается пониженного фона настроения, важный момент — нельзя рвать все социальные связи и глушить такое состояние алкоголем, который является депрессантом.