Что можно есть после лапароскопии внематочной беременности
Что такое внематочная беременность? Симптомы и лечение
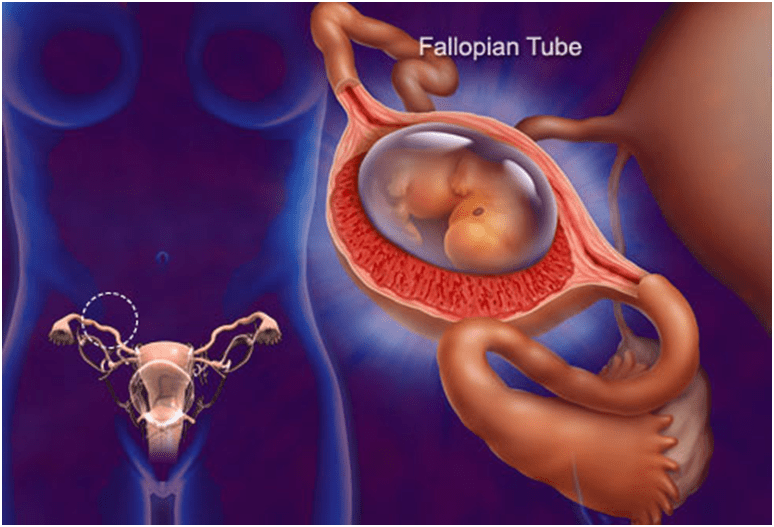
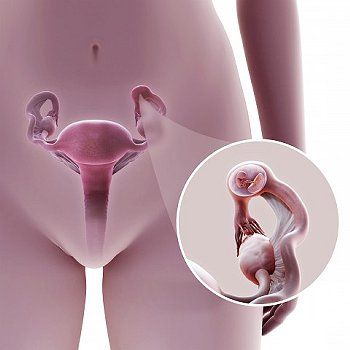
Внематочная беременность – это состояние, при котором оплодотворенная яйцеклетка прикрепляется вне матки: в маточной трубе, шейке матки, яичнике, в брюшной полости или в малом тазу.
Внематочная беременность широко распространена. Чаще она встречается у женщин, перенесших воспалительные заболевания тазовых органов, перевязку маточных труб, курящих женщин, женщин старше 35 лет.
Яичники, в которых созревают яйцеклетки, соединяются с маточными трубами, куда яйцеклетки попадают после созревания (овуляции). При нормально протекающей беременности яйцеклетка оплодотворяется в маточной трубе и следует по ней в матку, прикрепляется к ее стенке, там развивается плод.
При внематочной беременности оплодотворенная яйцеклетка прикрепляется к стенке маточной трубы, где начинается развитие зародыша. Это может привести к разрыву органа, к массивному кровотечению и даже к смерти матери. Практически во всех случаях внематочной беременности плод нежизнеспособен.
Это неотложное состояние, требующее немедленного лечения – хирургического удаления зародыша.
Симптомы
На ранних сроках внематочная беременность может не сопровождаться никакими симптомами, кроме признаков беременности: задержки менструации, болезненности молочных желез, тошноты, повышенной утомляемости. Результат теста на беременность будет положительным. Однако в скором времени появляются нижеперечисленные симптомы:
Общая информация о заболевании
Внематочная беременность – это состояние, при котором оплодотворенная яйцеклетка прикрепляется вне матки: в маточной трубе, шейке матки, яичнике, в брюшной полости или в малом тазу. Она достаточно широко распространена и составляет примерно 2 % от всех беременностей.
Внутренние женские половые органы включают в себя:
В норме зачатие происходит следующим образом: при половом акте семенная жидкость, выделяясь из полового члена, проникает во влагалище, где часть из сперматозоидов погибает, а часть попадает в шейку матки, а затем в матку. Из матки сперматозоиды проникают в маточные трубы, где и происходит слияние сперматозоида с яйцеклеткой и формирование зиготы. Затем зигота ресничками эпителия направляется в матку, где присоединяется к слизистой. Если оплодотворения не происходит, неоплодотворенная яйцеклетка также движется в матку, но при этом погибает и разрушается.
При внематочной беременности оплодотворенная яйцеклетка присоединяется вне матки (примерно в 97-98 % таких случаев – в одной из маточных труб).
Прикрепление зиготы в маточной трубе связано с нарушением функции и аномальным строением фаллопиевых труб, яичников, матки.
Внематочную беременность может вызывать один из факторов или их сочетание. Чем больше факторов воздействует на половую систему женщины, тем выше риск развития такой беременности.
После прикрепления зиготы вне матки начинается развитие зародыша, но в итоге его рост вызывает разрыв органа (как правило, маточной трубы). В результате возникает массивное кровотечение в брюшную полость, угрожающее жизни женщины.
У пациенток, перенесших внематочную беременность, повышен риск ее повторения. Кроме того, они могут испытывать сложности при попытках забеременеть.
Кто в группе риска?
Диагностика
Внематочная беременность подозревается у женщин родового возраста с болью в животе, выделениями из влагалища или обмороком неясного происхождения. Проводится гинекологический осмотр. Диагноз подтверждается тестом на беременность и ультразвуковым исследованием органов малого таза.
Лечение
Внематочная беременность является несовместимой с жизнью для плода, однако при ее своевременном выявлении риск для матери низкий.
Необходимо немедленно удалить зародыш хирургическим путем или с помощью лекарственных препаратов. На ранних стадиях заболевания используются инъекции метотрексата, который останавливает рост зародыша.
Если внематочная беременность находится на том этапе, когда медикаментозное прерывание невозможно, проводится лапароскопическая хирургическая операция. Для этого применяется лапароскоп – тонкая гибкая трубка с камерой и источником света, которая вводится через небольшие разрезы в области пупка. При значительном повреждении маточной трубы вместе с зародышем удаляется также сама труба.
Во время экстренной хирургической операции при сильном кровотечении зародыш удаляется через разрез в брюшной полости (лапаротомия). Чаще всего маточная труба, подвергшаяся разрыву, удаляется.
Иногда после операции также вводится метотрексат.
Лапароскопия
Лапароскопию матки и проходимость маточных труб в Екатеринбурге по оптимальным ценам проводят высококлассные гинекологи клиники РЖД-Медицина. Лапароскопическая операция проводится с целью устранения непроходимости фаллопиевых (маточных) труб, которые соединяют матку с яичниками. В норме оплодотворение яйцеклетки сперматозоидом происходит именно в ней, после чего оплодотворенная яйцеклетка перемещается в матку. Непроходимость нарушает этот естественный процесс и часто является причиной бесплодия. Обычно к этому печальному итогу приводят воспалительные изменения (спаечный процесс, спайки) в трубе и/или образование спаек в полости малого таза в результате заболеваний (ЗППП), а также перенесенных операций, манипуляций.
Лапароскопия в Екатеринбурге: цены на услуги
| Консультативный прием | Единица измерения | Стоимость |
|---|---|---|
| Диагностическая лапароскопия | 1 операция | 11 000 руб. |
| Операции при бесплодии (лапароскопия) | 1 операция | 20 000 руб. |
| Операции при спаечном процессе малого таза ( лапароскопия) | 1 операция | 20 000 руб. |
| Удаление кисты яичника одностороннее, двустороннее (лапароскопия), лапаротомия | 1 операция | 20 000 руб. |
| Удаление субсерозного узла на тонкой ножке (лапароскопия) | 1 операция | 20 000 руб. |
| Операции при бесплодии лапароскопическим доступом с использованием антиспаечного барьера в сочетании с гистероскопией | 1 операция | 40 000 руб. |
Виды лапароскопических операций
Конкретный вид оперативного вмешательства зависит от причины, приведшей к непроходимости маточных труб, а также от уровня расположения и степени непроходимости. В настоящее время применяются несколько основных видов лапароскопических операций на фаллопиевых трубах, среди которых:
Чего ожидать во время и после лапароскопии маточных труб?
Для лапароскопии вообще (и маточных труб, в том числе) применяют высокотехнологичное оборудование – лапароскопическую стойку. В стерильных условиях выполняется прокол передней брюшной стенки, и врач вводит миниинструменты с камерой, предварительно раздув полость живота газом, для детального осмотра. Именно потому не бывает отдельно лапароскопии маточных труб – было бы неразумно ввести камеру аппарата-эндоскопа внутрь, лишь для того, чтобы осмотреть маточные трубы, ведь есть возможность увидеть все органы! Да, патология маточных труб – ведущая причина в женском бесплодии, но доктор осматривает все внутренние половые органы.
Во время операции Вы не почувствуете боли, поскольку лапароскопия матки выполняется под общим обезболиванием. Общая анестезия позволяет оперирующему гинекологу надёжно визуализировать малый таз изнутри, устанавливая и устраняя причину бесплодия.
После лапароскопической операции требуется краткосрочное пребывание в больнице, обычно от 1 до 5 дней. Период возвращения к обычной жизни может занять от нескольких дней до двух недель, в зависимости от объема оперативного вмешательства.
Показания к лапароскопии маточных труб.
Лапароскопические операции по поводу бесплодия могут быть рекомендованы, если:
Насколько эффективна лапароскопия маточных труб при бесплодии?
Эффективность операции частично зависит от уровня расположения и степени непроходимости трубы, а также от наличия или отсутствия других проблем со здоровьем влияющих на бесплодие.
Другие, влияющие на эффективность операции факторы, включают в себя, но не являются исчерпывающими:
Риски и осложнения
Операции на маточной трубе, как и любое хирургическое вмешательство, в некоторых случаях может привести к осложнениям, к которым можно отнести:
О чем следует помнить перед операцией?
Записаться на процедуру вы можете, заполнив форму заявки, расположенную внизу страницы. Кроме того, вы можете позвонить нам по телефонам, указанным на сайте.
Что нельзя делать после лапароскопии
Лапароскопия относится к малоинвазивным методам оперативного вмешательства. Также при необходимости она применяется для обследования брюшной полости. Этот метод отличается широким спектром применения. Так проводится диагностика и операции на желчном пузыре и аппендиците. В данной статье обсуждается, что нельзя делать после лапароскопии.
Алгоритм действий во время операции:
Хирургическое вмешательство требует время для восстановления, во время которого должны соблюдаться некоторые ограничения.
Что можно кушать после лапароскопии
В день операции воздержитесь от принятия пищи. Разрешается пить минеральную воду без газа. Что можно кушать после лапароскопии на второй и третий день:
Диета в первые дни восстановления очень похожа на рекомендованные питание при отравлениях.
На четвертый день постепенно возвращайтесь к нормальному питанию. Подробные консультации по правильному питанию дает проводящий операцию специалист. Обязательно получите его рекомендации перед тем, как выписаться из медицинского учреждения.
Часто задаваемые вопросы
Вопросы по гинекологии:
Для устранения бесплодия могут проводиться операции, призванные устранить его причины: киста яичника, спайки в брюшной полости, дисгормонального заболевания яичников СПКЯ и др. Может проводиться реконструкция маточных труб. Если операция проведена успешно, уже через несколько месяцев можно беременеть.
До двух недель после операции гинекологического направления могут появляться кровянистые или слизистые выделения. После этого, как правило, все восстанавливается.
Многих интересует, когда можно мочить швы после лапароскопии. Уже через суток они снимаются и разрешается полноценно принимать душ.
Любые физические нагрузки противопоказаны в течение Далее постепенно возвращайтесь к привычным занятиям спортом.
Срок воздержания указывает врач. Обычно оно составляет пару недель.
Через 21 день можете ехать на море для полноценного отдыха.
Где можно сделать лапароскопию?
Интересует лапароскопическая хирургия? Зайдите на сайт Daily Medical и ознакомьтесь со списком предлагаемых услуг. Выполняем широкий спектр операций. Они проводятся хирургами высокой квалификации с применением современного оборудования.
Выводы
Лапароскопия
Метод лапароскопии применяют сегодня в гинекологии для диагностики и лечения патологий органов малого таза. Преимущество заключено в малой травматичности по сравнению с полостными операциями.
Лапароскоп представляет собой оптическое устройство, посредством которого на монитор специалиста во время всех манипуляций будет транслироваться изображение. Таким образом, у эксперта появляется возможность видеть всё происходящее внутри без открытия обширного доступа.
При лапароскопии хирург получает доступ к нужной зоне не через обширные разрезы, а через небольшие проколы. Так хирургу открывается доступ. Через проколы он вводит трубки (троакары) и непосредственно сами лапароскопические инструменты.
Лапароскопию часто проводят для биопсии, чтобы взять биологический материал для дальнейших исследований. Например, при подозрении на онкологию.
Благодаря появлению лапароскопии специалисты всё чаще отказываются от полноценной операции, так как она всегда сопровождается общим наркозом и сложной продолжительной реабилитацией.
В связи с малотравматичностью и высокой безопасностью метод лапароскопии не требует долгого пребывания в медучреждении, при этом восстановление после такой операции достаточно быстрое.
Показания к лапароскопии
Также следует отдельно выделить случаи, при которых лапароскопию проводят в качестве плановой операции:
Иногда доктор направляет пациентку на лапароскопическую операцию в срочном порядке. Такие манипуляции принято называть «экстренными». Они проводятся без подготовки, если недостаточно на нее времени.
Когда нужна экстренная лапароскопия?
Противопоказания
Если к моменту назначенной лапароскопии у пациентки проявились симптомы ОРВИ или ОРЗ, следует перенести операцию. Такая же ситуация обстоит с резким изменением артериального давления.
Подготовительный период
Все виды классических операций предполагают, что пациентка будет готовить свой организм к вмешательству: ограничивать нагрузки, переходить на облегченную диету, исключать определенные виды продуктов и препаратов накануне.
Перед лапароскопией очень простая подготовка. Ограничивать рацион не нужно, но следует помнить, что эта операция должна выполняться натощак. Поэтому с утра не стоит принимать пищу и жидкость. Если нужно выпить препарат, прописанный лечащим врачом, предупредите хирурга заранее об этом (задолго до операции!).
Зачем сдавать анализы перед лапароскопией?
Также всегда нужны обследования, благодаря которым становится понятно, можно ли делать операцию. Нередки ситуации, когда с виду совершенно здоровая пациентка неожиданно узнает о проблемах и скрытых заболеваниях во время обследований. Некоторые из них могут быть противопоказаниями к лапароскопии.
Какие обследования и анализы важны накануне лапароскопии?
Также пациентке стоит посетить гинеколога, сдать мазок на микрофлору и на онкоцитологию. Помимо гинеколога нужен терапевт, который расшифрует результаты всех анализов и даст необходимое заключение о возможности выполнения лапароскопии.
Как делают лапароскопию?
Лапароскопия – малоинвазивная операция с продолжительностью 25-45 минут. Она может проводиться хирургом несколько часов, если большой объем вмешательства и много сложной работы. Но, как правило, получаса для ключевых манипуляций достаточно.
Анестезия при лапароскопии
Лапароскопия в гинекологии проводится под общим наркозом или под местной анестезией. Решение о наркозе принимает анестезиолог, поэтому до операции пациентке предстоит посетить его для предварительной консультации. Наиболее популярный наркоз при лапароскопии – эндотрахеальный.
Как выполняются проколы и зачем они нужны?
Доктор при помощи специальных инструментов (троакаров) производит несколько проколов в области живота. Количество проколов – от 3 до 4. При этом разрезы для этой операции не нужны. Через проколы он вводит тонкие трубки, которые еще называют троакарами.
Зоны проколов зависят от показания к лапароскопии. Обычно хирург делает их под пупком и по бокам живота.
Что такое троакары?
У них относительно небольшой диаметр (обычно не более 1 см). Данные трубки являются вспомогательным инструментом. Троакары нужны для того, чтобы доктор мог ввести через них лапароскопические инструменты. Количество используемых инструментов зависит от тактики хирурга, метода и цели вмешательства.
Чтобы улучшить видимость, используется инертный газ, которым заполняют брюшную полость через инструменты. Когда лапароскопия подходит к завершению, инертный газ полностью удаляется.
Лапароскопия как диагностический метод
Если цель лапароскопии – диагностика, то достаточно осмотра тканей брюшной полости для обнаружения возможных патологических очагов и отклонений. Как только специалист увидит эти участки, он может взять биопсию.
Забор материала выполняет специальным инструментом через трубки-троакары. Затем материал будет отправлен в лабораторию. Пациентке нужно будет ожидать результаты исследования.
Лапароскопия как диагностика, сочетающаяся с терапией
В большинстве случаев лапароскопию назначают для лечения, когда нужно устранить определенные новообразования или патологические ткани. Подобные операции могут быть выполнены по плану или же экстренно, если есть угроза для здоровья и жизни.
Последний этап лапароскопии – устранение всех скопившихся жидкостей и инертного газа. Затем – извлечение инструментов. В заключении зоны проколов ушиваются хирургическим швом.
Реабилитация после лапароскопии
После обычного оперативного вмешательства, при котором выполняется послойный разрез брюшной стенки, на реабилитационное восстановление понадобится не менее 6-12 месяцев. Но реабилитация после лапароскопии занимает в среднем от 1 до 2 недель.
Сколько времени нужно быть в клинике после лапароскопии?
Обычно после лапароскопии пациентке нужно оставаться в стационарных условиях под присмотром медицинского персонала и доктора в течение нескольких суток. Чаще всего, если всё прошло благополучно, можно уехать домой на следующий день.
Максимальный срок пребывания в стационаре – от 2 до 5 суток.
Врач может попросить остаться подольше, чтобы следить за ранними днями восстановления пациентки. В некоторых клиниках пациенток выписывают в тот же день, но через несколько часов после операции.
В стационаре специалисты ухаживают за швами и обрабатывают зоны проколов антисептиками.
Физические нагрузки после лапароскопии
Подниматься с кушетки разрешено уже через несколько часов, если нет индивидуальных противопоказаний к движениям. Боли и дискомфорт мешают пациенткам вести активный образ жизни сразу после лапароскопии. Но они и нежелательны в этот период. Фитнес, бассейн, йога, велосипед и другие виды активности под запретом первые недели.
Восстановление после лапароскопии кисты яичника
Недомогания могут наблюдаться от 2 до 6 недель в среднем. У молодых женщин восстановление проходит легко и быстро. Стоит придерживаться диеты, отказываться от спорта и резких движений.
Диета после лапароскопии
Чтобы быстрее вернуться к нормальной активности и легко восстановиться, нужно временно придерживаться особого рациона. Необходимо нормализовать стул и помочь системе ЖКТ эффективно работать.
После лапароскопической операции может быть запор. Именно поэтому стоит включить в рацион продукты для профилактики этой проблемы. Однако не стоит увлекаться продуктами, провоцирующими газообразование.
В первый день после операции лучше не принимать тяжелую пищу. Иногда пациентке советуют полностью исключить ее в это время.
На 2 день можно принять куриный бульон. В последующие дни разрешены «легкая» пища в измельченном и кашеобразном виде. Разрешены овощи и котлеты на пару, супы-пюре. Осторожность стоит соблюдать с кисломолочными продуктами, так как они могут вызывать расстройство в работе кишечника и газообразование.
Осложнения и побочные эффекты лапароскопии
Даже после минимально инвазивной манипуляции вероятны побочные эффекты. В ряде случаев они временные, поэтому особого беспокойства у пациенток не вызывают.
Естественные побочные эффекты
После перенесения лапароскопической операции возможны следующие недомогания:
Опасные последствия, при которых нужна помощь доктора
Осложнения после лапароскопии – серьезный момент, так как их не должно быть. Это нежелательные последствия вмешательства, которые надлежит немедленно устранить.
Обязательно обратитесь к своему хирургу или любому другому врачу при обнаружении таких недомоганий, как:
Боли после лапароскопии
Пациентке нужно быть готовой к тому, что в первые дни вероятно проявление боли в зонах введения троакаров. Боль вызвана повреждением сосудиков во время операции, с растяжением брюшины газом или с раздражением нерва.
Необходимо следить за интенсивностью и частотой повторения боли. Если это острые ощущения, стоит обратиться к доктору.
Кровотечение после лапароскопии
Небольшие кровянистые выделения – нормальный побочный эффект. В течение 1-2 недель это проходит. Если обильные кровотечения, то это уже опасное осложнение.
Выделения после лапароскопии маточных труб
Если показанием к лапароскопии была непроходимость маточных труб, вызванная спайками, хирург выполняет их рассечение. Данная манипуляция помогла многим женщинам с трубным бесплодием.
Однако после лапароскопии маточных труб могут быть прозрачные выделения из влагалища с примесью крови. Чтобы выделения прошли, достаточно 2-3 недель. Но желтые, гнойные, зеленые и темно-коричневые выделения к норме не относятся.
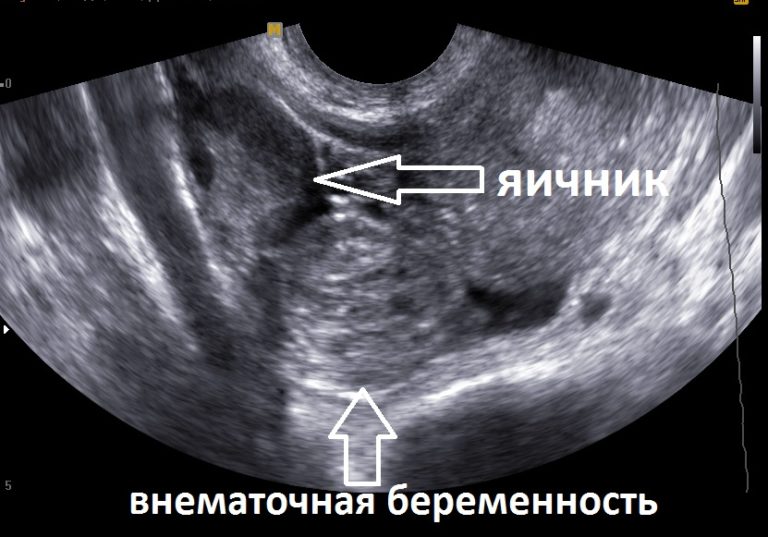
Все о внематочной беременности
Определить внематочную (эктопическую) беременность достаточно сложно. Для этого нужно внимательно следить за самочувствием и поведением организма. Даже квалифицированные врачи не всегда могут на ранних стадиях определить данную проблему.
Помогает ли тест?
Важно понимать, что стандартные тесты дают положительные результаты при внематочной беременности, поскольку уровень хорионического гонадотропина повышен. В связи с этим, если вы видите 2 полоски, следует сразу же стать на учет к врачу, который будет в динамике наблюдать за тем, как развивается плод.
В некоторых случаях тест дает возможность выявить внематочную беременность. Так, если есть 2 полоски, но одна из них не слишком выражена, то это может свидетельствовать о том, что гонадотропин повышен, но не сильно. При этом повторное прохождение теста может показать отрицательный результат. В данной ситуации также необходимо безотлагательно обратиться в женскую консультацию.
Еще несколько признаков
Еще один способ выявить проблему – контролировать базальную температуру. Если плод находится вне полости матки, то она, как правило, составляет около 37 градусов. Более высокие значения могут свидетельствовать о развитии воспалительных процессов в женском организме. Также патологию можно выявить по наличию небольшого количества постоянных выделений с кровью.
Как бы там ни было, постановка точного диагноза возможна только после сдачи комплексных анализов и прохождения процедуры УЗИ. Главное – не паниковать заранее. Помните о том, что симптомы могут свидетельствовать о других проблемах, которые квалифицированный врач устранит без вреда для здоровья матери и малыша.
Чем отличается эктопическая беременность от нормальной?
Как правило, плодное яйцо формируется за пределами матки из-за патологии и нарушения функционирования фаллопиевых труб. Это может происходить по таким причинам:
Важно знать: при обычной беременности уровень хорионического гонадотропина каждые двое суток увеличивается в 2 раза. В противном случае существует высокая вероятность того, что плод закрепился на неположенном месте.
Какие действия предпринимает врач при обнаружении проблемы?
Руководствуясь сроком беременности, врач проводит те или иные процедуры. На первых месяцах применяется ультразвуковая диагностика, позволяющая определить место, в котором расположен плод. Однако УЗИ не всегда дает достоверные результаты: сгустки крови на ранней стадии могут напоминать плодное яйцо. При малейших сомнениях назначается лапароскопия:
Если подтверждается факт внематочной беременности, то плод удаляется. Если этого не сделать, последствия для женщины могут быть фатальными.
Удалить плод также можно при помощи специального препарата – метотрексата. В данном случае он перестает развиваться вне матки и рассасывается. Эту методику можно использовать только на ранних стадиях (применяется преимущественно в европейских клиниках).
Реабилитация после удаления плода
После операции женщине необходимо пройти реабилитационный курс, нацеленный на восстановление репродуктивной функции. Здесь, как правило, предусматривается гормональная терапия, а также мониторинг состояния маточных труб и прочих органов (при помощи лапароскопии).
Возможно ли родить ребенка при развитии эмбриона вне полости матки?
Нет, это невозможно. Данная патология несет серьезную опасность для жизни. Как привило, плод развивается в фаллопиевой трубе, но также он может находиться в:
В процессе развития плод увеличивается в размерах. В результате органы начинают сильно растягиваться, что провоцирует разрывы и возникновение внутреннего кровотечения. Нередко это заканчивается летальным исходом. Матка – это единственный орган, который может растягиваться так сильно, чтобы выдержать давление плодного яйца на более поздних стадиях.
На заметку: при выявлении внематочной беременности требуется оперативное хирургическое вмешательство. Врачи удаляют плод, после чего ушивают орган, в котором он развивался.
Несколько уникальных случаев
В медицине зарегистрировано несколько случаев, когда женщины вынашивала плод вне полости матки, в результате чего родились здоровые дети:
В первых двух случаях причиной проблемы стало то, что женщины длительное время не обращались в больницу. Последний случай является более уникальным: неправильное расположение эмбриона было зафиксировано на ранних стадиях, но женщина решила рискнуть и сохранить ребенка. Все 9 месяцев она пробыла в престижной клинике под наблюдением высококвалифицированных врачей.
На заметку: это уникальные случаи, которые отнюдь не являются эталонными. В каждой из описанных ситуаций плод находился в органах, расположенных в брюшине. Если он закрепился в фаллопиевой трубе, то подобное невозможно: этот орган разрывается на 4–8 неделе после зачатия.
Возможно ли решить проблему без операции?
В современной медицине действительно применяются консервативные способы устранения внематочной беременности. Для этого используется препарат метотрексат, о котором мы уже упоминали, а также синтетические гормоны. Но беда в том, что такое лечение допускается только на ранних стадиях, когда еще не произошло разрывов органов. А статистика свидетельствует о том, что зачастую проблема обнаруживается только после начала внутреннего кровотечения.
Если же врачи своевременно обнаружили патологию, тогда консервативная терапия станет идеальным вариантом. Помимо метотрексата, она предусматривает использование таких препаратов:
Эти вещества вводятся внутривенно либо же в маточную трубу через влагалище. Во втором случае делается специальный прокол, и применяются дополнительные меры для контроля процедуры. Это может быть:
Препараты воздействуют на плодное яйцо, разрушая его. Отметим, что метотрексат применяется в минимальных дозировках (1 мг на 1 кг массы тела в сутки). Это обусловлено тем, что в больших количествах он вызывает множество побочных эффектов, среди которых:
Если возникает необходимость использования нескольких доз метотрексата, то вместе с ним применяется еще и фолинат кальция, нивелирующий побочные эффекты данного препарата. Введение фолината кальция осуществляется через сутки после первого использования метотрексата.
Количество инъекций метотрексата зависит от того, насколько быстро уменьшается количество гонадотропина в крови. Введение препарата прекращается после того как уровень этого гормона снижается на 15%.
Противопоказания для применения консервативного лечения
Эффективность при лечении внематочной беременности консервативным методом достигает 96%. Но существует ряд условий, ограничивающих применение данного препарата:
Консервативное лечение данной патологии должно осуществляться под неусыпным контролем врачей. При возникновении резкой боли в области живота и в случае снижении гематокрита необходимо срочно сделать операцию, поскольку это свидетельствует о разрыве труб.
Каковы шансы родить ребенка после эктопической беременности?
Имеется следующая статистика:
Чтобы снизить вероятность бесплодия и обеспечить максимально подходящие условия для развития плода, необходимо пройти курс гормональной терапии. Кроме того, следует применять такие методы:
Не забывайте пользоваться контрацептивами на протяжении полугода после реабилитации. Кроме того, пройдите лапароскопию – это позволит понять, в каком состоянии находятся маточные трубы. Если обследование покажет, что все в норме, то зачатие можно планировать уже к грядущему менструальному циклу.
Как часто врачи ставят неправильный диагноз?
Несмотря на высокую достоверность результатов ультразвукового исследования, полностью исключить неправильную постановку диагноза невозможно. В частности, до 3-х недель не всегда получается определить, что плод развивается вне полости матки. Кроме того, на ранних стадиях проводить данную процедуру не рекомендуется.
Неправильная диагностика возможна не только из-за некомпетентности врача, но и по причине сюрпризов, которые порою преподносит природа. Так, иногда в матке формируется ложное яйцо, в котором отсутствует эмбрион, а определить это сходу невозможно. Как следствие, факт внематочной беременности будет обнаружен только тогда, когда женщина обратится к врачу с жалобой на внезапные боли либо необычные выделения.
На заметку: снизить вероятность ошибки можно путем трансвагинального УЗИ – такое обследование дает максимально точные результаты.
Операционное удаление плода, развивающегося вне полости матки
В современной практике применяется 2 типа операций при эктопической беременности:
В первом случае процедура проводится по такому алгоритму:
При лапароскопии кровопотери минимальны, этот метод считается максимально безопасным.
Что касается лапаротомии, такая операция делается в очень редких случаях, когда существует риск большой потери крови:
В последнем случае операцию необходимо реализовать как можно скорее, иначе может начаться профузное кровотечение и наступить летальный исход. Врач делает надрез в брюшной полости, извлекает матку и плод. Далее конец трубы перекрывается зажимами, после чего она перевязывается.
Виды обследований, позволяющих выявить развитие эмбриона вне полости матки
Во всех случаях проводится обследование на уровень хорионического гонадотропина. При этом проба на количество β-субъединиц этого гормона при изучении состава крови оказывается положительной почти во всех случаях внематочной беременности, тогда как стандартный тест (проба мочи) дает точные результаты только в 50% случаев.
Согласно последним исследованиям, кроме как в β-субъединицах, гонадотропин может быть в модифицированной и интактной форме. В нормальной ситуации уровень интактного гормона составляет 90%, а модифицированного – 10%. Если же говорить о внематочной беременности, то здесь практически 100% гонадотропина является интактным.
Следующая по важности процедура – ультразвуковое обследование – дает возможность понять, что плод развивается нормально, если эмбрион четко виден в матке спустя 7 недель после завершения последней менструации. На этом сроке количество гонадотропина в норме должно составлять порядка 5000–6000 мМЕ/мл. При этом увеличение яичников и матки ни о чем не говорит.
Если УЗИ выполняется с использованием трансвагинального прибора, то определить расположение плода можно на 4–6 дней раньше, чем в случае с трансабдоминальной эхографией. Кроме того, для максимально точной диагностики надо также учитывать клиническую картину болезни.
Еще одна процедура – кульдоцентез – позволяет обнаружить сгустки крови в брюшине. Процедура представляет собой пункцию прямокишечно-маточного углубления, направленную на забор жидкости из этого пространства. Она проводится тогда, когда женщина испытывает сильные боли в нижней части живота. Однако даже в том случае, если такая диагностика не дает положительного результата, полностью исключить внематочную беременность нельзя, поскольку это может свидетельствовать о наличии спаек или о том, что кровь свернулась.
Лапароскопия – ряд действий, нацеленных на проведение визуального осмотра яичников и маточных труб. Эта процедура реализуется в том случае, если есть подозрение на внематочную беременность. Большинство врачей сходятся во мнении, что высоких уровень гонадотропина – это уже достаточно веский аргумент в пользу того, чтобы сделать лапароскопию. Однако существуют противопоказания, при которых такое исследования проводить нельзя:
Если в прошлом делалась операция по выскабливанию плода, то при обследовании обязательно проводится гистологический анализ. Данная процедура дает возможность выявить внутренние кровотечения, свидетельствующие о самопроизвольном аборте, а также обнаружить в эндометрии ткань, лишенную ворсин хориона, что свидетельствует о развитии плода вне полости матки.
Также при изучении мазка можно обнаружить феномен Ариас-Стеллы. Его основные проявления:
Наиболее редкое исследование – реография. Процедура позволяет узнать о кровотоке в различных органах малого таза, тем самым определив их состояние.
Осложнения при эктопической беременности
На ранних стадиях женский организм реагирует нормально на развитие плода вне полости матки. Первые симптомы – боли при половом акте и в брюшной полости – появляются примерно на 4-й неделе. Болезненные ощущения могут возникать в любой части живота – здесь все зависит от того, где именно расположено плодное яйцо. Боль может быть как тупой, так и острой (второй вариант встречается чаще).
Так как при нормальной беременности менструации нет, возникновение выделений на ранней стадии говорит о наличии патологии. Во всех случаях действует одно правило: чем раньше выявить и устранить проблему, тем менее опасными будут последствия. Именно поэтому врачи настаивают на том, чтобы при первых признаках беременности женщина сразу же обращалась в женскую консультацию.
При прерывании эктопической беременности на поздних стадиях нередко возникают серьезные осложнения. Так, может начаться очень сильное кровотечение, которое повлечет за собой геморрагический шок.
Если срок слишком поздний, то может потребоваться оперативное вмешательство хирургов. В первую очередь, чтобы спасти жизнь женщины, врачи останавливают кровотечение. Кровь, скопившуюся в брюшной полости, применяют для компенсации кровопотери. В послеоперационный период нередко возникают такие осложнения:
Если одна из маточных труб остается нетронутой, то вероятность повторной беременности составляет порядка 60%, однако шансы есть, даже если удалены обе трубы. В последнем случае применяется экстракорпоральное оплодотворение, когда используются яйцеклетки из здорового яичника. В остальном беременность протекает в стандартном режиме.
На заметку: Россия занимает 3-е место по смертям, обусловленным осложнениями при эктопической беременности, но в последние годы наблюдается снижение количества летальных исходов.
Как готовиться к повторной беременности после операции?
Несмотря на большое количество осложнений после эктопической беременности, чаще всего повторное зачатие оказывается возможным. Однако есть негласное правило: на всех этапах процесс развития плода должен проходить под контролем квалифицированных врачей.
Главное – не планировать ребенка в ближайшие месяцы после операции. Это связано с тем, что организму требуется некоторое время для восстановления и подготовки.
Особенности планирования повторного зачатия:
После внематочной беременности следует обязательно пройти курс медикаментозного лечения. Как правило, оно предусматривает употребление противовоспалительных препаратов, нормализующих состояние органов малого таза.
Перед зачатием нужно сдать ряд анализов и пройти комплексное обследование. Очень важно посетить таких врачей:
Ультразвуковое исследование позволит определить патологическое состояние маточных труб. С помощью данной процедуры можно выявить:
Эти отклонения могут быть не только причиной эктопической беременности, но и ее следствием.
Ну и, конечно же, нужно тщательно следить за своим здоровьем:
Какие действия необходимо предпринять при обнаружении внематочной беременности?
Почувствовав боль в брюшной полости, незамедлительно обратитесь за медицинской помощью. При малейших подозрениях на то, что плодное яйцо развивается вне полости матки, врач назначит УЗИ. Если по результатам обследования эктопической беременности и признаков перфорации не будет выявлена, тогда для получения максимально точных данных врач будет на протяжении нескольких дней следить за уровнем хорионического гонадотропина в крови.
Если и это не позволяет подтвердить или опровергнуть наличие патологии, тогда для определения состояния маточных труб назначается лапароскопия.
Если требуется операционное вмешательство, врачи делают все возможное, чтобы сохранить яйцеводы, поскольку это важнейшее условие для того, чтобы женщина могла забеременеть вновь.
На заметку: современные методы микрососудистой хирургии дают возможность восстановить трубу в том случае, если она повреждена несильно. Кроме того, они позволяют свести к минимуму угрозу перфорации.
На какой неделе можно точно определить область, в которой развивается зародыш?
На ранней стадии даже при проведении ультразвукового исследования бывает сложно определить эктопическую беременность. Как правило, наиболее точные сведения можно получить после 5-й недели. Если же говорить о трансвагинольном исследовании, то в данном случае патология будет видна уже после 4-й недели (этот метод применяется в том случае, если есть сопутствующие симптомы).
Можно ли точно установить причину эктопической беременности?
Даже современная медицина с богатой базой экспериментальных и клинических исследований не может с точностью сказать, что конкретно влияет на расположение плодного яйца. В связи с этим принято ориентироваться на факторы риска, при которых возникает внематочная беременность. Сюда относятся болезни и отклонения, приводящие к анатомическим и функциональным нарушениям в работе внутренних органов и провоцирующие перемещение плодного яйца.
Классификация включает две группы аномалий:
Анатомические аномалии
В группу аномалий, относящихся к анатомическим, входят:
Как правило, в представленных ситуациях происходит спайка маточных труб. В результате этого возникают повреждения, которые приводят к тому, что их функции нарушаются и возникают проблемы при захвате яйцеклетки. А если долгое время использовать внутриматочные контрацептивы, то атрофируются клетки эпителия слизистой оболочки.
Хронический сальпингит (воспаление фаллопиевых труб) считается наиболее частой причиной того, что эмбрион закрепляется вне полости матки. Вероятность эктопической беременности в данном случае повышается более чем в 5 раз. Это обусловлено тем, что сальпингит вызывает такие изменения:
Гормональные аномалии
В данную категорию входят:
К факторам, по поводу которых ученые до сих пор не пришли к консенсусу, относятся:
На заметку: в подавляющем большинстве случаев формирование плода вне полости матки происходит под воздействием нескольких факторов, а не одного. Однако точно определить все причины, по которым возникает данная патология, как правило, невозможно.
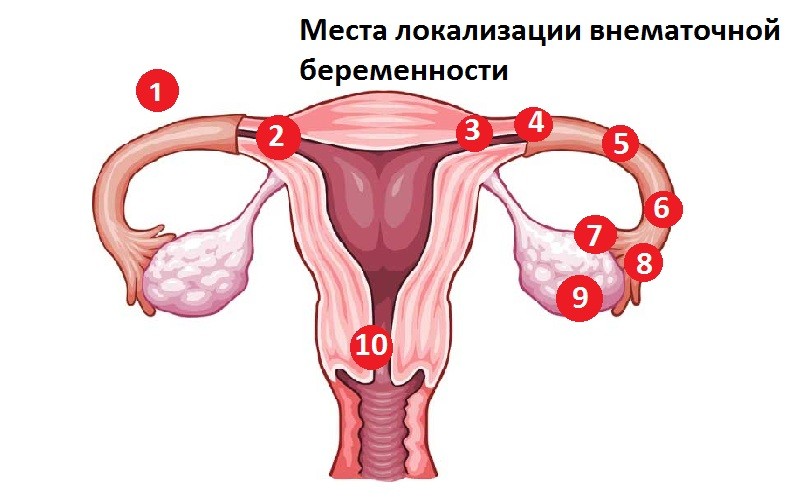
Классификация эктопической беременности по месту расположения зародыша и по стадиям
Как мы уже говорили, внематочная беременность является нежизнеспособной (есть исключения, но они очень редкие) и несет опасность для здоровья и жизни матери.
В 95% случаев при наличии данной патологии плод развивается в фаллопиевых трубах. Зародыш развивается до тех пор, пока труба не разрывается из-за высокого давления. Но бывают и другие типы эктопической беременности, встречающиеся гораздо реже:
А вот классификация эктопической беременности по стадиям:
Последние два варианта являются наиболее опасными для жизни матери и могут закончиться смертью.
Напоследок представим несколько редко встречающихся аномалий, при которых развивается внематочная беременность: