Что можно есть при сахарном диабете и панкреатите
Диета при панкреатите и сахарном диабете 2 типа: меню и рецепты
Цель лечебного питания
Сахарный диабет и панкреатит относятся к тем болезням, лечение которых без соблюдения диеты невозможно. Никакая медикаментозная терапия (инъекции, таблетки) не принесет длительного результата, если человек не откорректирует свое питание. Совместить диету при панкреатите и диабете довольно легко, ведь основа лечебного питания – это те продукты, которые легко усваиваются и имеют низкий гликемический индекс.
Гликемическим индексом принято называть показатель, который отображает, как скоро употребление какого-то продукта в пищу вызовет повышение сахара в крови. При этих заболеваниях резкие изменения уровня глюкозы в кровяном русле крайне нежелательны, ведь они заставляют вырабатывать поджелудочную железу больше инсулина и работать на износ.
Задача лечебной диеты – обеспечить поджелудочной железе все условия для восстановления и снять с нее лишнюю нагрузку. Именно поэтому вся пища должна быть «щадящей», то есть отварной, протертой или приготовленной на пару. При панкреатите и диабете важно, что пища, которая попадает в желудок не вызывала усиленную активизацию ферментов поджелудочной железы.
Поэтому больным нельзя употреблять соленые, острые и кислые блюда, а также продукты с ароматными специями. Такая пища, безусловно, обладает очень приятным вкусом, но она провоцирует излишнее выделение желудочного сока и раззадоривает аппетит. В результате этого диабетик может съесть порцию гораздо больше еды, чем ему необходимо, что увеличивает риск возникновения проблем с поджелудочной железой и ожирения.
Уменьшение сахаров и жиров в пище полезно даже для тех больных диабетом, которые не страдаю от панкреатита. Преобладание в меню овощей и круп нормализует деятельность кишечника, снижает сахар в крови и улучшает состояние кровеносных сосудов, сердца и нервной системы. Истощенная поджелудочная железа из-за диабета при панкреатите нуждается в более длительном периоде для восстановления, поэтому для хорошего самочувствия человеку нужно соблюдать строгую диету.

Совмещение диет
Для диабетического панкреатита подходит комбинация 2 видов диеты №5 и№9. Диета №5 прописывается при панкреатическом расстройстве, номер 9 — при диабете 1 и 2 типа. Диетолог правильно выбирает рацион, учитывает особенности двух видов болезней. Если не следовать рекомендациям врача, вероятность развития болезни повышается.
Возникают такие расстройства:
Совместить два вида диеты несложно, диетолог поможет добиться наилучшего результата. Он правильно выберет продукты, определит калорийность гликемический индекс и другие характеристики, необходимые больному организму. После этого составляется меню на неделю.
Что необходимо исключить?
При диабете и панкреатите нужно исключить из рациона такие продукты и блюда:
Она провоцирует вздутие живота и усиливает выделение желудочного сока, из-за чего активизируется ферменты поджелудочной железы. Это может привести к нарушению ее функциональной активности и учащению обострений. Этот продукт вполне можно заменить брокколи и цветной капустой. В них содержится гораздо больше витаминов, минералов и других полезных веществ, и при этом такие овощи не вызывают проблем с пищеварением.

Диета №9
Продукты назначают диабетикам при проблемах с лишним весом, которым не нужно каждый день вкалывать инсулин. В продуктах содержится минимум углеводов, много витамина С и других полезных микроэлементов.
Перечислим составляющие диеты №9:
В диету не включены сладости, копченая еда, спиртное. При развитии острой формы панкреатита лучше отказаться от любых продуктов, снять нагрузку с поджелудочной, нормализовать выделение ферментов. После этого в небольших объемах можно употреблять супы или каши.
Продукты должны быть теплыми, режим питания нужно соблюдать, чтобы не возникали проблемы.
Если симптомы отдают в спину, начинается опоясывающая боль, можно рассуждать об острой форме панкреатита. Хронический панкреатит характеризуется возникновением ноющих болей.
Поджелудочная железа (лечение сахарного диабета)
Что такое поджелудочная железа?
Орган выглядит удлиненным дольчатым образованием сероватого цвета. Его место расположения – брюшная полость за желудком. Параметры человеческой железы составляют: 14-22 см длиной, 3-9 см шириной, 2-3 см толщиной. Поджелудочная железа весит примерно 75 гр.
Поджелудочной железой называется составная часть пищеварительных органов человека. Функции поджелудочной железы заключаются в выделении сока с перерабатывающими ферментами. Кроме того, железа отвечает за гормональный фон. Жировой, белковый, углеводный обмены находятся в зоне ответственности этого органа.
Эндокринные функциональные особенности органа состоят в выделении в кровь инсулина и глюкагона. За выработку этих гормонов отвечают группы клеток. Число клеток у здоровых людей обычно достаточно, чтобы регулировать углеводный (жировой) обмен. Разрушение того или иного вида клеток поджелудочной железы может спровоцировать развитие сахарного диабета.
Тесная взаимосвязь с другими органами пищеварения приводит к нарушению обмена всей системы человека.
Какие симптомы у заболевания поджелудочной железы?
При воспалении начинает тревожить поджелудочная железа боли в области ребер с левой стороны. Качественные характеристики болей – режущие. Обычно возникают после приема пищи. Она, как известно, поступает в 12-перстную кишку и переваривается при помощи желудочного сока.
Панкреатит достаточно длительно может характеризоваться сменой интенсивности болей. Они иногда обостряются, а иногда дискомфорт отсутствует вовсе. Если человек не соблюдает режим питания, боли перерастают в постоянные. Такие симптомы поджелудочной железы, в этом случае, относят к хроническим.
Обычно, симптомы хронического панкреатита устраняет специально назначенная диета. Если она не соблюдается, то у человека появляются метеоризм, диарея, изжога. Процесс воспаления вызывает нарушение аппетита. Воспаление относится и клеточному уровню, так как из клеток этого органа выделяется нужный для системы пищеварения сок.
Каково развитие заболевания поджелудочной железы?
Постепенно, число работоспособных клеток снижается. Панкреатические клетки замещаются секретирующей тканью поджелудочной железы. В результате нарушения пищеварения возникает синдром развития диабета.
Это возникает из-за нарушения углеводного обмена, а также инсулиновых выбросов. Выбрасывающий характер работы клеток приводит к пониженному содержанию глюкозы в крови. Следующий этап развития болезни будет зависеть от поражающего фактора. Если панкреатических клеток остается совсем немного, то процесс приведет к инсулиновой недостаточности.
Рецепторы могут перестать воспринимать глюкозу, это приведет к излишнему количеству инсулина в крови. Повышенное содержание глюкозы в крови приводит к возникновению сахарного диабета. Заболевание почти всегда связано с избыточностью массы тела.
Сахарный диабет, связанный с излишним числом инсулина относят к второму типу. Развитие заболевания можно предотвратить, исключив из рациона некоторые продукта. Правильным питанием, кстати, лечится и панкреатит, но только в начальной стадии заболевания.
При несоблюдении диеты, излишний инсулин будет оказывать разрушающее действие на все органы, а в особенности на систему пищеварения человека. При этом, некоторые процессы, например, некротические будут невозвратными.
Как можно избежать появления заболевания поджелудочной железы?
Панкреатитом называют болезнь людей, которые склонны к систематическому перееданию. В таком случае нарушается жировой обмен, риск возникновения заболевания увеличивается в разы. Иногда воспалительный процесс в поджелудочной железе может возникнуть из-за травмы, к примеру, ранения в живот.
Диета при сахарном диабете, сопровождающемся хроническим панкреатитом, подразумевает снижение употребления углеводов. Быстрые углеводы являются источником глюкозы. Если их убрать из меню, гликемия вернется в норму. Отрицательное воздействие на поджелудочную железу прекратится. Некоторые виды панкреатита появляются из-за аллергии на продукты или медикаменты. Чтобы избежать развития заболевания достаточно исключить их употребление.
Несоблюдение диеты может привести к полному нарушению функционирования поджелудочной железы. В этом случае, погибший орган удаляет хирургическим методом.
Для предотвращения хирургического вмешательства назначаются лекарства, воздействующие на гормоны. Действие медикаментозных препаратов направлено на облегчение работы воспаленного органа.
Как проходит лечение заболевания поджелудочной железы?
Поскольку варианты развития воспаления поджелудочной железы носят различный характер, лекарства ни в коем случае нельзя принимать самостоятельно. Поэтому как лечить поджелудочной железы должен сказать доктор. Самостоятельный прием таблеток может привести за собой серьезные последствия.
Если развитие болезни пошло по первому типу диабета, то здесь также предписано диетическое питание. Диета в этом варианте заболевания подразумевает снижение потребления жиров, углеводов, мучного. Сахар в крови может быть повышен из-за этих продуктов. В результате их потребления поджелудочная железа начинает выделять лишний инсулин. Жизненный срок органа при этом значительно сокращается.
Для исключения раздражения слизистой желудка часто советуют исключить из рациона питания яблоки, копченые продукты. Доступные для употребления продукты должны быть разделены на 4-5 разовый прием пищи. Таким образом поджелудочная железа симптомы заболевания сведутся к нулю, а панкреатический сок будет выделяться равномерно в определенное время и нужном количестве.
Для исключения недостаточности питательных элементов, в пищи должны содержаться витамины, минералы в должном количестве.
Верное лечение поджелудочной железы — правильное питание. При соблюдении режима не будут беспокоить осложнения и неприятные симптомы. Главным осложнением хронического панкреатита является сахарный диабет. В большинстве случаев его появления можно не допустить. Облегчить появившиеся симптомы могут своевременное лечение и профилактические меры. Своевременное обращение к специалистам даже поможет отсрочить появление осложнений. Регенерация панкреатических клеток усиливается в достаточном объеме только при правильной и своевременной терапии.
Диета 5-ый стол
Основываясь на данных, полученных в многочисленных исследованиях, М. И. Певзнер разработал 15 лечебных диет, снижающих уровень риска последующего обострения и развития заболеваний жизненно важных внутренних органов, а также укрепляющих иммунитет человека. Одним из наиболее эффективных методов лечения и профилактики заболеваний мочевыводящей системы и печени признана диета № 5, которой можно следовать долгие годы даже в домашних условиях.
Лечебная программа не используется сама по себе как панацея от болезней, а только в сочетании с физиотерапевтическим и медикаментозным лечением. Начинать соблюдать эту диету желательно только после консультации с врачом.
При полном соблюдении всех правил диеты ремиссия может быть достигнута в очень короткие сроки, нормализуется работа всех органов пищеварения и печени, снимется обострение. Необходимо выполнять все предписания врача. Если указано использовать вчерашний хлеб, это означает, что свежий категорически запрещен. Если указано, что любая грубая пища должна перетираться, это необходимо сделать, иначе смысла в диете нет.
Общие правила диеты №5
Заболевания печени можно схематически разделить на две большие группы: заболевания тканей печени и заболевания желчевыводящих путей. Однако в тканях печени желчные протоки обычно более или менее вовлечены в процесс и поражаются заболеваниями желчных протоков паренхимы печени. Это следует учитывать при назначении терапии и, в частности, лечебного питания.
Функции печени регулируются центральной нервной системой, гормональными и нейрогуморальными влияниями. Интоксикация, лихорадка, голодание, инсульт и т. д. уменьшают запасы гликогена в печени и увеличивают содержание жира в печени.
Энергетическая ценность ежедневного меню варьируется от 2100 до 2500 ккал. Увеличивается частота приема пищи до 5-6 раз в день, при этом уменьшается количество еды, потребляемой за раз. Масса суточного рациона – 3 кг.
Раз в неделю полезно проводить постные дни: овощи, кисломолочные продукты, яблоки. Необходимо ограничить потребление холестерина.
Показания к диете №5
В приоритете – химически и механически щадящее воздействие на слизистую оболочку желудка и кишечника с помощью здоровой пищи. Особое внимание уделяется качеству продуктов, включаемых в рацион. Значение имеет способ приготовления и отказ от вредных добавок.
«Стол №5»: что можно и что нельзя
Будет полезно обогатить диету продуктами, содержащими магний. Этот элемент помогает выводить вредный холестерин из организма, а также снимает мышечные спазмы, выстилающие желчный пузырь, что способствует оттоку желчи. Рекомендуется включить в рацион продукты, стимулирующие моторику кишечника.
МОЖНО включать в рацион
НЕЛЬЗЯ включать в рацион
супы без мяса на овощном бульоне (предварительно протертые);
молочные супы с макаронными изделиями или крупами;
борщи (сваренные без мяса);
щи (без мяса и кости)
концентрированные грибные и мясные бульоны;
Вторые блюда (гарнир)
крупяные каши (в протертом или полувязком состоянии);
пудинги, суфле и творожные запеканки с изюмом
мюсли и овсяные хлопья
сельдь (предварительно вымоченная);
фруктовые или овощные салаты
имбирь (в маринованном виде)
Рыба, мясо и морепродукты
креветки, мидии и кальмары;
лосось и семга (на пару или слабосоленые);
мясо и рыба (до трех раз в неделю);
допустим плов и голубцы
субпродукты (печень, почки, желудочки, язык и пр.);
колбаса, сардельки, сосиски;
свекла, кабачки, картофель, морковь (отварные, запеченные);
баклажаны, брокколи, сельдерей;
салат, помидоры, огурцы, болгарский перец
капуста, редис, кукуруза;
яблоки (преимущественно в запеченном виде);
гранат (без гемохроматозов)
сырые фрукты и ягоды
печенье (только галетное)
блины и сегодняшний хлеб;
слоеное и дрожжевое тесто
вареники с начинкой из ягод и картофеля;
мармелад на пектине;
мусс, домашнее желе, кисель собственного приготовления;
сухофрукты (курага, чернослив, финики);
яблочный зефир и меренги
шоколад (горький, молочный)
йогурт, кефир, сметана;
творог, цельное пастеризованное молоко
продукты с показателем жирности более 2%
сливочное (до 30 гр);
растительные (от 10 до 15 гр)
желток (не более ½ шт. в день)
яйцо сваренное вкрутую
свежевыжатые соки (без добавления сахара);
желе (домашнее приготовление);
муссы (приготовленные на ксилите)
зеленый чай и кофе;
спиртосодержащие напитки и газировка
базилик, укроп и петрушка;
кетчуп, горчица и майонез (магазинные);
уксус и острый перец
Разновидности диеты №5
Предварительно нужно изучить разновидности диеты. Каждая из них имеет определенное предназначение и свои особенности.
Единое для всех – время приема пищи. Завтрак должен быть в 8.00-9.00, полдник – с 12.00 до 13.00, ужин – с 16.00 до 17.00, второй ужин – в 19.00-20.00. Легкий перекус в качестве третьего ужина допустим в 20.00 (кефир, ряженка и пр.).
Стол номер 5а
Диета 5а является переходным моментом после диеты №4. Благодаря правильно подобранному рациону удается значительно уменьшить нагрузку на печень и максимально восстановить функциональность органа. Основное ее отличие заключается в особом приготовлении блюд. Все продукты должны употребляться только в приготовленном и тщательно протертом виде. Супы готовятся на овощных бульонах. Крупы необходимо доводить до разваренного состояния.
Стол номер 5в
Показанием для введения диеты 5в является хронический панкреатит. Отличительная особенность предлагаемого лечебного питания заключается во введении в рацион большего количества продуктов, содержащих белок. Суточная норма должна составлять около 130 гр. При этом необходимо сократить потребление углеводов и жиров.
Стол 5в рекомендуется соблюдать на протяжении всей жизни. Диетическое питание уменьшает процесс прогрессирования болезни и снижает возможность возникновения рецидива.
Стол номер 5п (I)
Стол номер 5п (II)
Показан при хронической форме и на стадии затухания острого панкреатита. Главная цель заключается в нормализации процессов метаболизма и предотвращении дальнейшего развития заболевания, а также в исключении возникновения рецидивов.
Стол номер 5щ
Диета 5щ предполагает уменьшение симптоматики при нарушенном желчеотделении, сопровождаемом дуоденитом. Направлено лечебное питание на восстановление обменных процессов и снижения оттока желчи. При этом раз в неделю предусмотрен разгрузочный день.
Стол номер 5ж/л
Стол номер 5р
Разновидность данного дополнения к основной терапии показана при развитии демпинг-синдрома на фоне проведения операции язвы желудка. Основное направление диеты заключается в уменьшении секреторной активности ЖКТ, снижении раздражения слизистой желудка.
Особенности стола №5 при желчнокаменной болезни
Имеется ряд продуктов, которые запрещены к употреблению. Среди них следует выделить жирные сорта мяса и рыбы, животные жиры и желток куриного яйца. Недопустимо включать в рацион жареные, копченые и маринованные продукты. Исключить следует концентрированные грибные супы. Отказаться нужно от мучных и сдобных изделий, а также от кисло-сладких сортов ягод. Негативно сказывается на состоянии желчного пузыря крепкий кофе и чай, а также черный шоколад. Недопустимы спиртные напитки, маринады и пряности.
Таблица – Диета №5 при желчнокаменной болезни – образцовое меню
овсянки с оливковым маслом
стакан чая с молоком
порция вегетарианского супа
приготовленные на пару овощи (желательно морковь)
отвар диких роз с хлебом или сухариками
котлеты из капусты и моркови с растительным маслом
Полезно за 2 часа до сна выпивать стакан кефира. Жирность должна быть не более 2%.
Если пациент положительно реагирует на изменение диеты, стол вводят в течение длительного периода времени. Минимальная продолжительность – 5 недель или до тех пор, пока не наступит постоянная ремиссия. Продолжительность употребления обусловлена максимальным приближением диеты №5 к нормальному здоровому питанию.
Этот курс проводится длительное время в течение 1,5-2 лет. Питание и ингредиенты могут быть изменены в соответствии с основными рекомендациями диеты.
Диета №5 после удаления желчного пузыря
Многие люди, которые подвергаются удалению желчного пузыря, испытывают некоторые осложнения в дальнейшем. Исследования показали, что 10 – 30% пациентов, перенесших удаление желчного пузыря, страдают от диареи. Это осложнение должно проходить само по себе в течение определенного периода времени. Но бывают случаи, когда этот неприятный симптом сохраняется в течение многих лет.
При здоровом желчном пузыре секреция и поток желчи находятся под контролем гормона, называемого холецистокинином. Как только желчный пузырь удален, этот гормон больше не контролирует поток желчи. Было обнаружено, что после удаления желчного пузыря поток желчи является непрерывным.
Желчные соли необходимы для переваривания и поглощения жира. Если человек, перенесший операцию по удалению желчного пузыря, употребляет в пищу продукты с высоким содержанием жиров, происходит плохая усвояемость, что может привести к жирной диарее. Исследования показали, что содержание жира в стуле выше у людей, у которых был удален желчный пузырь.
Количество калорий, обеспечиваемых жиром, должно быть ограничено менее чем 30% от общего рациона.
Употребление овощей имеет особое значение. При удалении желчного пузыря помощь кишечнику более актуальна. Приготовленные овощи легче усваиваются и помогают снизить кислотность, вызванную желчью.
Сырые овощи более сложны для переваривания. Хотя они приносят такое же количество клетчатки, лучше не усложнять работу кишечника.
Желчная диета должна содержать около 30 г липидов в день, то есть менее 25% от общего количества.
Организм человека имеет особенность легко приспосабливаться к изменениям, со временем привычный образ жизни восстанавливается. Очень важно следовать рекомендациям врача, чтобы избежать повреждения пищеварительного тракта. Около 95% людей, у которых был удален желчный пузырь, смогли вернуться к нормальному питанию в течение короткого времени.
Лечебный рацион
Меню диеты №5 (режим питания)
Среда
Пост на кефире. Нужно взять 1-1,5 литра 1%-го кефира и употребить его за 5-6 приемов в течение дня. Допустимо также пить воду и несладкий чай.
Воскресенье
Пост на зеленых яблоках. Полтора килограмма разделить на 6 приемов в течение дня. Нужно пить много чистой негазированной воды и несладкого чая.
Такая диета поможет улучшить состояние желчного пузыря и протоков, снизить уровень холестерина.
Плюсы и минусы
В стационарных условиях пациентов кормят четыре раза в день. На завтрак приходится 25-30% суточной калорийности, на обед – 35-40%, на полдник – 10-15% и на ужин – 25-30%. Аналогично нужно поступать и в домашних условиях. Особое внимание необходимо уделить завтраку, поскольку утром энергозатраты являются максимальными, а к вечеру они снижаются.
В ежедневном рационе должны присутствовать фрукты и овощи. Белковая пища должна присутствовать 1-2 раза в день. Рыбные и мясные блюда должны сочетаться с овощами. Чем разнообразнее будет рацион, тем лучше. Но основной упор нужно делать не на количество, а на качество с медицинской точки зрения.
Номерная система диет направлена на лечение зафиксированных заболеваний, без учета потребностей конкретного пациента. Данный вариант удобен для организации коллективного, но не индивидуального питания. В современной диетологии диеты по Певзнеру уже считаются устаревшими, т. к. они рассчитаны преимущественно на обобщенные модели заболеваний, а не на больных, которые могут страдать несколькими недугами. На практике пациенты часто не «вписываются» в установленную модель болезни, поэтому и диета им не подходит.
Как правильно питаться при панкреатите и сахарном диабете и что входит в список запрещенных продуктов
Лечебная диета при панкреатите и сахарном диабете имеет много общего, так как эти патологические процессы провоцируются одними и теми же факторами. У 30% пациентов с воспаленной поджелудочной железой со временем диагностируется развитие инсулиновой болезни, что значительно ухудшает и так ослабленное здоровье человека.
При таком сочетании болезней врачи настаивают не только на обстоятельной медикаментозной терапии, а и рекомендуют тщательно соблюдать правильное питание, что позволяет существенно уменьшить интенсивность протекания недугов.
Взаимосвязь двух заболеваний
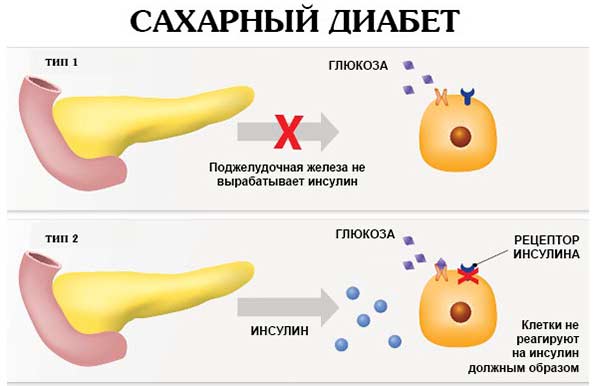
Поджелудочная железа в человеческом организме выполняет важную функцию – на ней лежит ответственность не только за корректное протекание обменных процессов всех видов, а и контроль над синтезом инсулина и глюкагона, принимающих активное участие в обмене углеводов. Однако в случае развития панкреатита очень часто происходит и повышение глюкозы в кровяной жидкости.
Воспаленная железа уже не способна в полной мере вырабатывать нужные гормоны, в итоге наблюдается их недостаток. Особенно опасен дефицит инсулина, который является проводником глюкозы, получаемой в результате расщепления углеводов.
Глюкозное вещество крайне важно для многих органов и систем организма, в которые оно поступает благодаря инсулину. В случае его понижения уровень сахара в крови начинает стремительно подниматься, что в медицине определяется, как гипергликемия, которая и способствует развитию сахарной патологии.
Как видим, две этих патологии тесно взаимосвязаны, подобное их сочетание специалисты называют панкреатогенным диабетом, при котором одновременно страдает эндокринная и экзокринная функциональность организма.
Цель и принципы диеты при панкреатическом диабете

Специальное питание при панкреатите и сахарном диабете позволяет предупредить резкое увеличение глюкозного показателя в крови и повышение массы тела пациента.
Его основная цель – предоставить поджелудочной железе максимальный покой, тем самым предупреждая избыточную нагрузку на нее. Для этого необходимо, чтобы потребляемая пища была щадящей (отварная, паровая или протертая), что помогает избежать чрезмерной активности поджелудочных ферментов.
Лечебный рацион питания при панкреатогенной патологии, помимо удерживания глюкозного показателя на корректном уровне, помогает:
Грамотно подобранная диета при панкреатите и сахарном диабете способствует восстановлению нормальной работоспособности ПЖ. Для этого необходимо:
Однако оптимальный вариант лечебного питания все же разрабатывается лечащим врачом, исходя из индивидуальных особенностей здоровья пациента. К примеру: для диабетиков с панкреатитом, занимающих активным спортом предпочтительнее углеводная диета, а вот беременным и кормящим мамам пользу принесут жиры.
Совмещение двух диет

При диабетическом панкреатите специалисты рекомендуют сочетать два диетстола №5 и №9.
Диета №5 назначается при панкреатическом недуге, стол №9 при диабете первого и второго типа. При панкреатите в сочетании с диабетом перед лечащим врачом стоит задача правильно составить рацион питания с учетом индивидуального протекания обоих патологических процессов.
В ниже расположенной таблице приведены ключевые нюансы диет:
Диета №9
Диета №5
Если не соблюдать эти правила, риск развития серьезных осложнений возрастает в несколько раз:
Диета при остром воспалении железы с диабетом
Что можно есть при остром панкреатите и сахарном диабете? Острый воспалительный процесс железы зачастую является следствием несоблюдения правильного питания. В первые сутки приступа показано полное голодание, которое по клиническим показаниям может быть продлено до трех-четырех дней. После этого назначается максимально щадящий режим питания:
Твердые продукты строго воспрещены первые 2-3 дня, но в это время показаны:
В последующие дни рацион немного расширяется, разрешаются жиденькие кашки на воде (овсянка, гречка, рис, манка).
Со второй недели устойчивого улучшения состояния вводятся каши, приготовленные на молоке, разбавленного пополам с водой, но в чистом виде молочный продукт противопоказано употреблять.
При данной форме недуга диетический стол должен соблюдаться как минимум 6 месяцев со дня приступа.
Однако зачастую наблюдается совершенно другая картина: уже с четвертого месяца, почувствовав облегчение, больной забывает о врачебных наставлениях и начинает пить алкоголь и кушать жареные блюда, что и приводит к очередному обострению патологии.
Запрещены к употреблению отдельные овощи и фрукты, для которых характерно длительное их усвоение либо они содержат вещества, способные нанести существенный вред железе. На протяжении двух месяцев после острого рецидива нельзя:
При остром панкреатическом диабете запрещено употреблять белокочанную капусту в любом ее виде. Данный овощ может спровоцировать вздутие живота и усиленную выработку ферментов поджелудочной. Лучше предпочесть другие виды капусты, например, цветную или брокколи, богатые на микроэлементы и различные витамины, при этом не вызывающие проблем с пищеварением.
Свежие фрукты разрешаются только спустя месяц после острого рецидива.
Суточная калорийность не должна быть больше 1800-2000 ккал. Важно соблюдать и тепловой режим блюд, как при их готовке, так и при употреблении. Минимальный температурный показатель при приготовлении диетической еды не должен превышать 50 градусов.
Готовые блюда можно есть только в теплом состоянии. Это обусловливается тем, что горячая еда раздражает слизистую ПЖ, поэтому может вызвать новый рецидив, а для переработки холодной пищи требуется больше энергии.
Питаться нужно дробно с перерывом в 2-3 часа. На протяжении дня должно быть три обстоятельных приема еды, между ними 2-3 легких перекуса.
Питание при хроническом панкреатите с присутствием диабета
Первостепенной задачей лечебного рациона при панкреатической патологии хронической формы и наличии параллельного СД является предотвращение последующего рецидива.
Основные требования при данном анамнезе точно такие же, как и при остром воспалительном процессе железы:
Основное отличие диетического рациона при остром и хроническом воспалении в том, что в меню вводятся свежие фрукты и овощи, но с обязательным мониторингом их суточного количества. Помимо этого допустимо повышение и показателя калорийности (до 2500 ккал в сутки).
Разрешается употребление молочной продукции, но не больше 1 стакана в сутки: ряженка, кефир, сметана, молоко с низким % жирности. В каши можно добавлять сметану и масло (не больше 10 г в сутки), а из сладостей позволяется полакомиться медом (2 ч.л. в день).
Из напитков можно принимать:
Нельзя пить свежеотжатые соки домашнего приготовления, их обязательно разводят водой 1:2.
Запрещенные продукты и ограничения

При панкреатите с диабетом необходимо полностью избегать:
Необходимо снизить потребление продукции, перегруженной углеводами, а в случае высокого риска развития диабета перейти на сахарозаменители — стевия, сахарин, сорбит и ксилит. Так же не стоит налегать на фруктозу и продукты с пометкой «для диабетиков», предварительно не изучив их состав.
Аккуратно относитесь к сладким овощам, ягодам и фруктам (тыква, морковь, свекла, клубника, виноград и пр.) – их содержание в рационе должно быть ограничено.
Меню на один день при разных стадиях болезни

Приблизительное меню при панкреатите и сахарном диабете:
Режим питания
Острая стадия
Хроническая стадия
На примере предложенного однодневного меню можно разработать собственные вариации рациона либо попросить помощи в составлении у своего врача.
С каждым приемом пищи рекомендуется выпивать 200 мл. жидкости, а присутствие хлеба сократить до 50 гр.
Рецепты приготовления питательных и полезных блюд
Какие можно использовать рецепты при диабете и панкреатите? Стоит подчеркнуть если грамотно подойти к лечебному питанию, то стол будет не только полезным, но и разнообразным.
Предлагаем несколько вариантов рецептов блюд, которые можно приготовить для больного человека с диабетическим панкреатитом.
Винегрет

Все овощи отварить прямо в кожуре, что позволяет сохранить их витамины и другие полезные вещества. Когда овощи станут мягкими, остудить и очистить от кожуры. Нарезать мелкими кубиками, соединить. Добавить растительное масло, перемешать.
Паровой пудинг с мясной начинкой

Мясо отварить, а затем перекрутить через мясорубку. В указанный объем воды всыпать манку, полученную манную массу прибавить в подготовленное мясо. Затем вбить яйцо и все перемешать.
Чашу в мультиварке промазать маслом и переложить в нее готовый манно-мясной фарш. Пудинг готовят на пару до полной готовности.
Суфле из творога

С яблок снять кожуру, удалить сердцевину и протереть на самой мелкой терке. Сухофрукты перебрать, промыть чистой водой, а затем залить кипятком на 10 минут. В творог добавить подготовленные яблоки, распаренный ягоды и взбитые в пышную пенку белки, перемешать.
Готовую массу выложить ровным слоем на противень, застеленный пергаментной бумагой, и выпекать при 180 градусах около 40 минут.
Напиток шиповника
Одну горсть сушеного шиповника залить 1 литром кипятка и также настоять 3 часа. Профильтровать принимать на протяжении дня.
Заключение
При панкреатогенном диабете человек должен внимательно относиться к своему питанию, с обязательным соблюдением рекомендаций специалистов. Не стоит пренебрегать врачебными предписаниями, такое отношение к своему здоровью только усугубить течение двух тяжелых болезней. Успех лечения возможен только при грамотно подобранной медикаментозной терапии и тщательном соблюдении диеты.
Вы удивитесь, как быстро отступает болезнь. Позаботьтесь о поджелудочной железе! Более 10000 людей заметили значительное улучшение в своем здоровье, просто выпивая по утрам…
Имеются не сложные предписания по поводу правильного питания, позволяющие купировать активность патологий в этих органах
Соль при своем непомерном потреблении способна существенно осложнить протекание этого недуга
Почему его нельзя кушать, в чем именно заключается такой категорический запрет?
Если у вас проблемы с поджелудочной железой, не поленитесь сходить к эндокринологу. При наличии диабета или только подозрении на него врач обязательно расскажет о питании и выдаст брошюру, где указаны все категории продуктов — что можно, что нельзя, а что ограничить
Мы живем не в вакууме,а среди детей, мужей,внуков и очень сложно соблюдать диету. Поверьте я знаю что говорю. У меня 14 лет стажа панкреатита с диабетом.









