Что можно есть ребенку при сотрясении мозга
Сотрясение головного мозга у ребенка
Сотрясение головного мозга у детей – легкая степень ЧМТ, сопровождающаяся незначительными функциональными расстройствами преходящего характера без нарушения целостности костей черепа. Сотрясение головного мозга у детей протекает с кратковременным нарушением сознания, рвотой, бледностью кожных покровов, которые в дальнейшем сменяются головной болью, головокружением, вялостью, шумом в ушах, болью в глазных яблоках. При подозрении на сотрясение мозга детям показаны консультации травматолога и невролога, проведение НСГ, ЭхоЭГ, ЭЭГ, рентгенографии черепа; по показаниям КТ (МРТ) головного мозга, люмбальной пункции. Лечебная тактика при сотрясении головного мозга у детей включает госпитализацию, покой, местную гипотермию, дегидратационную, седативную, ноотропную терапию.
Общие сведения
Сотрясение головного мозга у детей – разновидность закрытой черепно-мозговой травмы с обратимыми изменениями в ЦНС, проявляющимися общемозговой и нестойкой очаговой неврологической симптоматикой. Сотрясение головного мозга относится к самым легким и распространенным видам повреждений в детской травматологии, которое ежегодно диагностируется у 120 тысяч российских детей. Среди всех ЧМТ на долю сотрясения мозга у детей приходится 90% случаев. По статистике, наибольшее число случаев сотрясения головного мозга у детей происходит в возрастных группах до 5 лет и старше 15 лет.
Причины сотрясения головного мозга у детей
Обстоятельства, приводящие к сотрясению мозга у детей, специфичны для различных возрастных групп. Травмы головы у детей первого года жизни являются следствием недосмотра взрослых. Обычно грудные дети получают сотрясение головного мозга вследствие падения с пеленального столика, из кроватки, коляски, с рук родителей и т. п. После года, когда малыш начинает самостоятельно ходить, основной причиной сотрясения головного мозга у ребенка выступает падение с высоты собственного роста. Травмы дошкольников связаны с падением с горок, качелей, лестниц, из окон, ударами по голове и т. д. Школьники и подростки, как правило, получают сотрясение головного мозга из-за собственной беспечности и неосторожности – при падении с крыш, деревьев, занятиях травмоопасными видами спорта, в драках и пр.
Высокой распространенности ЧМТ в детском возрасте способствует повышенная двигательная активность и любознательность детей и вместе с тем – пониженное чувство опасности, несовершенство моторики и координации. Учитывая относительно большой вес головы у детей и неразвитость навыка страховки руками, большинство падений в детском возрасте заканчивается именно травмой головы. Следует отметить, что сотрясение головного мозга у детей не всегда удается выявить сразу же: присматривающие за маленьким ребенком взрослые (няни, соседи, родственники), а также дети постарше могут сознательно скрывать от родителей факт травмы.
Кроме этого, сотрясение головного мозга у детей может произойти и без механической травмы черепа. Данный феномен, развивающийся при воздействии на тело резкого ускорения либо торможения, в детской хирургии и педиатрии получил название «синдрома встряхнутого ребенка». Это явление наиболее характерно для детей младшего возраста и может возникать вследствие чрезмерно интенсивного укачивания грудничков, грубого обращения с ребенком со стороны взрослого, прыжков с высоты на ноги и т. д.
Патоморфологические изменения при сотрясении головного мозга у детей выявляются лишь на молекулярно-клеточном уровне. Для объяснения возникающих при этом расстройств выдвинуто ряд теорий.
Согласно вибрационной молекулярной концепции, механизм повреждений клеток мозга связан с молекулярными изменениями, вызываемыми вибрацией в момент нанесения травмы. Из места приложения силы, по принципу контрудара, вибрация распространяется через всю мозговую ткань к противоположной стороне.
Классификация сотрясения головного мозга у детей
Сотрясение головного мозга у детей относится к закрытой ЧМТ (наряду с ушибом и сдавлением головного мозга), являясь ее наиболее легкой формой.
Вместе с тем, клиническое течение сотрясения головного мозга у детей также может иметь легкую (I), средней тяжести (II) и тяжелую (III) степени выраженности. При I степени эпизоды потери сознания отсутствуют, а симптомы сохраняются не более 15 минут. При II степени также нет потери сознания, однако симптомы отмечаются на протяжении более 15 минут. Сотрясение мозга III степени у детей характеризуется потерей сознания в течение любого времени.
Симптомы сотрясения головного мозга у детей
У детей грудного возраста распознавание сотрясения головного мозга затруднительно в связи с неспецифичностью симптоматики. Сознание, как правило, не утрачивается, однако у малышей возникают обильные срыгивания при кормлении, рвота, беспричинный плач и беспокойство, нарушение сна и аппетита.
У более старших детей непосредственно после травмы отмечается кратковременное нарушение сознания (оглушение, сопор), бледность кожных покровов, холодный пот. Характерно возникновение рвоты, которая у детей до 3-х лет обычно бывает многократной. После прояснения сознания основные жалобы ребенка включают указания на головную боль и головокружение, сонливость и слабость, звон и шум в ушах, давление и боль в глазных яблоках. После сотрясения головного мозга у детей может отмечаться потеря памяти на события, предшествовавшие травме или происходившие вслед за ней (ретроградная и антероградная амнезия).
При сотрясении головного мозга у детей может иметь место обострение чувствительности к свету и звукам, артериальная гипотония, лабильность пульса, повышение температуры тела. После удара затылком может отмечаться посттравматическая слепота. При осмотре ребенка можно заметить глазодвигательные расстройства: нистагм, парез взора, расходящееся косоглазие, анизокорию и др.
При сотрясении головного мозга у детей субъективная симптоматика и объективные признаки могут встречаться в различных сочетаниях. Чем младше возраст ребенка, тем сложнее выявить у него симптомы сотрясения головного мозга.
Диагностика сотрясения головного мозга у детей
Любая травма головы у детей является абсолютным показанием к врачебному осмотру ребенка педиатром, детским неврологом, детским травматологом, детским хирургом.
Кроме глазодвигательных нарушений, у детей с сотрясением головного мозга выявляется сглаженность носогубной складки, девиация языка, мышечная гипотония, анизорефлексия, наличие ярко выраженного ладонно-подбородочного рефлекса. Кроме общего и неврологического осмотра, нередко возникает необходимость в проведении дополнительной диагностики, направленной, прежде всего, на исключение более тяжелых повреждений мозга.
Для детей 1-2-го года жизни с сотрясением головного мозга обязательным исследованием является проведение нейросонографии через родничок. Ультразвуковое исследование позволяет хорошо визуализировать вещество головного мозга, выявить признаки отека, кровоизлияния и внутричерепные гематомы. Косвенную информацию о состоянии вещества и желудочковой системы головного мозга позволяет получить эхоэнцефалография. Для оценки тяжести сотрясения головного мозга у детей применяется электроэнцефалография.
С целью исключения трещин и переломов костей черепа и шейных позвонков выполняется рентгенография черепа и рентгенография шейного отдела позвоночника. При наличии показаний алгоритм обследования дополняется КТ черепа и КТ головного мозга, МРТ головного мозга, люмбальной пункцией. При получении данных за перелом черепных костей, внутричерепные гематомы, а также при прогрессировании симптоматики ребенок должен быть проконсультирован нейрохирургом.
Необходимость дифференциальной диагностики сотрясения головного мозга у детей возникает с внутричерепными родовыми травмами у новорожденных, менингитом, энцефалитом, ушибом и сдавлением головного мозга, открытой черепно-мозговой травмой.
Лечение сотрясения головного мозга у детей
Дети с сотрясением головного мозга нуждаются в госпитализации в отделение детской травматологии для проведения необходимого объема диагностики и динамического наблюдения. При наличии повреждений мягких тканей головы (ран, ссадин, ушибов) производится их первичная хирургическая обработка. Ребенку с сотрясением головного мозга назначается постельный режим, психоэмоциональный покой, местная гипотермия (прикладывание пузыря со льдом к голове), ингаляции увлажненного кислорода, гипербарическая оксигенация.
Медикаментозная терапия сотрясения головного мозга у детей направлена на профилактику отека головного мозга, восстановление равновесия между процессами торможения и возбуждения, улучшение метаболических и биоэнергетических процессов в мозге. С этой целью применяются мочегонные (ацетазоламид, фуросемид), седативные (валериана, фенобарбитал), ноотропные препараты и витамины (глицин, витамины группы В, аскорбиновая, гопантеновая и глутаминовая кислоты и др.). При выраженных головных болях назначаются анальгетики, при тошноте – противорвотные препараты.
В случае исключения тяжелых повреждений мозга и регрессии симптоматики ребенок уже через 7-10 дней может быть выписан на амбулаторное долечивание в течение еще 1,5-2-х недель. Посещение детского учреждения разрешается после контрольного осмотра невролога с освобождением ребенка от физических нагрузок на 1-2 месяца.
Прогноз и профилактика сотрясения головного мозга у детей
Сотрясение головного мозга у детей обычно не влечет за собой значимых осложнений. Наиболее частыми последствием сотрясения головного мозга являются посткоммоционный синдром, астенический синдром, вегето-сосудистая дистония; при среднетяжелых и тяжелых закрытых ЧМТ может развиваться посттравматическая эпилепсия. Своевременное обращение к врачу и полный курс медикаментозной терапии позволяют исключить отдаленные последствия сотрясения головного мозга у детей.
Профилактика сотрясения головного мозга у маленьких детей требует постоянного и неусыпного родительского контроля за ребенком. Детям старшего возраста необходимо объяснять важность соблюдения правил дорожного движения, осторожности в играх, защиты головы шлемом при занятиях травмоопасными видами спорта. При любой зафиксированной травме головы необходимо показать ребенка специалисту, который решит вопрос о целесообразности дальнейшего обследования и лечения.
Сотрясение мозга у детей
Не смотря на принятые меры безопасности, травмы головного мозга, к сожалению, случаются достаточно часто. Сегодня обсудим сотрясение головного мозга. Моему сыну было несколько лет, когда он бегал, прыгал на прогулке и упал вниз головой. Как и у всех родителей, в первую очередь, появляется испуг, чувство вины, затем осознание, что же делать дальше. На что обращать внимание, за какими симптомами следить, надо ли ехать в больницу, необходимо ли обследование и наблюдение в стационаре, какое восстановление необходимо. Постараемся ответить на эти вопросы.
Для коллег: сотрясение головного мозга относится к так называемой легкой травме головного мозга (легкой черепно-мозговой травме) (Mild Traumatic Brain Injury). Это остро развившееся нарушение функции мозга, являющееся следствием тупого удара с внезапным ускорением, торможением или ротацией головы, при котором пациент при поступлении в стационар находится в ясном сознании или уровень бодрствования снижен до умеренного оглушения, при этом может отмечаться кратковременная потеря сознания (до 30 минут) и/или амнезия (до 24 часов), и/или преходящие неврологические симптомы (очаговая симптоматика или судороги), при этом оценка по Шкале Комы Глазго (ШКГ)13-15 баллов.
Симптомы сотрясения
Проверяйте симптомы сразу после травмы и в течение нескольких (2-3х дней).
Все симптомы сотрясения мозга можно разделить на 5 подтипов (Lumba-Brown et al. Neurosurgery 2020):
Также нарушение сна является частым состоянием, связанным с сотрясением головного мозга.
Общие признаки и симптомы сотрясения мозга могут включать:
У детей, перенесших травму головы, симптомы могут развиваться в разное время. Некоторые из симптомов могут проявиться через несколько минут или часов после первоначальной травмы, в то время как другие могут проявиться через несколько дней или недель.
Нужно ли обращаться за медицинской помощью?
Вам следует обратиться к врачу (педиатру/неврологу), если у вашего ребенка есть какие-либо из вышеперечисленных симптомов легкой травмы головы, и вы беспокоитесь о них. В противном случае продолжайте наблюдать за вашим ребенком дома на предмет любых настораживающих признаков и симптомов, описанных ниже.
Угрожающие симптомы, требующие неотложной помощи и осмотра врача ближайшей больницы:
Наблюдение за ребенком после сотрясения головного мозга
Необходимо наблюдать за состоянием ребенка в динамике, особенно в первые часы (12-24ч) после сотрясения. Главное понять, нет ли ухудшения симптомов: нарастания головной боли, усиления возбуждения и других изменений психического статуса, нет ли брадикардии (урежения частоты сердечных сокращений), нерегулярного дыхания. Если травма произошла ночью, когда ребенок сонный, надо наблюдать дольше, до утра точно, связана ли его сонливость с временем суток или с последствием травмы.
Необходимо ли дополнительное обследование?
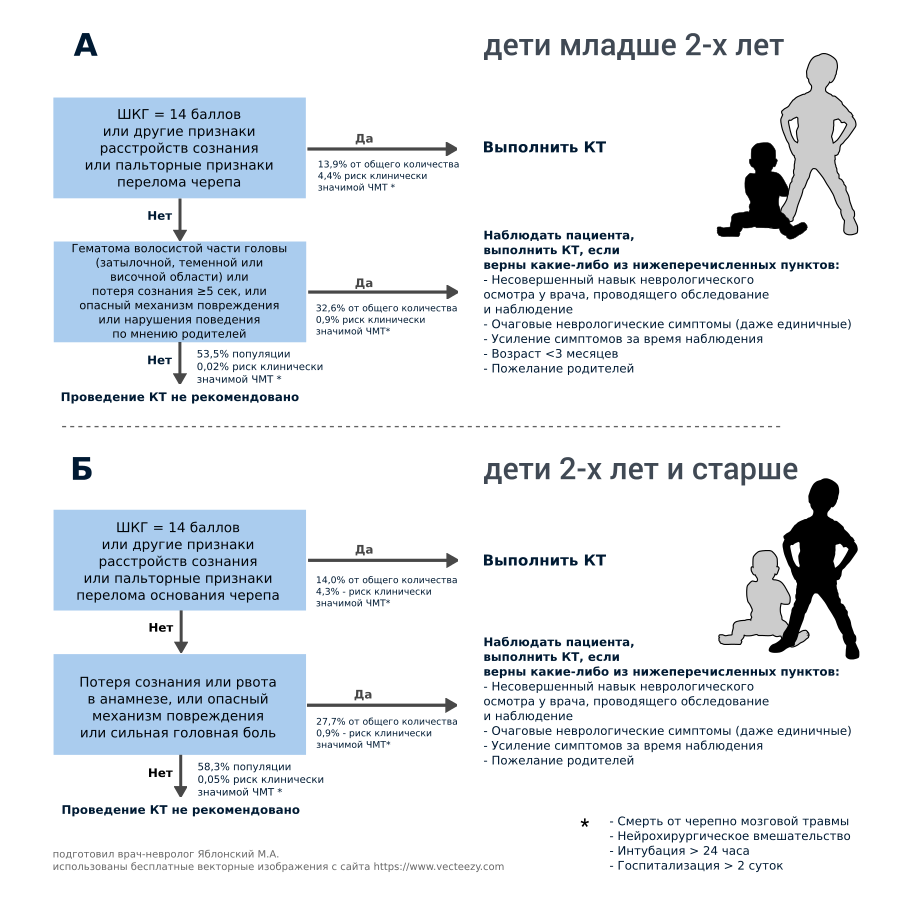
Нейровизуализация (исследования КТ и МРТ) рутинно не рекомендуются при сотрясении головного мозга. Для определения необходимости нейровизуализации в мире используются алгоритмы PECARN и CHALICE. Ниже (больше для врачей) представлены данные алгоритмы, на основании которых мы принимаем решение. Для родителей полезно понимать, что является опасным механизмом травмы в разном возрасте.
** Опасные механизмы травмы:
Механизмы травмы с низкой опасностью:
Остальные механизмы травмы считаются умеренно опасными. (openneuro.ru)
Чем я могу помочь своему ребенку для восстановления после сотрясения головного мозга?
Большинство детей выздоравливает за 1 месяц. У 30% детей симптомы сохраняются более 1 месяца. Этим детям могут быть полезны дополнительные методы лечения.
Возращение к спорту и физической активности
6 шагов возврата к физической активности и спорту после сотрясения
Родителям и тренерам спортсмена важно следить за симптомами сотрясения мозга ежедневно. Спортсмену следует переходить к следующему этапу только в том случае, если на текущем этапе у него нет новых симптомов. Если симптомы у спортсмена возвращаются или у него появляются новые симптомы, это признак того, что нагрузка слишком велика. Нужен отдых и осмотр врача. После отдыха и отсутствия симптомов сотрясения спортсмен может начать с предыдущего шага.
Шаг 1. Возврат к обычным занятиям
Возвращение спортсмена к обычным занятиям предполагает поэтапный процесс. Он начинается с нескольких дней отдыха (2-3 дня), затем следует легкая активность (например, короткие прогулки) и умеренная активность (например, езда на велотренажере), которые не ухудшают симптомы.
Шаг 2. Легкие аэробные упражнения
Начните с легких аэробных упражнений только для увеличения частоты сердечных сокращений спортсмена. Это означает от 5 до 10 минут занятий на велотренажере, ходьбы или легкой пробежки.
Шаг 3. Умеренная активность
Продолжайте заниматься физической активностью, чтобы увеличить частоту сердечных сокращений спортсмена. Сюда входят бег трусцой средней интенсивности, короткий бег, велотренажер средней интенсивности, тяжелая атлетика средней интенсивности (меньше времени и / или меньше веса по сравнению с обычным распорядком).
Шаг 4. Тяжелая бесконтактная активность
Добавьте тяжелую бесконтактную физическую активность, такую как спринт / бег, высокоинтенсивный велотренажер, регулярные занятия тяжелой атлетикой, неконтактные спортивные упражнения (в трех плоскостях движения).
Шаг 5. Полная контактная активность
Молодой спортсмен может вернуться к тренировкам и полному контакту (если это уместно для данного вида спорта) в контролируемой тренировке.
Шаг 6. Соревнования
Молодой спортсмен может вернуться к соревнованиям.
Нутриционная поддержка пострадавших с черепно-мозговой травмой
Тяжелые изолированные черепно-мозговые травмы, а также сочетанные травмы с преимущественным повреждением черепа и головного мозга в большинстве своем сопровождаются стойким и длительным нарушением сознания, что делает невозможным естественное пероральное питание пострадавших. Данный вид травмы относится к группе патологических состояний, протекающих с выраженными явлениями гиперметаболизма-гиперкатаболизма, что, при отсутствии должной нутриционной поддержки, приводит к быстро прогрессирующему истощению пациентов и их адаптационно-приспособительных резервов.
Проведение инфузионно-трансфузионной терапии у пострадавших с черепно-мозговой травмой (ЧМТ) при поражении головного мозга имеет свои ограничения, что обусловлено развитием реактивного посттравматического отека мозговой ткани. В этих условиях даже незначительная гипергидратация может усиливать отек мозговой ткани и являться фатальным фактором в исходе ЧМТ. В этой связи очевидна необходимость максимального использования для регидратации этих пациентов наиболее физиологичного зондового пути введения электролитных растворов. Это, с одной стороны, благодаря гомеостазирующей функции тонкой кишки, тесно взаимосвязанной с объемом циркулирующей крови, практически исключает риск их гипергидратации, а с другой — позволяет значительно уменьшить объем парентеральных инфузий, минимизировать вероятность инфузионных осложнений и относительно быстро добиться оптимальной стабилизации гемодинамических параметров.
Физиологичная энтеральная нормоволемическая гидратация и ранняя адекватная нутриционная поддержка относятся к числу базовых составляющих интенсивного лечения пострадавших с ЧМТ. Тактика нутриционной поддержки определяется уровнем сознания и тяжестью общего состояния пациентов, а также состоянием их жевательной, глотательной и пищеварительной функций.
Относительно легкая или среднетяжелая ЧМТ
В случаях быстрого восстановления сознания и глотательной функции, а также при сохранности функциональной способности пищеварительной системы уже в 1–2-е сутки после травмы пострадавшие могут получать воду и лечебный рацион естественным, пероральным, путем.
Для повышения биологической ценности последнего, особенно при изначальных признаках гипотрофии, дополнительно к рациону назначается пероральное потребление (сипинг) стандартных сбалансированных полимерных питательных смесей в объеме: энергия 400–600 ккал/сут, белок 16–24 г/ сут. При этом предпочтение лучше отдавать гиперкалорическим гипернитрогенным питательным смесям (1 мл — 1,5 ккал), имеющим высокую питательную плотность («Нутридринк», «Суппортан напиток», «Эншур-2» и др.).
При сохраненной способности потреблять жидкую пищу, но невозможности жевания (переломах лицевого скелета, отсутствии зубов) пострадавшему назначается полный сипинг в соответствии с суточной потребностью: энергия 25–35 ккал/кг/сут, белок 1,0–1,5 г/ кг/сут (при ожирении расчет потребности производится на рекомендуемую массу тела). Расчетный объем алиментации этих пострадавших достигается постепенно в течение 2–3 дней. При назначении полного сипинга лучше использовать гиперкалорические гипернитрогенные питательные смеси, содержащие пищевые волокна и обладающие пребиотическими свойствами («Фортикер», «Нутризон Энергия с ПВ», «Суппортан напиток», «Изосурс Энерджи» и др.).
Тяжелая черепно-мозговая травма
При тяжелой ЧМТ, сопровождающейся стойкими нарушениями сознания, пострадавшим традиционно вводится назогастральный зонд, необходимый для декомпрессии и контроля отделяемого желудочного содержимого.
Для решения вопроса о возможности назогастрального введения жидкости и нутриентов проводится болюсная тест-проба, позволяющая оценить состояние моторно-эвакуаторной функции желудка (см. схему 1). Если эвакуация из желудка не нарушена (тест-проба положительная), можно начинать активную гидратацию пациентов через зонд путем введения химусподобных глюкозо- электролитных растворов («Плазмалит 148», «Регидрон», «Оралит» и др.) с нарастающей скоростью (90–120–150 мл/ч) и обязательным контролем остатка каждые 2 часа в течение первых суток. При наличии остаточного объема желудочного содержимого более 50 % от введенного объема ГЭР скорость инфузии следует уменьшить вдвое.
Схема 1. Алгоритм энтеральной терапии при тяжелой черепно-мозговой травме в остром периоде травматической болезни
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!
Раннее энтеральное питание
Острый период тяжелой черепно-мозговой травмы (первые 2–3 суток) может сопровождаться явлениями гастродуоденостаза. В этот период важную роль играет адекватная энтеральная поддержка (терапия), направленная на сохранение структурной целостности и полифункциональной деятельности ЖКТ.
Активная гастроэнтеропротективная терапия предполагает периодические (раз в 3–4 часа) промывания желудка прохладной водой (стимуляция желудочного пейсмекера, удаление агрессивной желудочной среды) с введением на 1 час болюса физиологического раствора в объеме 200 мл, с добавлением энтеросорбентов («Смекта», «Полисорб», «Неосмектин» и др.), субстратных антигипоксантов (янтарная кислота — 1 г/л) и антиоксидантов (витамин С — 1 г/л) с последующей адекватной декомпрессией в течение 2–3 часов.
В состав вводимого болюса 3–4 раза в день показано добавление эритромицина (по 300 мг), обладающего выраженной прокинетической активностью. Применяются также и другие прокинетики (мотилиум, церукал, реглан), потенцирующие действие эритромицина. При снижении остаточного объема желудка менее 500 мл/ сут, что свидетельствует о восстановлении его моторно-эвакуаторной активности, назначается минимальное энтеральное питание в объеме 300 мл/сут полимерной изокалорической ПС («Нутризон», «Нутриэн Стандарт», «Фрезубин Оригинал», «Нутрикомп Стандарт» и др.), а при плохой ее переносимости — олигомерной питательной смеси («Нутризон эдванст Пептисорб», «Пептамен», «Нутриэн Элементаль», «Пептикейт» и др.).
Введение указанных питательных смесей со скоростью 30–40 мл/ч обеспечивает внутрипросветную трофику слизистой оболочки, поддерживает регенерацию эпителиоцитов и способствует сохранению ее барьерной функции. Раннее энтеральное питание является эффективным средством профилактики острых эрозивно-язвенных поражений гастродуоденальной слизистой оболочки.
Назоинтестинальная интубация
Сохраняющиеся, несмотря на проводимую энтеральную поддержку, в течение первых 2–3 суток нарушения моторно-эвакуаторной функции желудка являются показанием для эндоскопической установки в начальный отдел тощей кишки еще и назоинтестинального зонда. При этом желудочный зонд используется не только для декомпрессии, но и для дальнейших активных мероприятий, направленных на восстановление функциональной способности желудка. Проводимая при этом назоинтестинальная гидратация и нарастающее по объему энтеральное питание пострадавших с ЧМТ позволяют не только наращивать субстратное обеспечение организма и осуществлять профилактику энтерогенно обусловленного инфицирования больных, но и вторично активировать моторно- эвакуаторную функцию желудка.
Назогастральное введение питательных смесей
Моторно-эвакуаторная функция желудка у большинства пострадавших с ЧМТ остается сохранной или относительно быстро восстанавливается к исходу 2–3-х суток после травмы. Сохраняющиеся явления торпидного гастродуоденостаза дольше этих сроков являются плохим прогностическим признаком, свидетельствующим о высокой вероятности летального исхода. Для профилактики регургитации и повышенного риска аспирации желудочного содержимого введение питательной смеси в течение первых 2–3 дней лучше осуществлять в медленно нарастающем объеме (50–75–100 мл/ч) в режиме круглосуточного капельного введения с перерывами каждые 4 часа на 30 минут и с 6-часовым ночным перерывом с обязательным контролем имеющегося остатка.
Болюсное введение питательной смеси
При полной стабилизации моторно-эвакуаторной функции желудка возможен переход к болюсному введению питательной смеси (рекомендуемый болюс не более 250–300 мл). Поскольку ЧМТ относится к группе патологических состояний, сопровождающихся выраженными явлениями гиперметаболизма-гиперкатаболизма (потребность в энергии 30– 40 ккал/кг, в белке 1,5–2 г/кг/сут), этим пострадавшим наиболее показано назначение полимерных гиперкалорических гипернитрогенных питательных смесей, имеющих высокую питательную плотность («Нутризон Энергия», «Нутризон Энергия с пищевыми волокнами», «Фрезубин ВП Энергия», «Нутрикомп Энергия» и др.).
Субстратное обеспечение
Пострадавшим, находящимся в нестабильном состоянии, субстратное обеспечение должно осуществляться на уровне основного обмена — энергия 20–25 ккал/кг/ сут, белок 1–1,2 г/кг/сут. По мере стабилизации состояния объем алиментации следует увеличить (см. выше). Для адекватной гидратации пациентов необходимо введение жидкости из расчета не менее 25 % от объема применяемой питательной смеси.
Контроль уровня глюкозы
Особое внимание у пострадавших с черепно-мозговой травмой следует уделять контролю за показателями глюкозы крови. Стойкая гипергликемия (выше 10 ммоль/л) в условиях локальной ишемии может провоцировать развитие местного лактатацидоза, усугубляющего отек мозга. В таких случаях показано назначение питательных смесей с низким гликемическим индексом («Нутризон эдванст Диазон», «Дибен», «Нутриэн Диабет» и др.). При стойко сохраняющихся явлениях гипергликемии более 10 ммоль/л на протяжении двух дней подряд назначается инсулинотерапия.
Длительное зондовое питание
При необходимости относительно длительного зондового питания (более недели) следует использовать силиконовые (до 4 недель) или полиуретановые (до 6 недель) зонды, при прогнозируемой потребности в зондовом питании более 4–6 недель показано наложение перкутантной эндоскопической гастростомы.
Энтерально-парентеральное питание
В случаях невозможности оптимального субстратного обеспечения пострадавших через энтеральный доступ в течение ближайших 3–4 дней показано назначение смешанного (энтерально-парентерального), а в ряде случаев (несостоятельность пищеварительной функции) и полного парентерального питания. При этом не желательно применять в качестве энергетического субстрата глюкозу в количестве более 4 г/кг в сутки. Необходимая в подобных случаях энергетическая составляющая дополняется за счет жира (до 1,5 г/кг жира в сутки) в виде жировых эмульсий. В качестве пластических источников используются растворы кристаллических аминокислот с высоким содержанием азота (10–15 %). По возможности лучше использовать контейнеры «три в одном», позволяющие реализовать принцип: один контейнер — одна система — один пациент («Кабивен Центральный», «Сморфкабивен Центральный», «Оликлиномель № 8», «Нутрифлекс 48/150 липид»).
Период восстановления
По мере восстановления сознания пострадавшего и глотательной функции (пробный сипинг) зонд удаляется, на 1–2 дня назначается полный сипинг с последующим переходом на соответствующий лечебный рацион. При этом в интересах более ранней реабилитации пострадавших в восстановительный период показано дополнительное пероральное применение сбалансированных питательных смесей в течение еще 2–4 недель.
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!