Что можно кушать при кишечных коликах взрослым
Диета при СРК: может ли полезное быть вкусным
Метеоризм и вздутие живота
Как справляться с болью и запором при раздраженном кишечнике?
Как лечить раздраженный кишечник? Для восстановления нормальной работы кишечника стоит задуматься о соблюдении диеты. Правильная диета при СРК — важное условие улучшения самочувствия и дальнейшего предупреждения развития болезни. Начать можно с общих принципов питания, а затем определить состав продуктов для индивидуальной диеты.
Общие принципы питания 3
Помочь раздраженному кишечнику можно с помощью диеты, которая требует соблюдения режима регулярного приёма пищи. Это значит, что важно питаться в специально отведенное время, избегать приема пищи в спешке или в процессе работы. Прием пищи не менее 4-5 раз в день небольшими порциями будет оптимальным, а временные промежутки в пределах 3-4 часов между приёмами пищи помогут полноценному процессу пищеварения: расщеплению пищи соляной кислотой, всасыванию питательных веществ в кишечнике и их поступлению в кровь в необходимом количестве.
Что нельзя при раздраженном кишечнике? 3
Обязательное условие диеты при СРК – исключение из рациона жирных блюд, кофе, а также продуктов, способствующих газообразованию и вздутию живота: капусты, газированных напитков, яблок, черного хлеба, редиса, изделий из дрожжевого теста. Употребление кислых и острых блюд, консервов и алкоголя необходимо свести к минимуму.
Что такое low-FODMAP?
В большинстве случаев понятие «диета» ассоциируется с ограничениями в рационе и отказом от любимых продуктов питания. Для людей, имеющих признаки раздраженного кишечника, разработана особая, не похожая на другие диета. Диета получила название low-FODMAP, которое в переводе означает «продукты с низким содержанием плохо усваиваемых углеводов».
Принцип диеты low-FODMAP основан на замене плохо усваиваемых продуктов более «легкими» аналогами, чтобы избежать неприятных проявлений Синдрома Раздраженного Кишечника: болевых ощущений в животе, нарушений стула и метеоризма.
Какой же он, рацион low-FODMAP при СРК?
Рацион может включать в себя говядину, баранину, свинину, курицу или индейку, рыбу.
Такие фрукты, как груши, яблоки, сливы, персики, а также соки из них, содержат большое количество фруктозы, которая может усиливать проявление симптомов СРК.
Из фруктов наиболее подходящими для здорового рациона будут бананы, апельсины, клубника, лимон, киви, дыня, клюква, черника, мандарины.
Болгарский перец, морковь, огурцы, баклажаны, кабачки, зеленая фасоль, тыква, картофель помогут избежать избыточного газообразования и пагубного влияния на моторику кишечника.
(соя, чечевица, горох, фасоль) включают в свой состав неперевариваемые углеводы, а значит, провоцируют метеоризм.
Чем заменить бобовые? Обратите внимание на кукурузу, рис, просо, овес. Допустимо употребление ячменя, ржи, пшеницы (продуктов, не содержащих глютен).
Соусы, приготовленные из рекомендованных продуктов, растительное или оливковое масла, соевый соус, песто и сальса могут стать завершающим штрихом вашего блюда.
Помимо общих принципов питания, важно также учитывать индивидуальные реакции организма на те или иные продукты. В этом случае незаменимым помощником станет пищевой дневник, где можно будет отмечать каждый приём пищи с указанием продуктов, а также реакцию на них. Уделяя пристальное внимание реакциям своего организма, можно будет определить, какие продукты усугубляют неприятные проявления СРК.
Если после еды появились симптомы Синдрома Раздраженного Кишечника (боль или дискомфорт в животе, вздутие, метеоризм), в дальнейшем эти продукты лучше принимать в пищу по отдельности, либо исключить совсем. Перечень таких продуктов можно составлять на отдельной странице дневника.
Что делать, если симптомы СРК беспокоят здесь и сейчас?
Соблюдение диеты – это, бесспорно, один из основных нелекарственных методов лечения Синдрома Раздраженного Кишечника. Однако для заметного эффекта необходимо придерживаться режима питания длительное время. Если же необходим быстрый эффект, то требуется применение лекарственных средств.
Дюспаталин® 135 мг создан для лечения комплекса симптомов раздраженного кишечника 1 :
Губкинская центральная районная больница
Одни заболевания кишечника сопровождаются частым стулом, а другим, наоборот, свойственны запоры. Поносы случаются потому, что в кишечнике усиливаются процессы брожения, в результате он усиленно сокращается и возникает учащенный жидкий стул. При запорах кишечник сокращается недостаточно, пищевые массы в нем застаиваются и с трудом продвигаются.
У каждого человека иногда возникают проблемы с кишечником. Кишечник выполняет одну из основных функций в процессе пищеварения. Болезни кишечника возникают из-за перенесенной дизентерии, заражения простейшими микроорганизмами (лямблии, амебы, трихомонады), интоксикаций (ртуть, мышьяк), нарушений режима и качества питания, следования неполноценным диетам, травм. Процесс воспаления происходит или в тонком кишечнике (энтерит), или в толстом (колит), или воспаляется весь желудочно-кишечный тракт (энтероколит).
Заболевания кишечника делятся на острые и хронические. Нужно своевременно и правильно лечить заболевания кишечника, чтобы избежать перетекания болезни в хроническую форму. Основная роль при лечении заболеваний кишечника принадлежит правильной диетотерапии. Диета зависит от характера заболевания, состояния моторной функции кишечника, наличия или отсутствия пищевой непереносимости, возраста, пола пациента, сопутствующих заболеваний. Также следует учитывать, что все продукты по-разному влияют на функцию кишечника и их можно поделить на три группы: способствующие опорожнению, задерживающие опорожнение, продукты, которые практически не влияют на опорожнение кишечника.

Запоры очень часто возникают при воспалении толстой кишки и колите. Лечебное питание при этом, способствует активному сокращению стенок кишечника. Поэтому используйте в питании овощи, содержащие грубую растительную клетчатку: свеклу, морковь, огурцы, помидоры, цветную и брюссельскую капусту. Лучше есть их сырыми и пить выжатый из них сок. При составлении меню, не забудьте про яблоки, сливы, чернослив и курагу. Готовьте из них кисели, соки, отвары, компоты и, конечно, ешьте их сырыми. А на ночь, выпейте стакан кефира или ряженки.

Лечебное питание при частых поносах заключается в употреблении продуктов, содержащих вяжущие и дубильные вещества. Они обволакивают слизистую и способны подавлять сокращаемость кишечника. Если вы подвержены частому жидкому стулу, то ваш рацион должен содержать отвары из ягод и листьев черники, кисели из плодов черемухи, кизила, грушевый компот, крепкий чай или какао, сваренное на воде. Очень полезно употреблять блюда имеющие слизистую или вязкую консистенцию, а именно протертые каши, супы, желе, кисели и муссы. Кстати все напитки и блюда, подаваемые в теплом виде, уменьшают сокращаемость кишечника. В рацион питания при поносе введите свежий творог, подсушенный белый хлеб, каши, блюда из нежирного мяса, котлеты, мясное пюре, отварную рыбу.
Учтите что, некоторые продукты, такие как, свежая и квашеная белокочанная капуста, хлебный квас, кумыс могут вызвать колики и метеоризм, поэтому не рекомендуется их употреблять тем, кто склонен к послаблению стула.
В первый день при расстройстве кишечника, воздержитесь от приема пищи вообще. Пейте в течение всего дня крепкий сладкий чай. За это время кишечник успокоится, и все вредные вещества постепенно выйдут из организма.
Во второй день лучше тоже не есть, а пить весь день теплый рисовый отвар, отвары шиповника, айвы, черники.
На третий день можно добавлять к отварам подсушенный хлеб, пудинги, супы из круп и нежирное мясо. По мере улучшения состояния, постепенно расширяйте диету.
Когда кишечник плохо работает – это выбивает из обычного ритма жизни и портит настроение. Правильное и здоровое питание при заболеваниях кишечника в это время – залог будущего хорошего самочувствия.
Если же принятые вами меры не приносят успеха (запоры или частый, жидкий стул продолжаются длительное время, сопровождаются болью, рвотой, повышенной температурой), следует незамедлительно обратиться к специалисту, чтобы исключить наличие серьезного заболевания.
Врач колопроктолог Дудкина А.Г.
Диета №4 для лечения пищеварительных расстройств: основные принципы и таблица разрешенных продуктов
Диету стол 4 назначают при заболеваниях желудочно-кишечного тракта, сопровождающихся сильной диареей и вздутием. Главной целью является устранение неприятной симптоматики. Разберемся, какие продукты можно есть, и как их правильно приготовить.
Лечебное питание – обязательное условие для быстрого восстановления пациентов с заболеваниями желудочно-кишечного тракта. В начале ХХ века знаменитый ученый – основоположник советской диетологии Мануил Певзнер разработал систему, состоящую из 15 диет, каждая из которых подходит для определенных недугов.
Кому показан лечебный стол №4
Диета номер 4 назначается при проблемах ЖКТ, характеризующихся острыми болями, повышенным газообразованием, поносом и другими проявлениями дискомфорта. Различают несколько разновидностей 4 стола в зависимости от фазы заболевания:
— 4а – хронические колиты и заболевания кишечника, сопровождающиеся диареей и повышенным метеоризмом. Состоит преимущественно из белков, употребление углеводов и жиров сводится к минимуму;
— 4б – оказывает благотворное влияние на работу печени и поджелудочной железы при обострениях в стадии затухания. Отличается большим разнообразием в сравнении с предыдущим вариантом;
— 4в – применяется в период выздоровления и является одним из этапов перехода к полноценному рациональному питанию.
Основные принципы диеты 4
Прежде чем переходить к разговору о разрешенных и запрещенных продуктах, необходимо усвоить несколько основных правил:
1. Питание должно быть дробным. Пищу принимают 4-5 раз в день небольшими порциями.
2. Суточная калорийность рациона составляет примерно 2000 ккал. В случае сильной диареи и угрозы истощения эти цифры могут быть увеличены до 3000 ккал.
3. Строго ограничивается употребление овощей и фруктов, богатых клетчаткой, так как они способствуют развитию воспалительных процессов и вызывают брожение в кишечнике.
4. Обязательно соблюдение питьевого режима, чтобы предотвратить обезвоживание на фоне продолжительного расстройства стула (1,5 л в сутки).
5. Во избежание травматизации слизистой желудка необходимо следовать трем принципам щажения: термическому, механическому и химическому. Это означает, что ежедневное меню должно состоять из перетертых или жидких блюд комфортной температуры с полным исключением продуктов, имеющих резкий вкус (острое, кислое, копченое и т.д.). Предпочтительные способы приготовления – на пару, варка и тушение.
6. Из рациона исключают молоко. Каши варят только на воде.
7. Для супов используют овощные или некрепкие мясные бульоны.
8. Предпочтение лучше отдавать мясным блюдам из фарша.
9. Овощи подаются термически обработанными в виде пюре или в составе супов.
Диета номер три по Певзнеру при запорах
Нарушения работы ЖКТ возникают по разным причинам. Толстокишечный стаз может быть спровоцирован неправильным питанием, малоподвижным образом жизни, лекарственной терапией, патологией органов пищеварения и другими факторами. Запор нередко возникает на фоне беременности, после родов и оперативных вмешательств.
При хронических проблемах с дефекацией требуется полное медицинское обследование. После выяснения причин, вызывающих запоры, назначается лечение. Терапия может включать прием медикаментов и специальную диету.
Чаще всего при запорах врачи рекомендуют третий диетический стол. Диета номер 3 назначается пациентам, у которых нет заболеваний ЖКТ, или же заболевания находятся в стадии ремиссии. Лечебный рацион был разработан гастроэнтерологом Мануилом Певзнером. Диета помогает предотвратить заболевания толстой и прямой кишки и другие осложнения, возникающие из-за хронических запоров, а также улучшить качество жизни.
Влияние диеты на кишечник
Правильное питание помогает поддерживать нормальный внутренний баланс кишечника. Диета номер 3 при запорах направлена на улучшение и стимуляцию основных функций кишечной микрофлоры, таких как:
Диета под номером три восстанавливает функциональную активность кишечника, нормализует обменные процессы, улучшает моторику и секрецию кишечных желез. Диетический рацион препятствует брожению и образованию газов, способствует выведению токсических соединений, а также нормализует обмен жидкости. Лечебный стол обеспечивает нормальное пищеварение и своевременное опорожнение кишечника.
Принципы диетического питания
Чтобы нормализовать работу кишечника и предотвратить появление запоров, нужно придерживаться правил рационального питания:
В основу стола номер 3 входят продукты с послабляющим действием. Они усиливают перистальтику, ускоряют выведение кала. Диетический стол исключает употребление продуктов, которые способствуют активизации процессов гниения. К ним относятся, например, жареные блюда, а также пища с высокой концентрацией эфирных масел.
Особенности диеты №3 при запорах
Диетическое меню на неделю составлено с учетом соблюдения баланса белков и углеводов в рационе. При этом наблюдается увеличение нормы жиров за счет включения растительных масел. Диета подразумевает употребление 100–120 г жира, 85–100 г белка, 450–500 г углеводов.
Стол №3 не предусматривает обязательного измельчения, перетирания пищи. Допускается употребление отварных и запеченных блюд, а также газированной минеральной воды в умеренном количестве. Можно готовить каши на молоке, разбавленном водой в соотношении 1:1.
Напитки и продукты, температура которых ниже 15 °C, усиливают перистальтику, сокращают выработку желудочного сока. Поэтому при запорах рекомендуется пить охлажденные напитки. Перед завтраком желательно выпивать стакан холодной воды, а на ночь — компот или кефир. Кроме того, чтобы смягчить стул, полезно принимать натощак 1–2 ложки нерафинированного растительного масла. Масло обволакивает кишечник и улучшает продвижение каловых масс.
Соблюдать диету можно длительное время. При таком режиме питания нормализуется частота и консистенция стула. Эта диета показана при запорах, вызванных несбалансированным питанием и малоподвижным образом жизни.
Запрещенные продукты
Как и другие диеты, «Стол №3» предполагает исключение из рациона некоторых продуктов. К ним относятся:
Не рекомендуются цельное молоко, копчености, жареная и маринованная пища. Также нужно исключить алкогольные напитки, шоколад, макаронные изделия, бобовые. К запрещенным продуктам относятся рис, манная крупа, сладости с кремом, маргарин. Не нужно употреблять в пищу сложные для переваривания блюда: картофельное пюре, консервы, сваренные вкрутую яйца, слизистые супы.
Избавьтесь от проблем с кишечником
Натуральный британский препарат не вызывает привыкания и действует сразу
Разрешенные продукты
Диета №3 при запорах нацелена на увеличение доли продуктов, усиливающих моторику толстого кишечника, а именно:
Диета предусматривает включение в рацион продуктов с послабляющим действием, а также стимулирующих кишечную моторику, таких как мед, виноград, яблоки сладких сортов, персики, тыква, финики. Смягчению каловых масс способствует употребление в пищу продуктов, которые набухают в пищеварительном тракте и облегчают процесс опорожнения кишечника.
Пищевые волокна, входящие в состав круп, овощей и фруктов, не перевариваются. Они абсорбируют токсины и другие вредные вещества, активизируют перистальтику. Органические кислоты сдерживают рост патогенной микрофлоры, усиливают сократимость кишечной мускулатуры и нормализуют стул.
Диета №3 предусматривает употребление свеклы, огурцов, помидоров, кабачков, цветной капусты, брокколи. При запорах допускается добавление в рацион зеленого горошка и белокочанной капусты. В пятидневное или семидневное меню желательно включить свежий творог, сметану, а также кисломолочные напитки: простоквашу, кумыс, ряженку или питьевой йогурт.
При проблемах с дефекацией нужно есть больше ягод и плодов, содержащих растительную клетчатку и сахар. Например, нектарины, абрикосы, сливы, дыни, арбузы. Разрешено есть неострые сыры, омлет, сливки. Из сладостей лучше выбирать зефир, мармелад, желе, пастилу.
В пищу можно и нужно добавлять петрушку, укроп, кинзу и другую зелень. Еду необходимо готовить на растительном или сливочном масле. Стол №3 достаточно разнообразен.
Диета №3: примерное меню на неделю
Понедельник
Завтрак: омлет на пару, фруктовый салат, отвар шиповника.
Обед: постный борщ со ржаными сухариками.
Полдник: яблочный сок, галетное печенье.
Ужин: отварная гречка с куриной грудкой, салат с помидорами и зеленью.
Перекус: чернослив, натуральный йогурт.
Вторник
Завтрак: творожная запеканка, цикорий со сливками.
Обед: свекольный суп, рыба на пару, тушеные овощи, чай.
Полдник: чай с зефиром, яблоко.
Ужин: запеканка с мясом и цветной капустой.
Перекус: стакан простокваши.
Среда
Завтрак: два отварных яйца,
Обед: вегетарианские щи со сметаной, отварная говядина, свекольный салат.
Полдник: салат из морской капусты, некрепкий чай.
Ужин: винегрет, запеченная треска с овощами.
Перекус: виноград, пастила.
Четверг
Завтрак: тыквенная запеканка, бисквит, чай.
Обед: суп-пюре из цветной капусты, компот из сухофруктов.
Полдник: творожный пудинг с изюмом.
Ужин: фаршированный говядиной кабачок, салат из моркови.
Перекус: морковный напиток с медом, чернослив.
Пятница
Завтрак: овсяная каша на воде, постное печенье, цикорий со сливками.
Обед: ботвинья, отварная курица с гречкой, томатный сок.
Полдник: сок, ржаной сухарик.
Ужин: котлеты из кролика, салат из томатов и зелени.
Перекус: овсяное печенье, вишни.
Суббота
Завтрак: оладьи из кабачков, зеленый чай.
Обед: суп на грибном бульоне, сухари.
Полдник: свежие фрукты.
Ужин: овощная запеканка, отварная телятина, салат из капусты.
Перекус: курага, мармелад, ряженка.
Воскресенье
Завтрак: пшеничная каша, компот.
Обед: окрошка, салат из свеклы и моркови, сок.
Полдник: салат из капусты и моркови.
Ужин: гречка с мясным гуляшом, свекольный паштет с маслом.
Перекус: курага, яблочный сок, обезжиренный йогурт.
Общие рекомендации
Диетическое питание — одна из важных составляющих лечения запоров, но далеко не единственная. Диета повышает эффективность действия медикаментозной терапии, а также немедикаментозных препаратов и добавок. Помимо диетического стола, решить проблему запора помогут специальные средства. Например, средство с натуральным составом «Фитомуцил Норм». Активные компоненты препарата — оболочка семян подорожника и мякоть домашней сливы — стимулируют мягкое и комфортное освобождение кишечника. Препарат не вызывает вздутия, спазмов или болей в животе.
При проблемах с пищеварением, запорах, метеоризме и появлении других неприятных симптомов необходимо обязательно проконсультироваться с врачом.
Чтобы нормализовать пищеварение и стул, важно есть часто, небольшими порциями, а также пить достаточное количество воды. Положительно влияют на кишечную перистальтику и физические упражнения. Для поддержания нормального самочувствия нужно больше ходить пешком, делать простые упражнения. Тем, кто много времени проводит сидя, рекомендуется делать разминку каждый час. Также полезны прогулки на свежем воздухе, подъемы по лестнице и плавание.
Что такое кишечные колики? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бычковой Н.К., педиатра со стажем в 42 года.
Определение болезни. Причины заболевания
Кишечные колики — это схваткообразные боли в животе, возникающие из-за интенсивных сокращений кишечной стенки. В переводе с греческого термин «колика» обозначает боль в толстой кишке. Код МКБ: K59 — Другие функциональные кишечные нарушения.
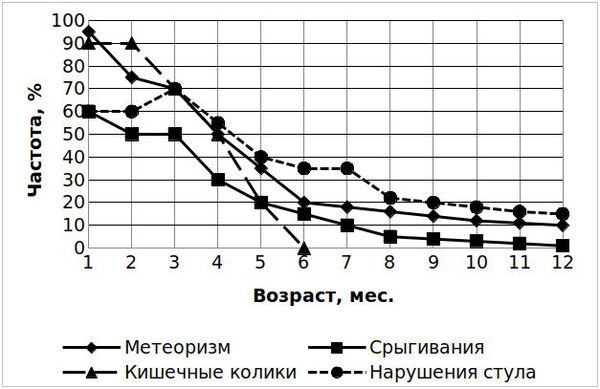
У детей до шести месяцев жизни кишечные колики носят функциональный характер и представляют собой всего лишь процесс адаптации пищеварительной системы ребёнка к условиям внешней среды, т. е. физиологической нормой. Поэтому их появление чаще всего неизбежно: они возникают даже при правильном кормлении малыша, хорошо организованном уходе и отсутствии каких-либо заболеваний у ребёнка и матери.
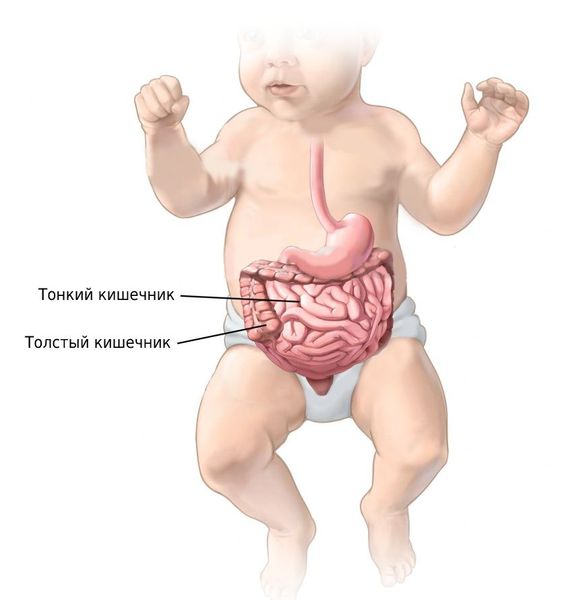
Кишечная колика у новорождённых
Причина младенческих кишечных колик — несовершенство пищеварительной системы малыша:
У детей от шести месяцев и старше кишечные колики являются симптомом различных патологий. К причинам таких колик относятся [3] [8] [9] [11] :
При появлении кишечных колик у детей нужно обратиться к специалисту для подтверждения их функционального характера и исключения заболеваний, провоцирующих это состояние.
Причины кишечных колик у взрослых
Кишечные колики у беременных
При беременности растущая матка сдавливает кишечник, что может вызывать колики. Также они возникают из-за изменения гормонального фона женщины.
Симптомы кишечных колик
Признаки функциональных кишечных колик
Е.С. Кешишан, обнаружив закономерность клинической картины колик у младенцев, вывел «правило трёх»:[7]
Кишечные колики обычно возникают внезапно, как после еды, так и во время кормления. Ребёнок крайне беспокоен, плачет, пронзительно и громко кричит, сучит ногами, живот резко вздут, ноги подтянуты к животу и периодически резко выпрямляются, руки тесно прижаты к туловищу. Можно наблюдать покраснение лица и побледнение носогубного треугольника. Приступ может продолжаться несколько часов, часто заканчивается после акта дефекации или очистительной клизмы.
Признаки кишечных колик у детей старше шести месяцев
Для колик, которые возникают после семи месяцев жизни, характерна резкая схваткообразная боль и вздутие живота. В возрасте 9-12 месяцев и старше помимо внезапных, резких болей в животе и беспокойства затрудняется отхождение газов.
Ребёнок 2-5 лет, у которого возникли колики, жалуется на боль в животе, плачет и стонет. Он принимает вынужденное положение: лежит на боку, сгибает ноги в коленях и прижимает их к животу. Ему трудно лечь на спину и выпрямить ноги для осмотра. На вопрос «Где болит животик», обычно указывает на области пупка. Сам живот вздут, газоотхождение затруднено. Облегчение наступает только после отхождения газов, дефекации или очистительной клизмы.
Все эти проявления являются лишь единым симптомом основной болезни. Поэтому в зависимости от первичного заболевания помимо болевого синдрома при вторичных коликах могут наблюдаться и другие симптомы, например:
Патогенез кишечных колик
В основе патогенеза функциональных кишечных колик лежит морфофункциональная незрелость пищеварительной системы в первые месяцы жизни ребёнка:
Также в возникновении колик у младенцев участвует эндокринная система. В первые месяцы жизни снижена концентрация гормоноподобного вещества холецистокинина, который обладает седативным (успокаивающим) эффектом и влияет на сократительную функцию желчного пузыря и выработку ферментов поджелудочной железы.
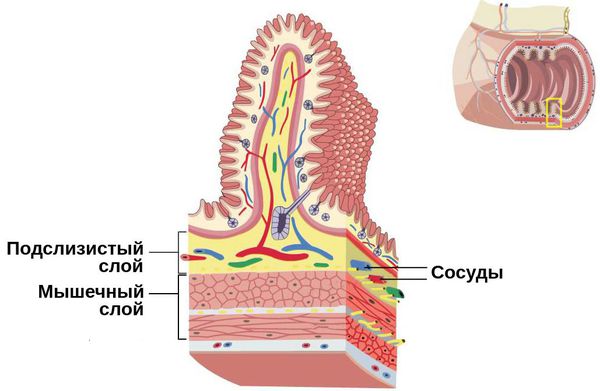
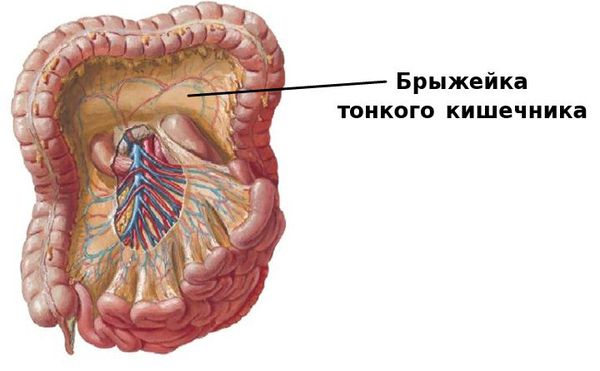
Какова бы ни была причина возникновения колик на фоне других заболеваний, болевой синдром связан с растяжением кишечных петель и их брюшинного покрова либо с раздражением нервных окончаний в кишечной стенке из-за натяжения брыжейки тонкого кишечника.
Классификация и стадии развития кишечных колик
Классификации кишечных колик не существует. В зависимости от причины их возникновения, это состояние можно условно разделить на две категории:
Кишечные колики, которые относятся ко второй категории, могут возникнуть на фоне различных заболеваний, при этом проявление колик могут значительно различаться.
При инфекционных заболеваниях (ОРЗ и других) в мышечной стенке полых органов ЖКТ возникает воспаление, которое и приводит к её спазму и коликам. В результате выраженной интоксикации, особенно при гриппе, боли в животе имеют нервно-рефлекторное происхождение.
Кишечные колики у детей школьного возраста встречаются существенно реже. Причинами их возникновения в этом возрасте в первую очередь становятся алиментарные факторы (связанные с пищевым поведением). Наиболее частая — попадание в тонкую кишку большого количества трудно перевариваемой пищи. Пищевой рацион ребёнка в подростковом возрасте резко меняется, нередко он начинает употреблять блюда для взрослых: шашлык, манты, плов из баранины, жареные куриные крылышки и т. д. Такая пища плохо сказывается на состоянии пищеварительной системы детского организма. Поэтому клиническая картина колик будет иметь свои особенности: дети также принимают вынужденное положение, но при этом они необязательно лежат на боку с поджатыми к животу ногами, а могу сидеть за столом, наклонив к нему корпус и положив на него голову. Дети старшего возраста обычно не кричат и не плачут — они стонут и кряхтят. Им сложно лечь на спину и выпрямить ноги из-за спазма кишечника. При осмотре органов брюшной полости наблюдается вздутие живота, болезненность в области пупка, по ходу кишечника, в эпигастральной области, правом подреберье и в точке Керра (в области желчного пузыря). Часто болевому синдрому сопутствует тошнота и изжога.
Несвежая, забродившая и слишком холодная пища даже в небольшом количестве также может вызвать спазм тонкого кишечника: например, мороженое, холодные газированные напитки, неразогретая еда из холодильника и т. п.
Повсеместная нездоровая любовь школьников к фастфуду также становится причиной спастических болей в животе. При таких погрешностях в питании наряду с болевым синдромом может возникать рвота, отрыжка, горечь во рту, сильные позывы на дефекацию. Иногда понимается температура до 38,0°C как проявление вегетативной реакции организма.
Однако внезапные спастические боли в животе и повышенное газообразование могут возникнуть и при употреблении здоровой пищи из собственного сада-огорода. У ребёнка вдруг резко увеличивается живот, иногда трудно становится дышать в связи с давлением на диафрагму. Посещение туалета часто бывает безрезультатным. Нередко дети пугаются такого состояния. Здесь злую шутку с ними сыграл горох, фасоль или бобы, в которых содержится особый углевод, провоцирующий метеоризм, т. е. вздутие живота. Избыточный приём бобовых почти всегда приводит к кишечным коликам. К подобным продуктам также относится белокочанная, цветная капуста и брокколи.
При неврогенных нарушениях в подростковом возрасте могут возникать дискинетические расстройства кишечника. Особенно это характерно для детей с эмоциональной и вегетативной нестабильностью. Так, при неврозе и вегето-сосудистой дистонии у подростков могут возникать внезапные колики, сопровождающиеся другими выраженными отрицательными вегетативными проявлениями: потливость или озноб, чувство страха, сердцебиение, бледность или покраснение кожи, понос. Как правило, это происходит перед каким-либо ответственным мероприятием — экзаменом, или публичным выступлением.
После перенесённых кишечных инфекций колики могут возникнуть у детей всех возрастных категорий. При этом болевой синдром приводит к мезадениту — увеличению лимфоузлов брыжейки кишечника. Интоксикация организма, вызванная микробами, усугубляет состояние ребёнка, и при острых кишечных заболеваниях наряду с типичными симптомами колик присутствует ряд других серьёзных симптомов:
При дисбиозе кишечника, обусловленном инфекцией или приёмом лекарств, наблюдаются боли в животе без выраженного вздутия. Общее состояние практически не страдает, температура остаётся нормальной. Приступ болей периодически повторяется, может купироваться самостоятельно или после симптоматической терапии.
При пищевых отравлениях (употреблении низкокачественных или просроченных продуктов) к кишечным коликам приводят различные болезнетворные микроорганизмы. Так, у детей раннего возраста токсикоинфекция может развиться при кормлении их сцеженным грудным молоком или молочной смесью, которые неправильно хранились. В таком случае кишечные колики будут протекать на фоне тяжёлого или среднетяжёлого состояния с явлениями интоксикации, нарушением деятельности других органов и систем и диспептическим синдромом (тошнотой, тяжестью в животе и т. д.).
При остром животе помимо интенсивного болевого синдрома отмечается повышение температуры тела, ухудшение самочувствия, рвота, расстройство стула. Иногда при такой серьёзной патологии болевой синдром может быть слабо выражен у детей раннего возраста, при гипотрофии и на фоне каких-либо тяжёлых болезней (заболеваний крови или онкопатологий).
При осмотре живота всегда наблюдается напряжение мышц брюшной стенки и нарушение моторики кишечника.
В таком случае боли носят постоянный характер, усиливаются при ходьбе, а также в положении лёжа на левом боку. Вначале болевые ощущения локализуются над пупком или в эпигастрии, а спустя 2-3 часа они спускаются в правую подвздошную область. Чтобы облегчить состояние, дети часто ложатся на правый бок, ноги сгибают в коленях и подтягивают к животу. Эти ранние признаки острого аппендицита встречаются не всегда.
Состояние детей с кишечными коликами на фоне острой хирургической патологии, как правило, тяжёлое или крайне тяжёлое и требует немедленной госпитализации.
При кишечной непроходимости можно наблюдать следующие симптомы:
При врождённой кишечной непроходимости вскоре после появления на свет у ребёнка возникает рвота с примесью крови, желчи, кала, стул отсутствует более 24 часов. Чем ниже уровень непроходимости, тем позднее появляются клинические симптомы и тем более выражен метеоризм.
При приобретённой кишечной непроходимости наблюдается неожиданно возникший, приступообразный болевой синдром, сопровождающийся рвотой и иногда присутствием в стуле крови со слизью.
Осложнения кишечных колик
Сами по себе кишечные колики не могут привести к осложнениям, так как в раннем детском возрасте они являются лишь адаптацией организма, а в более старшем возрасте — симптомом различных заболеваний. Но слишком грозными могут быть осложнения тех заболеваний, на фоне которых протекают кишечные колики.
Осложнениями острого аппендицита могут быть гнойный перитонит, локальные гнойные процессы в брюшной полости (межкишечные, подпечёночные абсцессы и др.), абсцессы в малом тазе и забрюшинном пространстве. Эти заболевания лечатся очень длительно в хирургическом стационаре, неоднократно проводятся оперативные вмешательства, интенсивная антибактериальная, инфузионная терапия (капельницы). К сожалению, бывают смертельные исходы.
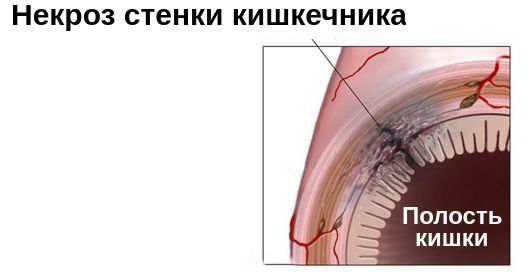
При кишечной непроходимости, которая осложнена некрозом (отмиранием) части кишечника, проводится её резекция — удаление. Это очень тяжёлая операция под длительным наркозом. Нередко ребёнок становится инвалидом, развивается спаечная болезнь и т. п. Иногда наступают смертельные исходы.
Осложнением кишечных инфекций, на фоне которых возникают колики, может стать обезвоживание организма. Детский организм очень чувствителен к потере жидкости. Многократная рвота, жидкий стул могут за короткое время привести к такому состоянию. Вялость, сухость кожных покровов и языка, снижение диуреза (уменьшение количества мочеиспусканий и объема мочи), нарушение работы сердечно-сосудистой системы — грозные признаки обезвоживания. Неоказание своевременной квалифицированной помощи, а иногда и реанимации также может привести к плачевному исходу.
Осложнением инфекционных заболеваний может стать нейротоксикоз – поражение центральной нервной системы токсинами (стафилококковая инфекция, дизентерия, сальмонеллёз и др.).
В связи с этим кишечные колики у детей являются серьёзным симптомом, требующим немедленной оценки состояния ребёнка и диагностики заболевания, на фоне которого они возникли.
Диагностика кишечных колик
Осмотр врача
Диагностика функциональных кишечных колик у детей раннего возраста проводится на основании характерных симптомов: если у ребёнка первых месяцев жизни наблюдаются только кишечные колик на фоне общего благополучия (нормальная прибавка массы тела, отсутствие интоксикации, нормальный аппетит, сон, физическая активность, эмоциональный тонус вне приступа), то тогда следует предполагать именно функциональные колики.
На приёме доктор должен обратить внимание на вынужденное положение ребёнка: если у малыша колики, он ложится на левый бок, сгинает ноги в коленях и прижимает их к животу.
Обследование при кишечной колике
При длительных приступах колик (более нескольких часов), беспокойстве ребёнка вне приступа, плохом сне необходимо исключить неврологические нарушения, которые могут усугублять течение физиологических кишечных колик. Для этого, наряду с тщательным сбором анамнеза и объективным осмотром, необходим осмотр невролога, нейросонограмма, консультация окулиста. Возможно, у ребёнка перинатальное поражение центральной нервной системы.
Кишечные колики, сохраняющие свою интенсивность во втором полугодии жизни ребёнка, всегда требуют полного обследования наряду с вышеперечисленным: исследование кала на дисбактериоз, гельминты, содержание углеводов. При анемии и увеличении печени необходимо сделать биохимическое исследование крови для определения функционального состояния печени, иммуноферментный анализ для исключения цитомегаловирусной (наиболее часто встречающейся сейчас) и других инфекций.
Диспептический синдром, наличие патологических примесей в кале, повышение лейкоцитов в периферической крови и копрограмме заставляют думать об энтероколите. Общее состояние ребенка зависит от степени тяжести его проявления, этиофактора.
Кишечные колики, сопровождающиеся выраженными диспептическими расстройствами, частым жидким стулом с патологическими примесями, рвотой, повышенной температурой требуют исключать инфекционную этиологию энтероколита. Для этого проводится бакпосев кала.
Приступообразная боль в животе у ребёнка любого возраста требует всегда быстрого исключения острой хирургической патологии. Он должен быть осмотрен детским хирургом, при необходимости срочно госпитализирован в хирургический стационар.
Лечение кишечных колик
Первая помощь при кишечной колике
Ребёнка необходимо уговорить сходить в туалет, можно поставить глицериновую свечу и очистительную клизму, например «Микролакс».
Коррекция физиологических колик
Рекомендации по питанию
Организация режима дня и питания — основные направления в лечении данных физиологических расстройств. При грудном вскармливании следует откорректировать питание кормящей матери, исключив продукты, вызывающие газообразование, избегать перекорма ребёнка и т. д. При искусственном вскармливании важен адекватный выбор молочных смесей, следует своевременно вводить в рацион кисломолочные продукты, обогащённые пре- и пробиотиками и т. д.
Медикаментозная терапия
Лечение симптоматических колик
При симптоматических кишечных коликах лечение направлено на прерывание приступа и устранение того заболевания, которое его вызвало.
Купирование приступов кишечных колик у детей дошкольного и школьного возраста при отсутствии хирургической патологии зависит от особенностей заболевания, при котором они возникли, спровоцировавших факторов (переедание, голод, физическая нагрузка), интенсивности болевого синдрома, наличия расстройств пищеварения, нервно-психического состояния ребенка и других условий.
Рекомендации по питанию
Обязательно нужно скорректировать рацион. Иногда полезен период голодания (4-6 часов, в зависимости от возраста). В это время ребёнку дают только несладкий чай с сухариками из белого хлеба или галеты. Затем стоит придерживаться щадящей диеты, исключающей жареные, жирные, острые блюда, сдобу и газированные напитки.
Медикаментозная терапия
Терапия основного заболевания, на фоне которого возникают кишечные колики, должна быть комплексной и индивидуальной. В первую очередь нужно отрегулировать правильное питание. Оно должно быть диетическим, по показаниям используется лечебный стол. При частом жидком стуле рекомендуется водно-чайная пауза, дробное питание с переходом на стол №4, при аллергии — гипоаллергенная диета, при нарушениях желчевыводящей системы — стол № 5 и т. д.
Лекарственная терапия должна быть направлена на устранение основной болезни, вызвавшей колики.
Для улучшения процессов пищеварения часто назначаются ферменты — «Пангрол», «Креон», «Мезим форте». Дискинезии желчевыводящей системы требуют применения желчегонных препаратов — «Хофитол», «Фламин», «Танацехол», «Никодин», «Берберин», «Аллохол» и т. д. При запорах рекомендуют «Гутталакс», «Форлакс», «Дюфалак» и т. п.
При гельминтозах необходима антигельминтная терапия. Широкое применение у детей с вторичными кишечными коликами нашли пробиотики — «Аципол», «Нормобак», «Бак-сет», «Хилак форте», «Примадофилус» и другие. Лекарственные препараты назначают детям согласно возрастным дозам, с учётом противопоказаний.
Кишечные инфекции, провоцирующие кишечные колики, лечат врачи-инфекционисты в специализированных стационарах.
Кишечные колики у детей как проявление острой хирургической патологии купируются только врачами-хирургами. Дети подлежат немедленной госпитализации в хирургический стационар для уточнения диагноза и оперативного лечения.
При гастроэнтерологических заболеваниях, сопровождающихся коликами, эффективны физиотерапевтические методы лечения, лечебная физкультура и минеральные воды [2] [3] [9]
Лечение народными средствами
Для уменьшения колик можно заваривать семя укропа и поить этим отваром ребёнка. Также врачи рекомендуют использовать фитосредства: «Бэйби калм» (смесь укропного, анисового, мятного масла) и «Доктор Вера» (чай с маслом или экстрактом фенхеля). Они уменьшают вздутие живота и способствуют отхождению газов, что приводит к ослаблению колик у ребёнка.
Прогноз. Профилактика
Если кишечные колики возникли на фоне какой-либо болезни, то ребёнку необходимо пройти полное обследование с дальнейшей комплексной терапией выявленного заболевания.
Профилактика колик у младенцев
Уменьшить количество и выраженность колик можно при правильном вскармливании.
Идеальная пища для ребёнка первого года жизни — это грудное молоко. Оно помогает усваивать белки, жиры, углеводы, минеральные вещества и витамины, из-за чего пищеварение происходит более благоприятно, реже возникают колики.
Для профилактики кишечных колик маме младенца стоит исключить некоторые продукты из рациона:
Следует с осторожностью употреблять послабляющие продукты — огурцы, сливы, арбуз и другие.
Необходимо соблюдать правила грудного вскармливания:
Некоторые дети, находясь на искусственном вскармливании, питаются адаптированными молочными смесями. Хорошо зарекомендовали себя «Nestle Nestogen» с пребиотиками и лактобактериями, «Similac Комфорт», «Nutrilon Пепти Гастро» и другие. В выборе смеси должен помочь педиатр.
ВАЖНО: Необоснованно менять одну смесь на другую нельзя, так как это обычно приводит к выраженным кишечным коликам.
При кормлении ребёнка смесями необходимо строго соблюдать все правила их хранения и приготовления, давать тот объём, который рекомендует доктор.
Для профилактики кишечных колик стоит перед каждым кормлением выкладывать малыша на животик. Как только заживёт пупочная ранка, ребёнка следует укладывать на животик и на пеленальном столике. Начинать лучше с нескольких минут и постепенно доводить до 15 минут. Это очень хорошо укрепляет мышцы брюшной стенки, формирует пресс, улучшает пищеварение.
За полчаса до кормления рекомендуется делать массаж живота. Для этого нужно положить ребёнка на спину и тыльной поверхностью тёплой ладони делать круговые движения по часовой стрелке.
Воздушные ванны, регулярные купания, достаточное пребывание на свежем воздухе благотворно влияют на сон, эмоциональное состояние ребёнка и, конечно, предупреждают спазмы кишечника.
Профилактика колик у детей старшего возраста
Помимо этого, необходимо избегать стрессовых ситуаций в семье и детском коллективе.
Специфических мер по профилактике синдрома острого живота, инфекции Эпштейна — Барр, цитомегаловирусной инфекции и ряда других заболеваний, вызывающих кишечные колики, нет. Во избежание детских болезней надо укреплять иммунитет ребёнка, проходить профосмотры и своевременно лечить выявившиеся заболевания.