Что такое псевдоаллергия у взрослых
Аллергия или псевдоаллергия: как отличить?
Псевдоаллергия (ложная аллергия) – это развитие патологического процесса, идентичного аллергической реакции за клиническими проявлениями, но без иммунологической стадии (вещество, вызвавшее реакцию, не является аллергеном, и реакция протекает без выработки антител). Псевдоаллергическая реакция начинается сразу с высвобождения воспалительных медиаторных клеток. Чаще всего симптомы возникают на продукты питания, пищевые добавки и лекарства. По статистике наиболее распространены псевдоаллергические реакции (у 70% населения), в то время как истинные аллергии наблюдаются гораздо реже, всего у 1-10% пациентов [researchgate.net/publication/23569369].
Псевдоаллергия часто развивается при хронических заболеваниях желудочно-кишечного тракта, связанных с нарушением кислотности желудочного сока и повреждением слизистой оболочки желудка и кишечника, что приводит к более легкому проникновению гистаминолибераторов в тучные клетки, присутствующие в пищеварительном тракте, и интенсивному высвобождению гистамина и других медиаторов воспалительного поражения [ncbi.nlm.nih.gov/pmc/articles/PMC6859183].
Псевдоаллергия может возникнуть, если процесс инактивации гистамина нарушен из-за заболеваний кишечника и печени, дисбактериоза, различных интоксикаций, длительного применения лекарственных препаратов.
 | Реакции часто развиваются при употреблении в пищу продуктов, содержащих повышенное количество гистамина, тирамина. К таким продуктам относятся различные виды сыра, красного вина, полуфабрикаты, которые были ферментированы и консервированы: мясные и рыбные консервы, колбасы и ветчина, маринованные помидоры и огурцы, сельдь, а также шоколад, шпинат, какао-бобы, пивные дрожжи и т. д. Еще одной причиной развития псевдоаллергии являются различные пищевые добавки, которые являются красителями (тартазин и нитрит натрия), консервантами (бензойная кислота, глутамат натрия, салицилиат), ароматизаторами, загустителями и др. |
Псевдоаллергия также может возникать при попадании в организм продуктов, загрязненных пестицидами, нитратами и нитритами, тяжелыми металлами, токсинами микроорганизмов. Появление симптомов также может быть связано с применением некоторых нестероидных противовоспалительных препаратов.
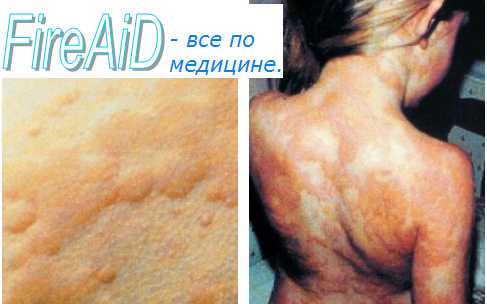
Клинические признаки ложной аллергии аналогичны тем, которые обнаруживаются при аллергических заболеваниях. Чаще всего это кожная сыпь по типу крапивницы, отечность лица и шеи (ангионевротический отек). Часто наблюдается дисфункция желудочно-кишечного тракта с появлением болей в животе, тошноты и рвоты, метеоризм, диарея, признаки бронхолегочных поражений (одышка, удушье, кашель) и сердечно-сосудистой системы (нарушения сердечного ритма, отеки ног, пониженное артериальное давление).
При псевдоалергии могут наблюдаться анафилактические реакции, сходные с анафилактическим шоком, но отличаются от него отсутствием выраженных нарушений кровеносной системы, поражениями в основном в одном органе или системе, тяжелых системных реакций при псевдоаллергии не наблюдается.
Клинические признаки, отличающие псевдоаллергию от истинной:
Диагностика псевдоаллергии основывается на детальном анализе жалоб, выявлении симптомов, возникающих преимущественно при псевдоаллергических реакциях и лабораторной диагностике.
При проведении лабораторных исследований на псевдоаллергию в анализе крови эозинофилия обычно отсутствует, уровень общего иммуноглобулина Е находится в пределах нормы, а результаты определения специфических иммуноглобулинов в крови и кожных прик-тестов отрицательны.
Для подтверждения диагноза псевдоаллергии определяют уровень фермента, инактивирующего гистамин (диаминоксидаза), а также функциональное состояние желудочно-кишечного тракта, патология которого приводит к облегчению проникновения гистаминовых либераторов в клетки оболочки [pubmed.ncbi.nlm.nih.gov].
ДИЛА предлагает пакет «Псевдоаллергия», который включает в себя определение уровня диаминоксидазы и исследования, с помощью которых выявляют патологию печени, поджелудочной железы, желудка, кишечника, паразитозы. Комплексное исследование позволяет выявить совокупность факторов, которые могут вызвать повышенную чувствительность организма к гистамину за одно посещение лаборатории.
Основой лечения является своевременная коррекция функционального состояния пищеварительного тракта, диета с исключением продуктов, стимулирующих гистамин и заместительная терапия ферментом диаминоксидаза, в случае подтверждения снижения его уровня.
Что такое псевдоаллергия у взрослых
Псевдоаллергии
Псевдоаллергия (параллергия, ложная аллергия) — патологическая реакция организма на какое-либо вещество или группу веществ. По симптоматике псевдоаллергическая реакция очень напоминает «обычную» аллергию или даже идентична ей, однако отличается принципиально: в развитии ложной аллергии не участвует иммунитет, не образуются комплексы аллерген-антитело; бурная сенсибилизация (всплеск гиперчувствительности) обусловлена иными механизмами. Такого рода биохимические реакции не являются редкостью. Напротив, многие специалисты в области иммунологии и аллергологии настаивают на том, что в клинической практике значительно реже встречаются именно «истинные» реакции, чем их псевдоаллергические аналоги, которые, по сути, являются не иммунным, а метаболическим (обменным) расстройством.
В основе этиопатогенеза псевдоаллергии лежит «прямое», непосредственное высвобождение гистамина — одного из веществ-медиаторов, регулирующих множество процессов в организме и отвечающих, в т.ч., за аллергическое реагирование. Выброс гистамина может быть обусловлен рядом причин: нарушениями его обмена, употреблением с пищей определенных веществ-гистаминолибераторов (такие соединения содержатся, напр., в шоколаде, яйцах, некоторых ягодах и пр.), неправильной переработкой жирных кислот, некоторыми физическими или химическими воздействиями.
Клиническая картина при псевдоаллергии столь же многообразна, сколь и при истинной иммунно-аллергической реакции, и может включать следующие симптомокомплексы:
В наиболее острых и тяжелых случаях резкий выброс гистамина приводит к стремительному развитию состояния, сходному с анафилактическим шоком; такую реакцию называют анафилактоидной.
Истинная и псевдоаллергия, будучи качественно разными состояниями, из-за сходства симптоматики зачастую создают значительные сложности в дифференциальной диагностике. Необходимо тщательное изучение анамнеза, лабораторные тесты крови (в частности, на содержание иммуноглобулинов). Информативны также некоторые сугубо клинические критерии разграничения реакций каждого типа. Так, специфическими признаками псевдоаллергии являются:
Терапия псевдоаллергических реакций и состояний, как правило, симптоматическая и включает антигистаминные, десенсибилизирующие, мочегонные и др. препараты (в зависимости от доминирующей симптоматики). Безусловно, необходимо прекратить действие причинного фактора (напр., прием медикамента, употребление продукта, частое воздействие вибрации и пр.). Профилактическое значение имеют избегание лечащими врачами полипрагмазии (сочетанное назначение нескольких препаратов в больших дозировках «для надежности»), своевременное лечение метаболических и желудочно-кишечных заболеваний, рациональная диета.
Для получения подробной информации и записи на прием обращайтесь к нам по телефону контакт-центра: (495) 925-02-02 (круглосуточно)
Что такое псевдоаллергия у взрослых
Помимо истинных аллергических реакций выделяют псевдоаллергические реакции, отличительной особенностью которых является отсутствие первой, иммунологической стадии аллергической реакции.
Псевдоаллергические реакции могут вызываться тремя путями:
1) поступлением в организм гистаминолибераторов (спазмолитики, местные анестетики, миорелаксанты, йод-содержащие вещества, растворы декстрана, витамины, некоторые пищевые продукты), что может привести к развитию анафилактоидного шока, крапивницы, бронхоспазма;
2) активацией комплемента по альтернативному пути бактериальными липополисахаридами или лекарственными препаратами;
3) нарушением метаболизма арахидоновой кислоты, со сдвигом метаболизма в сторону преимущественного образования лейкотриенов, вызывающих развитие бронхоспазма, воспалительного отека тканей.
Общие принципы лечения аллергических заболеваний
Терапия аллергических заболеваний делится на лечение в остром периоде и в стадии ремиссии.
В остром периоде лечение должно быть направлено на ликвидацию острых клинических проявлений уже развившейся аллергической реакции и на предотвращение ее профессирования. Так как состояние больного в этот период может быть тяжелым, то используется комплекс средств неотложной терапии, который включает:
• купирование эффектов действия медиаторов;
• подавление продукции медиаторов, их связывание, выделение;
• подавление синтеза и секреции аллергенов;
• элиминацию (выведение) или блокировку (связывание) этиологически значимых аллергенов (экстракорпоральные методы).
При оказании медицинской помощи больным с аллергическими реакциями необходимо придерживаться следующих подходов к их лечению:
1. При I типе аллергических реакций патогенетическое лечение достигается путем назначения антигистаминных, антисеротониновых препаратов и мембраностабилизаторов; при II и III типах используются антиферментные препараты и ингибиторы системы комплемента (эпсилон-аминокапроновая кислота, гепарин, глютаминовая кислота).
2. Для предотвращения патологического действия медиаторов аллергических реакций на клетки, ткани и органы назначаются бронхолитики, холинолитики, адреномиметики, спазмолитики.
3. Используются лекарственные препараты, подавляющие синтез антител и их взаимодействие с аллергеном (глюкокортикостероиды).
4. С помощью методов экстракорпоральной детоксикации организма, дезинтоксикационной терапии, энтеросорбции можно произвести элиминацию этиологически значимых аллергенов.
5. Осуществление симптоматических мероприятий.
Псевдоаллергия
Что такое псевдо- или ложная аллергия?
Корень «псевдо» происходит из древнегреческого и обозначает «ложный». Т.о. псевдоаллергия – это такая аллергия, при которой на лицо процессы, выглядящие как настоящая аллергическая реакция, но на проверку ею не являющиеся.
Дело в том, что причины, по которым возникает ложная аллергия, отличаются от тех, что обусловливают аллергию истинную. Стадия иммунологическая (с участием такого элемента, как иммуноглобулин Е) в случае с псевдоаллергией отсутствует. Здесь сразу же происходит выброс проводника воспалительной и аллергической реакции гистамина, и дальше все уже происходит, как при настоящей аллергии, так что отличить их действительно сложно, тем более что антигистаминные препараты помогают в обоих случаях.
Почему возникает псевдоаллергия?
Ответственность за проявление аллергических реакций лежит на гистамине. Это одно из аммиачных производных естественного происхождения, которое регулирует целый ряд процессов в человеческом организме, но в основном известно благодаря тому, что является проводником аллергических проявлений т. н. «немедленного» типа (не накопительных, проявляющихся со временем, а возникающих сразу – например, это анафилактический шок или отек Квинке, аллергический насморк и т. д.). Для того, чтобы произошел выброс гистамина, нужен контакт организма с аллергеном – молекулой, которую организм воспринимает негативно. Однако, хотя мы и называем гистамин проводником аллергических реакций, все же иногда речь не идет о настоящей аллергии!
Особые белки иммуноглобулины, известные также как антитела, обеспечивают иммунитет человека, связываясь селективно (то есть избирательно) с молекулами, известными как производители антител – «antibody-generators», или, сокращенно, антигены. Когда в результате связывания происходит массовая выработка антител, это называется «иммунным ответом». А когда в результате связывания начинается выброс гистамина и за этим следует аллергическая реакция, антигены классифицируются как аллергены.
Но иногда бывает так, что иммуноглобулины не связывались с аллергенами, а гистаминовый выброс все равно произошел. Вот этот случай и классифицируется как псевдоаллергия.
За очень редкими исключениями (нарушение гистаминового обмена) ложная аллергия возникает, когда в организм попадают определенные продукты или лекарственные вещества. Правильным здесь было бы употребление таких определений, как «лекарственная» или «пищевая непереносимость». Так, например, к псевдоаллергии относится такой известный синдром, как непереносимость лактозы. Вообще, специалисты говорят, что из десяти случаев пищевой аллергии 7-8 будет проявлениями псевдоаллергии, а причинами служат даже не сами продукты, а консерванты, красители и другие вспомогательные вещества.
Многие непереносимости отдельных медикаментов – особенно в случае с контрастами для рентгена, некоторыми обезболивающими и растворами для замещения плазмы крови – тоже псевдоаллергического типа. И даже в случае с пенициллином, который часто вызывает самую настоящую аллергию с участием иммуноглобулина Е, известны довольно многочисленные случаи аллергии ложной.
Наконец, дерматиты тоже бывают псевдоаллергическими, хотя в основном их причина – настоящая («истинная») аллергия.
Симптомы псевдоаллергии
Основной симптом – это, конечно, выброс гистамина в организм. У него достаточно типичные проявления, описанные выше, так что диагностировать гистаминную атаку несложно. Интересно, что гистамин не всегда высвобождается в ответ на вещество, которое человек не переносит, будь до еда или лекарство. Иногда резкое похолодание или яркое солнце вызывает выброс гистамина.
Но, конечно, главной причиной псевдоаллергической симптоматики становятся вещества, известные как «либераторы» или высвободители гистамина. Им не нужен иммуноглобулин для контакта, они действуют напрямую. Среди них, кроме лактозы и др.:
Ответом на попадание этих веществ в организм, кроме общей интоксикации, становится массированное высвобождение гистамина, а дальше – кожная сыпь, диарея или запор, отеки, скачки давления, слезоточивость и насморк, и т.д.
Среди пищевых продуктов, вызывающих ложную аллергию, «чемпионами» считаются уже упомянутая выше лактоза, орехи (особенно арахис) и все, что приготовлено с ними или на их основе, рыба и другие морепродукты, многие ягоды (особенно клубника) и почти все цитрусовые.
Как диагностировать псевдоаллергию?
Основное отличие настоящей и ложной аллергии: в первом случае речь идет об иммунной проблематике, во втором – о проблематике эндокринной системы и ЖКТ. Поэтому, чтобы отличить одно от другого, делают анализ на уровень иммуноглобулина IgЕ: в случае с псевдоаллергией он не повышается, а при истинной аллергии – да. Также для определения природы аллергической реакции делаются цитологические мазки и тесты кожных покровов.
Как купировать псевдоаллергию самостоятельно?
Человек должен выяснить, какие именно продукты или лекарства вызывают у него выбросы гистамина, и избегать их употребления. Это можно сделать самому, опытным путем. Людям с какой-либо непереносимостью нужно всегда иметь под рукой антигистаминные препараты (супрастин, диазолин, лоратадин и т. д.). Часто ситуацию усугубляет кишечный дисбактериоз – нужно принимать пробиотики и есть живые йогурты. Помогают и растительные ферменты для улучшения работы порджелудочной железы.
Из безрецептурных средств, которые можно употреблять регулярно и без синхронизации с лечащим врачом, отметим диаминоксидазу (сокращённо – DAO). Этот фермент разрушает уже поступивший в организм гистамин, причём не имеет побочных эффектов антигистаминных препаратов вроде сонливости и апатии, не мешает водить машину и усваивать информацию; диаминоксидаза также не разлагается в организме на отдельные соединения и не влияет на общий обмен веществ, а выполняет свои функции строго в тонком кишечнике, покидая его в неизменном виде.
Что назначают врачи против ложной аллергии?
Сначала медики чистят организм от остатков нежелательных веществ. Затем – применяют антигистаминные средства. Во избежание повторных проявлений полезно продиагностировать и, если нужно, пролечить поджелудочную железу. Все это необходимо делать под контролем лечащего врача, осведомленного в вопросах псевдоаллергии. На территории Украины в этом направлении специализируется клиника FxMed.
Профилактика псевдоаллергии
Достаточно избегать нежелательных продуктов и медикаментов, а также внимательно читать состав продуктов, в целом не вызывающих выбросов гистамина, но в которых могут содержаться красители и консерванты нежелательного типа. Овощи и фрукты лучше выбирать органические, выращенные без использования пестицидов и нитратных удобрений.
ПИЩЕВАЯ АЛЛЕРГИЯ: проблемы диагностики и терапии
Пищевая аллергия характеризуется повышенной чувствительностью организма к пищевым продуктам и развитием клинических симптомов непереносимости пищи, опосредованных участием реакций иммунной системы. В клинической практике, как правило (и часто совершенно
Пищевая аллергия характеризуется повышенной чувствительностью организма к пищевым продуктам и развитием клинических симптомов непереносимости пищи, опосредованных участием реакций иммунной системы.
В клинической практике, как правило (и часто совершенно ошибочно), диагноз «пищевая аллергия» ставится при наличии причинной связи между приемом пищи и развитием клинических симптомов ее непереносимости, вследствие чего возникают разночтения и разногласия в трактовке самого понятия пищевой аллергии. Более того, пищевая аллергия — это лишь одна из множества реакций, подпадающих под определение «повышенная чувствительность к пище», включающее реакции, связанные с непереносимостью пищевых продуктов, отличающиеся по механизму развития, клиническим симптомам и прогнозу. Чаще всего это пищевая непереносимость, пищевая аллергия и отвращение к пище.
В настоящее время хорошо известно, что механизмы непереносимости пищевых продуктов весьма разнообразны, реакции на пищу, имеющие аллергическую природу, встречаются значительно реже, чем считают многие врачи. Вероятно, по этой причине до сих пор отсутствуют точные статистические данные, относящиеся к распространенности истинной пищевой аллергии.
По данным отечественных и зарубежных исследователей, распространенность пищевой аллергии колеблется в широких пределах: от 0,01 до 50%.
Пищевая аллергия, как правило, впервые развивается в детском возрасте.
Среди людей с заболеваниями желудочно-кишечного тракта и гепатобилиарной системы распространенность аллергии к продуктам питания выше, чем среди лиц, не страдающих этой патологией (этот показатель колеблется от 5 до 50%. (Ногаллер А., 1983)).
Часто пищевая аллергия развивается у людей, страдающих атопическими заболеваниями, в частности при поллинозе. По нашим данным, аллергические реакции на пищевые продукты отмечаются: у больных атопическим дерматитом — в 48% случаев, у больных поллинозом — в 45%, у больных бронхиальной астмой и у больных аллергическим ринитом — в 15% случаев.
Практически любой пищевой продукт может выступать как аллерген и стать причиной развития пищевой аллергии. Однако существуют продукты питания, обладающие выраженными аллергизирующими свойствами и имеющие слабую сенсибилизирующую активность. Наиболее выражены сенсибилизирующие свойства у продуктов белкового происхождения, содержащих животные и растительные белки, хотя прямая зависимость между содержанием белка и аллергенностью продуктов отсутствует.
В настоящее время общепринятой унифицированной классификации пищевой аллергии не существует. Среди реакций непереносимости пищевых продуктов можно выделить реакции на пищу, имеющие токсический и нетоксический характер.
Токсические реакции развиваются после употребления пищевых продуктов, содержащих в виде примесей токсические вещества. Клинические проявления этих реакций и степень их тяжести зависят от дозы и химических свойств токсических соединений, а не от вида пищевого продукта.
Среди нетоксических реакций на пищу выделяют два основных вида непереносимости, различающихся механизмами развития: иммунологически опосредованные реакции на пищевые продукты, обусловленные нарушениями в системе иммунитета (пищевая аллергия), и реакции неиммунологического характера (пищевая непереносимость).
Пищевая непереносимость может развиваться при заболеваниях желудочно-кишечного тракта, гепатобилиарной системы, нейроэндокринной патологии, врожденных и приобретенных энзимопатиях и других заболеваниях, не связанных с нарушениями в системе иммунитета.
Среди иммунологически опосредованных реакций на пищу можно выделить два основных вида пищевой аллергии: истинная пищевая аллергия (ИПА) и ложная пищевая аллергия (ЛПА), или псевдоаллергия. По данным научно-консультативного отделения ГНЦ — Института иммунологии ФУ «Медбиоэкстрем» при Минздраве России, на непереносимость пищевых продуктов указывают 65% больных, страдающих аллергическими заболеваниями. При этом истинные аллергические реакции на пищевые аллергены выявляются приблизительно у 35% из них, а псевдоаллергические — у 65%. По данным научно-консультативного отделения клиники ГНЦ — Института иммунологии МЗ РФ, истинная пищевая аллергия как основное аллергическое заболевание в структуре всей аллергопатологии за последние 5 лет составляла до 5,5%, реакции на примеси в составе пищевых продуктов — 0,9%.
Факторы, способствующие формированию пищевой аллергии
При нормальном функционировании ЖКТ и гепатобилиарной системы сенсибилизация к пищевым продуктам, поступаемым энтеральным путем, не развивается. Важное значение в формировании сенсибилизации к пищевым продуктам имеет генетически детерминированная предрасположенность к аллергии. Как показали исследования, примерно у половины больных, страдающих пищевой аллергией, имеется отягощенный семейный или собственный аллергологический анамнез, то есть либо они сами страдают какими-либо аллергическими заболеваниями (поллиноз, атопическая бронхиальная астма), либо этими недугами страдают их ближайшие родственники (родители, братья, бабушки и т. д.).
Формированию пищевой аллергии способствуют нарушения питания у женщины во время беременности и кормления (злоупотребление определенными продуктами, обладающими выраженной сенсибилизирующей активностью: рыба, яйца, орехи, молоко и др.).
Провоцирующими факторами развития пищевой аллергии являются ранний перевод ребенка на искусственное вскармливание; нарушения питания у детей, выражающиеся в несоответствии объема и соотношения пищевых ингредиентов весу и возрасту ребенка; сопутствующие заболевания желудочно-кишечного тракта, заболевания печени и желчевыводящих путей и др.
Нормальное переваривание и всасывание пищевых продуктов обеспечивается состоянием нейроэндокринной системы, строением и функцией ЖКТ, гепатобилиарной системы, составом и объемом пищеварительных соков, составом микрофлоры кишечника, состоянием местного иммунитета слизистой кишечника (лимфоидная ткань, секреторные иммуноглобулины и т. д.) и другими факторами.
В норме пищевые продукты расщепляются до соединений, не обладающих сенсибилизирующими свойствами (аминокислоты и другие не антигенные структуры), а кишечная стенка является непроницаемой для нерасщепленных продуктов, которые обладают или могут обладать при определенных условиях сенсибилизирующей активностью или способностью вызывать псевдоаллергические реакции.
Развитие пищевой аллергии провоцируется общими для взрослых и детей факторами. В первую очередь это повышение проницаемости слизистой кишечника, которое отмечается при воспалительных заболеваниях желудочно-кишечного тракта.
Нарушение (снижение или ускорение) всасывания высокомолекулярных соединений может быть обусловлено нарушением этапов превращения пищевого субстрата в пищеварительном тракте при недостаточной функции поджелудочной железы, энзимопатии, дискинезии желечевыводящих путей и кишечника и др.
Беспорядочное питание, редкие или частые приемы пищи приводят к нарушению секреции желудка, развитию гастрита, гиперсекреции слизи и другим расстройствам, вызывающим формирование пищевой аллергии или псевдоаллергии.
На формирование гиперчувствительности к пищевым продуктам белковой природы оказывает влияние не только количество принятой пищи и нарушения диеты, но и кислотность желудочного сока (Уголев А., 1985).
В ходе экспериментальных исследований было установлено, что с увеличением кислотности желудочного сока всасывание нерасщепленных белков уменьшается.
Показано, что недостаток в пище солей кальция способствует повышению всасывания нерасщепленных белков.
Разные исследователи, используя современные методы диагностики (электронномикроскопические, гистохимические, гистологические и др.), обнаружили, что у 40 — 100% обследованных больных с пищевой аллергией (Ногаллер А. М., 1983; Лессоф М. и др., 1986) имеют место нарушения обмена веществ, снижение энзимной активности, повышение проницаемости слизистой оболочки пищеварительного тракта.
Тем не менее даже при имеющейся повышенной проницаемости слизистой ЖКТ и избыточном поступлении антигенных субстанций через кишечник развитие пищевой аллергии невозможно без генетически обусловленной способности организма продуцировать аллергические антитела, например, типа IgE.
Иммунные механизмы развития пищевой аллергии
В основе истинных аллергических реакций на пищевые продукты лежит сенсибилизация и иммунный ответ на повторное введение пищевого аллергена.
Когда пищевой продукт поступает в организм впервые (у детей), то в кровоток попадают антигены пищи, в ответ на которые в организме начинают синтезироваться АТ, относящиеся к классу IgA.
У здорового человека всасывание антигена пищевого продукта и поступление его в кровоток обеспечивает толерантность иммунной системы при последующем попадании его в организм, и этот процесс находится под генетическим контролем.
Пищевая аллергия может развиваться при генетически детерминированной антигенспецифической предрасположенности к формированию аллергии на пищевые антигены с участием антител класса IgE.
Однако генетические факторы не являются основными в формировании пищевой аллергии, что подтверждается наблюдениями над монозиготными близнецами, когда аллергическое заболевание, развившееся у одного из близнецов, у второго не возникает.
Пищевая аллергия может протекать по механизмам гиперчувствительности немедленного и замедленного типа.
Наиболее изучена пищевая аллергия, развивающаяся по механизмам первого типа (IgE-опосредованного). Для формирования пищевой аллергии пищевой аллерген должен обладать способностью индуцировать функцию Т-хелперов и угнетать активность Т-супрессоров, что приводит к усилению продукции IgE. Кроме того, аллерген должен иметь не менее двух идентичных детерминант, отстоящих друг от друга, связывающих рецепторы на клетках-мишенях с последующим высвобождением медиаторов аллергии.
Наряду с IgE-АТ существенное значение в механизме развития пищевой аллергии имеют антитела класса IgG4, особенно при аллергии к молоку, яйцам, рыбе.
Иногда пищевая аллергия может развиваться на некоторые пищевые добавки, особенно азо-красители (в частности, тартразин), в этом случае последние выполняют роль гаптенов и, образуя комплексы с протеином, например с сывороточным альбумином, становятся полноценными антигенами, на которые в организме вырабатываются специфические антитела.
Существование антител класса IgE против тартразина было доказано в ходе экспериментов на животных; выявлялись эти антитела и у человека при использовании РАСТ.
Возможно также развитие гиперчувствительности замедленного типа, проявляющейся в виде экземы, при употреблении пищевых продуктов, содержащих азо-красители, бензилгидроокситолуен, бутилгидроксианисол, хинин и др. В частности, установлено, что пищевые добавки могут индуцировать выработку МИФ-фактора, медиатора ГЗТ и провоцировать развитие замедленных аллергических реакций на пищевые продукты, содержащие эти добавки.
До настоящего времени механизмы формирования истинной пищевой аллергии изучены недостаточно.
Ложные аллергические реакции на пищевые продукты(псевдоаллергия)
Чаще непереносимость пищевых продуктов протекает по механизмам псевдоаллергических реакций. В основе развития псевдоаллергических реакций на пищевые продукты лежит неспецифическое высвобождение медиаторов (в основном гистамина) из клеток-мишеней аллергии.
ЛПА, протекающая по механизмам псевдоаллергии, отличается от других реакций, связанных с непереносимостью пищевых продуктов, тем, что в ее реализации принимают участие те же медиаторы, что и при истинной пищевой аллергии (гистамин, лейкотриены, простагландины и другие цитокины), но высвобождающиеся из клеток-мишеней аллергии неспецифическим путем.
Это возможно при прямом воздействии антигенов пищевого субстрата (без участия аллергических антител) на клетки-мишени (тучные клетки, в частности) и опосредованно, при активации антигеном ряда биологических систем (кининовая, система комплемента и др.). Среди медиаторов при ЛПА особая роль отводится гистамину.
Известно, что развитие ПАР на пищевые продукты провоцирует ряд факторов: избыточное поступление в организм гистамина при употреблении (злоупотреблении) пищевых продуктов, богатых гистамином, тирамином, гистаминолибераторами; избыточное образование гистамина из пищевого субстрата; повышенное всасывание гистамина при функциональной недостаточности слизистой ЖКТ; повышенное высвобождение гистамина из клеток-мишеней; нарушение синтеза простагландинов, лейкотриенов.
Повышение уровня гистамина в крови при ЛПА может наблюдаться не только при повышенном поступлении или образовании его в просвете кишечника, но и при нарушении инактивации.
Так, при воспалительных заболеваниях ЖКТ снижается секреция мукопротеидов, принимающих участие в инактивации гистамина. При некоторых заболеваниях печени резко снижается образование моноаминооксидазы, что также приводит к повышению уровня гистамина в крови.
Наиболее часто ПАР развиваются после употребления продуктов, богатых гистамином, тирамином, гистаминолибераторами. В табл. 2 представлены наиболее распространенные продукты с высоким содержанием гистамина.
Псевдоаллергические реакции в виде крапивницы, головной боли, головокружения, диспепсических нарушений, вегетососудистых реакций и др. могут возникать при употреблении продуктов, богатых тирамином.
Среди факторов, способствующих развитию симптомов ПАР на пищевые продукты, богатые тирамином: избыточное потребление продуктов с высоким содержанием тирамина, избыточное образование тирамина путем синтеза его кишечной флорой, частичный дефицит тромбоцитарной моноаминооксидазы, приводящий к неполному разрушению эндогенного тирамина.
В табл. 3 представлены наиболее распространенные продукты с высоким содержанием тирамина (по данным Ханлигтон Э.).
 |
| Таблица 3. Пищевые продукты с высоким содержанием тирамина (мкг/г) |
В последние годы отмечается рост ПАР на примеси, обладающие высокой физической и биологической активностью (пестициды, фторсодержащие, хлорорганические соединения, сернистые соединения, аэрозоли кислот, продукты микробиологической промышленности и т. д.), загрязняющие пищевые продукты.
Нередко причиной развития ПАР на пищевые продукты является не сам продукт, а различные химические добавки, вносимые для улучшения вкуса, запаха, цвета и обеспечивающие длительность хранения. К разряду пищевых добавок относится большая группа веществ: красители, ароматизаторы, антиоксиданты, эмульгаторы, ферменты, загустители, бактериостатические вещества, консерванты и др. Среди наиболее распространенных пищевых красителей можно упомянуть тартразин, обеспечивающий оранжево-желтое окрашивание продукта; нитрит натрия, сохраняющий красный цвет у мясных продуктов, и др.
Для консервирования применяют глютамат натрия, салицилаты, в частности ацетилсалициловую кислоту, и др.
Вазоактивный амин — бетафенилэтиламин, содержащийся в шоколаде, в продуктах, подвергающихся ферментированию (например, сыры), ферментированных бобах какао, вызывает у больных симптомы, подобные тем, которые возникают под влиянием тирамина.
Механизм действия пищевых примесей и пищевых добавок может быть различным:
Необходимо отметить, что деление пищевой аллергии на истинную и ложную весьма условно. У одного пациента могут развиваться реакции на пищевые продукты, обусловленные участием и специфических реакций иммунитета, и псевдоаллергических.
Клинические проявления
Клинические проявления пищевой аллергии разнообразны по форме, локализации, степени тяжести и прогноза. Выделяют системные аллергические реакции, возникающие после воздействия пищевого аллергена, и локальные реакции. Системные аллергические реакции на пищу могут развиваться и протекать с преимущественным поражением различных органов и систем. Наиболее ранним и типичным проявлением истинной пищевой аллергии является развитие орального аллергического синдрома (ОАС). ОАС характеризуется появлением периорального дерматита, зудом в полости рта, онемением и/или чувством «распирания» языка, твердого и/или мягкого неба, отечностью слизистой полости рта после употребления виновного пищевого аллергена.
Системные реакции
Самым тяжелым проявлением истинной пищевой аллергии является анафилактический шок. Анафилактический шок при ИПА отличается скоростью развития (от нескольких секунд до 4 часов), тяжестью течения (коллапс, асфиксия, потеря сознания, судорожный синдром, генерализованная крапивница и ангионевротический отек Квинке, диарея, рвота, непроизвольное мочеиспускание и дефекация и др.), серьезным прогнозом (летальность при анафилактическом шоке колеблется от 20—40% до 70%).
В отличие от ИАР, при ПАР на пищевые продукты системные реакции могут проявляться в виде анафилактоидного шока.
Анафилактоидный шок, вызванный потреблением пищевого продукта, развивается по механизмам псевдоаллергии, по клиническим симптомам может напоминать анафилактический шок, но отличается от последнего отсутствием полисиндромности и благоприятным прогнозом.
В частности, при анафилактоидном шоке отмечаются симптомы преимущественно со стороны одной из систем организма, например падение АД и потеря сознания, но все остальные параметры (кожа, слизистые, дыхание и др.) оказываются не изменены. Прогноз при анафилактоидном шоке благоприятный, и при своевременном назначении адекватной симптоматической терапии клинический эффект наблюдается быстро, как правило в первые часы от начала терапии.
Желудочно-кишечные проявления пищевой аллергии
К наиболее частым гастроинтестинальным клиническим проявлениям пищевой аллергии относятся: рвота, колики, анорексия, запоры, диарея, аллергический энтероколит.
Рвота при пищевой аллергии может возникать от нескольких минут, до 4—6 часов после приема пищи, чаще больного рвет съеденной пищей. Иногда рвота принимает упорный характер, имитируя ацетонемическую. Возникновение рвоты в основном связано со спастической реакцией привратника при попадании пищевого аллергена в желудок.
Аллергические коликообразные боли в животе могут наблюдаться сразу после приема пищи или спустя несколько часов и обусловлены спазмом гладкой мускулатуры кишечника, связанным со специфической или неспецифической либерацией медиаторов аллергии. Боли в животе носят, как правило, интенсивный характер и в некоторых случаях приходится прибегать к консультации хирурга. Боли в животе при пищевой аллергии могут быть и не столь интенсивными, но постоянными, сопровождаются снижением аппетита, наличием слизи в стуле и другими диспепсическими расстройствами.
Отсутствие аппетита при пищевой аллергии может быть избирательным по отношению к причинно-значимому пищевому аллергену либо может отмечаться общее снижение аппетита.
Запоры при пищевой аллергии обусловлены спазмом гладких мышц разных участков кишечника. При рентгеноконтрастных исследованиях, как правило, удается хорошо определить участки спазмированного кишечника.
Частый, жидкий стул, появляющийся после приема причинно-значимого пищевого аллергена, является одним из наиболее распространенных клинических симптомов пищевой аллергии как у взрослых, так и у детей. Особенно часто диарея наблюдается при пищевой аллергии к молоку.
Аллергический энтероколит при пищевой аллергии характеризуется резкими болями в животе, наличием метеоризма, жидким стулом с отхождением стекловидной слизи, в которой содержится большое количество эозинофилов. Больные с аллергическим энтероколитом жалуются на резкую слабость, снижение аппетита, головную боль, головокружение. Аллергический энтероколит как проявление пищевой аллергии встречается чаще, чем его диагностируют.
При гистологическом исследовании у больных с аллергическим энтероколитом выявляются геморрагические изменения, выраженная тканевая эозинофилия, местный отек и гиперсекреция слизи.
Кожные проявления, или аллергодерматозы, при пищевой аллергии распространены наиболее широко, причем как у взрослых, так и у детей.
У детей до года одним из первых признаков пищевой аллергии могут служить упорные опрелости при тщательном уходе за кожей, появление перианального дерматита и перианального зуда, возникающих после кормления. Локализация кожных изменений при пищевой аллергии различна, но чаще они появляются сначала в области лица, периорально, а затем могут распространяться по всей поверхности кожи. В начале заболевания при пищевой аллергии выявляется четкая связь кожных обострений с приемом причиннозначимого пищевого аллергена, но со временем аллергические изменения со стороны кожи приобретают стойкий характер и постоянно рецидивирующее течение, что затрудняет определение этиологического фактора.
Для истинной пищевой аллергии наиболее характерными кожными проявлениями являются крапивница, ангионевротический отек Квинке и атопический дерматит.
Псевдоаллергические реакции на пищу отличаются полиморфизмом кожных высыпаний: от уртикарных (10–20% обследованных лиц), папулезных (20–30%), эритематозных, макулезных (15—30%) до геморрагических и булезных высыпаний. Кожные проявления при любой форме пищевой аллергии сопровождаются, как правило, зудом разной интенсивности. Наряду с кожными проявлениями, у больных с пищевой аллергией отмечается снижение аппетита, плохой сон, астеноневротические реакции.
Респираторные проявления пищевой аллергии
Аллергический ринит при пищевой аллергии характеризуется появлением обильных слизисто-водянистых выделений из носа, иногда заложенностью носа и затруднением носового дыхания.
При риноскопии обнаруживается отечность слизистой оболочки носовых раковин, имеющих бледно-синюшную окраску.
Нередко наряду с ринореей или отечностью слизистых у больных отмечается чихание, зуд кожи вокруг носа или в носу. Наиболее частой причиной развития аллергического ринита у больных с пищевой аллергией являются рыба и рыбные продукты, крабы, молоко, яйца, мед и др.
Пищевая бронхиальная астма
По мнению большинства исследователей, роль пищевых аллергенов в развитии бронхиальной астмы невелика. В наших исследованиях клинические проявления пищевой аллергии в виде приступов удушья наблюдались приблизительно в 3% случаев, и, хотя роль пищевых аллергенов в патогенезе бронхиальной астмы оспаривается рядом исследователей, значение пищевых аллергенов в развитии аллергических реакций со стороны респираторного тракта несомненно, и, следовательно, этот вопрос требует дальнейшего изучения и уточнения.
Более редкие клинические проявления пищевой аллергии
К более редким клиническим проявлениям пищевой аллергии относятся изменения со стороны системы крови, мочевыделительной, нейроэндокринной и др.
Симптомы аллергической гранулоцитопении чаще наблюдаются у детей и четко связаны с приемом причиннозначимого пищевого аллергена.
Клиническая картина аллергической гранулоцитопении, обусловленной сенсибилизацией к пищевым аллергенам, характеризуется быстрым началом, связанным с приемом пищи, когда появляется озноб, резкая общая слабость, боль в горле. Позже присоединяется ангина с некротическими и язвенными поражениями миндалин, неба, слизистой полости рта и губ. У больных отмечаются бледность кожных покровов, лимфоаденопатия, увеличение селезенки. Эти симптомы исчезают на фоне элиминационной диеты.
Аллергическая тромбоцитопения
Причиной развития аллергической тромбоцитопении может служить сенсибилизация к молоку, яйцам, рыбе и рыбным продуктам, морским панцирным животным и др.
Мы наблюдали развитие аллергической тромбоцитопении у детей с сенсибилизацией к молоку и моркови после употребления в пищу морковного сока и творога. (Соколова Т. С., Лусс Л. В., Рошаль Н. И., 1974).
У взрослых причиной развития аллергической тромбоцитопении может служить сенсибилизация к пищевым злакам, молоку, рыбе и др.
Диагноз аллергической тромбоцитопении практически никогда не устанавливается сразу, в связи с отсутствием специфических симптомов.
Заболевание начинается с развития лихорадки, геморрагических высыпаний на коже, болей в животе, артралгии. При анализе мочи отмечается наличие белка, лейкоцитов, единичных эритроцитов.
Изменения в составе периферической крови бывают неоднозначными. В одних случаях наблюдается резкое снижение содержания тромбоцитов, в других — показатели содержания тромбоцитов остаются в норме, но на коже появляются геморрагические высыпания, а в анализах мочи отмечаются патологические изменения (белок, лейкоциты, эритроциты).
Диагноз пищевой аллергии во всех вышеуказанных случаях устанавливается не только на основании положительного аллергологического, пищевого, фармакологического анамнеза, а также результатов специфического аллергологического обследования с пищевыми аллергенами, но и при полном исчезновении симптомов после назначения элиминационной диеты.
Описаны клинические проявления пищевой аллергии в виде мигрени (Ханингтен Э., 1986 и др.), лихорадки, невритов, болезни Меньера, нарушения сердечного ритма, развития депрессии и др. Однако во многих случаях причинно-значимая роль пищевых аллергенов в развитии этих симптомов представляется сомнительной, поскольку диагноз ставился на том лишь основании, что существует анамнестическая причинно-следственная связь между развитием симптомов и приемом пищи, и не был подтвержден результатами специфического аллергологического обследования.
Нередко под маской пищевой аллергии скрываются заболевания ЖКТ или приобретенные энзимопатии, глистные инвазии, психические заболевания и др.
Диагностика пищевой аллергии
Диагностика пищевой аллергии представляет большие сложности в связи с отсутствием единых методических подходов, унифицированных методов диагностики непереносимости пищевых продуктов, позволяющих выявить все многообразие механизмов, принимающих участие в реализации реакций гиперчувствительности к пищевым продуктам.
Принципы диагностики пищевой аллергии те же, что и для всех остальных аллергических заболеваний. Диагностика направлена на выявление специфических аллергических АТ или продуктов специфического взаимодействия АТ с АГ, а также на выявление реакций на пищевые продукты, протекающих по гиперчувствительности замедленного типа.
При диагностике пищевой аллергии особое внимание уделяют сбору анамнеза условий жизни и болезни, аллергологического, пищевого и фармакологического анамнеза, а также результатам специфического аллергологического обследования и клинико-лабораторным данным.
В отличие от других аллергических (атопических) заболеваний, при пищевой аллергии анамнез не позволяет с достаточной степенью достоверности оценить характер непереносимости пищевых продуктов. Наличие связи между развитием реакции и приемом определенных пищевых продуктов не всегда свидетельствует об аллергической природе гиперчувствительности к пище, а может быть обусловлено совсем другими механизмами, в частности патологией со стороны ЖКТ и гепатобилиарной системы.
При пищевой аллергии сбор аллергологического анамнеза, в том числе и семейного, фармакологического и пищевого, требует особой тщательности.
При сборе пищевого анамнеза следует обращать пристальное внимание на сроки развития аллергической реакции после приема пищи, особенности течения клинических симптомов, длительность течения реакции, возможные изменения в состоянии больного после устранения виновного пищевого продукта, на то, требовалось ли для ликвидации симптомов реакции назначать больному медикаменты, и на целый ряд других признаков.
Также имеет значение и тот факт, принимал ли пациент этот пищевой продукт ранее и как его переносил. Данные пищевого анамнеза должны сопоставляться с результатами анализа пищевого дневника.
При сборе фармакологического анамнеза врач должен выявить степень переносимости всех групп медикаментов, которые больной когда-либо получал. В том случае когда пациент медикаменты не получал, в соответствующей графе об этом следует указать.
При сборе фармакологического анамнеза особое внимание следует обратить на информацию о том, как вводился препарат (внутрь или парентерально), в какой дозе, на какое введение препарата развилась реакция.
При беседе с больным врач должен получить исчерпывающую информацию о результатах ранее проводимых клинико-лабораторных исследований, с тем чтобы иметь представление о функциональном состоянии различных систем организма.
Клинико-лабораторные исследования
При пищевой аллергии в периферической крови нередко выявляется эозинофилия в пределах 10—12%.
При пищевой аллергии с клиническими проявлениями аллергического ринита, конъюнктивита, респираторных симптомов в секретах из носа, глаз, бронхов также можно обнаружить эозинофилы, от 4 до 90%.
В норме в носовом секрете содержание эозинофилов не превышает 2%, а в мокроте — 10%.
Цитологическое исследование мазков (отпечатков) со слизистых (полость носа, конъюнктивы, мокрота и др.) представляет собой доступный тест, позволяющий косвенно уточнить природу реакции (аллергическую, инфекционную или другую).
В ряде работ (Ногаллер А. М., Горбунов Ю. В.) указывалось на возможность использования для диагностики пищевой аллергии некоторых функциональных и рентгенологических методов после употребления «аллергического завтрака».
Авторы отмечали изменения гастрограммы, сопоставимые с клиническими гастроинтестинальными симптомами, в течение часа после приема «аллергенного завтрака». При рентгенологических исследованиях, проводимых с использованием контрастных веществ и выполняемых после введения причинно-значимого аллергенного продукта, наблюдались задержка опорожнения желудка, связанная с пилороспазмом, расширение желудка и повышенная перистальтика кишечника.
Следует отметить, что диагностическая ценность рентгенологических методов исследования при пищевой аллергии сомнительна, а в детской практике использовать эти методы просто недопустимо. Следовательно, подобные исследования имеют скорее историческую ценность.
Кожные тесты
Кожные тесты с пищевыми аллергенами следует обязательно включать в план обследования больных с пищевой аллергией. Однако их информативность и диагностическая ценность становятся совершенно очевидны лишь при истинной пищевой аллергии, протекающей по IgE-опосредованному механизму.
При пищевой аллергии, протекающей по другим гуморальным типам аллергических реакций, кожные тесты с пищевыми аллергенами оказываются отрицательными.
Информативность внутрикожных тестов, проводимых с целью диагностики пищевой аллергии, протекающей по механизмам гиперчувствительности замедленного (клеточного, IV типа), весьма спорна.
Не исключена возможность получения ложноположительных и ложноотрицательных результатов кожного тестирования с пищевыми аллергенами.
Провокационные методы
Провокационные тесты относят к наиболее достоверным методам диагностики аллергии. Учитывая, что эти тесты могут привести к развитию тяжелой системной реакции, их рекомендуется проводить только в условиях стационара или амбулаторно, в аллергологическом кабинете, существующем на базе многопрофильного стационара с отделением интенсивной терапии. Для диагностики пищевой аллергии часто используют оральный провокационный тест. За 2 недели до проведения провокационного теста назначается элиминационная диета с исключением предполагаемых причинных пищевых аллергенов. Оральный провокационный тест проводится утром, натощак, на фоне общего хорошего самочувствия больного. В качестве пищевых аллергенов могут использоваться сухие или лиофилизированные пищевые продукты (сухое молоко, яичный порошок, мука, орехи, мясо и т. д.). Предполагаемый пищевой аллерген (8 мг), заключенный в капсулу (например, желатиновую), дают проглотить больному, после чего в течение 24 часов наблюдают за ним, фиксируя субъективные и объективные показатели: жалобы, состояние кожных покровов и слизистых, ФВД, колебания АД, ЧСС, состояние ЖКТ и др. Если в течение 24 часов симптомы аллергии не появляются, тест повторяют через сутки, но дозу вводимого аллергена увеличивают до 20 мг. В случае отрицательного результата тест повторяют через сутки, каждый раз удваивая дозу вводимого пищевого сухого продукта, постепенно доводя ее до 8000 мг, что соответствует 100 г исходного пищевого продукта. Если после введения 8000 мг пищевого аллергена реакции не последует, тестирование прекращают и считают, что испытуемый продукт не является пищевым аллергеном у данного больного. Маленьким детям, которые не могут проглотить капсулу, пищевой аллерген можно добавить в пищу. Схема проведения провокационных тестов у детей такая же, как у взрослых, но доза вводимых пищевых аллергенов колеблется от 8 мг до 2000 мг. При пищевой аллергии клинические симптомы непереносимости, как правило, появляются через 2—12 часов после провокационного введения пищевого продукта: кожные высыпания, снижение ФВД на 15% и более от исходных значений, гастроинтестинальные симптомы и т. д. Провокационные тесты не назначаются с теми продуктами, которые (на основании анамнеза) могут вызвать тяжелые системные реакции.
Для диагностики пищевой аллергии прежде использовали следующие тесты: реакции лейкоцитолиза, реакции альтерации лейкоцитов, реакции бласттрансформации лимфоцитов, реакции иммунного прилипания, лейкопенический и тромбопенический тесты. В настоящее время эти тесты для диагностики пищевой аллергии не назначаются или применяются очень редко ввиду их неинформативности.
Метод «гемокод» для диагностики истинной пищевой аллергии применяться не может, так как с его помощью нельзя выявлять специфические аллергические антитела к пищевым продуктам.
Другие диагностические методы исследования пищевой аллергии
К наиболее информативным исследованиям, позволяющим выявлять пищевую аллергию, относятся радиоаллергосорбентный тест (РАСТ), иммуноферментный анализ (ИФА), а также тест с использованием САР-system, MAST-CLA-system и др. Информативность и надежность тестов агглютинации, преципитации, реакции пассивной гемагглютинации для диагностики пищевой аллергии весьма спорны, поэтому используются эти методы достаточно редко. Определенное клиническое значение имеет выявление в периферической крови больных, страдающих пищевой аллергией, эозинофилии, для этого заболевания также характерно наличие эозинофилов в копрограмме.
Дифференциальную диагностику пищевой аллергии следует проводить с заболеваниями ЖКТ, психическими нарушениями, метаболическими нарушениями, интоксикациями, инфекционными заболеваниями, аномалиями развития ЖКТ, недостаточностью эндокринной функции поджелудочной железы, целиакией, ИДС, передозировкой лекарственных средств, дисахаридазной недостаточностью, эндокринной патологией, синдромом раздраженной кишки и др.
Лечение пищевой аллергии
Основными принципами лечения пищевой аллергии является комплексный подход и этапность в проведении терапии, направленные как на устранение симптомов аллергии, так и на профилактику обострений. Важнейшее значение имеет назначение адекватного рационального питания, соответствующего по объему и соотношению пищевых ингредиентов возрасту больного, его весу, сопутствующим соматическим заболеваниям и другим факторам.
При истинной пищевой аллергии, как и при любом другом аллергическом заболевании, применяются специфические и неспецифические методы лечения.
Неспецифические методы или фармакотерапия направлены на устранение симптомов развившегося заболевания и на профилактику обострений.
Одним из важнейших медиаторов, ответственных за развитие клинических симптомов непереносимости пищевых продуктов, является гистамин.
Широкий спектр фармакологического действия гистамина определяет разнообразие клинических проявлений, связанных с его высвобождением из тучных клеток и базофилов, и вовлечение в реакцию разных тканей, органов и систем. Из-за важнейшей роли гистамина в развитии как истинной, так и ложной пищевой аллергии особая роль в лечении заболевания отводится назначению антигистаминных препаратов. При острых системных проявлениях пищевой аллергии (ИПА, ЛПА) антигистаминные препараты I поколения (тавегил, супрастин) вводят парентерально. При клинических симптомах легкой и средней степени тяжести чаще применяют антигистаминные препараты новой генерации и их генерики: эбастин (кестин), цетиризин (зиртек, аллертек, летизен и др.), фексофенадин (телфаст), лоратадин (кларитин, кларисенс и др.). Принципы назначения, схемы и способы введения антигистаминных препаратов при пищевой аллергии те же, что и при других формах аллергопатологии. Показания, дозы и противопоказания для назначения антигистаминных препаратов достаточно широко освещены в медицинской печати.
К специфическим методам лечения пищевой аллергии относятся элиминация пищевого аллергена и АСИТ.
Элиминация пищевого аллергена
Элиминация, или исключение из рациона причинно-значимого пищевого аллергена, относится к основным методам терапии пищевой аллергии, а в случаях, когда пищевая аллергия развивается к редко употребляемым пищевым продуктам (например, клубнике, шоколаду, крабам и т. п.), может быть признана единственным эффективным методом лечения.
Элиминация требует исключения из рациона не только конкретного пищевого продукта, ответственного за развитие сенсибилизации, но и любых других, в состав которых он входит, даже в следовых количествах.
При назначении элиминационной диеты необходимо строго следить за тем, чтобы рацион больного соответствовал по объему и соотношению пищевых ингредиентов его весу и возрасту.
Большой вклад в составление элиминационных диет внес Rowe, разработавший элиминационные диеты для больных с пищевой аллергией к молоку, яйцу, пищевым злакам, а также к сочетанным формам пищевой аллергии.
Аллергенспецифическая иммунотерапия
АСИТ при пищевой аллергии проводится лишь в том случае, когда в основе заболевания лежит реагиновый механизм, а пищевой продукт является жизненно необходимым (например, аллергия к молоку у детей). Первые попытки проведения АСИТ при пищевой аллергии относятся к началу 20-х годов. Были предложены разные методы проведения АСИТ: пероральный, подкожный. Однако многие исследователи говорят о низкой эффективности АСИТ пищевыми аллергенами при пищевой аллергии. Тем не менее мы считаем, что вопрос о целесообразности проведения специфической иммунотерапии при пищевой аллергии еще не решен и требует дальнейшего изучения.
Литература
Л. В. Лусс, доктор медицинских наук, профессор
ГНЦ — Институт иммунологии ФУ «Медбиоэкстрем» при МЗ РФ, Москва