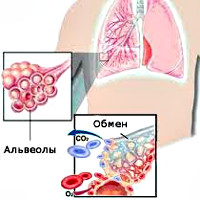
Что такое респираторная недостаточность
Основная причина смерти при COVID-19 — острый респираторный дистресс-синдром. Объясняем, что это такое и почему он так опасен
Что такое острый респираторный дистресс-синдром — ОРДС?
Во многих случаях новая коронавирусная инфекция не вызывает симптомов или вызывает лишь незначительные. Когда заболевание проявляется серьезнее, у человека развивается пневмония, то есть воспаление легких. Это может привести к состоянию под названием «острый респираторный дистресс-синдром» (ОРДС). Если коротко, при ОРДС легкие повреждены из-за воспаления, они вмещают меньше воздуха, альвеолы схлопываются и кислород не может в нужном объеме попадать в кровь. В результате у человека появляется сильная одышка и до органов доходит меньше кислорода, чем нужно. ОРДС — основная причина смерти при новой коронавирусной инфекции.
Еще о кислороде в крови
По имеющимся данным, если у человека с COVID-19 развивается ОРДС, то обычно это происходит так: на шестой-седьмой день после появления симптомов возникает одышка, а на второй-третий день после этого — острый респираторный дистресс-синдром. Это происходит, по разным данным, в 3–17% случаев.
Риск, что пневмония закончится ОРДС, выше, если заболевший — человек старшего возраста, если он злоупотребляет алкоголем, курил раньше или курит сейчас, проходит химиотерапию или у него ожирение.
Правда, ОРДС возникает не только из-за пневмонии (хотя это основная причина), но и из-за других повреждений легких вплоть до тупой травмы груди. Такого рода состояние врачи стали замечать еще во времена Первой мировой войны, название у него появилось в 1967 году, а определение — только в 1994-м.
Главное, что человек чувствует при ОРДС, — одышка. Он не может договорить предложение без вдоха, ему не хватает воздуха. Но одышка часто бывает и при менее серьезных состояниях, которые, правда, могут постепенно достигнуть тяжести, которая будет определяться как ОРДС. Поставить точный диагноз помогает компьютерная томография (она в этом плане гораздо лучше обычной рентгенографии и тем более флюорографии) и оценка других показателей, касающихся работы легких.
Почему этот синдром особенно часто встречается при COVID-19
Новый коронавирус умеет попадать в клетки дыхательных путей, альвеол, сосудов, сердца, почек и желудочно-кишечного тракта. Хотя легкие все же страдают больше всего. Пораженные клетки производят множество копий коронавируса и в итоге погибают. Все это запускает и поддерживает воспалительный ответ иммунной системы.
В норме сама иммунная система со временем подавляет это воспаление, и человек выздоравливает. Но при инфицировании коронавирусом чаще, чем во многих других случаях, бывает, что тормозящие механизмы иммунной системы не срабатывают как надо. В худшем варианте развития событий это приводит к состоянию под названием «цитокиновый шторм». Тогда захватывается весь организм, и могут поражаться даже почки и сердце. И, конечно, кроме прочего, развивается ОРДС. Другими словами, в масштабных повреждениях может принимать участие уже не вирус, который запустил агрессивный ответ, а непосредственно иммунная система человека, которая вышла из-под контроля.
Справиться с ОРДС очень непросто
При ОРДС по-хорошему нужно решить две задачи: добиться того, чтобы уровень насыщения крови кислородом был достаточным и чтобы иммунная система перестала уничтожать легкие. Первая проблема изучена лучше второй, и решения там, можно сказать, есть.
Насыщение крови кислородом
Если стандартная версия ИВЛ не помогает, человека могут положить на живот, продолжая вентиляцию легких (это предлагает и Всемирная организация здравоохранения). Так, судя по всему, перераспределяется кровоток в легких, и кровь протекает по тем участкам, в которых кислород может в нее попасть.
При тяжелом ОРДС еще используют препараты для нейромышечной блокады и — редко — оксид азота. Хотя польза от этих препаратов вызывает споры. Российский Минздрав предлагает в этих случаях также использовать смесь гелия и кислорода, но в зарубежных рекомендациях ничего подобного нет, и оснований для применения такой тактики, судя по всему, тоже.
В крайнем случае можно использовать экстракорпоральную мембранную оксигенацию (ЭКМО), то есть пропускать кровь пациента через аппарат, который обогащает ее кислородом, забирает углекислый газ и возвращает ее человеку. Но такие аппараты редки и требуют большого количества специально обученного персонала. Кроме того, эффективность ЭКМО при новой коронавирусной инфекции под сомнением, хотя Всемирная организация здравоохранения предлагает рассмотреть такой вариант.
Налаживание работы иммунной системы
Что касается работы иммунной системы, сейчас есть средства, которые, предположительно, могут сработать точечно и повлиять на нужные механизмы. Но, как обычно бывает в случае COVID-19, достаточно хороших исследований еще нет. При похожих состояниях — когда иммунная система ведет себя агрессивно — иногда назначаются некоторые моноклональные антитела (например, тоцилизумаб). Они могут снижать уровень веществ, участвующих в процессе воспаления. Есть небольшие работы, которые показывают эффективность тоцилизумаба, но пока нет по-настоящему надежных исследований, которые бы показывали эффективность этого подхода при новой коронавирусной инфекции. По всей видимости, если он и работает, то в тяжелых случаях, но при этом до развития ОРДС.
Более грубое вмешательство может привести к распространению вируса. Поэтому, например, глюкокортикоиды, которые подавляют работу иммунной системы, рекомендуют использовать только в крайних случаях, и то не все организации.
С этим синдромом есть еще одна проблема, которая делает новый коронавирус особенно опасным
Даже если человек пережил ОРДС, это не значит, что он станет прежним и в психическом, и в физическом смысле. Примерно у 40% бывших пациентов в той или иной степени нарушается мышление. Возможно, это связано с тем, что какое-то время мозг получал недостаточно кислорода. У таких людей чаще бывают депрессия, тревога и посттравматическое стрессовое расстройство. Части из них сложнее выдерживать прежние физические нагрузки, а легкие обычно работают хуже, чем раньше.
Дыхательная недостаточность ( Легочная недостаточность )
МКБ-10
Общие сведения
Внешнее дыхание поддерживает непрерывный газообмен в организме: поступление атмосферного кислорода и удаление углекислого газа. Любое нарушение функции внешнего дыхания приводит к нарушению газообмена между альвеолярным воздухом в легких и газовым составом крови. В результате этих нарушений в крови нарастает содержание углекислоты и уменьшается содержание кислорода, что ведет к кислородному голоданию, в первую очередь, жизненноважных органов – сердца и головного мозга.
При дыхательной недостаточности (ДН) не обеспечивается необходимый газовый состав крови, либо он поддерживается за счет перенапряжения компенсаторных возможностей системы внешнего дыхания. Угрожающее для организма состояние развивается при дыхательной недостаточности, характеризующейся снижением парциального давления кислорода в артериальной крови менее 60 мм рт. ст., а также повышением парциального давления углекислоты более 45 мм рт. ст.
Причины
Дыхательная недостаточность может развиваться при различных острых и хронических воспалительных заболеваниях, повреждениях, опухолевых поражениях органов дыхания; при патологии со стороны дыхательной мускулатуры и сердца; при состояниях, приводящих к ограничению подвижности грудной клетки. К нарушению легочной вентиляции и развитию дыхательной недостаточности могут приводить:
Классификация
Дыхательная недостаточность классифицируется по ряду признаков:
1. По патогенезу (механизму возникновения):
2. По этиологии (причинам):
3. По скорости нарастания признаков:
4. По показателям газового состава крови:
5. По степени выраженности симптомов ДН:
Симптомы дыхательной недостаточности
Признаки ДН зависят от причин ее возникновения, типа и тяжести. Классическими признаками дыхательной недостаточности служат:
Гипоксемия клинически проявляется цианозом (синюшностью), степень которого выражает тяжесть дыхательной недостаточности и наблюдается при снижении парциального давления кислорода (РаО2) в артериальной крови ниже 60 мм рт. ст. Для гипоксемии характерны также нарушения гемодинамики, выражающиеся в тахикардии и умеренной артериальной гипотонии. При понижении РаО2 в артериальной крови до 55 мм рт. ст. наблюдаются нарушения памяти на происходящие события, а при снижении РаО2 до 30 мм рт. ст. пациент теряет сознание. Хроническая гипоксемия проявляется легочной гипертензией.
Проявлениями гиперкапнии служат тахикардия, нарушения сна (бессонница ночью и сонливость днем), тошнота, головные боли. Быстрое нарастание в артериальной крови парциального давления углекислоты (РаСО2) может привести к состоянию гиперкапнической комы, связанной с усилением мозгового кровотока, повышением внутричерепного давления и развитием отека головного мозга. Синдром слабости и утомления дыхательных мышц характеризуется увеличением частоты дыхания (ЧД) и активным вовлечением в процесс дыхания вспомогательной мускулатуры (мышц верхних дыхательных путей, мышц шеи, брюшных мышц).
ЧД более 25 в мин. может служить начальным признаком утомления дыхательной мускулатуры. Урежение ЧД менее 12 в мин. может предвещать остановку дыхания. Крайним вариантом синдрома слабости и утомления дыхательной мускулатуры служит парадоксальное дыхание.
Одышка субъективно ощущается пациентами как нехватка воздуха при чрезмерных дыхательных усилиях. Одышка при дыхательной недостаточности может наблюдаться как при физическом напряжении, так и в спокойном состоянии. В поздних стадиях хронической дыхательной недостаточности с присоединением явлений сердечной недостаточности у пациентов могут появляться отеки.
Осложнения
Дыхательная недостаточность является неотложным, угрожающим для здоровья и жизни состоянием. При неоказании своевременного реанимационного пособия острая дыхательная недостаточность может привести к гибели пациента. Длительное течение и прогрессирование хронической дыхательной недостаточности приводит к развитию правожелудочковой сердечной недостаточности в результате дефицита снабжения сердечной мышцы кислородом и ее постоянных перегрузок. Альвеолярная гипоксия и неадекватная вентиляция легких при дыхательной недостаточности вызывает развитие легочной гипертензии. Гипертрофия правого желудочка и дальнейшее снижение его сократительной функции ведут к развитию легочного сердца, проявляющегося в застое кровообращения в сосудах большого круга.
Диагностика
На начальном диагностическом этапе тщательно собирается анамнез жизни и сопутствующих заболеваний с целью выявления возможных причин развития дыхательной недостаточности. При осмотре пациента обращается внимание на наличие цианоза кожных покровов, подсчитывается частота дыхательных движений, оценивается задействованность в дыхании вспомогательных групп мышц.
В дальнейшем проводятся функциональные пробы для исследования функции внешнего дыхания (спирометрия, пикфлоуметрия), позволяющая провести оценку вентиляционной способности легких. При этом измеряется жизненная емкость легких, минутный объем дыхания, скорость движения воздуха по различным отделам дыхательных путей при форсированном дыхании и т. д.
Обязательным диагностическим тестом при диагностике дыхательной недостаточности является лабораторный анализ газового состава крови, позволяющий определить степень насыщения артериальной крови кислородом и углекислым газом (PаО2 и PаСО2) и кислотно-щелочное состояние (КОС крови). При проведении рентгенографии легких выявляются поражения грудной клетки и паренхимы легких, сосудов, бронхов.
Лечение дыхательной недостаточности
Лечение пациентов с дыхательной недостаточностью предусматривает:
При выраженных признаках гипоксии в первую очередь проводится оксигенотерапия (кислородная терапия). Кислородные ингаляции подаются в концентрациях, обеспечивающих поддержание PаО2 = 55— 60 мм рт. ст., при тщательном мониторинге рН и PаСО2 крови, состояния пациента. При самостоятельном дыхании пациента кислород подается масочно или через носовой катетер, при коматозном состоянии проводится интубация и поддерживающая искусственная вентиляция легких.
Наряду с оксигнотерапией проводятся мероприятия, направленные на улучшение дренажной функции бронхов: назначаются антибактериальные препараты, бронхолитики, муколитики, массаж грудной клетки, ультразвуковые ингаляции, лечебная физкультура, проводится активная аспирация секрета бронхов через эндобронхоскоп. При дыхательной недостаточности, осложненной легочным сердцем, назначаются диуретики. Дальнейшее лечение дыхательной недостаточности направлено на устранение вызвавших ее причин.
Прогноз и профилактика
Дыхательная недостаточность является грозным осложнением многих заболеваний и нередко приводит к летальному исходу. При хронических обструктивных заболеваниях легких дыхательная недостаточность развивается у 30% пациентов.Прогностически неблагоприятно проявление дыхательной недостаточности у пациентов с прогрессирующими нейромышечными заболеваниями (БАС, миотония и др.). Без соответствующей терапии летальный исход может наступить в течение одного года.
При всех прочих патологиях, приводящих к развитию дыхательной недостаточности, прогноз разный, однако невозможно отрицать, что ДН является фактором, сокращающим продолжительность жизни пациентов. Предупреждение развития дыхательной недостаточности предусматривает исключение патогенетических и этиологических факторов риска.
Виды дыхательной недостаточности у пациентов. Что нужно знать врачу паллиативной помощи
Время чтения: 4 мин.
Любая одышка, вызванная заболеванием, считается признаком дыхательной недостаточности. Но одышка в состоянии покоя или при минимальной нагрузке вне обострения заболевания — это один из критериев того, что человек нуждается в паллиативной помощи.
Дыхательная недостаточность
Дыхательная недостаточность — не всегда показатель заболеваний легких: она может возникать из-за проблем с сердцем, нейромышечных заболеваний. Любой врач паллиативной помощи может встретить в своей практике такого пациента.
В паллиативе чаще встречается хроническая дыхательная недостаточность. Виды недостаточности различают по:
Локализация поражения
Центральная дыхательная недостаточность возникает из-за повреждений на уровне дыхательного центра в стволе головного мозга. В паллиативной помощи она возникает чаще всего из-за:
Как определить, что у пациента центральная дыхательная недостаточность?
Тогда зачем знать вид дыхательной недостаточности, если паллиативному пациенту в тяжелом состоянии может помочь только симптоматическая терапия? В первую очередь, чтобы более аргументированно и уверенно донести до родственников причину ухудшения состояния их близкого и объяснить объем помощи.
Нейромышечная дыхательная недостаточность возникает, когда пути, связывающие дыхательный центр с межреберными мышцами и диафрагмой (мотонейроны шейного и грудного отделов), прерываются. Нейромышечная дыхательная недостаточность — это осложнение таких заболеваний, как спинальные мышечные атрофии (СМА), миодистрофия Дюшенна, боковой амиотрофический склероз (БАС), миастения и миопатии. Этот вид недостаточности прогрессирует и необратим.
Был случай, когда супруг пациентки с БАС по ее просьбе не надевал маску и не подключал аппарат НИВЛ. Он объяснял это так: «Мы так тренируемся дышать сами, не всю же жизнь на аппарате сидеть».
Конечно, это решение самой пациентки, но у них не было даже понимания того, что аппарат необходим из-за необратимости недостаточности. Важно объяснить это пациенту и его родным.
Торако-диафрагмальная дыхательная недостаточность возникает при колабировании альвеол и ограничении их расправления из-за сдавления легких извне (опухолью, напряженным асцитом, парезом кишечника).
Бронхо-легочная дыхательная недостаточность бывает обструктивной, рестриктивной и перфузионной.
Обструктивная недостаточность возникает из-за:
— сужения просвета из-за утолщения стенок бронхов (воспалительный, аллергический, бактериальный отек);
— наличия на покрове бронхов вязкой слизи при увеличении ее секреции бокаловидными клетками бронхиального эпителия, слизисто-гнойной мокроты, крови;
— сужения вследствие рубцовой деформации бронха;
— развития эндобронхиальной опухоли;
— сдавления бронхов извне, в том числе опухолью, замещающей паренхиму легких, распространения лимфангита на межальвеолярные перегородки;
Однажды мне позвонил врач выездной службы, который был на вызове по причине внезапно возникшей дыхательной недостаточности у пациента с трахеостомой.
Родственники пациента рассказали, что внезапно появилась сильная одышка. Частота дыхательных движений была 24/мин, при этом аускультативно справа дыхание не проводилось.
Врач отметил, что трахеостомическая трубка проходима, однако вдох пациентом осуществляется с трудом. Гемодинамика была стабильной, поэтому версия с тромбоэмболией легочной артерии была неочевидной.
На мой вопрос о сухости языка и кожи врач ответил утвердительно. У меня сразу возникла мысль об обструкции правого бронха густой мокротой. Конечно, в этом случае пациента необходимо было госпитализировать в многопрофильный стационар, ведь обструкция могла привести к ателектазу правого легкого. Но больному повезло: врач попытался улучшить вентиляцию с помощью мешка Амбу, кусок мокроты выскочил прямо в просвет трубки и был извлечен. Признаки дыхательной недостаточности были купированы.
В данном случае врач заподозрил, что причиной недостаточности могла быть обструкция и немедленно приступил к оказанию помощи.
Рестриктивная недостаточность возникает из-за:
Понимание вида дыхательной недостаточности позволяет выбрать наиболее эффективную терапию. Например, при фиброзе кислородный концентратор на 5 литров скорее всего не поможет из-за нарушения альвеолярно-капиллярной мембраны. Таким пациентам нужен 10-литровый кислородный концентратор.
Дыхательная недостаточность
Дыхательная недостаточность — это состояние, при котором легкие не могут в достаточной степени насыщать кровь кислородом и выводить излишки углекислого газа. Согласно определению Е. Campbell при развитии данного состояния парциальное давление кислорода (РаО2) ниже 60 мм рт. ст. и/или парциальное давление углекислого газа (РаСО2) выше 49 мм рт. ст.
По типам дыхательная недостаточность может быть:
По течению выделяют острую и хроническую формы.
Классификация дыхательной недостаточности по этиологии:
Классификация по тяжести:
Степени дыхательной недостаточности по Б.Е. Вотчала:
Причины возникновения
Симптомы и признаки
На поздних стадиях может присоединиться сердечная недостаточность, в результате чего появляются отеки, нарушается ритм сердца.
Какой врач лечит?
Лечением занимаются пульмонолог и терапевт. В нашей клинике работают специалисты со стажем работы более 10 лет. У нас имеется своя диагностическая база с новейшим оборудованием (КТ, МРТ, УЗИ).
Пациент, не покидая клиники, может сделать диагностику, сдать полный набор анализов, пройти врачей и начать лечение. На всех этапах больной получает полноценную информацию и компетентные консультации узких специалистов.
Методы лечения
Целью терапии является устранение первопричины патологии, восстановление нормальной оксигенации крови и поддержание оптимальной для функционирования вентиляции легких. При выраженной гипоксии обязательно назначается оксигенотерапия.
При самостоятельном дыхании применяют вставление носового катетера или маску. При коматозном состоянии выполняют интубацию, а также подключают пациента к аппарту ИВЛ.
Одновременно с этим, ведется и медикаментозное лечение. Назначаются бронхолитики, антибиотики и муколитики. Также показаны ингаляции, ЛФК и массаж грудной клетки. При осложненной форме дыхательной недостаточности (легочное сердце) назначаются диуретики.
Результаты
Длительное прогрессирование патологии ведет к развитию сердечной недостаточности в результате постоянных перегрузок сердца. Происходит гипертрофия правого желудочка, гипертензия в легочном круге кровообращения.
Развитие хронической формы длится годами, сокращая срок жизни пациента. При длительном постельном режиме у больного может развиться застойная пневмония.
Дыхательная недостаточность неблагоприятна в прогнозе при прогрессирующих нейромышечных патологиях (БАС, миотония и др.). Здесь летальный исход возможен в течение года.
Образ жизни при дыхательной недостаточности
Предупреждение развития дыхательной недостаточности включает:
Респираторный дистресс-синдром
Специалисты ЦМРТ проводят высокоточную диагностику сердечно-сосудистых заболеваний. Прием ведет опытный и квалифицированный врач-кардиолог.
Альтерирующие факторы, прямо или косвенно воздействующие на легочную паренхиму, могут вызвать серьезное осложнение — острый респираторный дистресс-синдром или некардиогенный отек легких. Клинически патология проявляется симптомами острой дыхательной недостаточности. Диагноз подтверждают с помощью компьютерного сканирования легких, лабораторных тестов. Лечение консервативное, подразумевает оказание реанимационной помощи, включая перевод пациента на ИВЛ (искусственную вентиляцию легких). Прогноз серьезный, летальность при тяжелой форме достигает 60%.
Рассказывает специалист ЦМРТ
Дата публикации: 04 Августа 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины острого респираторного дистресс-синдрома
Специалисты выделяют две группы факторов, инициирующих болезнь.
Легочные — оказывающие прямое воздействие на органы дыхания:
Внелегочные — осложнение развивается на фоне:
Главный признак — гипоксемия, которая отражает несостоятельность транспорта кислорода на фоне прямого повреждения бронхиального и альвеолярного эпителия. К структурным и метаболическим изменениям паренхимы органа приводит деструкция капилляров, вызванная какой-либо внелегочной причиной.
Симптомы респираторного дистресс-синдрома
Существуют нетипичные формы патологии, картина которых отличается от классической: стертая, гастралгическая, астматическая, цереброваскулярная, коллаптоидная и др.
Стадии развития респираторного дистресс-синдрома
Респираторный дистресс-синдром у взрослого классифицируют по типу патогенетического фактора и морфологическим изменениям.
Развитие и последствия поражения:
Как диагностировать
Врач анализирует историю развития заболевания, жалобы, проводит физикальное обследование, составляет алгоритм лабораторной и инструментальной диагностики.
Необходима оценка газового состава и кислотно-основного состояния артериальной крови, органов грудной клетки с помощью компьютерного сканирования.
Острый респираторный дистресс-синдром у взрослых на КТ легких подтверждают:
К какому врачу обратиться
Как лечить респираторный дистресс-синдром
Терапевтический подход индивидуален, зависит от причины возникновения, длительности, тяжести заболевания. Первоначально важно устранить патологию, приведшую к шоковому легкому.
Лечение синдрома подразумевает:
Последствия
Профилактика
Для предотвращения развития патологии следует избегать стрессовых факторов, ведущих к острой дыхательной недостаточности. Необходимо своевременное обращение за медицинской помощью при заболеваниях бронхолегочного тракта и отказ от самолечения.
Лечение последствий респираторного дистресс-синдрома в клиниках ЦМРТ
В клиниках ЦМРТ пациент, выписанный из стационара после перенесенного дыхательного дистресс-синдрома, может пройти реабилитационный курс лечения.
В программу включены:
Источники
Диагностика и интенсивная терапия острого респираторного дистресс-синдрома Клинические рекомендации Общероссийской общественной организации «Федерация анестезиологов и реаниматологов», 2020 г. Анестезиология и реаниматология. 2020, №2, с. 5-39