Что такое респираторно синцитиальная инфекция
Публикации в СМИ
Инфекция респираторно-синцитиальная
Респираторно-синцитиальная инфекция — острое заболевание, вызываемое РСВ, проявляющееся преимущественным поражением нижних дыхательных путей у новорождённых и детей раннего возраста с развитием бронхита, бронхиолита и/или пневмонии.
Этиология. Возбудитель — РСВ рода Pneumovirus семейства Paramyxoviridae.
Эпидемиология. РСВ-инфекция высоко контагиозна (заболевают все ранее неболевшие). Естественный резервуар — человек и приматы; пути передачи — воздушно-капельный, реже контактный. Эпидемические подъёмы наблюдают в осенне-зимний период, как правило, регистрируют локальные вспышки в детских учреждениях, особенно среди детей в возрасте 1–2 лет.
Факторы риска • Иммунодефицитные состояния • Контакты с больными детьми • Врождённые состояния (пороки сердца, перенесённый респираторный дистресс-синдром новорождённых) • РСВ-инфекции чаще регистрируют среди городского населения.
Клиническая картина
• Продолжительность инкубационного периода — 3–6 дней.
• Поражение слизистых оболочек носа и глотки с развитием ОРВИ (у взрослых на этой стадии процесс останавливается), затем поражается слизистая оболочка бронхов и бронхиол (бронхит, бронхиолит).
• Признаки острой респираторной инфекции (характерны для взрослых) •• Слабо выраженные симптомы интоксикации — слабость, головная боль, повышение температуры тела чаще до субфебрильных значений •• Сухой кашель •• Умеренно выраженная гиперемия мягкого нёба, нёбных дужек, иногда — задней стенки глотки •• Возможны ринит, средний отит.
• Симптомы бронхиолита, пневмонии •• Кашель — сухой, навязчивый, спастического характера •• Экспираторная одышка с ЧДД 50 в минуту и более •• Физикальные данные: коробочный оттенок перкуторного звука, удлинённый выдох с сухими и разнокалиберными влажными хрипами •• Прогрессирующая дыхательная недостаточность •• Рентгенологически — признаки повышения воздушности лёгочной ткани.
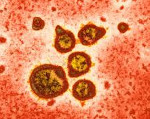
Лабораторные исследования • Анализ крови: незначительный лейкоцитоз • Специфические АТ в сыворотке (обязательно нарастание титра) • Экспресс-диагностика: определение Аг вируса в носовом отделяемом и клетках слизистой оболочки (специфичность и чувствительность метода — 75–95%) • Выделение РСВ затруднено; однако вирус растёт на некоторых клеточных культурах человека и обезьян (например, Hep-2, HeLa). Важное проявление цитопатических свойств вируса — формирование синцития и гигантских клеток in vitro.
Рентгенологическое исследование органов грудной клетки: усиление лёгочного рисунка, при пневмониях — сегментарная или долевая инфильтрация, возможен плевральный выпот при реактивном плеврите.
Дифференциальная диагностика • Другие ОРВИ • Аллергический ринит • Синуситы • Ларинготрахеобронхит • Бронхиальная астма • Бронхиты, бронхиолиты, пневмонии другой этиологии.
ЛЕЧЕНИЕ
Тактика ведения • Амбулаторно: постельный режим, назначение бронхолитиков • При тяжёлом течении у новорождённых и детей младшего возраста — госпитализация, определение газового состава артериальной крови; при нарушениях газообмена дают кислород; назначают бронхолитики (каждые 4 ч); в качестве специфического средства можно назначить рибавирин; при бактериальных суперинфекциях применяют антибиотики • Необходимо избегать избыточного употребления жидкости (может усилить лёгочную инфильтрацию).
Препараты выбора • Рибавирин — 10 мг/кг в виде аэрозоля непрерывно в течение 12 ч 3–5 дней • Бронхолитики — сальбутамол через небулайзер каждые 4 ч • Новорождённым и младенцам с высокой степенью риска развития инфекции можно назначить РСВ-иммуноглобулин.
Течение и прогноз • Продолжительность лихорадочного периода — 4–6 дней • При поражении нижних дыхательных путей и отсутствии осложнений выздоровление наступает обычно в течение 2 нед.
Профилактика • Пациента следует изолировать во избежание распространения инфекции • Необходимо проводить частую влажную уборку в помещении • Следует избегать контактов с заражёнными • Обязательно частое мытьё рук (включая медицинский персонал) для предупреждения контактного распространения.
МКБ-10 • J12.1 Пневмония, вызванная респираторным синцитиальным вирусом • J20.5 Острый бронхит, вызванный респираторным синцитиальным вирусом • J21.0 Острый бронхиолит, вызванный респираторным синцитиальным вирусом.
Код вставки на сайт
Инфекция респираторно-синцитиальная
Респираторно-синцитиальная инфекция — острое заболевание, вызываемое РСВ, проявляющееся преимущественным поражением нижних дыхательных путей у новорождённых и детей раннего возраста с развитием бронхита, бронхиолита и/или пневмонии.
Этиология. Возбудитель — РСВ рода Pneumovirus семейства Paramyxoviridae.
Эпидемиология. РСВ-инфекция высоко контагиозна (заболевают все ранее неболевшие). Естественный резервуар — человек и приматы; пути передачи — воздушно-капельный, реже контактный. Эпидемические подъёмы наблюдают в осенне-зимний период, как правило, регистрируют локальные вспышки в детских учреждениях, особенно среди детей в возрасте 1–2 лет.
Факторы риска • Иммунодефицитные состояния • Контакты с больными детьми • Врождённые состояния (пороки сердца, перенесённый респираторный дистресс-синдром новорождённых) • РСВ-инфекции чаще регистрируют среди городского населения.
Клиническая картина
• Продолжительность инкубационного периода — 3–6 дней.
• Поражение слизистых оболочек носа и глотки с развитием ОРВИ (у взрослых на этой стадии процесс останавливается), затем поражается слизистая оболочка бронхов и бронхиол (бронхит, бронхиолит).
• Признаки острой респираторной инфекции (характерны для взрослых) •• Слабо выраженные симптомы интоксикации — слабость, головная боль, повышение температуры тела чаще до субфебрильных значений •• Сухой кашель •• Умеренно выраженная гиперемия мягкого нёба, нёбных дужек, иногда — задней стенки глотки •• Возможны ринит, средний отит.
• Симптомы бронхиолита, пневмонии •• Кашель — сухой, навязчивый, спастического характера •• Экспираторная одышка с ЧДД 50 в минуту и более •• Физикальные данные: коробочный оттенок перкуторного звука, удлинённый выдох с сухими и разнокалиберными влажными хрипами •• Прогрессирующая дыхательная недостаточность •• Рентгенологически — признаки повышения воздушности лёгочной ткани.
Лабораторные исследования • Анализ крови: незначительный лейкоцитоз • Специфические АТ в сыворотке (обязательно нарастание титра) • Экспресс-диагностика: определение Аг вируса в носовом отделяемом и клетках слизистой оболочки (специфичность и чувствительность метода — 75–95%) • Выделение РСВ затруднено; однако вирус растёт на некоторых клеточных культурах человека и обезьян (например, Hep-2, HeLa). Важное проявление цитопатических свойств вируса — формирование синцития и гигантских клеток in vitro.
Рентгенологическое исследование органов грудной клетки: усиление лёгочного рисунка, при пневмониях — сегментарная или долевая инфильтрация, возможен плевральный выпот при реактивном плеврите.
Дифференциальная диагностика • Другие ОРВИ • Аллергический ринит • Синуситы • Ларинготрахеобронхит • Бронхиальная астма • Бронхиты, бронхиолиты, пневмонии другой этиологии.
ЛЕЧЕНИЕ
Тактика ведения • Амбулаторно: постельный режим, назначение бронхолитиков • При тяжёлом течении у новорождённых и детей младшего возраста — госпитализация, определение газового состава артериальной крови; при нарушениях газообмена дают кислород; назначают бронхолитики (каждые 4 ч); в качестве специфического средства можно назначить рибавирин; при бактериальных суперинфекциях применяют антибиотики • Необходимо избегать избыточного употребления жидкости (может усилить лёгочную инфильтрацию).
Препараты выбора • Рибавирин — 10 мг/кг в виде аэрозоля непрерывно в течение 12 ч 3–5 дней • Бронхолитики — сальбутамол через небулайзер каждые 4 ч • Новорождённым и младенцам с высокой степенью риска развития инфекции можно назначить РСВ-иммуноглобулин.
Течение и прогноз • Продолжительность лихорадочного периода — 4–6 дней • При поражении нижних дыхательных путей и отсутствии осложнений выздоровление наступает обычно в течение 2 нед.
Профилактика • Пациента следует изолировать во избежание распространения инфекции • Необходимо проводить частую влажную уборку в помещении • Следует избегать контактов с заражёнными • Обязательно частое мытьё рук (включая медицинский персонал) для предупреждения контактного распространения.
МКБ-10 • J12.1 Пневмония, вызванная респираторным синцитиальным вирусом • J20.5 Острый бронхит, вызванный респираторным синцитиальным вирусом • J21.0 Острый бронхиолит, вызванный респираторным синцитиальным вирусом.
Управление Роспотребнадзора по Республике Марий Эл
Управление Роспотребнадзора по Республике Марий Эл
Эпидемиологический надзор
Пополняем багаж знаний об ОРВИ. Респираторно-синцитиальная инфекция
Пополняем багаж знаний об ОРВИ. Респираторно-синцитиальная инфекция
Респираторно-синцитиальная инфекция – заболевание, явно не находящееся «на слуху». Зато оно является одной из самых частых предпосылок к возникновению воспаления легких: до четверти случаев РС-инфекции осложняется пневмонией.
Респираторно-синцитиальная инфекция – острое инфекционное заболевание, характеризующееся преимущественным поражением нижних отделов дыхательных путей и проявляющееся слабовыраженной интоксикацией и катаральным синдромом.
Возбудителями РС-инфекции являются РНК-содержащие вирусы, относящиеся к семейству Paramyxoviridae, роду Pneumovirus. Они неустойчивы в окружающей среде: при температуре 37ºС инактивируются в течение 7 часов, а при 55ºС погибают мгновенно. Однако хорошо переносят низкие температуры, а в капельках слизи сохраняются от 20 минут до 6 часов. Для РС-вирусов характерны быстрое распространение в коллективах и высокая контагиозность (заразность).
Источник инфекции – человек (больной или вирусоноситель). Пострадавший наиболее заразен на 3-6 сутки от начала заболевания. Кроме того, выделение вируса возможно до 2-3 недель.
РС-инфекция передается воздушно-капельным путем. Возможен и контактный путь передачи (через инфицированные предметы), но он встречается крайне редко.
Наибольшей восприимчивостью обладают дети первых двух лет жизни, но часто страдают и взрослые. РС-инфекция распространена повсеместно, регистрируется круглый год с подъемом заболеваемости в зимне-весенний сезон.
Инкубационный период составляет в среднем 3-6 дней. У взрослых болезнь обычно протекает в виде легкого респираторного заболевания с признаками слабовыраженной интоксикации. Пациенты жалуются на вялость и умеренную головную боль. Температура тела часто субфебрильная (в пределах 37-37,5ºС), но иногда поднимается до 38ºС. Катаральные изменения проявляются в виде ринита (воспаления слизистой оболочки носа), умеренной гиперемии (покраснения) мягкого неба, реже – задней стенки глотки.
Отличительным признаком РС-инфекции является сухой, изнурительный, приступообразный кашель, продолжающийся до 3 недель. У больных могут быть одышка, чувство тяжести в грудной клетке, цианоз (посинение) губ. В 25% случаев заболевание приводит к пневмонии.
Наиболее тяжелые формы болезни свойственны детям младшего возраста. Заболевание у них протекает с высокой лихорадкой, сильной головной болью, рвотой. Поражаются нижние отделы респираторного тракта, о чем свидетельствуют постоянный кашель, одышка, астматический синдром. Развивается острый бронхит, основным симптомом которого является сухой, быстро переходящий во влажный, кашель. В первые дни заболевания у детей возможен жидкий или кашицеобразный стул.
Большинству больных назначается лечение в домашних условиях. Помимо приема лекарственных средств, выписываемых лечащим врачом, скорейшему выздоровлению способствуют полноценное питание и соблюдение постельного режима. При выполнении всех рекомендаций медиков прогноз заболевания благоприятный.
В тяжелых случаях болезни показана госпитализация.
Специфические меры профилактики респираторно-синцитиальной инфекции не разработаны. Неспецифическая профилактика сводится к выполнению типичных мероприятий, направленных на предупреждение любой острой респираторной вирусной инфекции: закаливанию, правильному питанию, ведению здорового образа жизни, укреплению иммунитета и т.д.
Управление Роспотребнадзора по Республике Марий Эл
Управление Роспотребнадзора по Республике Марий Эл
Что такое респираторно-синцитиальная инфекция
Что такое респираторно-синцитиальная инфекция
Респираторно-синцитиальная инфекция – острое инфекционное заболевание, характеризующееся преимущественным поражением нижних отделов дыхательных путей и проявляющееся слабовыраженной интоксикацией и катаральным синдромом.
Возбудителями РС—инфекции являются РНК—содержащие вирусы, относящиеся к семейству Paramyxoviridae, роду Pneumovirus. Источник инфекции – человек (больной или вирусоноситель). Больной наиболее заразен на 3—6 сутки от начала заболевания. Кроме того, выделение вируса возможно до 2—3 недель.
РС—инфекция передается воздушно—капельным путем. Возможен и контактный путь передачи (через инфицированные предметы), но он встречается крайне редко.
Наиболее тяжелые формы болезни свойственны детям младшего возраста. Заболевание у них может протекать с высокой лихорадкой, сильной головной болью, рвотой, страдают нижние отделы респираторного тракта, о чем свидетельствуют постоянный кашель, одышка, астматический синдром.
Клинические проявления разнообразны и зависят от возраста, состояния иммунной системы человека перед началом заболевания. Отличительным признаком РС-инфекции является сухой, изнурительный, приступообразный кашель.
Специфических мер профилактики респираторно-синцитиальной инфекции на сегодняшний день нет.
Неспецифическая профилактика сводится к выполнению типичных мероприятий, направленных на предупреждение любой острой респираторной вирусной инфекции. Рекомендуется избегать близких контактов с людьми, имеющими признаки респираторного заболевания. Для того чтобы предупредить заболевание, необходимо укреплять и закалять организм, соблюдать режим труда и отдыха, больше находиться на свежем воздухе. Отправляясь на прогулку, одеваться по погоде и не переохлаждаться.
Укреплению организма способствует рациональное и сбалансированное питание. Рекомендуется включать в рацион продукты, содержащие витамины А, С, цинк и кальций, которых много в цитрусовых, сладком перце, молочных и кисломолочных продуктах, твердых сырах, отварной рыбе, говядине, овощах, сухофруктах.
Необходимо чаще проводить проветривание и влажную уборку с использованием дезинфицирующих средств в помещениях. Соблюдение личной гигиены играет немаловажную роль в предупреждении заболевания респираторными вирусными инфекциями.
При первых признаках заболевания необходимо обратиться за медицинской помощью. Не подвергайте себя риску, берегите здоровье!
Респираторно-синцитиальная вирусная инфекция
РСВ первоначально был выделен от шимпанзе (1956) и назывался «вирусом насморка обезьян», позднее его выделили от людей и доказали его патогенность.
РСВ принадлежит к семейству Paramyxoviridae, объединяющем вирусы трех родов, каждый из которых включает вирусы, патогенные для человека. РСВ инфекция передается исключительно воздушно-капельным путем. Источником инфекции являются больные и редко — вирусоносители. Больные, по разным данным, выделяют вирус в течение 5—14 дней.
Длительность выделения РСВ больными зависит от уровня поражения респираторного тракта. Так, пациенты с поражением нижних дыхательных путей выделяли вирус более длительно, чем дети, у которых инфекция была ограничена верхними дыхательными путями.
Восприимчивость различных возрастных групп неодинакова, наибольшая — у детей от 3 месяцев до 2 лет. РСВ инфекция обладает высокой контагиозностью (свойство инфекционного агента передаваться от больных людей или животных здоровым, вызывая заболевание). При заносе РСВ в детский коллектив практически переболевают все дети, поэтому РСВ инфекция представляет постоянную угрозу для детских учреждений, где находятся дети в возрасте от периода новорожденности до 3 лет.
Клинические проявления РСВИ разнообразны и зависят от возраста, исходного состояния пациента перед началом заболевания. Инкубационный период длится не менее 3-х дней, чаще 4—5 дней. Начинается заболевание остро или подостро. Заболевание может протекать в виде ринита, ринофарингита, ларингита, бронхита, бронхиолита, пневмонии, отита. Возможно сочетание синдромов. Предполагают, что РСВ служит причиной 15% обострений хронического бронхита.
Исследования по созданию эффективной вакцины против РСВИ активно проводятся. Лечение ограничено поддерживающей терапией.
Для окончательной постановки диагноза РСВИ используются лабораторные методы диагностики. В ФБУЗ «Центр гигиены и эпидемиологии в Тульской области» диагностика РСВИ проводится методом полимеразной цепной реакции (ПЦР) и методом флуоресцирующих антител. На базе нашей лаборатории с начала 2018 года обследовано на группу вирусов, возбудителей ОРВИ, 517 проб от больных, в 6% лабораторно подтверждается респираторно-синцитиальная вирусная инфекция.
Респираторно-синцитиальная инфекция
Респираторно-синцитиальная инфекция – заболевание вирусной этиологии, характеризующееся воспалением нижних отделов дыхательных путей, умеренным катаральным и интоксикационным синдромом. Клинические проявления респираторно-синцитиальной инфекции включают субфебрильную температуру, познабливание, слабость, упорный сухой, приступообразный кашель, экспираторную одышку. Диагноз респираторно-синцитиальной инфекции подтверждается путем выделения вируса из смывов носоглотки и серологической диагностики. Лечение, как правило, амбулаторное, препаратами интерферона, отхаркивающими и муколитическими средствами.
Общие сведения
Респираторно-синцитиальная инфекция (РС-инфекция) – ОРВИ, протекающая с преимущественным поражением нижних дыхательных путей в виде бронхита, бронхиолита и интерстициальной пневмонии. Название заболевания отражает место размножения вируса в организме (респираторный тракт) и цитопатогенные эффекты, вызываемые в культуре клеток образование обширных синцитиальных полей (слияния клеток). В структуре различных ОРВИ на долю респираторно-синцитиальной инфекции приходится 15-20% всех случаев. Наиболее уязвимы перед лицом инфекции дети первого года жизни и раннего возраста. В связи с этим особое внимание респираторно-синцитиальной инфекции уделяется со стороны педиатрии.
Причины респираторно-синцитиальной инфекции
Респираторно-синцитиальный вирус принадлежит к роду Pneumovirus, семейству Paramyxoviridae. Вирионы имеют округлую или нитевидную форму, диаметр 120-200 нм, липопротеидную оболочку. Отличительной особенностью РС-вируса служит отсутствие в оболочке гемагглютинина и нейраминидазы. Во внешней среде вирус быстро инактивируется при нагревании и использовании дезинфицирующих средств, однако хорошо переносит низкие температуры и может до нескольких часов сохраняться в капельках слизи.
Респираторно-синцитиальная инфекция относится к вирусным болезням с воздушно-капельным путем передачи. Вирус способны распространять как больные люди, так и его носители. Для респираторно-синцитиальной инфекции характерны семейные и коллективные вспышки; регистрируются случаи внутрибольничной инфекции, особенно в педиатрических стационарах. Распространенность инфекции повсеместная и круглогодичная с вспышками заболеваемости в зимне-весеннее время. Наибольшая восприимчивость к респираторно-синцитиальной инфекции отмечается среди недоношенных, детей в возрасте от 4-5 месяцев до 3-х лет. Как правило, в раннем возрасте большая часть детей переболевает респираторно-синцитиальной инфекцией. Ввиду нестойкости приобретенного иммунитета нередки повторные случаи возникновения РС-инфекции, которая на фоне остаточного иммунитета протекает в более стертой форме. Однако при полном исчезновении из организма специфических секреторных антител (IgA) вновь может развиться манифестная форма респираторно-синцитиальной инфекции.
Патогенез РС-инфекции сходен с механизмом развития гриппа и парагриппа и связан с тропностью вирусов к эпителию дыхательных путей. Входными воротами служит респираторный тракт; первичное размножение вируса происходит в цитоплазме эпителиальных клеток носоглотки, однако патологический процесс может быстро распространяться на мелкие бронхи и бронхиолы. При этом происходит гиперплазия пораженных клеток, образование псевдогигантских клеток и симпластов. Клеточные изменения сопровождаются явлениями гиперсекреции, сужением просвета бронхиол и их закупоркой густой слизью, лейкоцитами, лимфоцитами и слущенным эпителием. Это приводит к нарушению дренажной функции бронхов, образованию мелкоочаговых ателектазов, эмфиземы легочной ткани, нарушению газообмена. Дальнейшее развитие респираторно-синцитиальной инфекции определяется степенью дыхательной недостаточности и присоединением бактериальной флоры.
Симптомы респираторно-синцитиальной инфекции
В зависимости от преимущественной заинтересованности тех или иных отделов респираторного тракта, РС-инфекция может протекать в форме назофарингита, бронхита, бронхиолита или пневмонии. Обычно первые симптомы респираторно-синцитиальной инфекции появляются спустя 3-7 дней после заражения. Развитие заболевания постепенное: в первые дни беспокоят субфебрилитет, познабливание, умеренная головная боль, скудные серозно-слизистые выделения из носа. В некоторых случаях появляются признаки конъюнктивита, инъекция сосудов склер. Характерным симптомом респираторно-синцитиальной инфекции служит упорный сухой кашель.
Наиболее тяжело респираторно-синцитиальная инфекция протекает у детей первого года жизни. При этом отмечается высокая лихорадка, возбуждение, судорожный синдром, постоянный кашель, рвота, кашицеобразный или жидкий стул. Летальные исходы регистрируются в 0,5% случаев.
Диагностика и лечение респираторно-синцитиальной инфекции
Основанием для предполагаемого диагноза «респираторно-синцитиальная инфекция» может служить характерная клиническая картина, напряженная эпидемиологическая ситуация и массовая вспышка заболевания, особенно среди детей. На рентгенограмме легких выявляется понижение прозрачности легочных полей, усиление и тяжистость бронхососудистого рисунка, мелкоочаговые воспалительные тени, участки ателектазов и эмфиземы. Специфическое лабораторное подтверждение респираторно-синцитиальной инфекции осуществляется с помощью выделения РС-вируса из носоглотки на культуре ткани и определения нарастания титра антител в парных сыворотках (РН, РСК и РНГА). При проведении дифференциальной диагностики исключаются грипп, парагрипп, риновирусная инфекция, аденовирусная инфекция, легионеллез, орнитоз, коклюш, микоплазменная, хламидийная и бактериальная пневмония.
Лечение легких и среднетяжелых случаев респираторно-синцитиальной инфекции проводится амбулаторно; детям первого года жизни и пациентам с осложненным течением заболевания необходима госпитализация. В остром периоде показаны постельный режим, полноценная щадящая диета, кислородотерапия, щелочные ингаляции. Назначаются препараты противовирусного действия (акридонуксусная кислота, умифеновир, кагоцел), отхаркивающие средства и бронхолитики, при наличии обструктивного синдрома – глюкокортикоиды. При развитии бактериальных осложнений назначаются антибиотики.
Прогноз и профилактика респираторно-синцитиальной инфекции
В большинстве случаев прогноз благоприятный; в госпитализации нуждаются около 2% пациентов. Летальные исходы возможны среди недоношенных и новорожденных, детей с врожденными пороками сердца, легких, иммунодефицитом. Перенесенный в раннем детстве бронхиолит, связанный с респираторно-синцитиальной инфекцией, является фактором риска развития бронхиальной астмы у детей в будущем.
Профилактические мероприятия направлены на предупреждение внутрибольничных и коллективных вспышек респираторно-синцитиальной инфекции путем изоляции больных, дезинфекции и частого проветривания помещений. Вакцина против респираторно-синцитиальной инфекции находится на стадии разработки; в качестве меры специфической иммунопрофилактики может применяться иммуноглобулин против РС-вируса.