Что такое ретинопатия сетчатки глаза
Ретинопатия сетчатки глаза
| Полное диагностическое обследование зрительной системы с консультацией врача-офтальмолога | 3 500.00 (взрослые) |
| Лазерное лечение диабетической ретинопатии (1 сеанс) | 11 000.00 (взрослые) |
Ссылка на прайс
Первичная ретинопатия — процесс, который первично поражает сетчатку глаза. Часто данное заболевание возникает в следствии сильных стрессов и эмоционального напряжения.
Причиной развития вторичной ретинопатии является наличие иного заболевания в организме. Способствовать ее развитию могут: сахарный диабет, гипертония, заболевания крови и травмы глаз.
Симптомы ретинопатии сетчатки глаза
Опасностью ретинопатии является то, что долгое время больной может не замечать никаких симптомов и заболевание может быть выявлено только при диагностике. В случае, если заболевание развивается длительное время, в зрительной системе развивается патологический процесс, который в запущенном состоянии может быть необратим.
При ретинопатии могут проявляться следующие ее признаки:
Диагностика
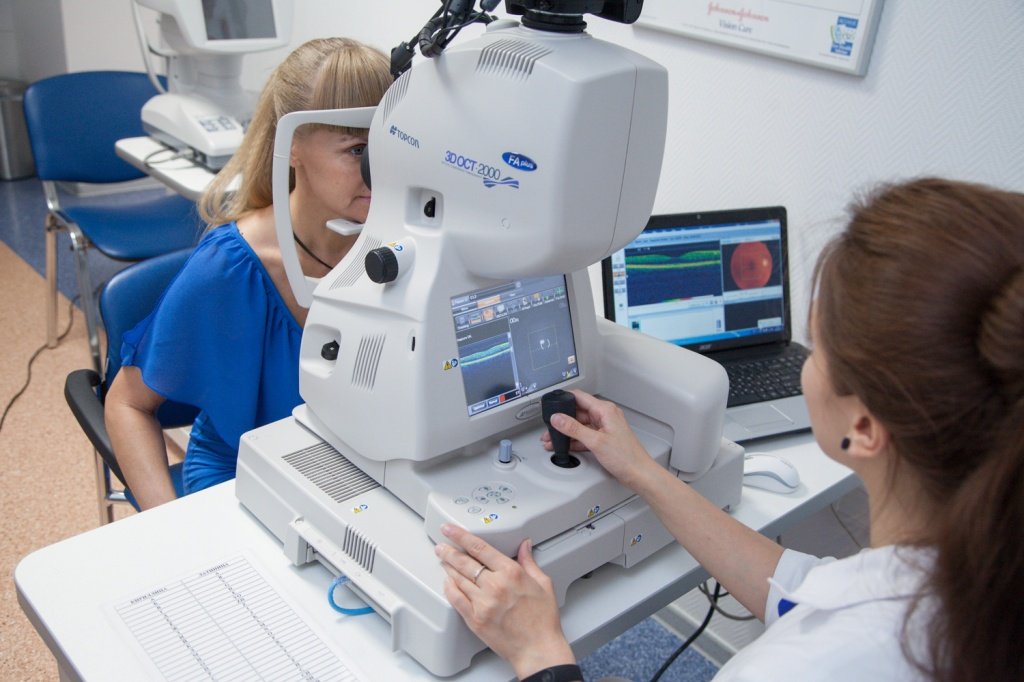
При обнаружении у себя одного или нескольких симптомов необходимо незамедлительно пройти полную диагностику зрительной системы. Основным методом диагностики этой патологии является осмотр глазного дна при расширенном зрачке. В ходе этого обследования сетчатка осматривается под микроскопом, что позволяет обнаружить патологии сосудов, определить состояние желтого пятна.
Также применяются методы : ОСТ сетчатки, которое позволяет оценить состояние сетчатки и другие обследования.
В «Клинике микрохирургии «Глаз» имени академика С.Н.Федорова» вы можете пройти полную диагностику зрительной системы, которая включает все необходимые исследования и позволяет получить полную картину состояния здоровья ваших глаз и сетчатки в частности.
Лечение
Ретинопатия в зависимости от вида и стадии может быть подвержена 3 видам лечения:
Консервативное лечение. Основной задачей при лечении вторичной ретинопатии является терапия заболевания, которое стало причиной развития данной патологии сетчатки. В связи с этим в период лечения необходимо наблюдаться не только у офтальмолога, но и у терапевта и эндокринолога.
При выявлении ретинопатии пациентам назначают лекарственные средства, снижающих уровень сахара в крови, нормализации артериального давления, противовоспалительных препаратов при лечения травматической ретинопатии.
Лазерное лечение. Для профилактики возможных осложнений ретинопатии таких как, например, как отслойка сетчатки, производят лазерную коагуляцию, которая укрепляет ее и не дает ей отслаиваться.
Смотрите интервью Кислицына Василия Владимировича о диабетической ретинопатии:
Подробнее о лазеркоагуляции Вы можете прочесть по ссылке.
При лечении хирургическим методом, применяют витрэктомию. Подробнее об этом методе вы можете прочесть по ссылке.
В «Клинике микрохирургии «Глаз» имени академика С.Н.Федорова» вам окажут профессиональную помощь при ретинопатии. Состояние ваших глаз будет обследовано на оборудовании последнего поколения специалистами высшего класса, при необходимости операции, вам не придется ожидать его в очереди, вам будет оказана своевременная квалифицированная помощь. Все операции проводятся амбулаторно в режиме «одного дня», в постоперационном периоде пациент регулярно наблюдается у своего лечащего офтальмолога, который контролирует процесс восстановления.
Фоновая ретинопатия и ретинальные сосудистые изменения
Автор:
Фоновой ретинопатией называют заболевание глаз, при котором возникает поражение сосудов сетчатой оболочки, что вызывает ее дисфункцию вследствие нарушения кровоснабжения. В запущенных случаях возникшие процессы приводят к дистрофии сетчатки, патологическому изменению глазного нерва и слепоте.
Причиной возникновения фоновых ретинопатий становятся определенные заболевания и состояния, вызывающие серьезные изменения в организме. Особенно часто, патология возникает при: артериальной гипертензии, диабете, токсикозе беременных и почечной недостаточности.
Гипертоническая ретинопатия
Для гипертонической ретинопатии характерны спазмы артериол глазного дна, что провоцирует эластофиброз и гиалиноз стенок данных сосудов. Выраженность признаков ретинопатии обусловлена степенью тяжести и продолжительностью артериальной гипертензии.
В своем развитии, данный вид фоновых ретинопатий проходит четыре стадии:
Диагностические мероприятия при гипертонической ретинопатии, включают: осмотр офтальмолога и кардиолога; проведение офтальмоскопии и флюоресцентной ангиографии. В процессе осмотра глазного дна выявляются изменения размеров сосудов сетчатки, их облитерация, смещение вен более глубоко в слои сетчатки, давление уплотнившейся артерии на область перекреста сосудов (т.н. синдром Салюса-Гунна).
Для лечения гипертонической ретинопатии применяют лазерную коагуляцию сетчатки и оксигенобаротерапию. Обязательна терапия основного заболевания – артериальной гипертензии, с назначением определенных препаратов и антикоагулянтов, проведение витаминотерапии.
Среди осложнений запущенных стадий гипертонической ретинопатии выделяют гемофтальм и закупорку вен сетчатки тромбами. Поэтому прогноз данной фоновой ретинопатии весьма серьезный: возможно тотальное снижение зрения, иногда до полной слепоты. Возникновение гипертонической ретинопатии у беременных, часто является основанием для внепланового прерывания беременности по медицинским показаниям.
Атеросклеротическая ретинопатия
Главной причиной данной патологии становится системный атеросклероз сосудов. Фазы изменений в сетчатой оболочке сходны с гипертонической фоновой ретинопатией. Отличительной особенностью можно назвать последнюю стадию заболевания, когда формируются капиллярные кровоизлияния, откладываются кристаллы застывшего экссудата по ходу сосудов, наблюдается бледность поверхности диска зрительного нерва.
В качестве методов диагностики заболевания выбирают офтальмоскопию (прямую и непрямую), ангиографию.
Лечение атеросклеротической ретинопатии сводится к терапии основного заболевания и включает назначение мочегонных, сосудорасширяющих, антисклеротических средств, ангиопротекторов, витаминов и пр.
При наступлении стадии нейроретинопатии, в программу лечения должны быть включены сеансы электрофореза протеолитических ферментов. Особо часто встречающимися осложнениями патологии, становятся закупорки артерии сетчатки, а также атрофия зрительного нерва.
Видео нашего врача по теме
Диабетическая ретинопатия
Заболевание может развиться на фоне любого из типов сахарного диабета. Однако, возникает оно далеко не у каждого заболевшего. Факторами риска развития диабетической ретинопатии, как правило, становятся:
Клиническое течение данной фоновой ретинопатии принято разделять на три стадии:
Среди проявлений диабетической ретинопатии на ранних стадиях, можно выделить стойкое падение остроты зрения, образование легкой пелены или плавающих беловатых пятен перед глазами. Постепенно, возникает затруднение с работой на близком расстоянии. На поздних стадиях происходит окончательная потеря зрения.
Методы диагностики заболевания включают офтальмоскопию с расширенным зрачком. При осмотре глазного дна выявляются специфические изменения сетчатки. Функции сетчатки определяются посредством периметрии, геморрагии и уплотнения выявляются при помощи ультразвуковой диагностики. Оценку электрического потенциала тканей проводят с помощью электроретинографии. Для полноты информации, назначают МРТ и ретинальную ангиографию.
Среди дополнительных исследований, врач может рекомендовать выполнение биомикроскопии и диафаноскопии глаз.
Лечение данного вида фоновой ретинопатии должно назначаться офтальмологом и диабетологом, либо эндокринологом. Пациенту необходимо тщательно контролировать уровень сахара крови, принимать определенные противодиабетические препараты.
Улучшения состояния сетчатки добиваются применением витаминов, ангиопротекторов, препаратов для активации микроциркуляции крови и пр. При отслойке сетчатой оболочки проводят экстренную лазерную коагуляцию.
Возможными осложнениями диабетической ретинопатии, становятся: гемофтальм, катаракта, рубцы и помутнения в стекловидном теле, отслойка сетчатки. При гемофтальме и рубцах стекловидного тела, нередко назначают операцию витрэктомии.
Фоновая ретинопатия при болезнях крови
К заболеваниям крови, сопровождающимся ретинопатией, можно отнести полицитемию, миеломную болезнь, анемии, лейкозы и пр. При этом, ретинопатия отличается определенной спецификой клинической картины. К примеру, если патология возникла на фоне полицитемии, осмотр глазного дна выявляет особую яркость окраса вен (насыщенный красный цвет), а глазное дно при этом имеет цианотичный оттенок. Отмечаются признаки тромбоза сосудов, а также отека диска зрительного нерва.
В случае анемии, глазное дно отличается бледностью, сосуды патологически расширены. Ретинопатия протекает с частыми кровоизлияниями (гемофтальмом) под сетчатку или в стекловидное тело. Нередко состояние сетчатки осложняется отслойкой «влажного» типа.
Когда ретинопатия возникла на фоне лейкоза, наблюдается высокая извитость сосудов, отечность сетчатки и диска зрительного нерва, мелкие геморрогии, скопление экссудата под тканью сетчатки.
Миеломная болезнь, как и макроглобулинемия Вальденстрема могут сопровождаться расширением сосудов сетчатки (вен и артерий) вследствие сгущения крови, закупоркой вен, появлением микроаневризм и кровоизлияний под сетчатку.
Лечение фоновых ретинопатий при заболеваниях крови заключается в компенсации злокачественного процесса основной патологии и проведении процедуры лазерной коагуляции сетчатки. Прогноз исхода заболевания, как правило, неблагоприятный.
Травматическая ретинопатия
При травме, ретинопатия обусловлена продолжительным сдавливанием грудной клетки, что приводит к спазму артериол, вызывающему гипоксию сетчатки с выходом внутрь отечного транссудата.
Сразу после травмы обнаруживаются признаки геморрагий, а также органических повреждений сетчатки. Зачастую состояние осложняется атрофией зрительного нерва. Последствиями травматической ретинопатии («берлиновское помутнение») обычно становятся субхориоидальные кровоизлияния, отечность нижних слоев сетчатки, вытекание жидкости в пространство между ней и сосудистой сеткой.
В качестве лечения применяют экстренное устранение явлений гипоксии, назначают витаминотерапию и гипербарическую оксигенацию.
Ретинопатия недоношенных
Патология отмечается у недоношенных младенцев и обусловлена недоразвитием сетчатой оболочки. Для завершения формирования органа, новорожденные нуждаются в зрительном покое и обеспечении местного тканевого дыхания без участия кислорода (гликолиз). Однако, с целью активации обмена веществ и завершения развития других органов такие дети нуждаются в дополнительной оксигенации, проведение которой угнетает в сетчатке процессы гликолиза.
Как правило, ретинопатия недоношенных выявляется у детей, рождение которых происходит до 31 недели беременности и вес не достигает 1,5 кг. Однако, в некоторых случаях, патология может возникать и у младенцев, перенесших переливание крови или кислородную терапию из-за преждевременных родов.
В этой связи, всех детей, относящихся к группе риска через месяц после родов проверяет врач-офтальмолог. Его консультация обязательна и в последующем каждые 2 недели, вплоть до полного формирования глазных структур. Эти меры необходимы для профилактики возникновения поздних осложнений данного вида фоновой ретинопатии — амблиопии, косоглазия, отслойки сетчатки, первичной глаукомы, и пр.
В большинстве случаев, ретинопатия недоношенных исчезает самопроизвольно без медикаментозного лечения, поэтому зачастую специалист просто выбирает выжидательную тактику. В редких случаях врач может назначить процедуру лазерной коагуляции или криоретинопексии, крайне редко — операцию удаления стекловидного тела или склеропломбирование.
Профилактика фоновых ретинопатий
Для предотвращения развития фоновых ретинопатий у взрослых требуется динамическое наблюдение и регулярное обследования пациентов, входящих в группу риска (больных гипертонией, диабетом, атеросклерозом и пр.).
С целью предупреждения ретинопатии недоношенных, беременным с угрозой преждевременных родов, показано нахождение в стационаре, что сделает возможным оказание ранней помощи новорожденному. Дети с ретинопатией новорожденных должны наблюдаться у офтальмолога вплоть до восемнадцатилетнего возраста, даже при благоприятном ее разрешении в младенчестве.
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Наши врачи, которые решат Ваши проблемы со зрением:
Главный врач клиники, офтальмолог высшей категории, офтальмохирург. Хирургическое лечение катаракты, глаукомы и других заболеваний глаз.
Рефракционный хирург, специалист по лазерной коррекции зрения (ЛАСИК, Фемто-ЛАСИК) при близорукости, дальнозоркости и астигматизме.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону в Москве 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись ФОРМОЙ ОНЛАЙН ЗАПИСИ.
Лечение диабетической ретинопатии
Диабетическая ретинопатия — неспецифическое сосудистое осложнение сахарного диабета, поражающее сетчатку глаза.
Сахарный диабет
Заболеваемость сахарным диабетом растет. Врачи связывают это с факторами, распространенными в крупных городах: неблагоприятная окружающая среда, избыточный вес, нерациональное питание, ограниченная физическая активность, «сидячий» образ жизни, стрессы, хроническая усталость.>
По расчетам специалистов, количество людей с сахарным диабетом к 2025 году может достигнуть 300 миллионов человек, а это около 5% населения земного шара
В норме клетки поджелудочной железы (бета-клетки) вырабатывают инсулин — гормон, регулирующий уровень глюкозы в крови. При сахарном диабете из-за недостаточной выработки инсулина уровень глюкозы повышается и нарушается обмен веществ
Недостаток инсулина приводит к увеличению невостребованного сахара в крови. В свою очередь, излишний сахар ведет к нарушению обмена жиров и накоплению в крови холестерина, образованию бляшек на стенках сосудов. Просвет сосудов постепенно сужается, это нарушает кровоснабжение прилежащих тканей. >
Диабетическая ретинопатия обычно развивается через 5-10 лет после заболевания сахарным диабетом. При сахарном диабете I типа (инсулинозависимом) диабетическая ретинопатия протекает бурно, достаточно быстро возникает пролиферативная диабетическая ретинопатия. При II типе сахарного диабета (инсулинозависимом) изменения в основном происходят в центральной зоне сетчатки. Возникает диабетическая макулопатия, часто кистозная, что приводит к снижению остроты центрального зрения.
Причины возникновения сахарного диабета:
Помимо постоянного ощущения слабости и усталости, быстрой утомляемости, головокружения и других симптомов, при диабете значительно повышается риск развития катаракты и глаукомы, а также поражение сетчатки. Одним из таких проявлений сахарного диабета и является диабетическая ретинопатия.
Почти в половине случаев диабетическая ретинопатия не диагностируется и обнаруживается только после развившихся осложнений. На сегодняшний день, согласно данным Всероссийской Организации Здравоохранения (ВОЗ), среди пациентов, страдающих сахарным диабетом I типа (срок заболевания 15-20 лет), диабетическая ретинопатия есть у 80-99% пациентов.
Основные симптомы диабетической ретинопатии
Формы диабетической ретинопатии
Фоновая ретинопатия сетчатки
Фоновая ретинопатия сетчатки характеризуется патологическими изменениями происходящими в сетчатке глаза. Вследствие нарушения в области капиллярных сосудов сетчатки происходят небольшие кровоизлияния, отложения продуктов обмена веществ, а также отеки сетчатки. Эта форма заболевания поражает, прежде всего, пожилых «диабетиков» и в перспективе ведет к вялотекущему ухудшению зрения.
Препролиферативная ретинопатия
При этой степени развития заболевания вены сетчатки расширены, извиты и проницаемы. Кровоизлияний в глазном дне возникает больше, они становятся более обширными. Имеется большое количество различных экссудатов, жидкостей, которые выделяются в тканях из мелких кровеносных сосудов.
Пролиферативная ретинопатия
Пролиферативная форма диабетической ретинопатии развивается из фоновой ретинопатии из-за дефицита кислорода в сетчатке. Эта форма заболевания характеризуется образованием новых сосудов, которые прорастают из сетчатки в стекловидное тело и провоцируют в нем кровоизлияния.
Переход из одной формы ретинопатии в другую может произойти в течение нескольких месяцев. Развитие заболевания приводит к последующему отслоению сетчатки. В нашей стране эта форма диабетической ретинопатии является наиболее частой причиной слепоты у трудоспособного населения.
Чем диабетическая ретинопатия опасна для глаз?
Диабетическая ретинопатия находится на втором месте по распространенности среди самых частых причин слепоты.
При сахарном диабете зрение начинать ухудшаться только спустя несколько лет, когда диабетическая ретинопатия переходит из фоновой формы в препролиферативную или пролиферативную.
Причины ухудшения зрении при диабетической ретинопатии:
Причины диабетической ретинопатии
Также среди основных причин высокие показатели сахара в крови и артериальная гипертензия. Если контролировать эти факторы, можно значительно снизить риск развития заболевания.
Мнение эксперта
Плюхова Ольга Александровна
Зав. отделением лазерной терапии, врач-офтальмохирург высшей категории, кандидат медицинских наук
Часто при наличии первой и второй стадий заболевания человек не замечает проявлений болезни. Признаки патологии начинают доставлять дискомфорт уже на третьей (пролиферативной) стадии ретинопатии. Это сопровождается ухудшением сумеречного зрения, размытостью контуров, искажением очертаний предметов. Пациентам с диабетом I Или II типов минимум раз в полгода необходимо проходить диагностику у офтальмолога.
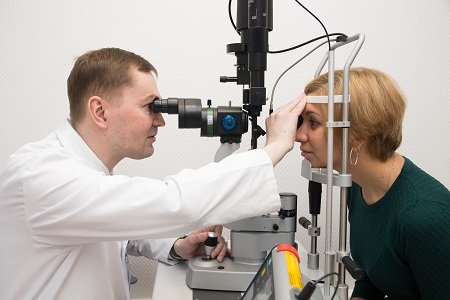
Диагностика диабетической ретинопатии
Чтобы подтвердить или опровергнуть диагноз «диабетическая ретинопатия», необходимо пройти обследование зрительной системы. В офтальмологической клинике «Эксимер» диагностика проводится при помощи комплекса современного компьютеризированного оборудования и позволяет составить полную картину о зрении пациента. Обследование пациентов с диабетической ретинопатией помимо стандартных исследований включает в себя:
Важно помнить, что люди, у которых диагностирован сахарный диабет, должны как минимум раз в полгода посещать врача-офтальмолога и проходить диагностику зрения. Это необходимо для того, чтобы врач мог вовремя диагностировать развитие глазных осложнений и начать лечение, как можно скорее!
Лечение диабетической ретинопатия
При диабетической ретинопатии выбор метода лечения во многом зависит от стадии заболевания. В настоящее время наиболее эффективным и надежным методом предупреждения прогрессирования диабетической ретинопатии является лазерокоагуляция сетчатки.
Хирургическое вмешательство
Лазерная коагуляция сетчатки выполняется в режиме «одного дня», которая не требует от пациента пребывания в стационаре. Местная анестезия, используемая в ходе процедуры, исключает болезненные ощущения. Цель и методика проводимого лазерного лечения предусматривает коагуляцию («прижигание») наиболее несостоятельных «протекающих» сосудов сетчатки и, возможно, создание временных путей оттока скопившейся внутрисетчаточной жидкости.
При запущенной диабетической ретинопатии (в пролиферативной стадии) может быть применена витрэктомия, частичное или полное удаление стекловидного тела. В ходе операции его заменяют специальной газовой смесью, благодаря которой создается давление на сетчатку и появляется возможность держать ее в нормальном положении, плотно прилегающей к сосудистой оболочке глаза, – проводится так называемая тампонада. Удаленное стекловидное тело также могут заменить силиконовым маслом или водой с фтором. После этого офтальмохирург проводит лазерную коагуляцию сетчатки.
Медикаментозное лечение
На начальной стадии развития заболевания пациенту могут быть назначены ангиопротекторы — препараты, укрепляющие стенки сосудов. Помимо них в терапию входят витамины B, Р, Е, А, а также прием аскорбиновой кислоты и антиоксидантов.
В процессе лечения пациенту необходимо регулярно измерять уровень сахара в крови, чтобы не допустить длительной гипергликемии.
Ретинопатия сетчатки у недоношенных детей
Обобщающий термин «ретинопатия» означает патологическое состояние функциональной ткани сетчатки, развившееся под действием тех или иных причин. Практически все формы и виды ретинопатии вторичны, т.е. обусловлены недостатком снабжения сетчатки кровью, а следовательно, питательными веществами и кислородом. В свою очередь, причиной развития ретинальной ишемии чаще всего выступает поражение ее сосудистой оболочки вследствие более общего заболевания (атеросклероз, сахарный диабет и др.). Такой первичный этиопатогенетический фактор служит основанием общепринятой классификации: выделяют, например, диабетическую ретинопатию, гипертоническую, травматическую и т.д.
Отдельно рассматривается особая форма ретинопатии, обусловленная не износом или болезнями взрослого организма, а, наоборот, недоразвитием сосудистой системы глаза. Речь идет о ретинопатии недоношенных (РН).
В современной офтальмологии эта патология относится к тяжелым и представляет собой острую и болезненную проблему: далеко не достаточно изучены все механизмы и закономерности РН, нет единого эффективного подхода к терапии (многое по-прежнему зависит больше от естественного хода событий, чем от усилий врачей), но, в то же время, РН остается одной из основных причин ранней детской слепоты.
Механизмы развития
Известно, что формирование питающей сетчатку сосудистой оболочки начинается на 4 месяце вынашивания и продолжается вплоть до родов. Таким образом, рождение глубоко недоношенного ребенка автоматически означает несформированную систему кровоснабжения сетчатки. Однако если ранее, например, 7-месячный новорожденный с выраженным дефицитом массы тела был практически обречен, то с середины ХХ века развитие неонатологии резко повысило процент выживаемости. Вместе с тем, офтальмологи отметили «эпидемию ретинопатий» у выхоженных детей (первое описание патологии появилось в 40-е годы).
Было установлено, что основной причиной стали взаимоисключающие потребности несформированного организма: с одной стороны, для нормального доразвития васкулярной (кровоснабжающей) системы сетчатки она должна питаться посредством гликолиза, то есть бескислородного расщепления сахаров. Но с другой – стратегия жизнеобеспечения и выхаживания недоношенных детей однозначно требует интенсивной оксигенации в инкубаторе, которая подавляет процессы гликолиза. В результате на 3-6 неделе жизни (но не позднее 10-ой) в сетчатке могут начаться тяжелые, в некоторых случаях необратимые органические изменения, чреватые глубокой недостаточностью или утратой зрительных функций.
Факторы риска
Как видно из вышесказанного, главным фактором риска РН выступает сама по себе недоношенность (роды на 26-28 нед). Кроме того, вероятность развития ретинопатии повышают:
Симптоматика и диагностика
После преждевременных родов офтальмологическое обследование ребенка является строго обязательным и должно проводится не позднее 1-2 недели жизни. В дальнейшем осмотры производятся еженедельно; если есть основания подозревать начало РН, глазное дно изучается тщательно с применением мидриатиков (капли, расширяющие зрачок). В диагностических целях применяется офтальмоскопия, электроретинография, УЗИ и др. методы по необходимости. Критериями диагностики служат локализация, характер, стадия, динамика поражения, наличие/отсутствие неоваскуляризации (т.е. разрастания новообразованной сосудистой системы с проникновением ее в окружающие глазные ткани). Так, выделяют 3 зоны распространения ретинопатии вокруг диска зрительного нерва, и 5 стадий поражения:
Динамика ретинопатии новорожденных малопредсказуема: до 80% случаев заканчиваются спонтанным восстановлением структур глазного дна (иногда без резидуальных последствий). При неблагоприятном варианте развития, получившем название «плюс-болезнь», патология прогрессирует и проявляется нарастающей ригидностью (нечувствительностью к свету, неподвижностью) зрачка, помутнением стекловидного тела, выраженной неоваскуляризацией, обширными кровоизлияниями и рубцеванием, причем темпы усугубления значительно варьируют: например, между 1 и 4 стадиями может пройти несколько недель или всего несколько дней.
Лечение
Ретинопатия недоношенных в 1-2 стадии обычно вмешательства не требует: шансы на самопроизвольный регресс патологии статистически высоки. 3 стадия считается пороговой и создает показания для интенсивных мер, – консервативных и/или офтальмохирургических. В зависимости от клинической картины и динамики, назначаются препараты ангиопротективного и антиоксидантного действия, витаминные комплексы (напр., капли Эмоксипин), кортикостероидные гормоны. Для устранения неоваскулярной сосудистой сетки, а также для предотвращения отслоения сетчатки применяют фото- и лазерную коагуляцию, криоретинопексию (однако в отношении отслоения эти методы зачастую дают лишь временный эффект; процент терапевтического успеха составляет 80-85%).
Операции при ретинопатии
Наиболее распространенным офтальмохирургическим выбором в тяжелых случаях являются те или иные варианты витреоретинальной операции (на стекловидном теле и сетчатке), однако в некоторых ситуациях, – например, при тракционном отслоении, когда сетчатка буквально отрывается новообразованными стяжками и сращениями, – даже такое радикальное вмешательство оказывается неэффективным. В целом, 4-5 стадии ретинопатии новорожденных результируют, как правило, необратимой слепотой.
Напряженные исследования проблемы РН, учитывая ее остроту и актуальность, продолжаются во всем мире. С одной стороны, публикуются данные о тенденции к учащению случаев РН и утяжелению форм ее протекания. С другой, периодически появляются сообщения о «революционных прорывах» в данной области – например, австралийские офтальмологи для остановки развития РН предлагают использовать инфракрасный свет, подчеркивая эффективность и сравнительную дешевизну (что немаловажно) такой методики. Все эти сведения, однако, нуждаются в дополнительной проверке и масштабных клинических испытаниях.
Главным же выводом для родителей на сегодняшний день является то, что любые преждевременные роды создают угрозу зрительной системе ребенка (к возможным осложнениям и последствиям РН относятся не только отслоение сетчатки, но и миопия, амблиопия и другие тяжелые аномалии), и чем больше «опережение сроков», тем выше риск самого неблагоприятного развития ситуации – вплоть до утраты зрения. Учитывая, что счет иногда идет буквально на дни, за огромным количеством прочих проблем недоношенности ни в коем случае нельзя пренебрегать необходимостью тщательного офтальмологического обследования и контроля. При малейших признаках развития ретинопатии решения и меры должны приниматься рационально, аргументированно, взвешенно, но без лишних колебаний и промедлений.