Что такое ретромолярная область
Новости
Компания Oneway Biomed провела
международный конгресс по базальной имплантации в российской столице спорта и отдыха – в гороед Сочи.
Керамические виниры: эстетика высшего класса!
3КОММЕНТАРИЙ
К СТАТЬЕ
Когда-то наши предки делали из керамики посуду, а сегодня из нее можно изготовить тончайшие пластинки, способные превратить нашу улыбку в настоящее произведение искусства. Речь идет о керамических винирах, с помощью которых можно придать зубам идеальную форму, эстетичный светлый оттенок и естественную прозрачную структуру.
На протяжении 20 лет компания «Колгейт-Палмолив» во всем мире проводит детскую образовательную стоматологическую программу «Ослепительная улыбка на всю жизнь». С 1991 года в ней приняли участие более 650 миллионов детей, говорящих на 30 различных языках и живущих в 80 странах мира.
Применение фторидов является на сегодняшний день одним из немногих научно обоснованных и доказанных методов эффективной кариеспрофилактики. Расширение наших знаний и понимания механизмов защитного действия фторидов во многом изменило отношение к различным методам фторпрофилактики.
Имплантация: мифы и реальность.МИФ ПЕРВЫЙ.
Поставить имплантат не больнее, чем лечить кариес. Современные анестетики дают отличное обезболивание, а при отсутствии противопоказаний и при желании пациента имплантация может быть выполнена в присутствии анестезиологов.
Обоснование Аатоматопографических границ полного съёмного протеза нижней челюсти
ОБОСНОВАНИЕ АНАТОМО-ФИЗИОЛОГИЧЕСКОЕ ГРАНИЦ ПОЛНОГО СЪЕМНОГО ПРОТЕЗА НА НИЖНЮЮ ЧЕЛЮСТЬ
Анатомо-физиологические особенности беззубой нижней челюсти значительно отличаются от таковых верхней челюсти. Условия для изготовления протеза на нижнюю челюсть, как известно, менее благоприятны.
Передний отдел подъязычного пространства расположен между языком и язычной поверхностью переднего участка альвеолярной части и находится между клыком одной стороны и клыком другой.
На месте перехода слизистой оболочки альвеолярного гребня на дно полости рта наблюдается возвышение слизистой оболочки в виде валика. Между последним и основанием альвеолярной части образуется слизистая сумка. Она может способствовать созданию клапана в этом участке.
Между подъязычными складками и альвеолярным отростком находится подъязычный желобок протяженностью от уздечки языка до вторых премоляров. Соответственно подъязычному желобку в оттиске должен быть сформирован так называемый подъязычный валик.
Таким образом, в переднем участке отделе подъязычного пространства имеется две складки слизистой оболочки, которые способствуют образованию замыкающего клапана и присасыванию протеза независимо от того, имеется ли герметичный клапан в других участках границы протезного ложа или нет.
Длина уздечки колеблется от 1 до 2 см. Выраженность и место ее прикрепления к альвеолярному краю различны и зависят в большинстве случаев от степени его атрофии. Высокое прикрепление уздечки языка препятствует созданию замыкающего клапана, что приводит к сбрасыванию протеза, а при движениях языка уздечка травмируется краем протеза.
Резко выраженная подбородочная ость мешает образованию замыкающего капана в этой области. Слизистая оболочка здесь может повреждаться краем протеза. Возникает необходимость в изоляции ости, но перекрыть ее базисом протеза не представляется возможным. При нарастании атрофических процессов подбородочная ость увеличивается (подбородочный торус), что значительно осложняет протезирование.
Дно полости рта связано непосредственно с языком, и во время его движения изменяется величина переднего подъязычного пространства. При выдвижении языка вперед переднее подъязычное пространство превращается в узкую щель, дно полости рта поднимается. Резкие движения языка могут привести к его травме или сбрасыванию протеза. При боковых движениях языка на одноименной стороне происходит углубление переднего отдела подъязычного пространства и уменьшение его в сагиттальном направлении: на противоположной стороне ткани дна полости рта поднимаются. Таким образом, ширина переднего отдела подъязычного пространства зависит от степени атрофии альвеолярной части, выраженности подъязычных слюнных желез и положения языка.
Расширение базиса протеза в переднем подъязычном пространстве можно вести в сагиттальном направлении по ходу мышечных волокон.
Боковой отдел подъязычного пространства является продолжением переднего. Оральный скат альвеолярной части переднего участка чаще покрыт плотной слизистой оболочкой. Непосредственно под слизистой оболочкой дна полости рта в переднем участке бокового отдела подъязычного пространства мышцы отсутствуют.
При резкой атрофии альвеолярного отростка внутренняя косая линия находится на уровне его вершины, что затрудняет получение замыкающего клапана. Расширить базис протеза в данной области вглубь не представляется возможным, т.к. при глотании происходит выбухание мягких тканей, которые повреждаются протезом или сбрасывают его.
В том случае, если нет гребня альвеолярной части, преддверие полости рта переходит непосредственно в подъязычную область. Базис протеза при уплощается и свободно перемещается в боковом направлении.
Объемные изменения язычного кармана происходят в результате переднего или заднего смещения языка. При высовывании его изо рта вперед до 4-5 см язычный карман уменьшается на такую же величину в сагиттальном направлении. При ретрузионном (заднем) положении языка, что наблюдается при широком открывании рта, язычный карман углубляется, и объем его увеличивается. Если задний край протеза сформирован неправильно, при выдвижении языка вперед он будет повреждать слизистую оболочку язычного кармана. При ретрузионном положении языка нарушается контакт между краем протеза и мягкими тканями, вследствие чего ухудшается фиксация протеза.
С целью определения возможности создания «крыла» протеза в ретроальвеолярную область вводят указательный палец и просят больного коснуться языком щеки с противоположной стороны. Если при таком выдвижении языка палец остается на месте (не выталкивается), то край протеза можно довести до дистальной границы этой зоны. Если же палец выталкивается, то создание «крыла» нецелесообразно: такой протез будет выталкиваться корнем языка.
Если даже на нижней челюсти не удается достичь функциональной присасываемости протеза, то расширение границ все же оправдано, т.к. в результате этого уменьшается давление на единицу площади протезного ложа (слизистая оболочки нижней челюсти гораздо быстрее реагирует на давление, чем верхней).
Дно ретромолярной области покрыто компактной костной пластинкой, толщина которой в среднем равна 8 мм. Исследования показали, что наибольшему силовому воздействию подвергаются концевые отделы съемного протеза. Учитывая эти обстоятельства, а также то, что компактная кость более устойчива к жевательному давлению и возрастной атрофии, желательно, чтобы базис съемного протеза перекрывал нижнечелюстной бугорок и оканчивался у основания крылочелюстной складки.
Следует учитывать, что для достижения фиксации, а особенно стабилизации протезов на челюстях, необходимо учитывать форму и поперечное сечение альвеолярных дуг.
По форме различают квадратные, треугольные и округлые зубные дуги. Наиболее удобны для протезирования квадратные зубные дуги.
Поперечное сечение альвеолярных отростков может быть:
2) V-образным, менее удобным для протезирования;
3) в виде острого конусообразного гребня, который создает неблагоприятные условия для протезирования, т.к. травмируется протезом.
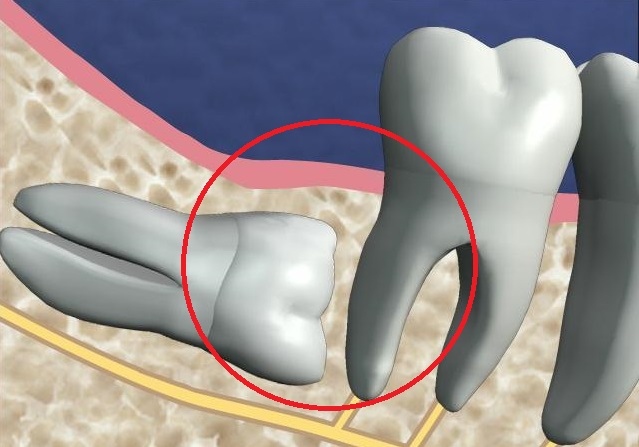
Ретромолярное пространство для зубов мудрости
Ретромолярное пространство – это часть челюсти, не важно – верхней или нижней, расположенная за последним зубом (восьмеркой или зубом мудрости). Для наглядности можно сказать – это «край» челюсти. В идеале это пространство должно быть. Наличие такого свободного пространства позволяет расти зубу мудрости правильно и прорезываться в зубной дуге.
Важно понимать, что отсутствие ретромолярного пространства для роста зубов мудрости не является патологией. Это индивидуальная особенность каждого человека. Но проблемы с прорезыванием восьмерок и поддержанием здоровья зубов чаще всего возникают у тех людей, у которых данное пространство отсутствует. Это связано с несоответствием размеров челюстей и зубов.
Либо, если зубы мудрости выросли, и уже за ними нет места, то в случае установки имплантов, зубы мудрости удаляют, чтобы освободить челюсть для фиксации крайних имплантов.
Какие осложнения бывают при прорезывании зубов мудрости при отсутствии ретромолярного пространства?
Эта складка также может быть травмирована верхним зубом.
Когда в образовавшуюся ранку попадает пища, начинает развиваться инфекция. Если вовремя все это не удалять, не чистить, а вычистить эту область обычной зубной щеткой просто нереально, происходит осложнение – появляется гной.
При таком развитии событий – скученность зубов, возникающая из-за роста зубов мудрости, является не самой серьезной проблемой, и решить её гораздо проще.
А вот воспаление и инфицирование тканей вокруг растущего или непрорезавшегося зуба мудрости чревато развитием серьезных осложнений.
Может ли прорезавшийся зуб мудрости быть с кариесом?
Как показывает врачебная практика, зубы мудрости чаще подвержены возникновению кариозных процессов, а бывает и так, что вырастают уже с кариесом.
С чем это связано?
Причем, чаще всего, именно пациенты сами ленятся и не уделяют достаточного внимания этой зоне. И получается, что жевательные зубы начинают страдать от отсутствия должной гигиены.
Запомните простую жизненную формулу:
Ослабленная эмаль зуба + плохая гигиена = развитие кариеса.
Вот почему так важно чистить жевательные зубы.
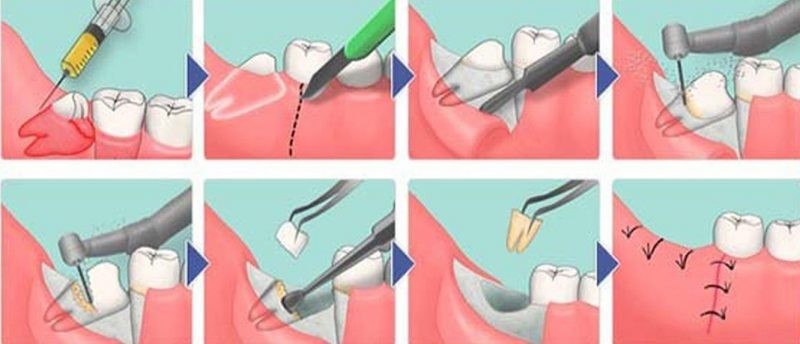
Решение, удалять зубы мудрости, пораженные кариесом или лечить, принимается всегда индивидуально в зависимости от общего состояния здоровья зубов пациента. И решение должно приниматься не пациентом самостоятельно (типа, мысль засела в голове), а доктором-хирургом (терапевтом, эндодонтистом и т.д.) четко по медицинским показаниям.
Одной из причин удаления является невозможность лечения кариозного зуба мудрости, когда доступ к нему затруднен и использование необходимых стоматологических инструментов просто невозможно.
В таком случае проще всего и безопаснее для пациента – удалить больной зуб мудрости.
Вы можете пройти бесплатную диагностику и получить бесплатную консультацию
Врач-ортодонт даст медицинское заключение: вам лучше подходят брекеты, виниры или элайнеры
Использование ретромолярной области нижней челюсти в качестве донорского участка
Забор костной ткани из ретромолярной области нижней челюсти представляет собой привлекательный подход к получению кортикальногубчатых костных блоков для реконструкции альвеолярного отростка с ограниченным объемом костной ткани. Знание местной анатомии, соблюдение надлежащих хирургических методов и разумное использование соответствующего хирургического инструментария имеют первостепенное значение для минимизации оперативных рисков. Целью данной статьи является обзор соответствующих хирургических примечаний, связанных с безопасным забором кортикальногубчатых костных блоков из ретромолярной области с использованием техники с использованием трепана.
Дефицит объема костной ткани альвеолярного отростка, варьирующийся по степени тяжести и протяженности, часто связан с потерей зубов, заболеваниями пародонта, травматическими повреждениями и врожденными нарушениями. Для восстановления дефектов альвеолярного отростка были предложены различные методы и материалы для костной пластики. Хотя аллогенные и ксеногенные костные трансплантаты, а также аллопластические материалы были рекомендованы для восстановления дефицита объема альвеолярного отростка, аутогенная кость все еще считается золотым стандартом для трансплантации костной ткани в полости рта и челюстно-лицевом скелете. Она основана на превосходных остеоиндуктивных и остеокондуктивных свойствах аутогенной кости, что приводит к высокой предсказуемости лечения.
Хирургу доступны различные внутриротовые и внеротовые донорские участки для забора аутогенной кости. Определение места забора кости обычно основывается на количестве, геометрии и типе костной ткани, необходимых для реконструкции альвеолярного отростка, а также на заболеваемости, стоимости и удобстве хирургического доступа. Внутриротовые донорские участки предпочтительнее внеротовых из-за удобства хирургического доступа, минимальной резорбции трансплантата, а также из-за снижения заболеваемости и стоимости. Внутриротовые участки забора кости включают область симфиза и боковую часть тела нижней челюсти, ретромолярную область и восходящую часть ветви, а также бугор верхней челюсти и скуловую кость. Некоторые авторы подчеркивали преимущества забора костной ткани из ретромолярной области и восходящей части ветви. Процедура связана с меньшим количеством послеоперационных осложнений, а взятая кость требует короткого периода заживления в дополнение к минимальной послеоперационной резорбции. Однако некоторые важные анатомические структуры подвержены травмам во время забора костной ткани, и соблюдение правильных хирургических рекомендаций имеет решающее значение для избежания хирургических осложнений.
Целью данной статьи является обзор и обсуждение соответствующих хирургических примечаний, связанных с безопасным забором костных блоков из ретромолярной области нижней челюсти с использованием техники длинного трепана.
Хирургические примечания
Доступ ко всем статьям по подписке
Доступ к 1524 статьям
Новые статьи почти каждый день
Без автоматического продления
Подробнее о подписке
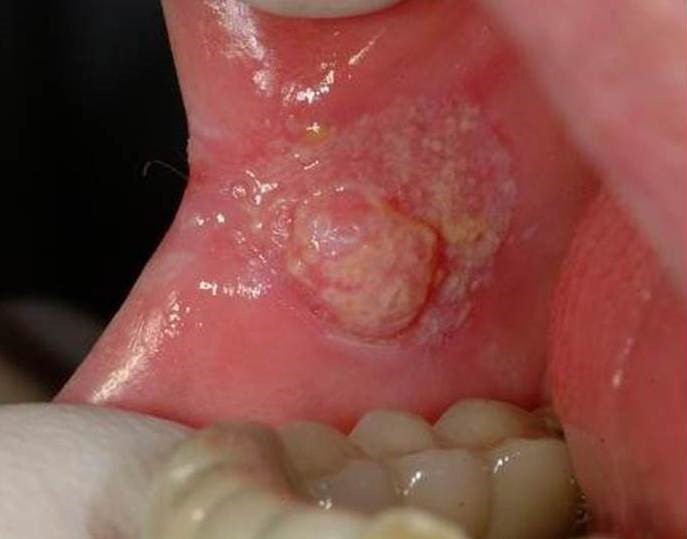
Рак полости рта
Злокачественное новообразование представляет собой длительно незаживающую язву эпителиального слоя слизистой оболочки рта и ретромолярной области.
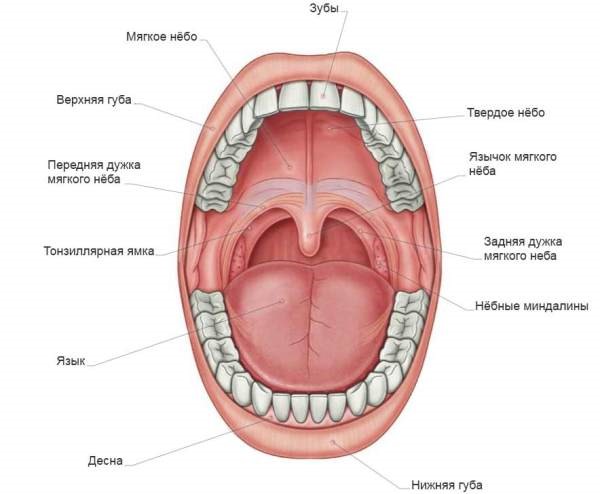
Анатомическое строение
Полость рта – это начальный отдел пищеварительного тракта, в котором пережевывается пища, вырабатывается слюна для переваривания пищи. Он задействован в процессе дыхания, глотания, артикуляции и речи.
В состав ротовой полости входит:
Классификация
Рак полости рта подразделяется на три вида:
Метастазы опухоли появляются быстро. Злокачественные клетки прорастают в подбородочные, подчелюстные, глубокие яремные лимфатические узлы. На этот процесс влияет толщина и глубина опухоли. Так, при углублении новообразования на 4-5 мм метастазы возникают в 98% случаев. На Т1-стадии онкологии метастазирование выявляется в половине случаев, а при достижении Т4-стадии отдаленное распространение раковых клеток наблюдается в 85% случаев.
Классификация TNM
Причины возникновения
Распространенность рака полости рта растет и на сегодняшний день диагностируется у 2% больных среди общего числа заболевших. Начиная с 2009 года, заболеваемость выросла на 25%, при этом в основном выявляется плоскоклеточный рак и только в единичных случаях – аденокарцинома.
Большинство очагов онкологии наблюдается на языке. Чуть меньше злокачественных образований на дне полости рта. Рак мягкого и твердого неба, десен и щек выявляется в 20% случаев. Гораздо реже диагностируется поражение альвеол нижней челюсти – 4%, дужек неба, ретромолярной области и преддверия – 3%.
Исходя из практики, онкологии полости рта больше подвержены мужчины, чем женщины. Это связано с вредными привычками, например, злоупотребление сигаретами или разжевывание тонизирующих смесей усиливает выработку слюны, которая вымывает полезные элементы со слизистой. В группу риска входят больные ВПЧ, пожилые люди, работники вредных производств, больные красным плоским лишаем, люди, у которых систематически травмируется слизистая рта пломбой, протезом, металлическими предметами.
Симптомы
Идентифицировать злокачественную язву от обычного стоматита во рту можно по отеку и припухлости щек, болезненности и постоянному дискомфорту даже в состоянии покоя. Насторожить должно длительное незаживление раны и ее кровоточивость.
По мере развития заболевания признаки усиливаются:
На поздней стадии рака выпадают зубы, стремительно снижается масса тела.
Диагностика
На первичной консультации врач осматривает полость рта, рассматривает язвы, эрозии, повреждения слизистой, а затем берет мазок для исследования. Для подтверждения воспалительного процесса больной направляется на общий и биохимический анализ крови.
Диагноз подтверждается по результатам обследования:
Лечение
Выбор тактики лечения зависит от стадии и распространенности новообразования. При быстром разрастании опухоли методы терапии комбинируются.
Операция
Принцип хирургического вмешательства врач определяет после определения стадии опухоли и ее распространения. Если раковые клетки проникли в надкостницу и окружающие ткани, проводится клиновидная, плоскостная или сагиттальная резекция челюсти. Если при обследовании выявлено прорастание раковых клеток напрямую в кость или дефект замечен уже во время операции, осуществляется сегментарная резекция нижней челюсти. Врач на месте оценивает поражение и определяет толщину иссекаемого слоя.
Следующий этап операции – это частичное или полное иссечение шейных лимфатических узлов для предотвращения метастазов при условии толщины опухоли более 4 мм или расположении очага опухоли в дне полости рта или на языке. Если новообразование расположено на срединной линии, то шейные лимфатические узлы иссекаются с двух сторон. Операция завершается одномоментным замещением поврежденных тканей.
После удаления опухоль отправляется на гистологическое исследование. Оценивается ее размер, толщина, глубина, края. На дальнейшее лечение влияет прорастание клеток за границы капсулы удаленного лимфатического узла, расхождение раковых клеток на соседние органы.
Лучевая терапия
Облучение после операции назначается при диагностировании Т3, Т4, N2, Т3 стадий болезни не позже чем через шесть недель после удаления опухоли. Необходимость в лучевой терапии возрастает при периневральной инвазии в лимфатических сосудах. Суммарная очаговая доза за все сеансы – 60 гр, а разовая очаговая доза за один сеанс – 2 гр. При выявлении метастазов на шее СОД повышается до 66 гр, а при отсутствии риска метастазирования СОД уменьшается до 50 гр.
В качестве основного лечения лучевая терапия используется в суммарной очаговой дозе 60-70 гр. Процедура проводится пять дней в неделю, при этом она комбинируется с химиотерапией. Каждые три недели вводится 100 мг цисплатина.
Химиотерапия
Противоопухолевые препараты назначаются перед хирургическим вмешательством или одновременно с лучевой терапией для уменьшения размера новообразования. Иногда терапия назначается одновременно с операцией.
Лечение предполагает использование схемы 5-фторацила вкупе с цисплатином или иные средства – карбоплатин, метотрексат, блеомицин. Они вызывают ряд побочных явлений, например, рвоту или тошноту, выпадение волос, снижение аппетита, повышение кровоточивости. Симптомы исчезают после прохождения курса лечения, но после приема цисплатина иногда фиксируется стойкое нарушение слуха.
Прогноз рака полости рта зависит от стадии, на которой выявлена болезнь. Если лечение начато на нулевой стадии, то болезнь купируется. Стоит отметить, что курение провоцирует рецидив или перерождение опухоли, поэтому может потребоваться повторная операция или облучение. Оперирование на первой стадии повышает выживаемость до 80-85%, а комбинация лучевой терапии с операцией на второй стадии на 60-80%. Уже на последующих стадиях развития рака выживаемость не более 50%, при этом применяются все три метода лечения одновременно.
Диспансерное наблюдение
Поскольку опухоль может рецидивировать и дать метастазы, после пройденного курса лечения больной встает на учет в онкодиспансер. Первый год следует посещать врача каждый месяц, второй год профилактический осмотр проводится каждые 4-6 месяцев, а далее раз в год или при каких-либо недомоганиях. Осмотр предполагает прохождение обследования – УЗИ и контрастное МРТ мягких тканей шеи, ПЭТ, остеосцинтиграфию. Обязательна консультация отоларинголога, стоматолога и онколога. Доктор может сократить срок диспансеризации при высоком риске рецидива.
Список литературы по теме:
Опухоли слизистой оболочки полости рта
Предопухолевые заболевания
Развитию рака слизистой оболочки полости рта в 20-50% случаев предшествуют различные предопухолевые заболевания. Чаще всего предрак развивается на слизистой оболочке языка (50-70%) и щеки (11-20%). К процессам с высокой частотой озлокачествления (облигатный предрак) относят болезнь Боуэна. Факультативные предраки представлены веррукозной лейкоплакией, папилломатозом, кератоакантомой, эрозивно-язвенной и гиперкератотической формами красной волчанки и красного плоского лишая, постлучевым стоматитом.
Болезнь Боуэна возникает чаще у мужчин в возрасте 40-70 лет, в основном в области мягкого неба, язычка, на языке. Клинически характеризуется, как правило, появлением единичного очага поражения в виде ограниченного, медленно увеличивающегося пятнисто-узелкового поражения застойно-красного цвета размером более 1 см в диаметре. Поверхность его может быть эрозирована и покрыта мелкими сосочковыми разрастаниями. Диагноз заболевания должен быть подтвержден морфологически.
Веррукозная лейкоплакия отличается от плоской формы лейкоплакии большей степенью ороговения. Пораженнный участок слизистой оболочки выступает над окружающими тканями, окраска его серовато-белая, отмечается небольшое уплотнение при пальпации. Веррукозная лейкоплакия имеет бляшечную и бородавчатую клинические разновидности. Наибольшей вероятностью малигнизации обладает бородавчатая разновидность. При этой форме на фоне плоской лейкоплакии возникают плотновато-бугристые бородавчатые разрастания, которые образуются преимущественно на слизистой оболочке щеки, ближе к углам рта.
Папилломатоз характеризуется появлением на слизистой оболочке сосочковых разрастаний. При усиленном развитии лейкокератоза поверхность папилломатозных разрастаний приобретает белесоватую окраску. В очаге поражения слизистой оболочки часто развивается воспаление. Возможно поверхностное изъязвление образования.
Лечение локализованных форм предраковых заболеваний слизистой оболочки полости рта хирургическое — иссечение, крио-и лазеродеструкция, электроиссечение. Лечение хронических язв на слизистой оболочке полости рта включает устранение травмирующих факторов и консервативную терапию. При отсутствии положительного эффекта в течение 2-3 нед проводят цитологическое исследование отпечатков или эксцизионную биопсию.
Рак слизистой оболочки полости рта
В группу опухолей слизистой оболочки полости рта включаются злокачественные новообразования слизистой оболочки языка (исключая корень языка), дна полости рта, щек, твердого и мягкого неба, альвеолярного отростка нижней и верхней челюсти.
В структуре заболеваемости рак слизистой оболочки полости рта составляет 1,5% общего числа злокачественных новообразований. Наиболее высокие показатели отмечаются в южной и юго-восточной Азии, во Франции и некоторых странах Южной Америки. Заболеваемость злокачественными новообразованиями полости рта в России (1997) составляет 2,7 на 100000 населения. У мужчин рак слизистой оболочки полости рта развивается в 4-5 раз чаще, чем у женщин. Большинство больных — лица 5-7-го десятилетия жизни. Основным фактором, способствующим возникновению рака слизистой оболочки полости рта, является курение, при котором риск развития заболевания увеличивается в 2,5 раза. При сочетании курения и употребления крепких спиртных напитков риск увеличивается в 15 раз. Аналогичный канцерогенный эффект оказывает употребление «наса» и жевание листьев бетеля. Определенную роль играют профессиональные вредности (длительный контакт с сажей), недостаток витаминов группы В и А. Другими важными этиологическими факторами являются хронические травмы и воспалительные процессы слизистой оболочки полости рта.
Наиболее часто злокачественными опухолями поражается язык (50-60%) и слизистая оболочка дна полости рта (20-35%). Рак слизистой оболочки щеки наблюдается у 8-10% больных. Крайне редко опухоли развиваются на слизистой оболочке твердого неба (1,3%). Абсолютное большинство злокачественных новообразований слизистой оболочки полости рта представлены плоскоклеточным раком. Особенностью его течения является склонность к лимфогенному метастазированию в поверхностные и глубокие лимфатические узлы шеи (40-75%).
Международная гистологическая классификация злокачественных опухолей полости рта и ротоглотки
I. Опухоли, исходящие из многослойного плоского эпителия:
1.Интраэпителиальная карцинома (carcinoma in situ).
2.Плоскоклеточный рак.
3.Разновидности плоскоклеточного рака (веррукозная карцинома, веретеноклеточная карцинома, лимфоэпителиома).
II. Опухоли, исходящие из мягких тканей:
1.Фибросаркома.
2.Липосаркома.
3.Лейомиосаркома.
4.Рабдомиосаркома.
5.Хондросаркома.
6.Злокачественная гемангиоэндотелиома (ангиосаркома).
7.Злокачественная гемангиоперицитома.
8.Злокачественная лимфангиоэндотелиома (лимфосаркома).
9.Злокачественная шваннома.
III. Опухоли, исходящие из меланогенной системы:
1.Злокачественная меланома.
IV. Опухоли спорного или неясного генеза:
1.Злокачественная зернисто-клеточная опухоль.
2.Альвеолярная мягкотканная саркома.
3.Саркома Капоши.
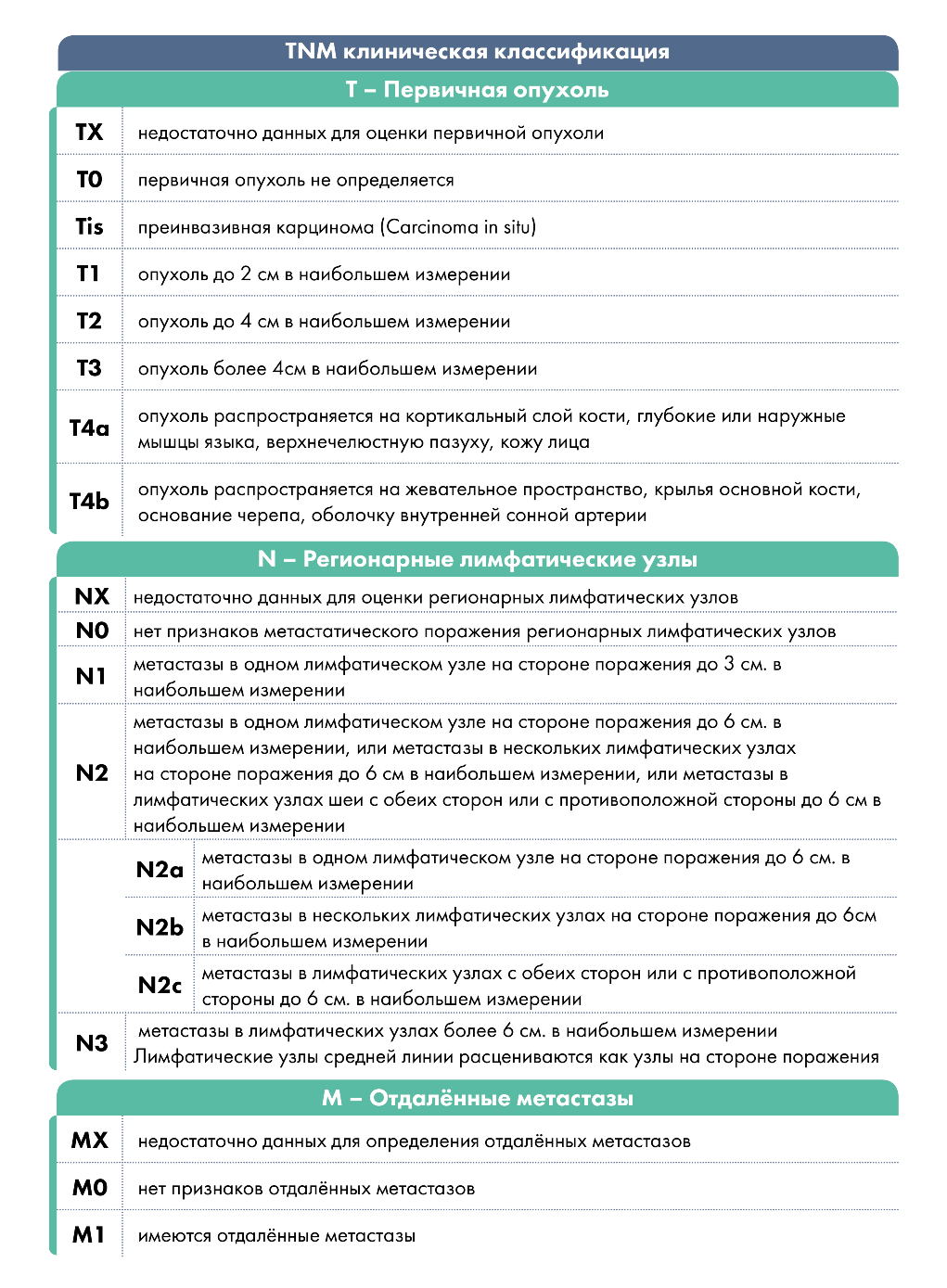
Международная классификация по системе TNM
Т — первичная опухоль:
Тх — недостаточно данных для оценки первичной опухоли,
Т0 — первичная опухоль не определяется,
Tis — преинвазивная карцинома (carcinoma in situ),
T1 — опухоль до 2 см в наибольшем измерении,
Т2 — опухоль до 4 см в наибольшем измерении,
ТЗ — опухоль более 4 см в наибольшем измерении,
Т4 — опухоль распространяется на соседние структуры — кость, глубокие (наружные) мышцы языка, гайморову пазуху, кожу.
1.К глубоким мышцам языка относятся подъязычно-язычная, подбородочно-язычная, небно-язычная.
2.Поверхностной эрозии костно-зубной впадины первичной опухолью десны недостаточно для обозначения процесса как Т4.
3.При сомнении в распространении опухоли на кость выбирают менее распространенную категорию. Если при сцинтиграфии определяется очаг патологического накопления радиофармпрепарата, то опухоль относят к категории Т4.
N/pN — регионарные лимфатические узлы:
N/pNx — недостаточно данных для оценки регионарных лимфатических узлов.
N/pN0 — нет признаков метастатического поражения регионарных лимфатических узлов.
pN0 — гистологическое исследование материала выборочного участка тканей шеи включает 6 и более лимфатических узлов; гистологическое исследование материала, полученного с помощью радикальной или модифицированной радикальной лимфаденэктомии, включает 10 и более лимфатических узлов,
N/pN1 — метастазы в одном лимфатическом узле на стороне поражения, до 3 см и менее в наибольшем измерении,
N/pN2 — метастазы в одном или нескольких лимфатических узлах на стороне поражения, до 6 см в наибольшем измерении либо метастазы в лимфатических узлах шеи с обеих сторон или противоположной стороны, до 6 см в наибольшем измерении:
N/pN2a — метастазы в одном лимфатическом узле на стороне поражения, до 6 см в наибольшем измерении,
N/pN2b — метастазы в нескольких лимфатических узлах на стороне поражения, до 6 см в наибольшем измерении,
N/pN2c — метастазы в лимфатических узлах с обеих сторон или с противоположной стороны, до 6 см в наибольшем измерении,
N/pN3 — метастаз в лимфатическом узле более 6 см в наибольшем измерении.
Примечание. К лимфатическим узлам на стороне поражения относятся и лимфатические узлы, расположенные по средней линии.
М — отдаленные метастазы:
Мх — наличие отдаленных метастазов не может быть оценено,
М0 — нет отдаленных метастазов,
M1 — отдаленные метастазы.
Требования к определению категории рТ соответствуют требованиям к определению категории Т.
Группировка по стадиям
Стадия 0 TisN0М0
Стадия I Т1N0М0
Стадия II Т2N0М0
Стадия III Т3N0М0
Т1-3N1М0
Стадия IVA Т4N0-1М0
Любая ТN2М0
Стадия IVB Любая ТN3М0
Стадия IVC Любая ТЛюбая NM1
Клиника. Анатомические формы рака органов полости рта отличаются большим разнообразием и не имеют общепризнанной классификации. Чаще всего рак слизистой оболочки полости рта представляет собой плотное экзофитное, легко кровоточащее новообразование или язву с неровным бугристым дном, покрытым серым налетом, и возвышающимися краями, четко отграниченными от окружающих тканей (язвенная форма). Иногда в основании язвы определяется инфильтрат, уходящий в глубину тканей (язвенно-инфильтративная форма). Опухоли с эндофитным типом роста протекают более агрессивно. В клиническом течении рака органов полости рта выделяется три периода развития. Ранний период характеризуется незначительными субъективными непривычными ощущениями уплотнением слизистой оболочки, появлением белого пятна папиллярных новообразований или поверхностной язвы и др. мере развития опухоли происходит ее распад, инфицирование возникают локальные боли различной интенсивности, усиливается саливация, появляется зловонный запах изо рта (развитой период). Для периода запущенности характерно быстрое распространение опухоли на окружающие ткани, приводящее к значительному нарушению функции глотания и речи.
Диагностика включает осмотр и бимануальную пальпацию, ларингоскопию, фиброскопию рото- и носоглотки, рентгенографию лицевого скелета (по показаниям), морфологическую и цитологическую верификацию опухоли, цитологическое исследование пунктата увеличенных лимфатических узлов. В клинический минимум обследования входят рентгенография органов грудной клетки и фиброгастроскопия (высокая вероятность развития синхронного и метахронного поражения слизистой оболочки верхних отделов дыхательного и пищеварительного тракта).
При дифференциальном диагнозе необходимо иметь в виду неспецифические воспалительные процессы, актиномикоз, туберкулезное и сифилитическое поражение слизистой оболочки полости рта, зоб корня языка.
Профилактика рака полости рта заключается в своевременном лечении предраковых заболеваний, санации полости рта и рациональном протезировании, устранении вредных бытовых привычек.
Рак слизистой оболочки языка
Преимущественными локализациями опухоли являются боковые края языка (72-84,4%) и нижняя поверхность кончика языка (4-15%). Частота встречаемости основных клинико-анатомических форм рака языка (экзофитная, эндофитная, смешанная) примерно одинакова. Подавляющее большинство злокачественных опухолей языка представлены плоскоклеточным раком. В передних 2/3 языка чаще встречается рак I-II степени злокачественности, в задней трети преобладают карциномы III степени злокачественности. Около 40% больных на момент обращения имеют клинически определяемые метастазы в регионарных лимфатических узлах. Рак кончика языка чаще метастазирует в подподбородочные лимфатические узлы, а оттуда в подчелюстные и глубокие шейные, рак боковой поверхности языка — в подчелюстные и средние глубокие лимфатические узлы шеи. При расположении опухоли на кончике языка или по средней линии наблюдается билатеральное метастазирование (5-20%). Биологическая агрессивность злокачественных опухолей языка отражается и в высоких показателях скрытого метастазирования (30-40%).
Лечение. При I стадии рака подвижной части языка эффективен хирургический метод. При раке языка II-III стадий с глубиной инфильтрации не более 4 см без глубокого перехода опухоли на слизистую оболочку альвеолярного отростка нижней челюсти методом выбора является сочетанная лучевая терапия. Во время имплантации интрастатов должен решаться вопрос о наложении временной трахеостомы (высокий риск отека языка и асфиксии). В остальных случаях лечение комбинированное. Дистанционную гамма-терапию проводят в предоперационном периоде (СОД 40-45 Гр). В поле облучения включают первичный очаг и область регионарных лимфатических узлов I этапа (при отсутствии метастазов) или все лимфатические узлы шеи (при клинически определяемых метастазах). Интервал между окончанием лучевой терапии и операцией не должен превышать 2-3 нед. Гемиглоссэктомию осуществляют при диаметре опухоли не более 4 см электрохирургическим методом. Местно-распространенные опухоли языка служат показанием к комбинированным или расширенным операциям. Для выполнения комбинированных операций применяют доступы, осуществляемые через рот, с дополнительным рассечением тканей щеки или нижней губы по средней линии и различными видами остеотомии. При распространенном раке языка объем резекции увеличивают за счет частичного удаления корня и противоположной части языка (субтотальная и тотальная глоссэктомия), всех мышечных структур пораженной опухолью зоны, содержимого подчелюстного (обязательно) и подбородочного (по показаниям) треугольников. Распространение опухоли на нижнюю челюсть является показанием к ее сегментарной резекции. В этом случае необходимо наложить временную трахеостому и обеспечить энтеральное питание больного. Тотальная глоссэктомия или пересечение обоих подъязычных нервов приводит к необходимости длительного зондового питания больного или наложения гастростомы. Для улучшения функциональных и косметических результатов при сквозных резекциях нижней челюсти используют васкуляризированные сложные костно-мягкотканные свободные лоскуты, титановые имплантаты, кожно-мышечные регионарные лоскуты на питающей ножке, свободные костные трансплантаты.
Послеоперационное облучение проводят при наличии резидуальной опухоли (R1-2) до суммарной очаговой дозы 70 Гр (с учетом ранее проведенной лучевой терапии). В объем облучаемых тканей включают ложе удаленной опухоли и зоны ее местного распространения.
Поскольку частота скрытого регионарного лимфогенного метастазирования рака языка высока, через 2-3 нед после операции на первичном очаге или после завершения курса лучевой терапии выполняют профилактическую двустороннюю лимфаденэктомию. При наличии клинически определяемых метастазов шейную лимфодиссекцию на стороне поражения производят одномоментно с удалением первичного очага. Через 3-4 нед выполняют профилактическую лимфаденэктомию на противоположной стороне.
Основными видами оперативных вмешательств на шейном лимфатическом аппарате являются операция Крайла и фасциально-футлярное иссечение клетчатки шеи. Операция Крайла выполняется при наличии множественных или одиночных несмещаемых метастазов в регионарных лимфатических узлах. При этом типе вмешательства удаляют клетчатку и лимфатические узлы подбородочного, подчелюстного и бокового треугольников шеи. Границами иссечения являются средняя линия шеи, ключица, передний край трапециевидной мышцы, нижний край нижней челюсти. Клетчатку удаляют вместе с грудино-ключично-сосцевидной мышцей, внутренней яремной веной, добавочным нервом, подчелюстной и нижним полюсом околоушной слюнной железы. Фасциально-футлярное удаление клетчатки шеи выполняют при увеличенных и подозрительных на метастатическое поражение лимфатических узлах, а также при одиночных, не спаянных с соседними анатомическими образованиями метастазах. Принципиальной особенностью фасциально-футлярной лимфаденэктомии является сохранение внутренней яремной вены, грудино-ключично-сосцевидной мышцы и добавочного нерва.
Прогноз зависит от степени инфильтрации и наличия регионарных метастазов. Пятилетняя выживаемость при раке I-II стадий составляет 50-70% и III-IV стадий — 15-30%. Местно-регионарные рецидивы при раке языка в 60-70% случаев приводят к смертельному исходу. Смертность от отдаленных метастазов составляет 15%, от первично-множественных опухолей — 20-40%.
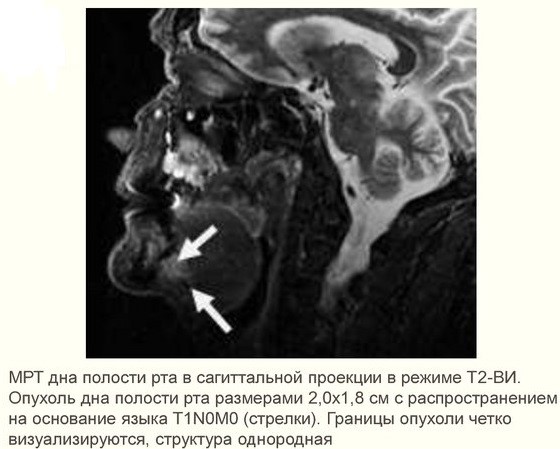
Рак слизистой оболочки дна полости рта
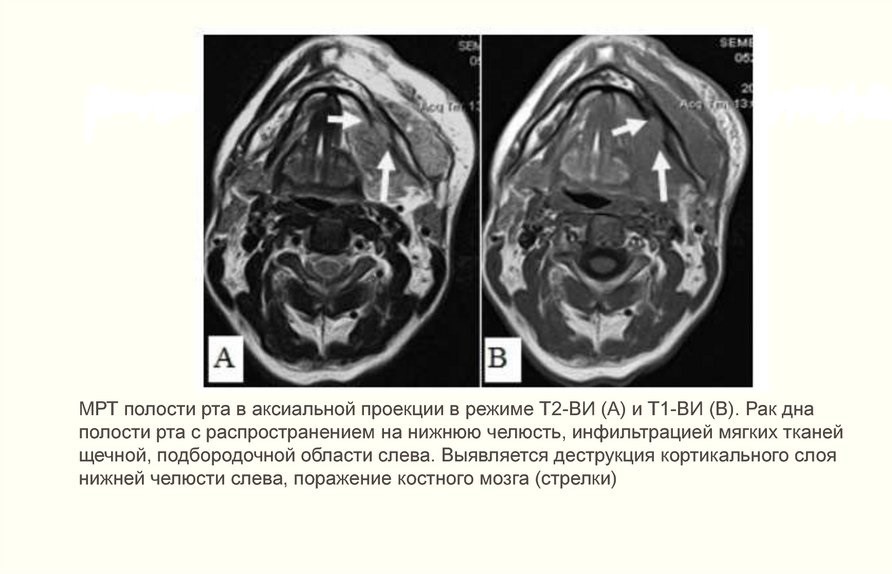
Клиника. Клиническое течение опухолей дна полости рта характеризуется ранним распространением процесса на окружающие ткани (десна, надкостница нижней челюсти). В свою очередь, ткани дна полости рта инфильтрируются вторично злокачественными опухолями языка, десны, нижней челюсти, подчелюстных слюнных желез, что необходимо учитывать в дифференциальной диагностике. Поражение опухолью нижней челюсти можно определить пальпаторно — фиксация опухоли к нижней челюсти служит одним из признаков вовлечения в процесс надкостницы или прорастания кости. Неподвижность языка свидетельствует о глубокой инвазии опухоли.
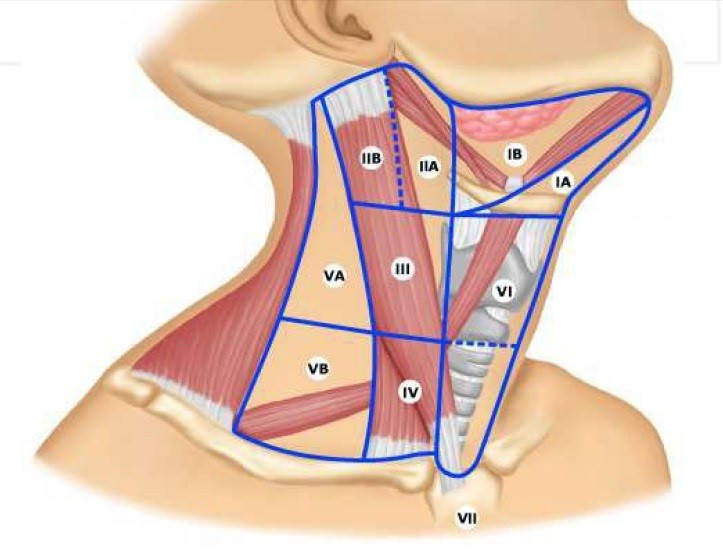
Первым лимфатическим барьером рака слизистой оболочки дна полости рта являются подчелюстные и яремно-двубрюшные лимфатические узлы (уровень I и II). Подподбородочные лимфатические узлы поражаются редко. Клинически распознаваемые метастазы в регионарных лимфатических узлах встречаются у 30-40% больных, в 20% случаев отмечаются скрытые метастазы. Отдаленные метастазы возникают у 10-15% больных.
Лечение опухолей небольших размеров (Т1) в основном может осуществляться путем трансоральной резекции с отступом на 2 см от макроскопически определяемых краев опухоли, криодеструкции или лучевой терапии. В ряде зарубежных клиник в настоящее время изучаются возможности электрохимиотерапевтического и электрохимического лечения. При экзофитных опухолях слизистой оболочки дна полости рта с глубиной инфильтации не более 3-4 мм методом выбора является аппликационная лучевая терапия. Внутритканевая лучевая терапия в качестве самостоятельного метода может быть применена при лечении четко отграниченных опухолей (Т1-2) с глубиной инфильтрации 2,5-3 см (СОД 60-70 Гр). В остальных случаях предпочтение отдают сочетанной лучевой терапии с проведением на первом этапе дистанционной гамма-терапии в дозе 30-40 Гр (Т1-2) или 40-50 Гр (ТЗ). При регрессии опухоли менее 50% лечение завершают операцией. Лечение радиочувствительных опухолей завершают внутритканевой лучевой терапией в суммарной очаговой дозе 30-50 Гр. При опухолях средних размеров (Т2) передней части дна полости рта и глубоко инвазирующих новообразованиях обязательно билатеральное облучение первого лимфатического барьера. Противопоказанием к сочетанной лучевой терапии является вовлечение в опухолевый процесс кости, крупных сосудов, тризм, наличие регионарных метастазов, недоступность опухоли для внедрения источников.
Лечение опухолей, соответствующих по местному распространению Т3-4, комбинированное: резекция в сочетании с пред-или послеоперационным облучением (40-50 Гр). При местно-распространенных опухолях слизистой оболочки дна полости рта выполняют комбинированные и расширенные операции. При этом предварительно перевязывают наружную сонную артерию и накладывают на 1-2 нед временную трахеостому. Объем иссекаемых тканей определяется распространенностью опухолевого процесса. Наиболее типичными операциями являются:
1.резекция дна полости рта с одновременной резекцией в едином блоке трети или половины языка;
2.резекция дна полости рта с одномоментной краевой резекцией альвеолярного края нижней челюсти или резекцией внутренней части нижней челюсти, к которой примыкает опухоль;
3.резекция дна полости рта с одновременной сквозной резекцией нижней челюсти;
4.аналогичные операции с одномоментным иссечением в едином блоке шейной клетчатки.
Большие послеоперационные дефекты мягких тканей устраняют кожными аутотрансплантатами, местными лоскутами, кожно-мышечными регионарными лоскутами на питающей ножке. В ряде случаев требуется пересадка сложных тканевых комплексов (кожно-мышечных, мышечно-костных и др.) с использованием микрохирургической техники. При сквозных резекциях нижней челюсти показана первичная или отсроченная костная пластика или эндопротезирование титановыми конструкциями. Если непрерывность нижней челюсти не восстанавливается одномоментно с удалением опухоли, необходимо фиксировать костные фрагменты специальными шинами.
При раке I-II стадий, если нет клинически выявляемых метастазов и имеется возможность регулярно осматривать больного, от профилактической регионарной лимфаденэктомии можно воздержаться. При распространенных формах заболевания (III-IV стадии) показаны превентивное облучение регионарных лимфатических узлов, которое проводят одновременно с облучением первичного очага, или билатеральная шейная лимфодиссекция. Фасциально-футлярную лимфаденэктомию выполняют через 3-4 нед после завершения лечения первичного очага. Тактика лечения реализованных регионарных метастазов аналогична таковой при раке языка.
Лекарственное лечение рака слизистой оболочки полости рта применяют в качестве неоадъювантой химиотерапии либо с паллиативной целью в рамках химиолучевого лечения. Могут быть использованы следующие комбинации лекарственных средств:
1.цисплатин — 100 мг/м2 внутривенно в 1-й день, фторурацил — 1000 мг/м2 внутривенно в 1-4-й дни с проведением циклов каждые 3-4 нед;
2.метотрексат — 40 мг/м2 внутривенно в 1-й и 15-й дни, блеомицин — 10 мг/м2 внутривенно в 1, 8 и 15-й дни, цисплатин — 50 мг/м2 внутривенно капельно в 4-й день, с проведением циклов каждые 3-4 нед.
При недостаточной эффективности химиотерапии можно проводить монотерапию таксанами или полихимиотерапию с использованием таксанов (с учетом перекрестной устойчивости к ранее применявшимся препаратам).
Результаты лечения зависят от размера первичной опухоли, наличия регионарных метастазов, степени поражения нижней челюсти и радикальности операции. По сводным данным литературы, пятилетняя выживаемость при локализованных опухолях I-II стадий дна полости рта составляет 60-80%. В случае пересечения опухолью средней линии дна или распространения на язык и нижнюю челюсть пятилетняя выживаемость в пределах 50-60%, при опухолях III-IV стадий — менее 50%. Наличие регионарных метастазов снижает показатели ее до 25%.
Рак слизистой оболочки десен и щек
Опухоли десен наиболее часто (80%) локализуются в области нижней десны позади малых коренных зубов. Экзофитные новообразования чаще бывают папиллярными или веррукозными и в начальном периоде развития могут быть сходны с доброкачественным гиперкератозом. Регионарное метастазирование наблюдается в 15-30% случаев при раке слизистой оболочки десен, реже встречается при опухолях щек. Скрытые метастазы выявляются у 10-20% больных.
Лечение. Небольшие поверхностные опухоли десен могут быть излечены хирургическим путем или контактной лучевой терапией. При вовлечении в процесс кости и больших опухолях (Т3-4) проводится комбинированное лечение (дистанционная гамма-терапия + операция). В объем облучаемых тканей включается первичный очаг и шейные лимфатические узлы на стороне поражения. Превентивное облучение лимфатических узлов шеи ограничивается уровнем первого регионарного барьера. Через 2-3 нед после завершения лучевой терапии выполняется сегментарная резекция верхней или нижней челюсти. При наличии метастазов в лимфатических узлах одномоментно с иссечением первичной опухоли выполняется шейная лимфодиссекция на стороне поражения.
Распространение опухоли на слизистую оболочку щеки и дна полости рта служит показанием к проведению комбинированных операций. Обязательным условием расширенных операций при локализации опухоли на альвеолярном отростке нижней челюсти является удаление в едином блоке с первичным очагом содержимого подчелюстного треугольника с одной стороны, при поражении передних отделов альвеолярной части нижней челюсти — подбородочного треугольника, при распространении опухоли на передние отделы дна полости рта — подчелюстных треугольников с двух сторон.
Злокачественные новообразования щеки I-II стадий могут быть излечены хирургическим путем или сочетанной лучевой терапией. На первом этапе проводят дистанционную лучевую терапию с целью снижения биологической активности опухоли и уменьшения ее объема, на втором этапе — контактную или внутритканевую лучевую терапию. При поверхностных опухолях контактная лучевая терапия может быть использована как самостоятельный метод лечения. В остальных случаях лечение комбинированное. Спустя 2-3 нед после завершения предоперационной лучевой терапии выполняют хирургическое вмешательство. Операционный доступ осуществляют путем пересечения нижней губы по средней линии с продолжением разреза в подчелюстную область. В блок удаляемых тканей включают опухоль с окружающими тканями, фрагмент нижней челюсти и жевательные мышцы (при вовлечении их в опухолевый процесс), содержимое подчелюстного треугольника. Прорастание опухоли в нижнечелюстной канал является показанием к удалению половины нижней челюсти. Образовавшийся дефект слизистой оболочки, кожи и кости устраняют одним из видов пластики. Шейную лимфодиссекцию выполняют при наличии клинически выявляемых регионарных метастазов. Превентивное облучение регионарного лимфатического аппарата не проводится.
Прогноз. Показатели выживаемости при опухолях десен и щек зависят от размера опухоли, поражения кости, наличия регионарных метастазов. Средняя пятилетняя выживаемость пациентов с опухолями десны находится в пределах от 78% (при I стадии) до 15% (при IV стадии). Результаты комбинированного лечения при вовлечении в процесс кости значительно лучше, чем при проведении лучевой терапии.
По сводным данным, пятилетняя выживаемость при раке щеки I-II стадий составляет 65-74%, III-IV стадий варьирует в пределах от 20 до 30%.
Рак слизистой оболочки ретромолярного треугольника
Опухоли, возникающие в ретромолярном треугольнике, редко ограничиваются слизистой оболочкой десны; в процесс могут вовлекаться близлежащая слизистая оболочка щеки, передние небные дужки, дно полости рта, задняя часть десны. Опухоль ретромолярного треугольника, распространяющаяся на передние небные дужки, может быть внешне больше похожа на рак носоглотки.
Риск возникновения клинически позитивных и скрытых метастазов в лимфоузлах при этих опухолях значительно выше, чем при опухолях десны другой локализации.
Лечение поверхностных опухолей, в том числе распространяющихся на мягкое небо и слизистую оболочки щеки, лучевое. При поражении надкостницы производят частичную (краевую) резекцию нижней челюсти даже при опухолях небольших размеров. Умеренно распространенные и инфильтративные опухоли лечат комбинированно. На первом этапе выполняют хирургическое вмешательство (резекция нижней челюсти и шейная лимфодиссекция), затем проводят дистанционную лучевую терапию. При местно-распространенных процессах лечение начинают с предоперационной лучевой терапии, которая в ряде случаев позволяет перевести опухоль в резектабельное состояние.
Рак слизистой оболочки твердого неба
На твердом небе чаще развиваются злокачественные опухоли из малых слюнных желез (аденокистозная карцинома, аденокарцинома). Аденокарциномы длительное время имеют тенденцию к инкапсулированному росту. Редко развивающийся плоскоклеточный рак склонен к быстрому изъязвлению.
Лечение. Методом выбора лечения плоскоклеточного рака без поражения надкостницы является внутри полостная контактная терапия (при технической возможности подведения стомастата к очагу поражения). В остальных случаях лечение комбинированное. На первом этапе проводят предоперационную лучевую терапию, выполняют электрохирургическое удаление опухоли, отступая от видимого поражения слизистой оболочки на 3-4 см. Послеоперационные дефекты закрывают обтурирующими протезами или устраняют с помощью пластических операций.