Что такое рубцы на матке
Рубцовая деформация шейки матки
Рубцовая деформация шейки матки (РДШМ) — посттравматическое или врожденное нарушение анатомической формы шейки матки с несостоятельностью её цервикального канала. В большинстве случаев клиническая симптоматика выражена незначительно. Патология может проявляться наличием шеечных белей, диспареунией, тазовыми болями, увеличением длительности менструации. При постановке диагноза учитывают данные анамнеза, осмотра в зеркалах, кольпоскопии, цитоморфологических и лабораторных исследований. Для лечения используют хирургические методы: абляцию, трахелопластику, конизацию, трахелэктомию, наложение кругового шва.
Общие сведения
По данным различных исследований в сфере гинекологии, частота посттравматических и врожденных рубцовых изменений шейки матки составляет от 15,3 до 54,9%, при этом в репродуктивном возрасте она может достигать 70%. Заболевание чаще выявляют у женщин, впервые родивших ребёнка в возрасте старше 30 лет. У пациенток с цервицитами вероятность посттравматического замещения нормального эпителия рубцовой тканью возрастает. Высокая значимость профилактики, своевременной диагностики и лечения РДШМ обусловлена существенным влиянием заболевания на повышение риска развития бесплодия, воспалительных и онкологических процессов.
Причины РДШМ
К формированию рубцов, нарушающих нормальную анатомическую структуру шейки матки, обычно приводят процессы и вмешательства, при которых повреждается эпителий с подлежащими мышцами и соединительной тканью. Наиболее распространёнными причинами рубцовой деформации являются:
Крайне редко деформация шейки рубцового типа является врождённой. В таких случаях заболевание обычно сопровождается патологией со стороны других органов женской половой сферы.
Патогенез
При формировании рубцовой деформации нарушается процесс физиологического восстановления участков повреждённого экзо- и эндоцервикса. Вместо эпителиальных клеток в зоне разрыва пролиферирует соединительная ткань. Вначале она является достаточно эластичной, но по мере формирования рубца уплотняется, теряет способность к растяжению и сокращению. В результате цервикальный канал замыкается не полностью и утрачивает свою защитную функцию. В повторных родах шейка матки с рубцовыми изменениями не может полностью раскрыться, что осложняет их течение. При глубоких разрывах края могут заживать в виде лоскутов. Несостоятельность цервикального канала сопровождается развитием эктропиона.
Классификация
При определении степени РДШМ учитывают такие критерии, как состоятельность наружного зева, количество и размеры рубцов, состояние эндо- и экзоцервикса, окружающих тканей. Различают четыре степени рубцовых деформационных изменений:
Симптомы РДШМ
При I степени РДМШ единственным признаком заболевания зачастую является увеличенное количество слизистых шеечных выделений. При рубцовой деформации II-IV степени некоторые пациентки жалуются на тянущие или ноющие боли внизу живота и в пояснично-крестцовой области. Присоединение инфекции сопровождается изменением цвета белей, которые становятся мутными, белесоватыми или жёлтыми. Цикличность менструаций обычно не нарушается, но их продолжительность может увеличиваться на 1-2 дня. В 13-15% случаев заболевания женщины отмечают болезненность во время полового акта. Одним из признаков рубцового деформационного процесса в области шейки является невозможность зачать или выносить ребёнка.
Осложнения
Рубцовая деформация часто осложняется присоединением вторичной инфекции с развитием хронического цервицита. Недостаточность защитной функции цервикального канала приводит к распространению воспалительного процесса на эндометрий, маточные трубы и яичники. Поскольку эндоцервикс постоянно подвергается воздействию кислой среды влагалища, резко возрастает вероятность развития эрозии, дисплазии, лейкоплакии, полипов, злокачественных опухолей. Рубцово-изменённая шейка матки в родах проявляет функциональную несостоятельность – естественные роды затягиваются или становятся невозможными. Заболевание является одной из причин шеечного бесплодия.
Диагностика
Рубцовые изменения в цервикальном канале и шейке матки можно предположить по наличию в анамнезе осложнённых родов или инвазивных процедур. Для подтверждения диагноза в план обследования включают:
Обнаружение грубых рубцовых изменений облегчает постановку диагноза. При наличии осложнений может потребоваться консультация онкогинеколога и дерматовенеролога.
Лечение РДШМ
Поскольку заболевание сопровождается анатомическими изменениями, для его лечения наиболее эффективны хирургические методы. Выбор конкретной методики определяется степенью деформации, репродуктивными планами женщины и наличием осложнений. Рекомендованы следующие виды операций:
Вспомогательные медикаментозные методы лечения направлены на купирование воспалительного процесса. После санации влагалища больным назначают препараты для восстановления его нормальной микрофлоры.
Прогноз и профилактика
Проведение реконструктивно-пластических операций в 90-93% случаев позволяет восстановить нормальную форму и функции шейки матки. Эффективность наложения кисетных швов беременным пациенткам с рубцовой деформацией, осложнившейся истмико-цервикальной недостаточностью, составляет от 70 до 94% (в зависимости от выбранной методики). Для профилактики заболевания рекомендуется обоснованное назначение инвазивных процедур, своевременная постановка на учёт при беременности, правильная подготовка к родам и их грамотное ведение. При наличии травматических разрывов важно их своевременное ушивание с последующим контролем у гинеколога.
Роды с рубцом на матке
Как правило, рубец на матке образуется после операции кесарева сечения. Чтобы помочь малышу появиться на свет, хирурги делают надрез на передней стенке матки, из-за чего травмируется слизистая оболочка и повреждаются нервные окончания маточно-влагалищного сплетения.
После рождения ребенка на разрез накладывают операционный шов, а примерно через 6 – 8 месяцев он превращается рубец. Однако, помимо кесарева сечения, для появления рубца есть и другие причины:
• прошлые роды были стремительными
• беременности предшествовали различные гинекологические операции
Возможность родить самостоятельно зависит от того, в каком состоянии рубец находится на момент родов. Акушеры-гинекологи используют для этого 2 термина: «состоятельный» или «не состоятельный».
1. Состоятельный (полноценный) рубец
Его толщина достигает 3 мм, он однородный по своему составу и обладает высокой эластичностью. Прогноз для естественных родов при состоятельном рубце благоприятный: он выдержит нагрузку плода и будет растягиваться по мере его роста.
2. Несостоятельный (неполноценный) рубец
Его толщина не превышает 1 мм. Такой рубец отличается неоднородной структурой: преобладает соединительная ткань и очень мало эластичных мышечных волокон, которые могли бы растягиваться. Прогноз для естественных родов отрицательный: в период беременности рубец будет истончаться, из-за чего возрастет риск разрыва матки.
• Не стоит планировать новую беременность, если после кесарева сечения еще не прошло 2-х лет. За такой короткий период времени полноценный рубец, как правило, не успевает сформироваться.
• Не рекомендуется и затягивать с планированием более, чем на 4 года после оперативных родов. Чем больше проходит времени, тем большее количество мышечных волокон в рубце атрофируется, что мешает ему эластично растягиваться под нагрузкой плода.
Этот вопрос не может не волновать беременную, которая решилась родить сама, имея в анамнезе рубец на матке. Причин для паники в условиях современных возможностей проведения родов в Москве нет, но важно понимать, что
два рубца на матке и более — показание к проведению операции кесарева сечения.
Во время беременности и непосредственно перед родами врач тщательно оценит состояние рубца на УЗИ-исследовании, проведет подробный сбор анамнеза, изучит выписки об особенностях предыдущего кесарева сечения.
Будущая мама готова к физиологическим родам, если:
• после первых родов прошло от 2 до 6 – 7 лет
• рубец однородный, имеет достаточную толщину (от 3 мм.)
• у женщины не было осложнений в послеоперационном периоде
• текущая беременность протекает без патологий
• ребенок находится в головном предлежании, нет обвития пуповиной
• предполагаемый вес плода не больше 3,7 кг.
Специалисты никогда не порекомендуют рожать естественным путем,
если для физиологических родов есть препятствия:
• если с момента операции прошло менее 2-х и более 8 лет;
• если операция была плановой по причине узкого таза, миопии, сердечно-сосудистых заболеваний женщины;
• если на матке 2 рубца и более, оставшиеся от других операций.
В перечисленных случаях вторые роды должны пройти, как и первые, — путем операции кесарева сечения.
Физиологические роды с одним рубцом на матке сегодня готовы принять в каждом роддоме столицы. Но так как проведение таких родов сопряжено с определенными рисками, роженице будет уделено особое внимание врачей.
Возможности родильных домов Москвы позволяют в случае необходимости экстренно оказать женщине необходимую помощь. Обезболивание и отсутствие акушерской агрессии — обязательные условия в тактике ведения таких родов. Стимуляция родов при наличии рубца на матке не проводится.
Залогом безопасности мамы и малыша является соблюдение двух правил:
Тотальный контроль
Процесс родов проходит с подключением непрерывного мониторинга сердечной деятельности плода (КТГ): никакое отклонение от нормы не останется без внимания.
Оперативное реагирование
Даже если ситуация в родильном боксе осложнится, врачи всегда готовы к тому, чтобы незамедлительно оказать помощь роженице и малышу.
Рубец на матке после операции кесарева сечения: современные представления и тактика ведения беременности и родов
На протяжении последних лет частота операций кесарева сечения (КС) неустанно растет. Это обусловлено в основном расширением круга показаний к проведению операции — как в интересах матери, так и в интересах плода. Еще в начале XX века врачи следовали правилу: «Однажды кесарево сечение — всегда кесарево сечение». Подобная позиция иногда встречается и сегодня, в ее основе лежат два момента: во-первых, процесс родов с риском разрыва матки представляет собой опасность как для матери, так и для плода, и, во-вторых, плановая операция кесарева сечения в большинстве случаев рассматривается как фактически безопасная операция (хотя нельзя не сделать оговорку о том, что эта безопасность тоже весьма условна).
Вместе с тем многие практикующие врачи не исключают возможности ведения родов у беременной с рубцом на матке через естественные родовые пути. Целесообразность такой тактики широко обсуждается, но до сих пор так и не выработалось общее понимание многих ее аспектов и не были введены единые критерии для ее применения. Факт наличия рубца на матке обозначается на всех этапах — от планирования беременности до послеродового периода. Подобная настороженность вызвана возможными осложнениями, самым грозным из которых является разрыв матки по рубцу. Задачей акушера в такой ситуации является объективная оценка состояния беременной, принятие решения об оптимальном сроке родоразрешения и тактике ведения родов.
Для оценки общей картины в первую очередь интересны данные о предшествующих беременностях: их течение, срок родоразрешения, наличие осложнений, непосредственные показания к оперативному вмешательству. Также учитывается настрой женщины и ее желание или нежелание рожать самостоятельно. Важна давность беременности, закончившейся операцией кесарева сечения, поскольку «возраст» рубца коррелирует со степенью его состоятельности: для формирования зрелой соединительной ткани рубца необходимо от 8 до 12 месяцев, а восстановление морфофункциональной полноценности миометрия происходит через 1–2 года. Наиболее благоприятным промежутком времени от операции до следующих родов считается промежуток от 2 до 5 лет.
Чаще всего роды через естественные родовые пути проходят успешно, если предшествующая операция была выполнена по тазовому предлежанию плода (частота КС при тазовом предлежании составляет от 60–70 до 90 %). Факторы, позволяющие рассматривать возможность естественных родов у беременной с рубцом на матке, включают в себя прошлые операции КС по анатомическому несоответствию и случаи, когда роды происходят у повторнородящей женщины, уже имеющей естественные роды в анамнезе. Определенное внимание отводится технике выполнения прошлой операции — наиболее часто КС выполняется путем разреза в нижнем сегменте матки (НСМ), поскольку при доношенном сроке беременности он полностью развернут и является наиболее тонким местом стенки матки, при этом хорошо кровоснабжается, что создает благоприятные условия для формирования полноценного соединительнотканного рубца. Однако по-прежнему встречаются вертикальные разрезы (корпоральное кесарево сечение) или перевернутый Т-образный разрез. Последние два типа выполнения сечения матки более предрасполагают к молниеносному, так называемому «взрывному» разрыву матки. После поперечного сечения матки в нижнем сегменте чаще встречаются «тихие» неполные разрывы, которые в большинстве своем становятся случайной находкой (0,5–2 % случаев среди плановых операций).
При составлении плана родов важен срок родоразрешения — в его определении большую роль играет не только непосредственный срок беременности, но и биофизический профиль плода. Как правило, предпочтительнее роды на сроках 37–39 недель, а тенденция к перенашиванию беременности и вовсе недопустима в связи с тем, что растущий плод растягивает матку и чрезмерная нагрузка на рубец может привести к его расхождению.
Основным критерием при решении вопроса о сроке и порядке родоразрешения женщины с рубцом на матке является состоятельность имеющегося рубца. Несостоятельность рубца на матке в структуре показаний к повторному кесареву сечению составляет свыше 30 %. Существует несколько методов определения состоятельности рубца, однако единого мнения по их трактовке нет, также как и не найдено универсального и достоверного способа, позволяющего отследить динамику изменений рубца в течение беременности и определить его запас прочности. Каждый существующий метод исследования зачастую является малоинформативным при рассмотрении его результатов отдельно от других, при этом четкая корреляция между результатами различных диагностических методов отсутствует.
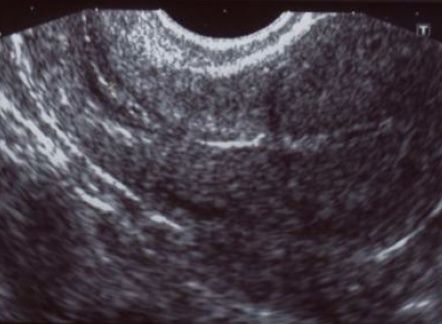
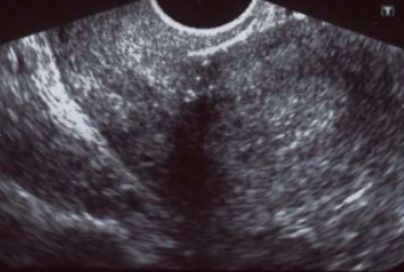
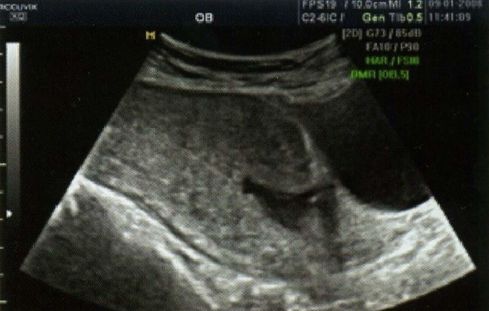
В течение беременности для оценки состояния рубца матки наиболее часто применяется ультразвуковое исследование, в ходе которого определяется эхоструктура и толщина рубца на всем протяжении, наличие кровотока в нем. К ультразвуковым маркерам несостоятельности рубца относят визуализацию дефекта миометрия в проекции рубца в виде «ниш» со стороны полости матки и обнаружение признаков некроза миометрия. Отсутствие кровотока в рубце служит неблагоприятным признаком в пользу несостоятельности рубца или его неполной состоятельности. По данным различных авторов, толщина рубца, при которой его можно назвать состоятельным, колеблется от 2 до 4–5 мм (при доношенном сроке), при этом учитывается равномерность его толщины на всем протяжении — то есть тонкий, но имеющий одинаковую на всем протяжении толщину рубец считается более надежным.
Рисунок 1 | Состоятельный рубец на матке
Рисунок 2 | Частично несостоятельный рубец. Определяются истончение миометрия и соединительнотканные включения в области рубца
Рисунок 3 | Несостоятельный рубец. Выявляется «ниша» в области рубца, миометрий не определяется
Оценка рубца может производиться посредством гистерографии с применением рентгеноконтрастных веществ. Исследование проводится как минимум через полгода после операции кесарева сечения, на 18–21 день менструального цикла. К признакам несостоятельности рубца при этом методе исследования относят смещение матки в сторону или вверх, фиксацию ее к передней брюшной стенке; уплощение, истончение или зазубренность передней стенки матки, дефекты наполнения полости матки, нишеобразные углубления в ней. Состояние рубца также можно оценить в ходе магнитно-резонансной томографии (МРТ) органов малого таза; этот метод обладает большими диагностическими возможностями, но в обычной клинической практике не имеет широкого применения.
При гистероскопическом исследовании визуализируется полость матки и место рубца (он может и не визуализироваться) или собственно рубец в виде плохо васкуляризированной соединительной ткани, расположенной среди мышечных волокон, или бессосудистого соединительнотканного рубца. Возможно взятие образца послеоперационного рубца с последующим гистологическим и иммуногистохимическим исследованием биоптата.
Необходимо отметить, что целесообразно оценивать состояние рубца в каждом триместре беременности, однако на решение о выборе тактики ведения родов непосредственно будут влиять данные последнего, наиболее близкого к моменту родов исследования.
По данным различных исследований и наблюдений, при наличии рубца на матке после операции кесарева сечения роды через естественные родовые пути возможны у 25–70 % женщин. При этом естественные роды не рекомендованы беременным с рубцом на матке, имеющим отягощенный соматический анамнез (сахарный диабет, бронхиальная астма, хронические заболевания почек и сердечно-сосудистой системы и т. д.) или осложнения текущей беременности (преэклампсия, плацентарная недостаточность и т. д.).
Дискутабельным остается вопрос о возможности применения утеротоников в родах. Никто не оспаривает необходимость пристального наблюдения за роженицей и особой осторожности при применении окситоцина или препаратов простагландинов, и в имеющихся в литературе случаях с описанием индукции родов и усиления родовой деятельности эти препараты не приводили к возникновению осложнений в родах.
Нет единой позиции относительно необходимости ручного обследования полости матки в раннем послеродовом периоде. Наряду с тем, что бессимптомный «тихий» разрыв полости матки (между делом — не всегда определяющийся в ходе ручного обследования) не требует лечения, риск внесения инфекции при выполнении этой манипуляции, равно как и риск превращения расхождения рубцовых тканей в большой разрыв, сохраняется. Наиболее щадящей здесь представляется концепция активного наблюдения за родильницей в раннем послеродовом периоде, оценка кровопотери и выполнение ручного обследования по общим показаниям.
В настоящее время активно разрабатываются различные методики, в том числе и интраоперационные, способствующие формированию максимально полноценного послеоперационного рубца на матке. Применяются препараты дополнительного гемостаза и активаторы пролиферации, также существуют исследования метода точечного введения 10 % раствора этанола в область шва, что снижает риск разрыва матки в последующих родах или уменьшает объем кровотечения при повторном кесаревом сечении. Рассматривалось применение медицинских клеев, однако они обладают общим недостатком, вызывая воспалительный процесс в тканях и, как следствие, формирование несостоятельного рубца и выраженного спаечного процесса в брюшной полости. Описано формирование полноценного соединительнотканного рубца при использовании гемостатической губки, в составе которой присутствовал коллаген.
Заслуживает отдельного внимания пластика рубца на матке (метропластика) — оперативный метод, реализующийся, как правило, посредством плановой лапароскопии. Операция включает в себя иссечение несостоятельного рубца и создание нового. При технически правильном выполнении операции, неосложненном течении послеоперационного периода с активно протекающими процессами неоваскуляризации и репарации в области рубца она позволяет улучшить репродуктивные исходы. Длительное время считалось, что иссечение старого рубца на матке, как на мышечном органе, трудоемко и неперспективно, поскольку рубец все равно имеет место быть. Тем не менее по результатам ряда исследований можно предполагать, что метропластика может стать одним из рутинных методов коррекции несостоятельных рубцов на матке не только после операций кесарева сечения, но и после миомэктомии.
В общем и целом, на сегодняшний день рубец на матке как таковой не является показанием к проведению повторной операции кесарева сечения. При этом каждый клинический случай требует отдельного рассмотрения и индивидуального подхода, а иногда — дополнительных исследований и постоянного наблюдения в течение всего периода беременности, родов и послеродового периода.
Что такое рубцы на матке
На современном этапе развития медицины отношение врачей к ведению беременности и родам у беременных с рубцом на матке кардинально изменилось по сравнению с тем, что было 10-15 лет назад.
Наличие рубца на матке не является противопоказанием для беременности. Более того, врачи акушеры-гинекологи перестали «бояться» вести беременности с рубцом на матке, а врачи акушерских стационаров перестали «бояться» вести роды у таких рожениц.
Почему же произошел переворот в сознании врачебного сообщества, и оно изменило своё отношение к рубцам?
Проведём небольшой экскурс в историю…
Практически до середины 90-х годов, что в крупных роддомах, что в акушерских отделениях ЦРБ на утренних конференциях докладывались единичные роды путем кесарева сечения из всего массива родов за сутки. И показания к кесареву сечению дежурным врачам нужно было тщательно обосновать, а если у дежурного врача несколько кесаревых за месяц, то заведующий отделением ставил вопрос о квалификации данного врача. Всё было очень серьёзно: низкий показатель кесаревых сечений, высокий показатель родов через естественные родовые пути, низкий показатель осложнений у рожениц и…довольно высокий показатель младенческой смертности. Но в структуру младенческой смертности входил очень высокий процент смертей детей, родившихся с пороками развития. В те года они никак не выявлялись: аппараты УЗИ были единичные даже в крупных роддомах, они не позволяли выявлять множество пороков развития, опытные врачи ультразвуковой диагностики были также единичными.
Поэтому, если из показателей младенческой смертности тех лет вычесть смертность у детей, родившихся с пороками развития, то мы получим те же показатели, что и сейчас.
У врачей того периода была оправданная акушерская выдержка и интуиция ведения родов, основанная на классическом акушерстве. Немаловажным был тот факт, что рождаемость в те времена была высокой, и врачи знали, что, если у женщины после родов рубец на матке, то беременность будет проблемной, и последующие роды возможны только оперативным путем. Был высокий показатель разрыва матки по рубцу во время беременности и в родах, и поэтому в подавляющем большинстве роддомов по стране роды с рубцом на матке проводились путем операции кесарева сечения в плановом порядке. В роды таких беременных даже не пускали. Это происходило из-за того, что тогда стенка матки ушивалась кетгутом, и иногда на этот шовный материал возникала аллергическая реакция в области сшитых тканей матки, а воспаление не способствовало хорошему заживлению тканей, и такие рубцы во время беременности истончались до критического предела и расходились\разрывались, что приводило к трагическим ситуациям.
Затем, с середины 90-х годов прошлого столетия произошло несколько моментов, которые повлияли и на беременных, и на врачебное сообщество акушеров-гинекологов.
Началось массированное «обучение» наших врачей западными специалистами своим стандартам оказания помощи беременным женщинам. Но эти «стандарты» и «обучение» нам насаждались только узконаправленные! Учитывая тяжёлое финансовое состояние людей того периода времени и врачей в частности, мы воспринимали это обучение как дух нового времени, как новые возможности в медицине, как возможность общения с коллегами из других стран.
Бесчисленные конференции и съезды мировых лидеров в акушерстве и гинекологии в России, причём практически во всех областных центрах, чтобы обучить наших «неумелых, незнающих, малоумных» врачей, исповедующих классическое акушерство, новым методикам и возможностям быстрого родоразрешения кесаревым сечением.
Показания для кесарева сечения были расширены до абсурда, их можно было подогнать под любую акушерскую ситуацию, под любую роженицу, под возможности любого врача гинеколога!
Зачем врачу уделять внимание и следить за процессом родов в течение долгого времени (от 4 до 15 часов), когда за 20-30 минут можно всё сделать, и заниматься любым следующим процессом. Классическое акушерство отошло даже не на второй план, и постепенно стало забываться… Мало того, молодые доктора, приходящие из института, видели донельзя усеченную модель поведения врача акушера-гинеколога, и в дальнейшей своей практике применяли весьма ограниченный запас знаний и умений.
Сейчас предпринимаются значительные усилия для переобучения таких докторов навыкам классического акушерства. Но, то, что прививалось годами, трудно изменить за несколько месяцев, здесь нужно больше времени.
За почти 20 лет такой «работы» мы получили огромное количество женщин с рубцами на матке, которые могли бы рожать не двоих детей, а гораздо большее количество детей. По статистике число женщин с рубцом на матке, решивших родить второго ребенка, на 30% меньше женщин, родивших ребенка естественным путем. По поводу рождения третьего ребенка задумываются лишь 10% женщин с рубцами на матке.
Обычно после третьего кесарева сечения производилась перевязка маточных труб (стерилизация), а довольно часто стерилизация проводилась и после второй операции, согласия на это никто у женщин не спрашивал. Такая ситуация привела к значительному снижению рождаемости в нашей стране.
Попробую сформулировать вопросы, которые наиболее часто задают женщины с рубцами на матке, и ответить на них.
«Можно ли беременеть, если у меня есть рубец на матке, и не будет ли это опасно для моего здоровья?»
Рубец на матке не является противопоказанием для вынашивания беременности. Беременность не представляет угрозы для здоровья у женщины с рубцом на матке, потому что последние 15 лет для сшивания тканей во время операции используется синтетический материал, не вызывающий аллергических реакций в тканях. Соответственно не будет воспаления в области рубца, и заживление тканей будет хорошим при условии, что послеродовый период был гладким. Если в послеродовом периоде случилось воспаление матки с повышением температуры тела, отсроченная выписка из роддома более недели, не по причине задержки выписки ребенка, то по поводу следующей беременности нужно будет проконсультироваться с опытным врачом. Ведь воспалительные изменения в матке приводят к нарушениям процессов заживления тканей в области рубца, что в конечном итоге ведёт к преобладанию в этом месте соединительной ткани над мышечной. Соединительная ткань не так растягивается во время роста матки при беременности, как мышечная, соответственно она не такая эластичная, и во время родов через естественные родовые пути соединительная ткань, преобладающая в области рубца, может не выдержать чрезмерных нагрузок и «разорваться». На самом деле биомеханизмов, приводящих к разрыву матки в области рубца, довольно много, но суть от этого не изменится, разрыв матки – это грозное осложнение родов, требующее незамедлительного хирургического вмешательства и дальнейших медицинских мероприятий.
«Можно ли рожать через естественные родовые пути, если предыдущие роды закончились операцией кесарева сечения?»
Однозначно ответить на этот вопрос нельзя, тем более, если женщина не беременна, а, чаще на него можно ответить только в 3 триместре беременности за 2-3 недели до родов.
Объясню почему…
Роды через естественные родовые пути у беременной с рубцом на матке – это ответственный и осмысленный шаг врача и самой женщины. Врач обязательно должен разъяснить беременной все риски и осложнения
с учётом всех имеющихся обследований, консультаций, сопутствующих заболеваний и т.д. И только после этой беседы беременная должна подписать информированное согласие на озвученный ей врачом план родов, в котором обязательно будет строка; «в случае отклонения от нормального течения, роды закончить путём операции кесарева сечения».
Ведь даже, если врач предусмотрел всё, может случиться ситуация, требующая экстренного оперативного родоразрешения, и у врача, да и у роженицы может не оказаться времени на составление и подписание каких-либо документов. Всё должно быть оговорено, составлено и подписано заблаговременно.
Осложнения и состояния во время беременности, при которых не возможны роды через естественные родовые пути у беременной с рубцом на матке:
1. Вращение и приращение плаценты в области рубца.
Это состояние, когда плацента, прикрепляясь в области рубца, врастает своими тканями в мышцу матки или прорастает её. Здесь потребуется специальная подготовка до и вовремя операции, врачи с опытом проведения таких операций, да и сама операция будет не только кесарево сечение.
2. В сроках 36-37 недель беременности проводится ультразвуковое исследование рубца с допплерометрией для выявления наличия мышечной ткани в области рубца.
Такое исследование позволяет провести функциональную оценку рубца для возможности проведения естественных родов. Если в области рубца мышечная ткань отсутствует, то роды возможны только оперативным путём!
И никакая толщина рубца, даже если она измерена правильно, не даёт возможности оценки прогноза родов. К сожалению, этот атавизм врачебной практики ещё прочно сидит в головах врачей, особенно в женских консультациях, и они достаточно часто гоняют беременных на УЗИ измерить толщину рубца.
3. Тяжёлая преэклампсия. Это грозное осложнение второй половины беременности, характеризующееся повышением давления более 160\100 мм.рт.ст, белком в моче более 3 г\л, неврологической симптоматикой, изменениями показателей в анализах крови. А если ещё есть рубец на матке, то роды будут только оперативные.
4. Наличие костных изменений в малом тазу в результате заболеваний костной ткани, переломов, травм, тяжёлой формы симфизита.
«Если я соглашусь\хочу рожать естественным путём, то какие осложнения могут быть во время родов?»
«Как проверить после естественных родов с рубцом на матке, что у меня нет разрыва матки?»
Проверить это очень легко – проводится УЗИ рубца прямо в родзале, которое подтверждает целостность рубца. При каких-то сомнениях врача, проводится под наркозом ручное обследование полости матки, которое на 100% гарантирует целостность матки.
В конце хочу обратить внимание на тот факт, что при самостоятельных родах при рубце на матке, женщины чаще соглашаются на последующие беременность и роды. У них уже есть положительный опыт и самое главное уверенность в своих силах и опыте врача. Такие женщины на роды всегда возвращаются к «своему» врачу, который провел предыдущие роды естественным путём. Это огромное доверие!
Я твёрдо убеждён, что все конфликты между врачом и пациентом происходят от недостатка информации, которую врач должен донести до пациента в полном объёме, возможно, даже не один раз.
Статью подготовил Понкрашкин Александр Валентинович, руководитель отделения пренатальной диагностики Немецкой семейной клиники