Что такое сдг в медицине
Что такое синдром дефицита внимания (СДВГ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лихачева Л. Н., рефлексотерапевта со стажем в 25 лет.
Определение болезни. Причины заболевания
Синдром дефицита внимания и/или гиперактивности (СДВГ) — неврологическо-поведенческое расстройство развития, которое возникает в детском возрасте.
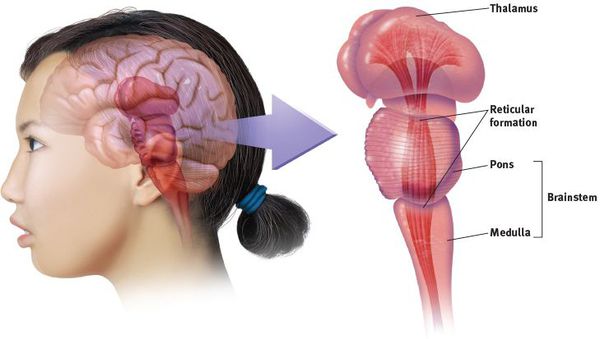
При данном расстройстве нарушается функционирование центральной нервной системы (преимущественно в области ретикулярной формации головного мозга), которое приводит к трудностям с концентрацией и поддержанием внимания, нарушениям памяти и способности к обучению, а также сложностям в обработке информации. [1] [3]
Актуальность проблемы связана с высокой частотой этого синдрома в педиатрии (2,2-18 %).
СДВГ у взрослых
Синдром дефицита внимания встречается как у детей, так и у взрослых. [4] Если СДВГ не выявлен в детском возрасте, то заболевание может переходить во взрослую стадию. Признаки СДВГ взрослых людей:
Причины СДВГ
Основным этиологическим фактором синдрома дефицита внимания и гиперактивности является минимальная дисфункция мозга, возникшая в перинатальный период развития. Значимую роль в возникновении заболевания играют патологии беременности и родов, инфекции и интоксикации первых лет жизни. Также доказана влияние алиментарного фактора — недоедание беременной и ребёнка в раннем детстве, генетическая обусловленность. [2] С точки зрения неврологии основу СДВГ составляют мелкие, резидуальные (остаточные) повреждения мозга гипоксического генеза (в связи с нехваткой кислорода), которые классифицируются у детей как энцефалопатия. [4]
Симптомы синдрома дефицита внимания
Вследствие дисфункции мозга у детей уже в раннем возрасте начинается вторичная невротизация.
Нарушения, сопутствующие СДВГ:
Тики и заикание являются проявлением недостаточной координации и повышенной возбудимости. [1] [2] [3] [6]
Патогенез синдрома дефицита внимания
В основе патогенеза синдрома дефицита внимания и гиперактивности лежит задержка формирования биоритмов в коре головного мозга. Основное значение придаётся нарушению морфофункциональной зрелости структур центральной нервной системы и в первую очередь лобных отделов коры.
Основные причины, приводящие к этим нарушениям — быстро развивающиеся в пренатальном онтогенезе (внутриутробном развитии) первично-органические дефекты функциональных систем ствола мозга: ретикулярной формации, подкорковых образований, структур лимбической системы, нарушение обмена катехоламинов, частичная потеря тормозных синапсов, нарушение образования функциональной специализации полушарий головного мозга.
Вследствие этого ослабевает контроль ретикулярной формации ствола мозга над таламическими неспецифическими структурами, которые играют главную роль в согласованности функционирования между различными отделами головного мозга, принимающими участие в формировании памяти и обеспечивающими сохранность интеллекта у больного СДВГ.
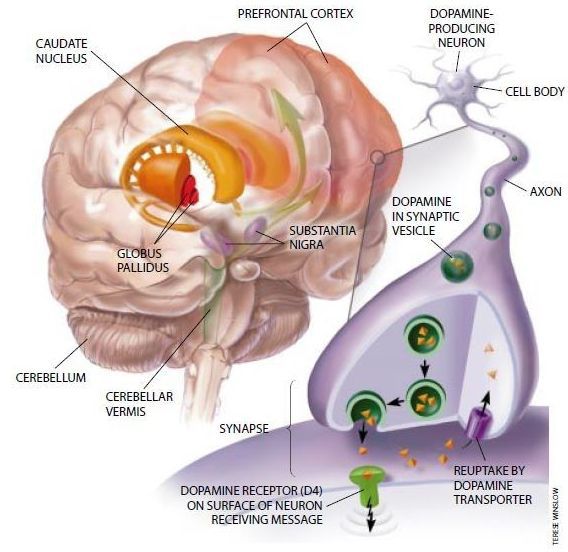
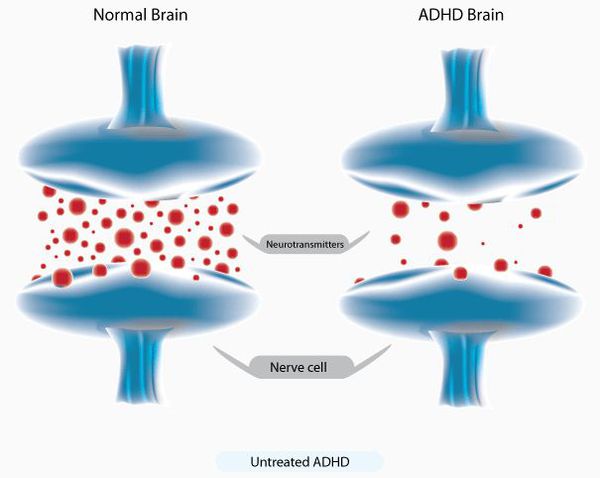
Повреждения в стволовых и лимбических системах при СДВГ ведут к угнетению синтеза белков нейронов, разрежению клеточных слоёв и нарушению дифференцировки нейронов. Наблюдаются нарушения обмена катехоламинов с развитием характерной гиперактивности.
Гиперактивность выступает в роли своеобразного защитного механизма, который поддерживает определённое функциональное взаимодействие между структурами мозга, обеспечивающими его нормальное развитие. [2] [3] [4] [7]
Классификация и стадии развития синдрома дефицита внимания
Согласно данным диагностического и статистического руководства по психическим заболеваниям Американской ассоциации психиатров (1994 год), выделяют три типа СДВГ:
Осложнения синдрома дефицита внимания
Диагностика синдрома дефицита внимания
В большинстве случаев первые клинические проявления резидуально-неврологических расстройств проявляются до 5-6 лет, а иногда уже на первом году жизни — в этот период лечение может быть особо эффективным. По данным разных авторов, СДВГ наблюдается у 8-68 % осмотренных детей. Такие показатели свидетельствуют о высокой актуальности этой темы.
Диагностические критерии DSM-5 для СДВГ
В DSM-5 выделяется три типа основных расстройств и два дополнительных («другое уточнённое» и «неуточнённое»):
Для постановки диагноза СДВГ с преобладанием дефицита внимания для детей до 16 лет достаточно шести симптомов, для подростков старше 16 лет и взрослых — пяти. Ребёнок или взрослый с СДВГ:
Для постановки диагноза СДВГ с преобладанием гиперактивности для детей до 16 лет достаточно шести симптомов, для подростков старше 16 лет и взрослых — пяти. Ребёнок или взрослый с СДВГ:
Симптомы дефицита внимания или гиперактивности должны присутствовать регулярно не менее шести месяцев.
Также должны быть соблюдены следующие условия:
Клиническое обследование детей с СДВГ проводится, как правило, врачом-неврологом. Осуществляется опрос родителей: выясняют особенности перинатального периода развития. Врач уточняет, когда начались первые проявления заболевания, особенности симптомов у данного ребёнка, динамику развития патологических симптомов, выясняет эмоциональный фон пациента, его отношения с окружающими, изучает проведённые лечебные мероприятия и их эффективность. При обследовании важно обращать внимание на поведение ребёнка в различной обстановке (во время беседы, при осмотре, в момент тестирования).
Подробно исследуется неврологический статус:
Далее используются объективные методы обследования (электроэнцефалография, ЭХО-ЭГ, нейросонограмма, компьютерная томография, допплерография и другие исследования по показаниям).
Как правило, в независимой экспертизе оценки состояния больного принимают участие несколько специалистов (невролог, нейрохирург, психотерапевт, нейропсихолог).
Нейропсихологическое исследование: подробно изучается анамнез для выявления психогений (острых или хронических), исследуется уровень стресса, при помощи опросника определяется степень эмоционально-социальной поддержки. С целью выявления гиперактивности у ребёнка применяются критерии по классификации DSM-IV.
В результате комплексного обследования у 90% больных СДВГ обнаруживаются какие-либо нарушения в перинатальном периоде развития.
Главные факторы, оказывающие влияние на развитие СДВГ:
Наиболее частые жалобы: избыточная возбудимость, импульсивность, раздражительность, частая смена настроения, невозможность длительного сосредоточения.
Во время осмотра у больных детей выявляются нарушения координации, дизритмия, статико-моторная неловкость, много синкинезий, повышенная двигательная возбудимость, быстрая утомляемость, капризность, нарушение поведения, трудности школьного обучения, дизграфия, дислексия.
Объективными методами обследования выявляются следующие нарушения:
Как правило, неврологическая патология обнаруживается практически у 90% детей с диагнозом СДВГ.
Психологический анализ показывает большую роль психогенных факторов в формировании СДВГ у детей, к которым относится конфликтная обстановка в семье, злоупотребление родителей алкоголем. Важной причиной развития СДВГ является нарушение эмоционального контакта с родителями, одноклассниками, преподавателями.
Дифференциальная диагностика СДВГ проводится с астеническими синдромами на фоне интеркуррентных заболеваний, специфическими нарушениями обучения (дискалькулия, дислексия и другие), заболеваниями щитовидной железы, олигофренией лёгкой степени и шизофренией. Однако при данном способе диагностики могут возникнуть затруднения в связи с возможностью сочетания СДВГ с другими заболеваниями и состояниями — психиатрической патологией (депрессиями, паническими атаками или навязчивыми мыслями). [2] [3] [4] [6] [9]
Лечение синдрома дефицита внимания
Наибольшего эффекта лечения удаётся достичь при сочетании разнообразных методик психологической работы (как с самим ребенком, так и с его родителями).
Психотерапевтические методики
Психотерапевтическое лечение заключается в системной семейной и групповой игровой психотерапии, индивидуальной патогенетической психотерапии и различных методах суггестии (прямой, косвенной, гипнотерапии).
Медикаментозная терапия
Медикаментозная терапия целесообразна, если немедикаментозные методы коррекции не оказали должного эффекта: возможно назначение психостимуляторов, транквилизаторов, трициклических антидепрессантов и ноотропных препаратов.
Стимулирующие лекарственные препараты
Нестимулирующие препараты
При лечении СДВГ используется атомоксетин («Страттера») — селективный ингибитор обратного захвата норадреналина. Препарат эффективен, но в некоторых случаях может приводить к развитию побочных эффектов: тошноте, сонливости, раздражительности, приступам гнева, реже — токсическому поражению печени и суицидальным мыслям.
БОС-терапия (метод биологической обратной связи)
БОС-терапия позволяет безопасно и мягко скорректировать неврологические нарушения. Выполняя специальные задания в игровой форме, ребёнок учится регулировать свою активность и поведение.
Физиотерапия и массаж при СДВГ
Физическими методами реабилитации являются:
Также многочисленными исследованиями доказан лечебный эффект акупунктуры (иглоукалывания). Китайская чжень-цзю терапия в западной медицине используется сравнительно недавно (несколько десятилетий), но уже зарекомендовала себя как действенный метод в лечении различных заболеваний, в том числе и СДВГ.
Массаж активных точек вызывает релаксацию мышц и усиливает эффективность других лечебных методов. [3] [5] [7]
Педагогические меры
Педагогам следует учитывать индивидуальные особенности детей со СДВГ и уделять особое внимание гиперактивному ребёнку с самого начала обучения. Важно подобрать подходящую длительность заданий и по возможности контролировать окружающий шум. В некоторых случаях могут потребоваться индивидуальные занятия с репетитором.
Советы родителям
При СДВГ необходим строгий распорядок дня, также важно оберегать ребёнка от переутомления. Родителям следует чаще хвалить ребёнка и подчёркивать его успехи, чтобы укрепить уверенность в собственных силах.
Можно ли вылечить СДВГ полностью
Вылечить СДВГ полностью невозможно. Системный подход к лечению позволит устранить ведущий синдром и предотвратить рецидив в будущем.
Прогноз. Профилактика
Прогноз болезни относительно благоприятный: у большинства детей симптомы исчезают в подростковом возрасте. По мере роста ребёнка компенсируются нарушения в медиаторной системе мозга и часть симптомов регрессирует. Но в 30-70% случаев симптомы СДВГ (вспыльчивость, рассеянность, чрезмерная импульсивность, забывчивость, непоседливость, нетерпеливость, непредсказуемые частые и быстрые смены настроения) могут наблюдаться и у взрослых.
При сочетании СДВГ с психическими заболеваниями, наличии психопатологии у матери, симптомах импульсивности у ребёнка прогноз заболевания становится неблагоприятным. [10]
Возможность предотвращения СДВГ не доказана, однако существуют способы помочь детям добиться наилучших результатов в борьбе с этим синдромом:
Субдуральная гематома
Субдуральная гематома — скопление крови между внутренней поверхностью твёрдой мозговой оболочки и паутинной оболочкой.
Код по МКБ-10: S06.5 — «Травматическое субдуральное кровоизлияние»
Содержание
Эпидемиология
Этиология и патогенез
Возникновение субдуральной гематомы чаще всего вызвано травмой головы. В большинстве случаев травма является непосредственной причиной кровоизлияния. Реже травматическое воздействие является провоцирующим фактором. [4]
Стадии развития субдуральной гематомы
Острая СДГ
Острой считается СДГ длительностью до 3 дней. [5]
Подострая СДГ
Длительность от 3 дней до 2-3 недель. [5] [6]
Хроническая СДГ
Длительность свыше 3 недель. [5]
Определения давности возникновения субдуральной гематомы
Для определения давности субдуральной гематомы предложено несколько методов.
Клиника субдуральной гематомы
«Светлым промежутком называют время от возвращения сознания после первичной травмы до появления признаков сдавления головного мозга. Продолжительность светлого промежутка может быть от нескольких часов до нескольких дней, недель и даже месяцев. В зависимости от этого гематомы делят на острые (светлый промежуток до 3 сут), подострые (от 4 до 21 сут) и хронические (более 3 нед).
В настоящее время доказано, что гематомы в основном формируются в течение первых 3 ч, а объём их, значительно превышая 30-50 мл, не всегда прерывает светлый промежуток. Причина в том, что мозг «не втиснут» в череп, существуют определённые пространства между ним и оболочками с определённым внутричерепным давлением. Сформировавшаяся гематома на ранней стадии не вызывает выраженного сдавления головного мозга, поскольку он, как и всякий живой орган, до известного предела поступается своим объёмом; компенсируя при этом функциональное состояние. Постепенные сосудистые расстройства, гипоксия, нарастающий отёк, а затем набухание мозга приводят к увеличению его объёма и резкому усилению давления по площади соприкосновения гематомы и мозга. Наступает срыв компенсаторных возможностей центральной нервной системы, который выражается в окончании светлого промежутка. Дальнейшее увеличение объёма мозга ведёт к смещению срединных структур, а затем дислокации ствола мозга в отверстие мозжечкового намёта и затылочно-шейную дуральную воронку.
Увеличение срока светлого промежутка в острой стадии возможно за счёт всасывания жидкой части крови из гематомы и уменьшения её объёма. Продолжительности мнимого благополучия способствует и дегидратация, проводимая в стационаре больным с диагнозом «сотрясение» или «ушиб головного мозга», не позволяющая развиться выраженному отёку мозговой ткани. При подостро и хронически протекающих гематомах возможно увеличение их объёма (на 16-90-й день) за счёт притока жидкости. Разложение излившейся крови и рост содержания высокомолекулярных белков увеличивают онкотическое давление в гематоме. Это вызывает диффузию ликвора до создания осмотического равновесия между жидким содержимым гематомы и спинномозговой жидкостью.
Не исключено прерывание светлого промежутка и повторными кровоизлияниями в эпи- или субдуральное пространство при срыве тромба с повреждённого сосуда. Это может возникнуть при внезапном резком перепаде артериального и внутричерепного давления — при чихании, кашле, натуживании и т.д.» [7]
Что такое сдг в медицине
Субдуральная гематома (СДГ) представляет собой скопление крови в субдуральном пространстве между внутренней стороной твердой мозговой оболочки и поверхностью мозга. Определение «острая субдуральная гематома» варьирует от автора к автору. По определению Маршалла они считаются «острыми» в течение первых 24 часов после травмы, «подострыми» на 2-7 сутки и «хроническими» спустя 14 суток после травмы.
а) Патогенез. Основными причинами острой субдуральной гематомы (оСДГ) у молодых пациентов являются дорожно-транспортные происшествия, а в пожилой возрастной группе — падения с высоты. Частой причиной является жестокое обращение с детьми.
«Чистая» острая субдуральная гематома (оСДГ) не типична. Разрыв корковых артерии или переходных вен мозга после незначительной травмы является наиболее частой причиной этих случаев.
Причиной формирования большинства острой субдуральной гематомы (оСДГ) являются другие внутричерепные повреждения (разрывы сосудов коры либо артерий или вен ушибленной поверхности головного мозга). Сопутствующие интракраниальные повреждения обнаруживаются примерно у половины пациентов с ШКГ 3-15 баллов. У пациентов с ШКГ 8 баллов или ниже, доля таких повреждений увеличивается до 60-80%. Большинство из них представлены ушибами и/или травматическими внутримозговыми гематомами. Травматическое субарахноидальное кровоизлияние (тСАК) можно наблюдать в 10-20% случаев.
Поскольку большинство из этих поражений являются результатом несчастных случаев с высокой скоростью, особенно часты экстракраниальные травмы (средней зоны лица, органов грудной и брюшной полости, конечностей).
Большинство острой субдуральной гематомы (оСДГ) находятся в супратенториальной части в лобно-височно-теменной области. Межполушарные СДГ редки. Инфратенториальные оСДГ составляют менее 1% всех случаев.
б) Эпидемиология. На основании данных разных исследований, острая субдуральная гематома (оСДГ) возникают примерно у 10% всех пациентов с черепно-мозговой травмой. У коматозных больных частота составляет около 20%. Собственные данные автора по 1136 пациентам с тяжелыми травмами головы показали возникновение в 18,4% случаях изолированной травмы головы и 30,4% сочетанной травмы. оСДГ могут возникнуть в любом возрасте, но преимущественно у молодых мужчин в возрасте 30-50 лет.
в) Клинические признаки острой субдуральной гематомы (оСДГ). Как и при эпидуральной гематоме, голова должна быть исследована для выявления местных травм таких как кровоподтеки, ссаднения кожи и подапоневротические отеки.
В связи с тем, что тяжелая первичная травма головного мозга присутствует у большинства пациентов с оСДГ, чаще всего они поступают уже в коме. На момент поступления 37-80% всех пациентов имеют ШКГ 8 баллов и менее. Светлый промежуток наблюдается в менее чем 20% всех случаев. Почти у 50% всех поступивших в стационар с острой субдуральной гематомой зрачки изменены. Как и при других гематомах, вторичное ухудшение проявляется снижением показателя ШКГ, расширением ипсилатерального зрачка и контралатеральным гемипарезом с последующими клиническими признаками дислокационного синдрома.
г) Диагностика. Как и во всех случаях травмы КТ является методом выбора. В типичных случаях может быть выявлено двояковыпуклое объемное образование, пониженной плотности под внутренней стороной черепа в лобно-височной области. Вполне типично расширение гематомы в сильвиеву борозду. Как уже упоминалось, инфратенториальная оСДГ очень редкая находка. КТ не только выявляет саму оСДГ, но и сопутствующие внутричерепные повреждения.
д) Операция при острой субдуральной гематоме (оСДГ):
1. Показания. Как для эпидуральной гематомы, рандомизированные контролируемые исследования, сравнивающие результаты хирургического и нехирургического лечения отсутствуют. Таким образом, показания к операции также зависят от клинического состояния, неврологического статуса и данных КТ. Толщина и объем гематомы, степень смещения срединных структур и компрессия базальных цистерн тесно связаны с исходом. Гематомы с толщиной более 10 мм или гематомы, вызывающие смещение срединных структур более чем на 5 мм, должны удаляться независимо от состояния пациента.
Хирургическая эвакуация гематомы должна быть выполнены как можно скорее, потому что как и при ЭДГ задержка в операции обычно ухудшает конкретный исход. При небольшой гематоме, но клиническом ухудшении имеются хорошие показания к операции. В принципе рекомендуется измерение ВЧД у всех пациентов в коматозном состоянии и прооперированных по поводу оСДГ. Возраст (как и во всех случаях ЧМТ) является четким предиктором исхода у пациентов с оСДГ, различные исследования были акцентированы на результатах операций по поводу оСДГ у пожилых пациентов. На основании полученных данных можно утверждать, что хорошие функциональные результаты у коматозных больных в возрасте старше 70 лет очень маловероятны. Таким образом, при оценке показаний этот факт также необходимо учитывать.
2. Общие хирургические принципы. Существуют различные методы эвакуации острой субдуральной гематомы (оСДГ). Чаще применяются трефинации, краниотомия и краниоэктомия (с дополнительной дуропластикой или без нее) и подвисочная декомпрессия. Очень немногие исследования посвящены перспективной оценке влияния этих различных хирургических методов на результат. Единственно, что можно извлечь из этих данных является то, что эвакуация оСДГ через трефинацию, как правило, не самый лучший вариант.
В нашем учреждении для эвакуации острой субдуральной гематомы (оСДГ) в типичной локализации используется большой стандартизированный «травма-лоскут» (то есть большая лобно-височно-теменная базальная трепанация черепа). Вполне понятно, что кожный и костный лоскут, а также вскрытие оболочки должны быть достаточно большими (поэтому для выявления всех источников кровотечения, а также снижения ВЧД должны быть визуализированы лобно-боковая, височная и теменная кора). После удаления костного лоскута и открытия ТМО удаление гематомы выполняется путем аспирирования и отмывания. Мы обычно резецируем только сильно ушибленные части мозга, также удаляя сгустки в лобной и височной области.
Если мозг расслаблен, и нет тенденции к отеку, мы имплантируем паренхиматозный датчик ВЧД и завершаем операцию с тщательным гемостазом, ушиванием ТМО, реимплантацией костного лоскута и ушиванием мягких тканей. Если же мозг имеет тенденцию к набуханию (основное правило: достижение уровня ТМО в конце интракраниальной части операции) мы выполняем дуропластику и удаляем костный лоскут.
3. Послеоперационные меры предосторожности. Как и во всех случаях травматических гематом, после операции для оценки полноты удаления гематомы и исключения рецидива должна быть выполнена контрольная КТ.
4. Результаты. С учетом того, что большинство пациентов с острыми травматическими субдуральными гематомами (оСДГ) имеет тяжелую первичную травму, результат в целом хуже, чем у пациентов с эпидуральной гематомой. Клиническое состояние, начальный неврологический статус, длительность вклинения и сопутствующие внутричерепные поражения являются чрезвычайно значимыми предикторами исхода. В целом смертность у коматозных больных колеблется от 45 до 70%, с частотой хорошего функционального результата от 10 до 20%.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Перинатальная патология центральной нервной системы в генезе синдрома дефицита внимания с гиперактивностью и его лечение
Проблема гиперактивности у детей впервые привлекла к себе внимание в 1845 г., когда немецкий врач Генрих Гофман в поэтической форме описал чрезвычайно подвижного ребенка и дал ему прозвище «непоседа Филипп». В 1902 г. G. Still [9] отметил, что гиперактивность имеет биологическую основу, являясь следствием наследственной патологии или родовой травмы. Он же первым отметил преобладание среди больных мальчиков: соотношение мальчиков и девочек 3:1. Термин «гипердинамический синдром» был введен в середине XX века. Его рассматривают как отдаленное последствие раннего органического поражения головного мозга. Так, P. Lewin [7] пришел к выводу, что тяжелые формы двигательного беспокойства обусловлены органическим поражением мозга, а в возникновении легких форм большую роль играет нарушение взаимоотношений с родителями.
В середине 50-х годов прошлого века в научной литературе появляется концепция минимального поражения мозга (minimal brain damage), согласно которой гиперактивность у детей напоминает последствия черепно-мозговой травмы у взрослых. В дальнейшем, в англо-американской литературе [7] появляется термин «minimal brain disfunction» — «минимальная мозговая дисфункция». К этой категории относят детей с проблемами в обучении или поведении, расстройствами внимания, имеющих нормальный уровень интеллекта и легкие неврологические нарушения, не выявляющиеся при стандартном неврологическом обследовании, или с признаками незрелости и замедленного созревания тех или иных психических функций. Для уточнения границ данной патологии в США была создана специальная комиссия, предложившая следующее определение минимальной мозговой дисфункции: данный термин должен применяться к детям со средним уровнем интеллекта, с нарушениями в обучении и/или поведении, которые сочетаются с патологией центральной нервной системы [4].
Сегодня отмечается тенденция относить к ММД и дис-праксию (по МКБ-10). На наш взгляд, это не совсем правильно, поскольку нарушение праксиса, как и другие формы патологии движений, с точки зрения классической неврологии являются следствием повреждения определенных корковых центров. Трудно объяснить с позиции классической неврологии и такие проявления «незрелости» у детей, как дисграфия, дислексия и дискалькулия. Другими словами, с нашей точки зрения, под обобщающим названием ММД скрывается многообразная, подчас очаговая, в большей части случаев, перинатальная, патология нервной системы. Тем не менее сегодня — это один из наиболее частых диагнозов в практике детского невролога, что приводит к искажению статистики в отношении синдрома дефицита внимания.
Синдром дефицита внимания с гиперактивностью (СДВГ) характеризуется триадой симптомов: нарушением внимания, гиперактивностью, импульсивностью. Хотя в последнее десятилетие проведены многочисленные генетические и биохимические, томографические и другие исследования синдрома, пока отсутствуют определенные представления о его этиологии и патогенезе. Главными в проблеме остаются вопросы о том, является ли рассматриваемое состояние заболеванием или синдромом и кто должен заниматься лечением таких больных — неврологи или психиатры?
По данным зарубежных эпидемиологических исследований [4], частота СДВГ среди детей дошкольного и школьного возраста составляет на сегодня от 4,0 до 9,5%. Преобладание среди больных мальчиков объясняется рядом причин: влиянием генетических факторов, более высокой уязвимостью мужского плода к внешним воздействиям, большей степенью специализации больших полушарий, что обусловливает меньший резерв компенсаторных возможностей при поражении систем мозга, обеспечивающих высшую нервную деятельность.
В России число детей с СДВГ в возрасте до 14 лет составляет не менее 400 тыс. человек [3]. Проблема в ее социально-медицинском аспекте осложняется тем, что в сферу оказания помощи детям с СДВГ вовлекаются до 1 млн членов их семей. Кроме того, актуальность проблемы подчеркивается и тем, что СДВГ существенным образом влияет на качество жизни страдающих им детей. С этим заболеванием сопряжены риски употребления наркотиков, ранней алкоголизации и курения, а также риск развития коморбидных психических расстройств.
Формы СДВГ делят на наследственные и приобретенные [3]. Независимо от такого деления в большинстве случаев были обнаружены нейрохимические и морфологические (по данным нейровизуализации) изменения головного мозга [2].
Существует точка зрения [1], согласно которой в разработке проблем СДВГ изучение характера и особенностей органического поражения головного мозга в периоде беременности и родов имеет большие перспективы в сравнении с наследственной теорией происхождения этого заболевания. С. Gillberg [5] отметил, что у детей «пожилых» первородящих матерей ряд признаков, сопровождающих нарушение внимания, в частности, статико-моторная недостаточность, встречается в 5 раз чаще по сравнению с детьми молодых матерей. В то же время в литературе [5] встречаются данные о преобладании СДВГ у детей юных матерей. В том и другом случае возникновение СДВГ объясняют развитием перинатальной патологии.
В некоторых работах описывают СДВГ у недоношенных детей и детей с низкой массой тела. F. Levy [6] установил, что в этих случаях имеет значение поражение префрон-тальной и теменной коры, хвостатого ядра и, возможно, правого полушария. Есть также данные о том, что к СДВГ ведут расширение боковых желудочков и уменьшение толщины мозолистого тела у детей, родившихся с низкой массой тела. В то же время в последние годы роль недоношенности подвергается сомнению. Так, по мнению Е. Mick и соавт. [8], недоношенность является причиной СДВГ только в 13,8% случаев.
Н.Н. Заваденко [1] в 84% случаев СДВГ выявил нарушение течения беременности или родов у матерей детей, сочетанное влияние патологических факторов прослеживалось в 56% случаев. В рассматриваемых случаях отмечались также токсикоз и угроза прерывания беременности, которые могли вести к внутриутробной гипоксии плода, к которой особенно чувствителен развивающийся мозг. По Н.Н. Заваденко, факторами риска развития СДВГ являются ги-поксически-ишемическая энцефалопатия у новорожденных, недоношенность, переношенность, гидроцефалия, а также внутриутробная гипотрофия.
В клинике детской неврологии врачи часто сталкиваются с когнитивными нарушениями. Часть из них сочетаются с гиперактивностью и дефицитом внимания. Тем не менее это разные группы пациентов и их диагностическая дифференцировка, особенно с учетом клинической общности жалоб и некоторых симптомов, приобретает большое практическое значение. Одним из подходов к изучению этого вопроса является уточнение особенностей патологии ЦНС при СДВГ, возникающей в перинатальном периоде.
Цель настоящего исследования состояла в уточнении характера и генеза перинатальной патологии ЦНС в случаях СДВГ и построение на этой основе терапии с оценкой влияния различных препаратов.
Материал и методы
Обследовали 68 пациентов в возрасте от 7 до 14 лет с СДВГ.
Диагностика синдрома проводилась по МКБ-10 и DSM-IV. Имеющиеся в них признаки были основными критериями включения больных в исследование. Критериями исключения из исследования были соматическая патология, психические заболевания и выраженное снижение интеллекта.
В терапевтической части работы, где сопоставлялось действие различных препаратов, обследовалась также контрольная группа, в которую вошли 25 детей с СДВГ, включенных по тем же критериям отбора.
Все обследованные имели нормальный уровень интеллекта. Родители детей обеих групп предъявляли сходные жалобы: на сложности в обучении в связи с отвлекаемо-стью, невозможностью сконцентрироваться более чем на 10—15 мин, снижение памяти, восприятия, гиперактивность. Учителя постоянно делали замечания детям, связанные с невысокой успеваемостью.
Больные обследовались клинически. Кроме того, были применены такие дополнительные методы обследования, как электроэнцефалография, УЗДГ сосудов головного мозга, реоэнцефалография, рентгеновская краниография и спон-дилография шейного отдела позвоночника. Использовались также нейропсихологические тесты — корректурная проба и тест на направленное внимание.
Результаты и обсуждение
У 75% детей в обеих группах был отмечен отягощенный перинатальный фон. Неблагоприятное течение беременности у матерей было выявлено у 66% обследованных детей. В большинстве случаев угроза прерывания беременности приводила к необходимости приема гормональных препаратов не только на ранних ее сроках, но и в течение всей беременности (в 25% случаев). 30% будущих матерей отмечали наличие стрессовых ситуаций в период беременности, на фоне которых возникало значительное усиление шевелений плода (симптом развивающейся гипоксии). Перенесли ОРВИ 18% беременных в I триместре беременности. Получили полный курс лечения в связи с выявленной во время беременности, но не проявлявшей себя клинически внутриутробной инфекцией 28% матерей.
Физиологическое родоразрешение имело место у 76% женщин, в 24% случаев проводилось кесарево сечение. У половины рожениц отмечалась слабость родовой деятельности с применением как медикаментозной стимуляции, так и давления на живот при стоянии головки плода в родовых путях — метод, приводящий ко многим натальным повреждениям центральной нервной системы новорожденного. Большинство наших пациентов имели невысокие оценки по шкале Апгар с диагнозом перинатального гипоксиче-ски-травматического поражения ЦНС при выписке, причем треть детей получала курс лечения в отделениях патологии новорожденных. Осложнения в родах и неврологическая симптоматика в течение первого года жизни, служившая поводом для лечения и наблюдения у невролога; 22% родителей детей отмечали приступы «заходящегося плача» в возрасте до 2 лет и 35% детей наблюдались у невролога в связи с головными болями средней интенсивности.
В неврологическом статусе у 32% детей выявлялись негрубые координаторные нарушения, у 57% — синдром периферической цервикальной недостаточности, у 30% — пирамидная недостаточность и у 23% — симптомы невроза навязчивых движений, в основном, в виде тикозных гиперкинезов.
Биоэлектрическая активность головного мозга обследованных детей с СДВГ характеризовалась усилением θ- и δ-активности в передних зонах коры и уменьшением представленности в этих областях β-ритма с преобладанием правостороннего акцента нарушений. В 18% случаев обнаружены негрубые региональные изменения в виде синхронных групп θ-волн в височных отделах обоих полушарий с вовлечением медиобазальных образований. В 15% случаев при гипервентиляции появлялись комплексы «острая — медленная волна». В целом эти данные соответствуют особенностям ЭЭТ при СДВГ, описанным в литературе.
Данные УЗДГ сосудов головного мозга коррелировали с результатами РЭГ. У 70% пациентов зарегистрирована нефизиологическая асимметрия кровотока по конечным ветвям внутренних сонных артерий. Снижение скоростных характеристик в вертебрально-базилярной системе обнаружено у 75% пациентов. Венозные нарушения выявлены у 71% детей в виде ускорения кровотока по вене Розенталя и прямому синусу. Дуплексное сканирование брахиоцефальных сосудов подтвердило наличие у 80% детей с СДВГ врожденной извитости внутренней сонной артерии, а у 20% она была двусторонней. Отмечено уменьшение диаметра правых внутренней сонной и позвоночной артерий. Патология позвоночных артерий (гипоплазия, аномалия вхождения в костный канал, угловой изгиб) была выявлена в неожиданно высоком проценте случаев, причем преимущественно справа.
Рентгеновская краниография позволила выявить косвенные признаки внутричерепной гипертензии у 1/3 пациентов. Спондилография шейного отдела позвоночника подтвердила признаки натальной травмы в 45% случаев. Высокий процент цервикальной патологии не был для нас неожиданным, поскольку во многих исследованиях отмечалась частота страдания шейного отдела позвоночника во время родов.
Полученными при общем обследовании детей с СДВГ данными мы руководствовались при назначении терапии. Принималось во внимание, что перинатальные осложнения приводят к нарушениям церебральной гемодинамики и развитию гипоксии коры головного мозга. Поэтому пациентам обеих групп были назначены препараты, улучшающие гемодинамику (сосудорасширяющие), курс электрофореза спазмолитиков на шейный отдел позвоночника по поперечной методике, витаминотерапия.
В лечении основной группы больных использовали церебролизин. Он назначался детям основной группы ежедневно внутримышечно 1 раз в день в утренние часы. Доза препарата постепенно наращивалась в течение 5—6 дней с 0,5 мл до 2,0—3,0 мл, что позволяет избежать возникновения побочных реакций. Пациентам контрольной группы назначалась глютаминовая кислота. Лечение проводилось в течение 3 нед. Для оценки эффективности лечения все пациенты с СДВГ проходили обследование перед назначением лечения и через 2 нед после его завершения.
При повторном обследовании (после лечения) положительная динамика оценивалась при опросе родителей, неврологическому статусу и результатам выполнения проб на концентрацию внимания.
В группе детей, лечившихся церебролизином, достоверное улучшение состояния было в 65% случаев, в то время как в контрольной группе — в 33%. Родители отмечали повышение способности детей к длительной концентрации внимания. Это означало, что к моменту окончания лечения ребенок был способен работать в течение всего урока (40 мин), значительно меньше отвлекался, у него улучшились память и характеристики поведения (стал «более управляемым», получал меньше замечаний в школе). При неврологическом осмотре выявлены улучшение моторики и координации, а также повышение уровня выполнения пробы на концентрацию внимания и выполнение сложных заданий.
У пациентов обеих групп уменьшились головные боли: в основной группе у 82% детей они исчезли полностью к моменту повторного анкетирования, а в контрольной группе — более чем у половины обследуемых.
Побочные реакции при использовании церебролизина были отмечены в 3% случаев в виде нарушения засыпания. Но они могли быть связаны с нарушением режима введения препарата (его применение во второй половине дня).
Таким образом, наше исследование показало, что наличие при СДВГ перинатальной патологии требует проведения каузальной терапии, в том числе направленной на восстановление церебральной гемодинамики. Был подтвержден также положительный эффект церебролизина в этих случаях. Мы полагаем, что должно быть не менее трех лечебных курсов с перерывом между ними в 3 мес. Есть основание полагать, что более раннее обнаружение и лечение даже негрубых проявлений перинатальной патологии позволит избежать многих осложнений со стороны ЦНС, в том числе и развития СДВГ.