Что такое симптом поколачивания с обеих сторон
Тромбоз стента после ЧКВ
У пациентов с острым коронарным синдромом с элевацией сегмента ST (ОКСпST) первичное чрескожное вмешательство (ЧКВ) приводит к 47% снижению смертности по сравнению с тромболитической терапией (4,3% против 9,2%). При ОКСбезпST инвазивная реваскуляризация улучшает прогноз у пациентов высокого и промежуточного риска развития летального исхода.
У пациентов с острым коронарным синдромом с элевацией сегмента ST (ОКСпST) первичное чрескожное вмешательство (ЧКВ) приводит к 47% снижению смертности по сравнению с тромболитической терапией (4,3% против 9,2%). При ОКСбезпST инвазивная реваскуляризация улучшает прогноз у пациентов высокого и промежуточного риска развития летального исхода. Рост числа ЧКВ со стентированием при ОКС сопровождается риском развития осложнений в виде тромбозов стентов. Для иллюстрации этой проблемы приводим клинический случай. Ключевые слова: острый коронарный синдром; ОКСпST; ОКС безпST; ЧКВ; стентирование. За последние годы идет непрерывный рост числа первичных чрескожных вмешательств (ЧКВ) при остром коронарном синдроме (ОКС) [4,5]. Однако одновременно с ростом частоты проведения ЧКВ со стентированием нарастает проблема развития тромбозов и стенозов стента [1, 6]. Частота развития тромбоза стента составляет 0,87–2,2% и развивается чаще в течение первого года после операции [3]. Верифицируется тромбоз стента, если имеется ангиографическое или патологическое подтверждение. Ангиографическое подтверждение тромбоза стента, основанное на оценке состояния кровотока по шкале TIMI, достаточно, если имеет место новое острое появление симптомов ишемии в покое; новые ишемические изменения ЭКГ, типичное повышение маркеров некроза миокарда [7]. Тромбоз стента может развиваться на протяжении первых 24 часов после его установки (острый тромбоз стента), в течение 1-го месяца (подострый тромбоз) или с 1-го по 12-й месяц после вмешательства (поздний тромбоз стента). Первичными факторами, способствующими его возникновению, являются исходная окклюзия венечных артерий, длинный (более 25 мм) стентированный сегмент коронарной артерии, прекращение приема двойной антитромботической терапии после эндоваскулярного вмешательства [3, 6].
Пациент Т., 72 лет, был госпитализирован с диагнозом Нестабильная стенокардия. При поступлении предъявлял жалобы на на периодически возникающие давящие боли за грудиной, умеренной интенсивности, возникающие в покое в течение последней недели и купирующиеся приемом нитратов в течении 5-минут. Госпитализирован самотеком.
Пациенту при выписке рекомендован прием препаратов: акузид 20/12,5 х 2 раза, физиотенз 0,4 мг х 2 раза, Ко-Плавикс 100/75 мг утром, предуктал ОД 80 мг утром, аторвостатин 40 мг вечером, кардура 4 мг вечером.
После выписки с 19.06.2018 у больного прогрессирует клиника стенокардии, боли за грудиной в покое, по несколько раз в сутки вынужден пользоваться нитратами сублингвально. Обратился за медицинской помощью в КБ№1 УДП, направлен в ОРИТ с диагнозом: «ИБС: нестабильная стенокардия. ПИКС. Многососудистое поражение коронарного русла».
Объективно: Состояние тяжелое. Положение в постели с низким изголовьем. Телосложение – нормостеническое. Повышенного питания. Рост- 168см, вес- 80кг. ИМТ-28,3 кг/м2, Избыточная масса тела.
Кожные покровы обычной окраски, сухие, теплые. Нормотермия. Цианоза губ, акроцианоза нет. Отеков нет. Л/У не увеличены. Варикозно-расширенных вен нет.
ЦНС: Ориентирован в месте, времени, собственной личности. В сознании, контактен, адекватен. Память и интеллект сохранены. Зрачки D=S. Язык по срединной линии. Чувствительность и движения в конечностях сохранены в полном объеме. Парезов и параличей не выявлено. В неврологическом статусе очаговой и менингеальной симптоматики не выявляется.
Органы дыхания: Дыхание самостоятельное, носовое, адекватное. ЧДД 18 в мин. SрO2 97% на атмосферном воздухе. Перкуторно звук легочный с коробочным оттенком.
Аускультативно: дыхание везикулярное, проводится во все отделы. Единичные сухие пневмосклеротические хрипы с обеих сторон.
Сердечно-сосудистая система: Вены шеи не набухшие. Пульсация сонных артерий без особенностей. Границы сердца расширены влево на 1,5 см. Тоны сердца приглушены, ритмичные. По ЭКМ регистрируется синусовый ритм. ЧСС=62, PS=62 в минуту, АД 140/76 мм.рт.ст. Патологических шумов не выслушивается. Пульсация на артериях стоп снижена, больше справа.
Органы ЖКТ: Язык влажный. Аппетит сохранен. Живот при пальпации мягкий, безболезненный во всех отделах. Печень не выступает из-под края реберной дуги, безболезненная при пальпации. Селезенка не пальпируется. Кишечные шумы выслушиваются. Стул обычного цвета, оформленный.
Органы мочеотделения: Мочеиспускание самостоятельное. Дизурии нет. Симптом поколачивания отрицательный с обеих сторон.
Анализы крови на сердечные биомаркеры: 22.06.18 г. 12:31 (1-й анализ) Тропонин-I количественно: 28,3 нг/мл ; КФК-МВ (CK-MB) : 27 ед/л; Общий холестерин: 2,5 мм/л; ЛПНП : 1,51 мм/л 22.06.2018 23:11 (2-й анализ): Тропонин-I количественно : 163,8 нг/мл; КФК-МВ (CK-MB) : 27 ед/л; 23.06.2018 06:19: Тропонин-I количественно : 10235 нг/мл; КФК-МВ (CKMB) : 755 ед/л;
КАГ от 22.06.18: Доступ: правый трансрадиальный Результаты исследования:
ЛКА.
Ствол Не изменен.
ПМЖВ Ранее имплантированный стент в п/3-с/3 проходим, рестеноз 99%, далее без изменений.
ДВ Устьевое сужение 45%, далее без изменений.
A. intermedia Неровности контуров в п/3(артерия малого диаметра).
ОВ Без гемодинамически значимых изменений.
ВТК Ранее имплантированный стент от устья проходим, без признаков рестеноза, далее без изменений.
ЗБВ ОВ Без гемодинамически значимых изменений.
ПКА Без гемодинамически значимых изменений.
ЗБВ ПКА Без гемодинамически значимых изменений.
ЗМЖВ ПКА Без гемодинамически значимых изменений.
Тип кровоснабжения Сбалансированный.
Жалобы на боли давящего характера в области сердца сильной интенсивности, слабость, умеренную одышку, связанную с невозможностью вдохнуть полной грудью из-за болей в области сердца.
На ЭКГ: синусовый ритм, элевация ST c V1-V, депрессия ST в II, III, AVF.
Начата инфузия неотона, изокета, ненаркотические обезболивание. От проведения массивной антикоагулянтной трапии решено возжержаться в виду риска внутреннего кровотечения из места травмы ПМЖВ.
В настоящий момент, исходя из клинической картины, характерной ЭКГ картины, ЭХОКГ картины клиническая картина трактуется, как острый инфаркт миокарда IV типа в области передне-боковой стенки ЛЖ с подъемом сегмента ST.
Состояние с отрицательной динамикой в плане возобновления интениснвных загрудинных болей.
В связи с выраженным болевым синдромом принято решение об использовании наркотических обезболивающий средств.
При регистрации ЭКГ выявлена выраженная отрицательная динамика в плане расширения зоны ишемии и увеличении элевации сегмента ST.
По согласованию с эндоваскулярными хирургами принято решение о повторной КАГ.
Больной доставлен из рентгеноперационной после проведения эндоваскулярного вмешательства – повторного стентирования ПМЖВ в связи с рестенозом в области ранее имплантированного стента.
На фоне проведенной реваскуляризации жалобы на боли давящего характера в области сердца существенно регрессировали.
На ЭКГ положительная динамика в плане снижения элевации ST с V2-V4.
КАГ 23.06.18г 01:20: Наименование операции: Реканализация, баллонная вазодилатация с установкой стента в переднюю межжелудочковую ветвь.
Вид обезболивания: местная анестезия
Результаты исследования:
ЛКА.
Ствол Не изменен.
ПМЖВ Окклюзирована от устья.
ДВ Устьевое сужение 45%, далее без изменений.
A. intermedia Неровности контуров в п/3(артерия малого диаметра).
ОВ Без гемодинамически значимых изменений.
ВТК Ранее имплантированный стент от устья проходим, без признаков рестеноза, далее без изменений.
ЗБВ ОВ Без гемодинамически значимых изменений.
ПКА Без гемодинамически значимых изменений.
ЗБВ ПКА Без гемодинамически значимых изменений.
ЗМЖВ ПКА Без гемодинамически значимых изменений.
Тип кровоснабжения Сбалансированный.
За прошедший период в целом динамику состояния пациента можно охарактеризовать как отрицательную в связи с развившимся острым инфарктом миокарда, сопровождавшимся выраженным болевым синдромом, требовавшим использования наркотических обезболивающий, снижением ФВ до 42%. На фоне повторного эндоваскулярного вмешательства состояние пациента стабилизировалось.
На фоне проводимой терапии состояние больного остается стабильным, с удовлетворительными показателями гемодинамики, отсутствием прогрессирования сердечной\дыхательной недостаточности, отсутствии нарушений ритма сердца. Планируется проведение повторного ЭХОКГ исследования. Признаков внутреннего кровотечения в полость перикарда на фоне повреждения ПМЖВ не получено
Операция баллонная вазодилатация с установкой стента «Resolut» 2.73х18 мм в переднюю межжелудочковую ветвь левой коронарной артерии от 22.06.18, паравазация, установка стент-графта ПМЖВ от 22.06.2018.
Тромбоз стента ПМЖВ, реканализация, баллонная вазодилатация с установкой стента «Xience» 3,5х28 мм в переднюю межжелудочковую ветвь от 23.06.2018.
Фон: Гипертоническая болезнь III ст, 3 ст, риск 4. Сахарный диабет 2 типа, средней степени тяжести. Избыточная масса тела. ИМТ=28.3 кг/м2.
Сочетанные: Мультифокальный атеросклероз: Стеноз левой почечной артерии, стентирование левой почечной артерии в 2003, рестеноз 95% (по данным ангиографии от 15.06.2018). Атеросклероз сосудов нижних конечностей: Тромбоз бедренной артерии слева, операция АББШ в 2007 г. Ангиография артерий нижних конечностей 15.06.2018: СЛЕВА: ОПА стеноз 65%, НПА стеноз с/3 55%, ОБА, ГБА, ВПА и ПБА без гемодинамически-значимых сужений, СПРАВА: ОПА, НПА, ВПА, ОБА и ГБА проходимы, ПБА окклюзирована от устья, д/3 заполняется по коллатералям.
Осложненния: ОСН Killip III; рецидивирующая левожелудочковая недостаточность; НИВЛ 25.06.18., 26.06.18.
Двусторонняя гипостатическая полисегментарная пневмония. Острая аневризма в области верхушки ЛЖ. НРС: персистирующая форма фибрилляции-трепетания предсердий.
Острое почечное повреждение, контраст индуцированная нефропатия.
Блокада правой ножки п. Гиса. НК IIA ст. NYHA II ФК. Нефроангиосклероз. Нефропатия смешанного генеза. ХБП С3А, СКФ по формуле CKD-EPI=46 мл/мин/1,73 м2.
Сопутствующие: ЦВБ. ДЭП II ст. ОНМК от 2011 г.
Кисты правой почки. Язвенная болезнь желудка, ремиссия. ХОБЛ, средней тяжести. Эмфизема легких.
Течение заболевания осложнилось острой левожелудочковой недостаточностью с 23.06.2018г.
Обсуждение Таким образом, у пациента имело место несколько причин для развития тромбоза стента — наличие самого ОКС, снижение ФВ, длинный стентированный сегмент ПМЖВ, исходная субтотальный стеноз артерии. Сочетание мужского пола и возраста более 60 лет также явились дополнительными предикторами тромбоза стента.
1. После проведения инвазивной реваскуляризации в объеме ЧКВ со стентированием артерии необходима дополнительная стратификация пациентов по риску развития тромбоза стента по наличию наиболее значимых факторов, повышающих риск его возникновения
2. Строгое соблюдение рекомендаций по ДААТ у пациентов с ОКС. Длительность ДААТ по умолчанию должна составлять 12 месяцев, независимо от метода реваскуляризации. Тикагрелор рекомендован больным с ОКС в отсутствии лекарственных противопоказаний. Однако малодоходным пациентам требуется государственная поддержка на приобретение препарата, особенно имеющим высокий риск развития тромбоза стента.
3. Актуальной остается работа над сохранением комплаентности пациентов к лекарственной терапии.
1. Березовская Г. А., Ганюков В. И., Карпенко М. А. Рестеноз и тромбоз стента // Российский кардиологический журнал. 2012. №6. С. 91–95.
2. Ганюков В. И. Доказательная база приоритетной роли первичного чрескожного коронарного вмешательства в реваскуляризации больных инфарктом миокарда с подъемом сегмента ST // Комплексные проблемы сердечно-сосудистых заболеваний. 2013. №1. С. 24–34.
3. Ганюков В. И., Шилов А. А, Бохан Н. С., Моисеенков Г. В., Барбараш Л. С. Причины тромбозов стентов коронарных артерий // Интервенционная кардиология. 2011–2012. №27/28. С. 29–34.
4. Кашталап В. В., Завырылина И. Н., Барбараш О. Л. Эндоваскулярная реваскуляризация при остром коронарном синдроме с подъемом сегмента ST в России: проблемы и перспективы дальнейшего развития // Креативная кардиология. 2015. №3. С. 5–15. ВЕСТНИК БУРЯТСКОГО ГОСУДАРСТВЕННОГО УНИВЕРСИТЕТА. МЕДИЦИНА И ФАРМАЦИЯ 2017. Вып. 4 50
5. Рекомендации ESC/EACT по лечению ИМ со стойким подъемом сегмента ST Европейского общества кардиологов. 2017. (escardio.ru).
6. Терещенко А. С., Миронов В. М., Меркулов Е. В., Левицкий И. В., Самко А. Н. Поздние и очень поздние тромбозы стентов с лекарственным покрытием // Атеросклероз и дислипидемия. 2014. №1. С. 9–14.
Клинический случай постановки диагноза: «Болезнь Девика»
Оптикомиелит (болезнь Девика) – воспалительное демиелинизирующее заболевание, характеризующееся селективным поражением зрительного нерва (острый и под¬острый неврит) и спинного мозга (обширный поперечный миелит).
Оптикомиелит (болезнь Девика) – воспалительное демиелинизирующее заболевание, характеризующееся селективным поражением зрительного нерва (острый и подострый неврит) и спинного мозга (обширный поперечный миелит). Оптикомиелит часто неправильно диагностируется как рассеянный склероз (РС), но прогноз и лечение этих патологий различны. На сегодняшний день, в связи с особенностями течения и выделением специфического маркера (NMO-IgG), который не встречается при РС, оптикомиелит выделен в отдельную нозологическую единицу. Особый вариант РС описан Девиком (Devic) в 1894 г. и получил название «оптикомиелит Девика». В литературе имеются сообщения о том, что перед возникновением неврологических симптомов имел место продромальный период в виде лихорадки, инфекции и других аутоиммунных состояний, таких как системная красная волчанка, аутоиммунный тиреоидит, синдром Шегрена. Демиелинизирующее поражение зрительных нервов и спинного мозга может происходить одновременно или последовательно. Возникает временная слепота, иногда постоянная, в одном или обоих глазах. Также наблюдаются различная степень пареза или паралича в ногах, потеря чувствительности и/или дисфункция мочевого пузыря и кишечника вследствие повреждения спинного мозга. Полная клиническая картина болезни может проявиться в течение 8 недель. Течение болезни у взрослых чаще многофазное с периодами обострения и ремиссии и, в отличие от РС, более тяжелое. Патоморфологически очаги демиелинизации при этом заболевании близки к РС, но иногда встречаются нетипичные для последнего диффузные воспалительные изменения с выраженным отеком ткани мозга и в редких случаях – с геморрагиями. Данные магнитно-резонансной томографии (МРТ) и аутопсии свидетельствуют о возможности образования бляшек не только в спинном мозге и зрительных нервах, но и в перивентрикулярном белом веществе, редко – в стволе мозга и мозжечке. По данным МРТ, поражения спинного мозга носят больше некротический характер и затрагивают не менее трех сегментов.
Недавнее определение в сыворотке крови больных антител к аквапорину 4 (AQP-4) (специфических IgG) четко дифференцирует оптиконейромиелит от РС. Кроме этого, в клинике, в отличие от РС, начало заболевания приходится на более зрелый возраст, чаще болеют женщины, и в спинномозговой жидкости наблюдается плеоцитоз с повышенным содержанием белка без олигоклональных антител. Повторные исследования уровня специфических IgG позволяют наблюдать ответ на лечение и в целом мониторить заболевание.
Многие аспекты патогенеза до сих пор не ясны. Основной мишенью для иммунной реакции является AQP-4. Сывороточные антитела связываются с церебральными микрососудами, мягкой мозговой оболочкой, пространствами Вихрова – Робина. AQP-4, находящийся в отростках астроцитов или покрывающий участки сосудов, не покрытых астроцитарными ножками, участвует в образовании гематоэнцефалического барьера, при поражении не может справиться со своей функцией. Повреждение астроцитов способствует доступу других иммунных компонентов в ЦНС.
Клинический случай
Пациентка М, 58 лет, поступила на лечение во 2-е неврологическое отделение 20. 01. 2015г.
При поступлении жалобы на слабость в левой ноге, нарушение поверхностной чувствительности в обеих нижних конечностях, области живота, груди.
В плане дообследования повторно проведена нейровизуализация:
МРТ головного мозга: МР картина умеренно выраженной дисциркуляторной энцефалопатии.
МРТ шейного отдела позвоночника с в/в контрастированием: Спинной мозг на уровне С2-Тн2 неоднородной структуры утолщен, с наличием в структуре полостей расположенных на уровне С4 и С7 позвонков размерами 11х6 и 7х5 мм, при этом полость на уровне С7 с нечеткими контурами и неоднородной структуры вокруг которых визуализируются признаки отека. После контрастного усиления 20 мл Омнискана выявляется нечетко очерченное кольцевидно инфильтрирующее накопление контрастного препарата на уровне С7 распространяющееся до уровня С4 позвонка. Пре- и паравертебральные мягкие ткани не изменены. На всех уровнях шейного отдела позвоночника межпозвоночные диски снижены по высоте, МР сигнал от пульпозных ядер выраженно уменьшен, замыкательные пластинки уплощены, заострены с небольшими костными разрастаниями, при этом визуализируются протрузии межпозвонковых дисков выступающие в просвет позвоночного канала до 1, 5-2 мм. На уровнях С4-С7, за счет комплекса изменений: включающих костные разрастания, в том числе и в проекции унковертебральных сочленений, протрузий, гипертрофии желтых и задней продольной связок, утолщения спинного мозга в передне-заднем направлении. кифозирования выявляется и выраженная компрессия эпидуральной жировой клетчатки, сужение, деформация дурального мешка, ликворных пространств и переднего и боковых контуров спинного мозга, кроме того, выявляются признаки деформации дуральных воронок с обеих сторон. Заключение: МР – картину следует дифференцировать между объемным образованием спинного мозга, нарушением спинального кровообращения на фоне выраженных дегенеративно-дистрофических изменений шейного отдела позвоночника либо демиелинизирующему процессу.
МРТ грудного отдела позвоночника с в/в контрастированием: Спинной мозг на уровне (С7-Тн2) и Тн9-11 неоднородной структуры неоднородно-повышенный МР сигнал несколько утолщен. После контрастного усиления 20 мл Омнискана патологического накопления контрастного препарата не выявляется. Заключение: Миелопатия грудного отдела позвоночника на уровне Тн9-11 дифференцировать между МТS отсевом (учитывая изменения на уровне шейного отдела позвоночника) нарушением спинального кровообращения и демиелинизирующим процессом.
Неотложная помощь при остром пиелонефрите и гематурии
Острый пиелонефрит — неспецифическое инфекционное воспаление чашечно-лоханочной системы и паренхимы почек. ОПН вызывают Escherichia соli, Klebsiella, Proteus, Pseudomonas.
Пути проникновения инфекционного агента в почку:
Предрасполагающие факторы развития острого пиелонефрита — нарушения гемо- или уродинамики в почке или верхних мочевых путях. Острый пиелонефрит чаще наблюдается у женщин.
Инфекция, попав в почку, получает благоприятные условия для своего развития в зонах гипоксии, где и возникает воспалительный процесс. Инфицированный тромб или эмбол в конечных сосудах коркового вещества почки вызывают инфаркт с последующим нагноением. Возникновение множественных мелких нагноившихся инфарктов в корковом веществе квалифицируют как апостематозный нефрит. Развитие обширного инфаркта с последующим нагноением ведет к формированию карбункула почки.
В отношении патогенеза заболевания различают первичный и вторичный пиелонефрит (рис. 1). В основе вторичного пиелонефрита лежат органические или функциональные изменения в почках и мочевых путях.
В зависимости от пассажа мочи по верхним мочевым путям, т. е. из почки в лоханку и далее по мочеточнику, различают острый пиелонефрит необструктивный (если он сохранен) и обструктивный (если нарушен).
Проявления острого пиелонефрита:
Часто острому пиелонефриту предшествует учащенное, болезненное в конце мочеиспускание (клиническая картина острого цистита).
Необструктивный острый пиелонефрит может начаться с дизурии и в тот же день или через 1–2 дня привести к высокой температуре тела, ознобу и боли со стороны пораженной почки. Озноб может сменяться проливным потом с кратковременным снижением температуры тела; боль в поясничной области в некоторых случаях появляется во время мочеиспускания и предшествует ознобу и лихорадке (пузырно-мочеточниковый рефлюкс!), а после них больше не повторяется (разрыв форникса одной или нескольких чашечек и резорбция мочи — форникальный рефлюкс!).
Обструктивный острый пиелонефрит (окклюзия мочеточника камнем, продуктами хронического воспаления почки, внешнее сдавление — ретроперитонеальный фиброз, рак внутренних половых органов, увеличенные лимфатические узлы и т. д.) начинается с постепенно нарастающей или острой боли в пояснице со стороны поражения с последующим ознобом и повышением температуры тела.
Осложнения обструктивного острого пиелонефрита:
Диагностика
При сборе анамнеза обращают внимание:
Проверяют соответствие частоты пульса температуре тела, выявляют боль в подреберье при пальпации живота и положительный симптом поколачивания по пояснице (симптом Пастернацкого) со стороны пораженной почки.
Лабораторная диагностика. В общем анализе мочи часто отмечается лейкоцитурия, которая при обструктивном остром пиелонефрите может отсутствовать, так как моча из пораженной почки не попадает в мочевой пузырь.
В общем анализе крови отмечается лейкоцитоз, нередко со сдвигом формулы крови влево (число палочкоядерных нейтрофилов составляет 20% и выше).
В биохимическом анализе крови возможно повышение показателей мочевины и креатинина, часто у пожилых и ослабленных больных, при хронической почечной недостаточности или поражении единственной функционирующей почки.
При посеве мочи (проводят до антибактериальной терапии) выделяют возбудителя заболевания и определяют его чувствительность к антибактериальным препаратам.
Для уточнения диагноза и формы острого пиелонефрита проводят:
Острый пиелонефрит дифференцируют со следующими состояниями:
Основные направления терапии
Алгоритм неотложной помощи при остром пиелонефрите представлен на рисунке 2.
Клиническая фармакология отдельных препаратов
Гентамицин эффективен в отношении инфекций, вызываемых грамположительными и грамотрицательными микроорганизмами, бактериями кишечной группы. Препарат быстро всасывается при внутримышечном введении, терапевтическая концентрация в крови достигается через 1 ч и сохраняется в течение 8–12 ч. Разовая доза составляет 80–160 мг, суточная — 160–320 мг. Побочное действие: нефро- и ототоксичность. Противопоказания к применению: снижение функции почек и пониженный слух.
Фторхинолоны (ципрофлоксацин, норфлоксацин, офлоксацин) активны в отношении большого числа грамположительных и грамотрицательных бактерий, выпускаются в формах для перорального и парентерального введения. Препараты хорошо всасываются в кишечнике и широко распределяются в жидкостях и тканях организма, секретируются главным образом почками. Период полувыведения — 3–7 ч. Наиболее широко при лечении острого пиелонефрита применяют ципрофлоксацин (медоциприн, сифлокс, ципровин) — 500 мг 2 раза в день, норфлоксацин (нолицин, норбактин) — 400 мг 2 раза в день и офлоксацин (зоноцин, офло, офлоксацин) — 200 мг 2 раза в день. Применение фторхинолонов противопоказано у детей до 14 лет, беременных женщин, а также при их индивидуальной непереносимости.
Часто встречающиеся ошибки терапии:
Показанием к госпитализации является большинство случаев острого пиелонефрита, в особенности если имеется подозрение на обструктивный характер поражения.
Разбор клинических случаев
Больная С., 18 лет. Жалобы на боли в левой поясничной области, повышение температуры тела до 38°С, сопровождающееся ознобом, тошноту, учащение и болезненность мочеиспусканий. Анамнез: 3 дня назад имело место переохлаждение, после чего мочеиспускания участились и стали болезненными, повысилась температура и появились боли. Принимала нитроксолин без эффекта. При осмотре: болезненность при пальпации в левых боковых отделах живота, симптом Пастернацкого резко положительный слева. Диагноз: острый необструктивный пиелонефрит слева. Больная госпитализирована в урологический стационар. Лечение: антибактериальная терапия гентамицином (80 мг 2 раза в сутки в/м).
Больная К., 29 лет. Жалобы на резкие боли в правой поясничной области, иррадиирующие в промежность, повышение температуры тела до 39°С с потрясающим ознобом, тошноту, неоднократную рвоту. Анамнез: длительное время страдает мочекаменной болезнью, ранее неоднократно самостоятельно отходили мелкие конкременты. Двое суток назад появились резкие боли в правой поясничной области, принимала баралгин и но-шпу с временным эффектом. Через день после начала болей отметила повышение температуры с ознобом, тошноту и рвоту. При осмотре: больная стонет от боли. Язык сухой, ЧСС 90 уд/мин. Живот мягкий, резко болезненный при пальпации в правых боковых отделах, симптом Пастернацкого резко положительный справа. Диагноз: правосторонняя почечная колика. Острый обструктивный пиелонефрит справа. Больная госпитализирована в урологический стационар. Лечение: катетеризация правого мочеточника, при невозможности ее выполнения — нефростомия справа. Интенсивная дезинтоксикационная и антибактериальная терапия.
Больной Ш., 67 лет. Жалобы на озноб, повышение температуры тела до 39,5°С, боли в пояснице справа. Анамнез: 3 мес назад произведена радикальная цистопростатэктомия по поводу рака мочевого пузыря, пластика мочевого пузыря кишечным лоскутом по Штудеру. При предоперационном обследовании у больного выявлена аплазия левой почки. Через месяц после операции появились постоянные тянущие боли в правой поясничной области, к врачам не обращался. В течение последней недели уменьшилось количество выделяемой мочи, появились отеки ног. Трое суток назад отметил повышение температуры на фоне усиления болей в правой поясничной области, температура прогрессивно повышалась, достигла 39,5°С и сопровождалась ознобами, объем мочи в сутки не превышал 200 мл. При осмотре: больной бледный, астенического сложения, отмечаются отеки нижних конечностей. Пальпаторно определяется выраженная болезненность в правых боковых отделах живота, симптом Пастернацкого резко положительный справа. Диагноз: острый обструктивный пиелонефрит справа. Стриктура правого уретеронеоцистанастомоза. Олигурия. Больной госпитализирован в урологический стационар. Лечение: экстренная нефростомия справа.
Гематурия — патологический симптом, характеризующийся примесью крови в моче.
Основные причины почечных кровотечений представлены в таблице 1.
Эссенциальная гематурия (табл. 2) объединяет ряд состояний, при которых неизвестны этиология и патогенез, а клинико-рентгенологические и морфологические исследования не позволяют точно указать причину кровотечения.
К гематурии может приводить прием ненаркотических анальгетиков, антикоагулянтов, циклофосфамида, оральных контрацептивов, винкристина.
При новообразованиях почки при прорастании опухоли в лоханке или чашечках нарушается целостность сосудистой стенки. Если опухоль не сообщается с чашечно-лоханочной системой, венозный отток из зоны почки с опухолевым узлом нарушается, форникальные вены расширяются и разрываются.
При раке предстательной железы опухоль прорастает в стенки мочевого пузыря или простатического отдела уретры, вены мочевого пузыря в его шеечном отделе сдавливаются опухолью, возникает венозный стаз. Свободно флотирующие ворсинчатые опухоли мочевого пузыря, располагающиеся поблизости от его шейки, во время мочеиспускания увлекаются током мочи в мочеиспускательный канал, закупоривают его просвет и, ущемляясь, набухают, лопаются и начинают кровоточить.
При цистите и простатите слизистая шейка мочевого пузыря воспаляется, травмируется и легко кровоточит при соприкосновении с другими стенками в конце акта мочеиспускания.
При нарушении почечной гемо- и уродинамики венозные сплетения форниксов при нарушенном венозном оттоке или значительном повышении внутрилоханочного давления переполняются кровью, вены, кольцевидно охватывающие своды чашечек, расширяются и нарушается их целостность, что приводит к гематурии из верхних мочевых путей.
При некрозе почечных сосочков нарушается кровоснабжение сосочка, а иногда и всей мальпигиевой пирамиды, некротизированная ткань отторгается, возникает кровотечение.
При доброкачественной гиперплазии простаты возникает венозный застой в органах малого таза, нарушается целостность сосудов.
Различают два вида гематурии:
Клиническая картина
Появление в моче эритроцитов придает ей мутный вид и розовую, буро-красную или красновато-черную окраску в зависимости от степени гематурии. Гематурия может возникать внезапно, быть однократной или повторяться. Ее прекращение обманчиво, так как причина гематурии, как правило, оказывается не устранена, и обследование при повторных кровотечениях с большим опозданием часто выявляет уже запущенную опухоль.
При опухоли почки гематурия может быть первым и длительное время единственным симптомом заболевания. В большинстве случаев она безболезненна, но при профузном кровотечении с образованием сгустков в почечной лоханке и их прохождении через мочеточники возникают тупые, реже коликообразные боли в поясничной области. При папиллярных опухолях мочевого пузыря гематурия обычно безболезненная и носит профузный характер без образования сгустков. При ворсинчатых опухолях мочевого пузыря, располагающихся около его шейки, струя мочи во время мочеиспускания может прерываться.
При туберкулезном поражении почек в самых ранних стадиях процесса наблюдается тотальная гематурия, которая может сопровождаться стойкой пиурией.
При доброкачественной гиперплазии простаты гематурия возникает без видимой причины либо при катетеризации мочевого пузыря вследствие нарушения целостности разрыхленной слизистой оболочки задней уретры.
При остром цистите и простатите терминальная гематурия отмечается на фоне выраженной дизурии.
При мочекаменной болезни гематурия обычно развивается вслед за приступом почечной колики, струя мочи может внезапно прерываться во время мочеиспускания.
Возможные осложнения: при массивном кровотечении с образованием бесформенных сгустков возможна острая задержка мочи из-за тампонады мочевого пузыря этими сгустками. Редко в этом случае может развиться шок вследствие кровопотери и боли.
Диагностика
При опросе необходимо выяснить:
Визуальная оценка мочи:
Цвет мочи может меняться при приеме лекарственных средств и пищевых продуктов:
При синдроме длительного сдавливания и размозжения тканей миоглобин из мышц попадает в кровь и проникает в мочу, что придает ей красно-бурую окраску.
Для определения характера и источника кровотечения в условиях стационара проводят:
Лабораторная диагностика включает:
При гемоглобинурии цвет мочи не меняется даже при длительном ее стоянии, а при гематурии эритроциты оседают на дно сосуда и верхние слои мочи приобретают желтоватую окраску.
Гематурию у женщин следует дифференцировать с кровотечением из половых органов. Для этого исследуют среднюю порцию мочи при самостоятельном мочеиспускании или мочу, полученную из мочевого пузыря путем катетеризации.
Основные направления терапии
Алгоритм неотложной помощи при гематурии представлен на рисунке 3.
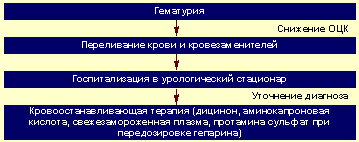 |
| Рисунок 3. Алгоритм неотложной помощи при гематурии |
При развитии гиповолемии и артериальной гипотензии восстановление ОЦК: кристаллоидные и коллоидные растворы внутривенно.
При подозрении на острый цистит после забора мочи для посева ее на стерильность назначают антибиотик широкого спектра действия.
Терапия гемостатическими препаратами должна проводиться в условиях урологического стационара, после установления диагноза, под контролем свертываемости крови.
Клиническая фармакология отдельных препаратов
Этамзилат (дицинон) активирует формирование тромбопластина, образование III фактора свертывания крови, нормализует адгезию тромбоцитов. Препарат не влияет на протромбированное время, не обладает гиперкоагуляционными свойствами, не способствует образованию тромбов. Этамзилат вводят по 2–4 мл (0,25–0,5 г) внутривенно одномоментно либо капельно, добавляя к обычным растворам для инфузий.
Гемостатическое действие развивается:
Не следует применять этамзилат при геморрагиях, вызванных антикоагулянтами.
Аминокапроновая кислота угнетает фибринолиз, блокируя активаторы плазминогена и частично угнетая действие плазмина, оказывает специфическое кровоостанавливающее действие при кровотечениях, связанных с повышением фибринолиза. Для быстрого достижения эффекта под контролем коагулограммы вводят стерильный 5% раствор препарата на физрастворе внутривенно капельно до 100 мл.
Протамина сульфат оказывает противогеморрагическое действие при кровоточивости, вызываемой гепарином при его передозировке, после операций с применением экстракорпорального кровообращения и использованием гепарина. Применяют 1 мл 1% раствора внутривенно струйно медленно за 2 мин или капельно, 1 мг протамина сульфата нейтрализует примерно 85 ЕД гепарина. Противопоказан при гипотензии, недостаточности коры надпочечников, тромбоцитопении.
Часто встречающиеся ошибки терапии: назначение гемостатических препаратов до выявления источника гематурии.
Макрогематурия является показанием для экстренной госпитализации в урологический стационар.
Разбор клинических случаев
Больная М., 30 лет. Жалобы на схваткообразные боли в поясничной области слева, усиливающиеся при движении, после физической нагрузки, примесь крови в моче, повышение температуры тела до 38,2°С. Заболевание началось с дизурии в виде учащенного, болезненного мочеиспускания, спустя сутки появились боли в поясничной области, примесь крови в моче. Анамнез: 7 лет назад был установлен диагноз — нефроптоз I степени слева. Заболевание проявляло себя периодическими атаками пиелонефрита. При осмотре: больная беспокойна. Область почек визуально не изменена, при пальпации безболезненная, симптом поколачивания слабо положительный слева, болезненности по ходу мочеточников нет, мочевой пузырь перкуторно пуст. Диагноз: острый восходящий левосторонний пиелонефрит. Нефроптоз слева. Пациентка госпитализирована в урологический стационар.
Больной Ж., 77 лет. Вызов СМП в связи с интенсивной примесью крови в моче, выделением кровяных сгустков при мочеиспускании. Анамнез: урологические заболевания отсутствуют. При осмотре: больной астеничен, кожные покровы бледные. Область почек визуально не изменена, при бимануальной пальпации правой почки определяется объемное образование нижнего сегмента, симптом поколачивания отрицательный с обеих сторон. При пальцевом ректальном исследовании — простата увеличена в 1,5–2 раза, тугоэластической консистенции, срединная бороздка сглажена, слизистая прямой кишки над железой подвижна, пальпация безболезненна. Диагноз: опухоль правой почки. Больной госпитализирован в урологическое отделение.
Больной Ч., 24 года. Жалобы на постоянное выделение крови по мочеиспускательному каналу. Анамнез: около часа назад упал и ударился промежностью о трубу. При осмотре: кровоподтек в области промежности, выделение алой неизмененной крови из уретры, вне акта мочеиспускания. При пальцевом ректальном исследовании — предстательная железа нормальных размеров, тугоэластической консистенции, срединная бороздка выражена, слизистая прямой кишки над железой подвижна, пальпация безболезненна. Диагноз: травма уретры. Больному показана госпитализация в стационар для обследования и определения тактики лечения.
Таким образом, успех лечения больных пиелонефритом и гематурией во многом определяется принятием адекватных мер при оказании неотложной медицинской помощи.
Е. Б. Мазо, доктор медицинских наук, профессор, член-корреспондент РАМН
РГМУ, Москва





