Что такое синдром дресслера развивающийся при инфаркте миокарда
Что такое синдром дресслера развивающийся при инфаркте миокарда
Постинфарктным состоянием в медицине принято называть комплекс симптомов и осложнений, которые появляются у перенесших инфаркт больных. Этот период опасен тем, что есть опасность повторного инфаркта, который не всегда кончается благополучно. Самые частые осложнения постинфарктного состояния – это сердечная недостаточность и синдром Дресслера.
Синдром Дресслера
Развивается данное осложнение на 2-6 неделе после инфаркта миокарда по причине некротического поражения тканей сердечной мышцы. Попавшие в кровь больного токсичные продукты распада вызывают аутоиммунную реакцию организма. Для синдрома Дресслера характерны следующие признаки:
Протекать синдром Дресслера может по типу плеврита, перикардита или полиартрита. Это типичный для этого состояния вариант. Атипичная форма выражается в виде кардиоплечевого синдрома, на который указывает высокая температура и изменения в анализе крови.
Постинфарктная стенокардия
Приступы сердечных болей чаще проявляются в первые сутки и на протяжении 14 дней после инфаркта. Как показывает статистика, практически каждый четвертый пациент испытывает после инфаркта такие приступы. Они выражаются в сильнейших болях за грудиной. Болезненные ощущения могут распространяться на лопаточную область, нижнюю челюсть, левую руку.
Иногда боли бывают настолько сильными, что купировать их удается только с помощью медикаментозных средств. Приступ стенокардии может спровоцировать даже малейшая физическая нагрузка, не исключается развитие такой симптоматики в состоянии покоя. На фоне ухудшения состояния пациента отмечается повышение либо понижение артериального давления. В редких случаях приступ не сопровождается болью, но тогда отмечается нарушение сердечного ритма. Постинфарктная стенокардия опасна тем, что приступ может спровоцировать рецидив инфаркта миокарда.
Сердечная недостаточность
Это самое распространенное осложнение поле инфаркта. Вследствие ухудшения кровоснабжения сердечной мышцы появляется одышка и нарушается обмен веществ. Отеки и кашель с примесью крови – это еще два признака сердечной недостаточности. При таком состоянии повышается риск потерять пациента, поскольку очень быстро развивается кардиогенный шок, что грозит летальным исходом. В такой ситуации только экстренная медицинская помощь может дать шанс на спасение больного.
Профилактика постинфарктных состояний
Свести к минимуму риски развития серьезных осложнений после перенесенного инфаркта можно, если пациент будет четко выполнять все врачебные рекомендации:
Для восстановления нормального кровообращения стоит пройти курс реабилитации в санатории, где будет назначена поддерживающая терапия и специальная гимнастика.
* Доктора нашего санатория с удовольствием проконсультируют Вас относительно программы лечения и комплекса процедур, назначаемых в вашем случае.
Телефон для консультаций: 8 (4852) 79-88-09
Что такое синдром дресслера развивающийся при инфаркте миокарда
Постинфарктный синдром Дресслера (поздний перикардит) обычно развивается при обширном, осложненном или повторном ИМ с частотой 1—3%. В настоящее время данный синдром встречается все реже, так как существенно улучшилось качество лечения больных ИМ. Так, при своевременном проведении ТЛТ синдром Дресслера вообще не формируется. Снижению частоты появления этого синдрома способствуют и ЛС, назначаемые при ИБС АБ, статины, клопидогрель).
Постинфарктный синдром Дресслера — вторая болезнь, которая идет на 2-8-й неделе ИМ. В основе данного синдрома лежит аутоиммунная агрессия (опосредованный антителами ответ на высвобождение и резорбцию кардиальных антигенов и компонентов некротизированного миокарда при ИМ) и после дующее развитие гиперергической реакции в сенсибилизиро ванном организме с доброкачественным поражением сероз ных оболочек (в том числе и перикарда). Течение этого синдрома может быть острым, затяжным или рецидивирующим.
Классическая триада синдрома Дресслера: перикардит с дискомфортом или болями в сердце (напоминающими плевральные) и шумом трения перикарда (чаще встречается «сухой» (на вскрытии обычно фибринозный), потом нередко трансформируется в экссудативный), плеврит (чаще фибринозный), пневмонит (встречается реже), проявляющийся клинической картиной очаговой пневмонии в нижних долях (кашель, влажные хрипы и крепитация), резистентной к АБ. Это дополняется недомоганием больных, повышением температуры и СОЭ, эозинофилией и лейкоцитозом, различными изменениями кожи (чаще экзантема). Для рассасывания позднего перикардита нужно несколько месяцев.
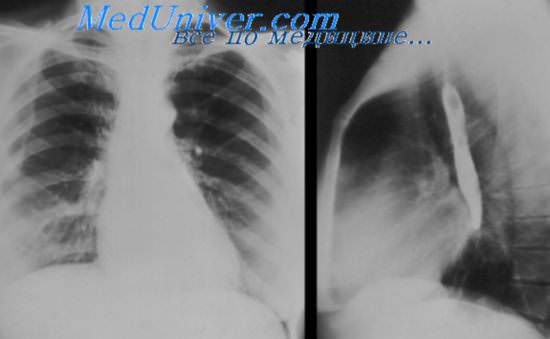
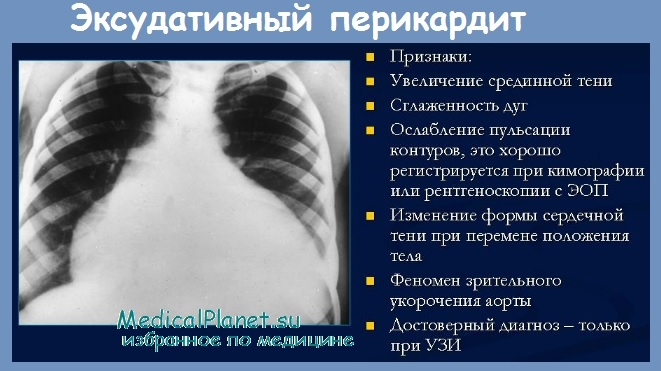
Диагностика постинфарктного синдрома Дресслера. Диагноз синдрома Дресслера верифицируется по данным ЭхоКГ и рентгенографии грудной клетки. Так, если у больного, перенесшего ИМ, нарастает СН и на рентгенографии грудной клетки отмечается увеличение тени сердца (за счет перикардиального выпота), наряду с плевритом, суставными болями и лихорадкой следует исключить данный синдром. Патогномоничен для синдрома Дресслера и быстрый эффект от ГКС.
Лечение постинфарктного синдрома Дресслера. При ИМ (особенно в первые 4 недели) длительный прием НПВП (особенно ибупрофена, вызывающего истончение постинфарктного рубца) и ГКС не показан вследствие того, что они тормозят заживление миокарда, способствуют формированию аневризм и могут вызвать разрывы сердца. Если прошло 4 недели после ИМ и у больного имеется только выраженный перикардит, то ему назначают внутрь аспирин (по 500 мг каждые 4 ч) или индометацин (200 мг/сут) и анальгетики. При отсутствии эффекта и наличии полного синдром Дресслера отдельным больным (с тяжелыми рецидивами симптоматики) назначают оральные ГКС — преднизолон по 20—40 мг/сут (дексаметазон по 8 мг) коротким курсом в 2—3 недели с постепенным снижением дозы в течение 5-6 недель (доза снижается на 2,5 мг каждые 5 дней) по мере улучшения симптоматики.
— Вернуться в оглавление раздела «Кардиология.»
Постинфарктный синдром Дресслера
ЛИХОРАДОЧНЫЙ СИНДРОМ ДРЕССЛЕРА ПРИ ИНФАРКТЕ МИОКАРДА
В течение острого инфаркта миокарда иногда развивается диффузное воспаление перикарда, которое бывает основным проявлением клинической картины синдрома, описанного Дресслером. Этот синдром, обозначаемый Дресслером в качестве «postmyocardial infarction syndrome» (синдром после инфаркта миокарда), отличается продолжительным жаром (febris continua), длительной болью в области грудной клетки плевроперикардиального характера, перикардиальным или так же плевральным шумом трения и, во многих случаях, перикардиальным и плевральным выпотом, а иногда, кроме того, и признаками воспаления легких. Болезнь может иметь рецидивирующее течение, продолжающееся в течение месяцев. Таким образом, клиническая картина этого синдрома похожа на клиническую картину доброкачественного перикардита и на клиническую картину синдрома, иногда наблюдаемого после операции на сердце. Частым явлением при патологическом состоянии, описанном выше, осложняющим инфаркт миокарда, бывает геморрагический характер перикардита, воспаления плевры или воспаления легких.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Причина описываемых воспалительных процессов, осложняющих течение острого инфаркта миокарда, не была до сих пор выяснена. При посеве из крови, мочи, перикардиального и плеврального выпотов не было изолировано специфических возбудителей. Даже результаты серологических проб у больных не свидетельствовали в пользу инфекции. Антибиотики обыкновенно не имеют действия. Сначала Дресслер предполагал, что причиной воспалительных изменений серозных оболочек является просачивание крови в серозные полости под влиянием антикоагулянтов, но синдром наблюдался и у тех больных, у которых не проводилось такое лечение. В настоящее время многие авторы придерживаются мнения, что в данном случае воспаление перикарда и плевры является автоиммунизационной реакцией на вещества, освободившиеся при инфаркте вследствие некроза сердечной ткани, играющие роль антигенов у предрасположенного больного. Таким образом процесс имеет аутоиммунный характер, аналогично процессу, который считается причиной возникновения постперикардиотомического синдрома. И, действительно, обнаружены антитела, реагирующие на сердечную ткань в сыворотке больных с лихорадочным синдромом Дресслера. Средние и высокие титры антител, реагирующие на сердечные антигены, были обнаружены и в сыворотке нескольких больных, у которых во время инфаркта миокарда не было обнаружено лихорадочного синдрома Дресслера. Таким образом нарушение миокарда у предрасположенных лиц может вызывать процессы, аналогичные процессам при травматическом и хирургическом поражениях сердца у ревматиков. В пользу гипотезы об автоиммунизационном происхождении лихорадочного синдрома Дресслера свидетельствует также благоприятное действие глюкокортикоидов на этот синдром. Были отмечены случаи этого синдрома, сопровождающиеся эозинофилией, воспалением суставов и образованием стойких подкожных узелков. С другой стороны, было обращено внимание на аналогию между постинфарктным синдромом и острым доброкачественным воспалением околосердечной сумки, а также на периодическое массовое появление этого синдрома. Это также привело к гипотезе о вирусном происхождении синдрома, хотя это мнение не было подтверждено фактами. Есть некоторые принципиальные отличия между плевроперикардиальными проявлениями лихорадочного постинфарктного синдрома и проявлениями, связанными с поражением легких. В то время как плевроперикардиальная реакция имеет непосредственную связь с заболеванием инфаркта миокарда и является сравнительно доброкачественным осложнением с малой смертностью, легочные изменения весьма часто осложняются ритмом галопа и другими признаками недостаточности сердца, а прогноз этих осложнений в общем бывает неблагоприятным. По этой причине легочные манифестации имеют другую этиологию, и они возможно являются следствием недостаточности левого желудочка.
РАСПРОСТРАНЕНИЕ
Согласно данным, опубликованным в литературе, постинфарктный синдром встречается приблизительно в 1—3% случаев инфаркта миокарда и в большинстве случаев бывает осложнением клинически выраженного инфаркта миокарда. Лихорадочный синдром Дресслера может значительно изменить клиническое течение заболевания и замаскировать основную болезнь. С другой стороны, он может осложнять и клинически менее выраженный случай инфаркта миокарда, как и некоторые случаи с клинически скрытым течением. Такие формы Дресслер обозначает названием «коронарный» перикардит, в качестве осложнения коронарной болезни сердца без явных клинических проявлений острого очагового поражения миокарда. Напрашивается вопрос, является ли данное осложнение единственным следствием острого инфаркта миокарда, или существуют еще и другие более отдаленные реакции. И действительно, при инфаркте миокарда можно отметить, что повышенные СОЭ и температура иногда продолжаются в течение недель и, как правило, исчезают вскоре после назначения глюкокортикоидов. Такое длительное повышение температуры возможно является самым элементарным проявлением воспалительного синдрома, вызванного некрозом миокарда.
Постинфарктный синдром Дресслера может развиться в течение нескольких часов после появления первых клинических проявлений инфаркта миокарда. Все же в большинстве случаев он развивается позже, чаще всего в течение первых недель болезни, но может развиться и значительно позже. Согласно наблюдениям синдром наблюдается чаще при инфарктах задней стенки сердца, чем при инфарктах других частей сердца, и нередко сопровождается нарушением сердечного ритма.
Клиническая картина
Боль в грудной клетке может быть разнообразной. Она часто имеет плевроперикардиальный характер, реже характер грудной жабы. Боль ограничивается передней стенкой грудной клетки, имеет эпицентр в области сердца и может проводиться в левую лопатку или в обе лопатки. Иногда боль ощущается в нижней части грудной клетки, в плечевых суставах, в предплечьях, в нижней челюсти или в надчревной области. Она может иметь режущий, колющий или сжимающий характер. Чаще же всего она бывает тупой. Боль обыкновенно появляется после исчезновения ишемических болей или когда они ослабевают и может достигать различной силы, усиливаться и ослабевать под влиянием дыхательных движений грудной клетки и движений туловища. Она может вызвать чувство удушья и тревоги. Только изредка она отсутствует на протяжении всего синдрома.
Боли в суставах могут быть иногда единственной жалобой. Температура обыкновенно бывает повышенной (38—39° и более). Жар, сопровождающий постинфарктный синдром, может непосредственно следовать за лихорадочным состоянием при инфаркте миокарда, а также может развиться некоторое время спустя после нормализации температуры. Жар может продолжаться различно долгий период времени, обыкновенно же редко более одной недели.
Поражение перикарда клинически может протекать в виде сухого фибринозного или эксудативного перикардита. Важным физическим признаком бывает шум перикардиального трения.
В отличие от раннего и, обыкновенно, едва заметного и летучего шума трения при перикардите исключительно в области инфаркта миокарда (pericarditis epistenocardica), шум перикардиального трения при лихорадочном синдроме Дресслера появляется позже, бывает более громким, более стойким. Иногда он может исчезать и снова появляться. Причиной кратковременности шума перикардиального трения может быть скопление жидкого экссудата в полости перикарда. Выпот бывает часто геморрагическим. Он может быть значительным, так что время от времени появляется необходимость прибегать к повторным пункциям. Кроме того, скопление перикардиального выпота может быть причиной развития тампонады сердца.
Электрокардиографические изменения, наблюдаемые при перикардитах, в таких случаях маскируются изменениями, связанными с основным заболеванием — инфарктом миокарда — а в некоторых случаях синдрома Дресслера они вообще могут отсутствовать. Однако возможна инверсия зубца Т в отведениях от конечностей и в грудных отведениях, которая может исчезнуть с прекращением остальных признаков перикардита.
Изолированный плеврит обыкновенно не осложняет инфаркт миокарда, хотя при синдроме Дресслера воспаление плевры бывает частым явлением. Клинически оно может протекать в качестве сухого фибринового плеврита или плеврита экссудативного. Экссудат довольно часто бывает геморрагическим, иногда с выраженной эозинофилией. В некоторых случаях наблюдаются признаками воспалительной легочной инфильтрации, обыкновенно в базальной части легкого. Воспаление легких, в свою очередь, может иметь геморрагический характер и сопровождаться кровохарканьем, так что нередко возникает подозрение на инфаркт легкого. Лейкоцитоз бывает частым явлением с повышением количества полинуклеаров и отклонением нейтрофилов влево.
ДИАГНОЗ
Для врача, знающего сущность синдрома, постановка диагноза не бывает затруднительной. Лихорадочный синдром Дресслера устанавливается при следующих обстоятельствах:
Характерным бывает частое несоответствие между интенсивностью и длительностью боли и жара и сравнительно бедными результатами объективного исследования. Постинфарктный лихорадочный синдром Дресслера отличается от диффузного перикардита, сопровождающего инфаркт и развивающегося в течение первых дней заболевания, геморрагическим характером выпота и со¬пряжением перикардита с плевритом или даже с воспалительными изменениями в легких.
Диагностические затруднения могут возникать при клинически и электрокардиографически слабо выраженных признаках инфаркта миокарда. В таких случаях бывает необходимо учесть и другие возможные причины перикардита, например, туберкулез или красную диссеминированную волчанку.
С дифференциально диагностической точки зрения необходимо помнить о возможности рецидива инфаркта миокарда и об инфаркте легких. Электрокардиографическое исследование часто бывает бес¬ценным с диагностической точки зрения, так как изменения, связанные с перикардитом, могут быть замаскированы изменениями на почве обширного инфаркта миокарда. Дифференциальный диагноз лихорадочного синдрома Дресслера от рецидива или дальнейшего развития острого инфаркта сердца возможен путем определения содержания различных трансаминаз в кровяной сыворотке.
Распознание постинфарктного синдрома Дресслера имеет важное значение с прогностической и терапевтической точек зрения. Если патологическое состояние не получает правильную оценку, то оно обыкновенно принимается за проявление прогрессии инфарктных изменений в миокарде. На самом же деле осложнение имеет, в сущности, доброкачественный характер.
ПРОГНОЗ
Продолжительность синдрома может быть различной. В среднем он продолжается от 7 до 14 дней. В случае осложнений и рецидивов он может продолжаться даже несколько месяцев. Шум перикардиального трения может выслушиваться в продолжение недель и месяцев. Если исключить риск, связанный с развитием тампонады сердца, можно считать прогноз синдрома, как такового, в общем благоприятным. Однако этот синдром может значительно продлить пребывание пациента в стационаре.
ЛЕЧЕНИЕ
Часто нет необходимости особого лечения, так как синдром излечивается самопроизвольно. Иногда приходится назначать синтетические болеутоляющие средства. В случаях с бурным течением постинфарктного синдрома, с упорными болями и длительным течением, рекомендуется назначение глюкокортикоидов. При этом способе лечения возможно быстрое падение температуры, исчезновение жалоб и быстрое рассасывание выпота. Также большинство авторов не считают целесообразным прерывать лечение антикоагулянтами у больных с большими инфарктами миокарда.
Синдром Дресслера
Используйте навигацию по текущей странице

Частота развития
Первоначально считалось, что синдром Дресслера возникает примерно у 4% больных, перенесших инфаркт миокарда. C учетом атипичных и малосимптомных форм частота его развития значительно выше – 15–23 %, а по некоторым источникам достигает 30 %. Однако в последние годы частота синдрома Дресслера уменьшилась. Причинами могут быть широкое использование нестероидных противовоспалительных средств (ацетилсалициловой кислоты) и распространение реперфузионных методов лечения ИМ, уменьшающих объем повреждения мышцы сердца. Другой причиной снижения частоты развития синдрома Дресслера может быть включение в комплекс терапии инфаркт миокарда ингибиторов ангиотензинпревращающего фермента, антагонистов альдостерона и статинов, вследствие их иммуномодулирующего и противовоспалительного действия. Постинфарктый синдром развивается в подостром периоде (не ранее 10-го дня от момента заболевания) у 3—4 % пациентов, перенёсших инфаркт миокарда.
Причины развития
При постинфарктном синдроме антитела к тканям сердца обнаруживаются постоянно. При анализе субпопуляций лимфоцитов у пациентов с синдром Дресслера было обнаружено увеличение числа активированных CD8-позитивных клеток. При изучении активации комплемента было отмечено, что у пациентов с СД наблюдали повышенный уровень фракции C3d в сочетании с более низкой концентрацией С3. Кардиальные реактивные антитела, связываясь с циркулирующими кардиальными антигенами с формированием растворимых иммунных комплексов, могут фиксироваться в различных местах, приводя к комплементопосредованному повреждению ткани.
При постинфарктном синдроме наблюдаются изменения и в клеточном иммунитете. Так, имеются данные, что при синдроме Дресслера значительно повышен уровень цитотоксических T-клеток. Этиологическим фактором синдрома Дресслера может быть инфекция, в частности вирусная, поскольку у больных, у которых этот синдром развился после кардиохирургических вмешательств, часто регистрируют повышение титра противовирусных антител.
Симптомы и течение
Развивается на 2–4-й неделе инфаркта миокарда, однако эти сроки могут уменьшаться – «ранний синдром Дресслера» и увеличиваться до нескольких месяцев, «поздний синдром Дресслера». Иногда течение синдрома Дресслера принимает агрессивный и затяжной характер, он может длиться месяцы и годы, протекать с ремиссиями и обострениями. Основные клинические проявления синдрома: лихорадка, перикардит, плеврит, пневмонит и поражение суставов. Лихорадка при синдроме Дресслера не имеет какой-либо строгой закономерности. Как правило, она бывает субфебрильной, хотя в отдельных случаях может быть фебрильной или вообще отсутствовать.
Перикардит является обязательным элементом синдрома Дресслера. Клинически он проявляется болью в перикардиальной зоне, которая может иррадиировать в шею, плечо, спину, брюшную полость. Боль может быть острой приступообразной (плевритическая) или давящей, сжимающей (ишемической). Она может усиливаться при дыхании, кашле, глотании и ослабевать в вертикальном положении или лежа на животе. Она длительная и исчезает или ослабевает после появления в полости перикарда воспалительного экссудата. Главный аускультативный признак перикардита – шум трения перикарда: в первый день болезни при внимательной аускультации он определяется у абсолютного большинства (до 85 %) больных. Шум лучше всего выслушивается у левого края грудины, при задержке дыхания и наклоне туловища пациента вперед. В классическом варианте он состоит из трех компонентов – предсердного (определяется в систолу) и желудочкового (систолического и диастолического). Как и боль, шум трения перикарда уменьшается или исчезает вовсе после появления в полости перикарда выпота, раздвигающего трущиеся листки перикарда. Обычно перикардит протекает нетяжело: уже через несколько дней боли стихают, а экссудат в полости перикарда почти никогда не накапливается в таком количестве, чтобы ухудшить кровообращение, хотя иногда могут появиться признаки тяжелой тампонады сердца. Иногда воспалительный процесс в перикарде при синдроме Дресслера принимает затяжной рецидивирующий характер и заканчивается развитием констриктивного перикардита. При применении антикоагулянтов на фоне синдрома Дресслера возможно также развитие геморрагического перикардита, хотя подобное осложнение может быть и при отсутствии антикоагулянтной терапии.
Плеврит. Проявляется болью в боковых отделах грудной клетки, усиливающейся при дыхании, затруднением дыхания, шумом трения плевры, притуплением перкуторного звука. Он может быть сухим и экссудативным, односторонним и двусторонним. Нередко плеврит носит междолевой характер и не сопровождается типичными физикальными симптомами.
Пневмонит. Пневмонит при синдроме Дресслера выявляется реже, чем перикардит и плеврит. Если очаг воспаления достаточно велик, также отмечается притупление перкуторного звука, ослабленное или жесткое дыхание, появление фокуса мелкопузырчатых хрипов. Возможен кашель и выделение мокроты, иногда с примесью крови, что всегда вызывает определенные диагностические трудности.
Поражение суставов. Для синдрома Дресслера характерно появление так называемого «синдрома плеча»: болезненных ощущений в области плечелопаточных суставов, чаще слева, ограничение подвижности этих суставов. Вовлечение в процесс синовиальных оболочек нередко приводит к возникновению болей и в крупных суставах конечностей.
Другие проявления. Проявлением постинфарктного синдрома может быть сердечная недостаточность вследствие диастолической дисфункции, геморрагический васкулит и острый гломерулонефрит.
Методы исследования
Лабораторные данные. Часто отмечается повышение СОЭ и лейкоцитоз, а также эозинофилия. Весьма характерно резкое повышение уровня С-реактивного белка. У больных с синдромом Дресслера регистрируются нормальные уровни маркеров повреждения миокарда (МВ-фракция креатинфосфокиназы (МВ-КФК), миоглобин, тропонины), хотя иногда отмечается их незначительное повышение, что требует проведения дифференциальной диагностики с рецидивом инфаркта миокарда.
Электрокардиография (ЭКГ). При наличии перикардита на ЭКГ определяются диффузный подъем сегмента ST и, периодически, депрессия сегмента PR, за исключением отведения aVR, в котором наблюдаются депрессия ST и подъем PR. По мере накопления экссудата в полости перикарда может снизиться амплитуда комплекса QRS.
Эхокардиография. При накоплении жидкости в полости перикарда выявляется сепарация его листков и могут появиться признаки тампонады сердца. Для синдрома Дресслера не характерен большой объем жидкости в полости перикарда – как правило, сепарация листков перикарда не достигает 10 мм в диастолу.
Рентгенография. Обнаруживают скопление жидкости в плевральной полости, междолевой плеврит, расширение границ сердечной тени, очаговые тени в легких.
Компьютерная или магнитнорезонансная томография также выявляют жидкость в полости плевры или перикарда и легочную инфильтрацию.
Плевральная и перикардиальная пункция. Извлеченный из полости плевры или перикарда экссудат может быть серозным или серозно-геморрагическим. При лабораторном исследовании в нем определяется эозинофилия, лейкоцитоз и высокий уровень С-реактивного белка.
Лечение
Нестероидные противовоспалительные препараты (НПВС). Препаратом выбора при синдроме Дресслера традиционно считается ибупрофен (400– 800 мг/сут). Реже используют аспирин. Хирургическое лечение применяется при констриктивном перикардите.
Осложнения
Тампонада сердца, геморрагический или констриктивный перикардит, окклюзия (сдавление) коронарного шунта и редко – анемия.
Прогноз
Прогноз при синдроме Дресслера, как правило, благоприятный. Вместе с тем его течение иногда принимает затяжной рецидивирующий характер. Кроме того, имеются данные о том, что выживаемость в течение 5 лет среди перенесших этот синдром, хотя и незначительно, но снижается.