Что такое синдром нагера
Что такое синдром Гольденхара? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гавран Надежды Александровны, генетика со стажем в 10 лет.
Определение болезни. Причины заболевания
Синдром Гольденхара — это редкая врождённая аномалия, при которой изменяются размеры и форма лицевых структур. Обычно изменения локализуются на одной стороне лица, вызывая его асимметрию, но иногда встречается двустороннее поражение.
Данный синдром относится к спектру врождённых аномалий черепа и лицевых структур, имеющих общий термин «краниофациальная микросомия». Под ним понимается уменьшение какой-либо структуры тела в пределах черепно-лицевой области.
Синонимы синдрома: окулоаурикулярная дисплазия, фацио-аурикуло-вертебральная ассоциация, синдром 1-й и 2-й жаберных дуг, отомандибулярный дизостоз, гемифациальная микросомия и др.
Некоторые исследователи полагают, что формированию синдрома способствует нарушение кровотока или внешние повреждающие факторы:
Симптомы синдрома Гольденхара
К лицевым аномалиям синдрома относятся:
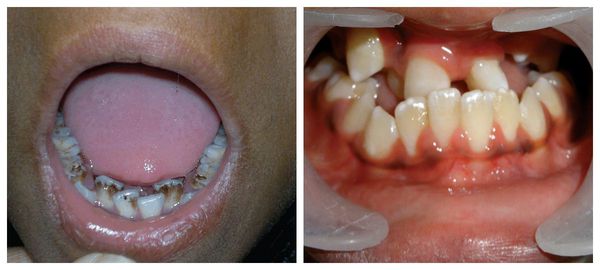
Перечисленные лицевые аномалии могут сопровождаться нарушением слуха, неправильной закладкой и прорезыванием зубов и другими нарушениями, которые могут повлиять на психофизическое развитие ребёнка.
Патогенез синдрома Гольденхара
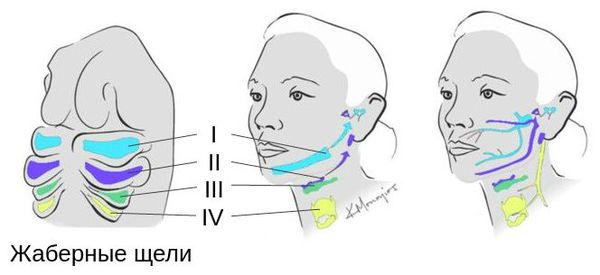
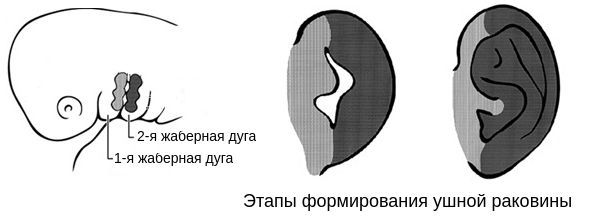
Лицевые структуры начинают формироваться на ранних сроках беременности. Со второй недели развития эмбриона на его головном конце образуется первичная ротовая ямка. К концу третьей недели она постепенно углубляется, достигает передней кишки (эндодермы) и, соединяясь с ней, образует начало пищеварительного тракта. В это же время по бокам головки эмбриона возникают два углубления — 1-я и 2-я жаберные щели, а ещё чуть позже — 3-я и 4-я щели. Между ними формируются жаберные или глоточные дуги, состоящие из нескольких частей: мешка, арки, бороздки и мембраны.
Таким образом, верхняя и нижняя челюсти, жевательная и мимическая мускулатура, наружное ухо и костные структуры среднего уха формируются из первой и второй жаберных дуг с третьей по восьмую неделю развития эмбриона. Этот период является «критическим» в отношении возникновения пороков развития лица и челюстей. Нарушить нормальное развитие черепно-лицевых структур на данном этапе может сочетанное воздействие внешних факторов, хромосомных и генетических аномалий.
Классификация и стадии развития синдрома Гольденхара
Объём дефектов лицевых структур оценивается по классификации OMENS, в которой выделяют пять групп аномалий:
Степень тяжести данных дефектов определяется по классификации, созданной учёными Pruzansky S. и Kaban L. B.:
Основываясь на своих многолетних наблюдениях, стоматолог-хирург Г. В. Кручинский выделил три варианта синдрома Гольденхара, каждый из которых подразделил на несколько типов:
Осложнения синдрома Гольденхара
В раннем возрасте асимметрия нижней челюсти приводит к неправильному развитию и прогрессирующей деформации верхней челюсти и остальных структур лицевого скелета. Со временем ребёнку становится трудно жевать и глотать. При выраженном недоразвитии нижней челюсти у пациента могут возникнуть постоянные проблемы с дыханием, вплоть до апноэ во сне (остановки дыхания).
В целом расщелины лица и/или нёба, недоразвитие верхней и нижней челюсти, лицевых мышц, скуловой и/или височной костей способны вызывать проблемы с зубами, трудности при кормлении, нарушение речи и изменение эстетических параметров лица.
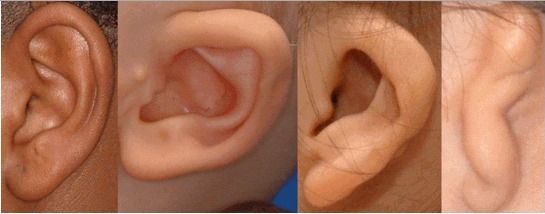
Аномалии ушных раковин в некоторых случаях сопровождаются атрезией (заращением) слухового канала либо полным его отсутствием, что приводит к нарушению слуха. Из-за этого ребёнку сложнее ориентироваться в пространстве, так как он не понимает, откуда исходит тот или иной звук.
Диагностика синдрома Гольденхара
Как правило, диагностировать синдром Гольденхара не составляет труда. Постановка этого диагноза основана на оценке внешних признаков, клинической симптоматике и результатах дополнительных исследований — КТ, рентгенографии, МСКТ черепа, эхокардиографии и ультразвуковой диагностики. КТ, как правило, проводится для подготовки ребёнка к оперативному лечению.
Генетическое тестирование может быть предложено для подтверждения диагноза, т. е. для исключения генетических состояний, включающих аналогичные лицевые аномалии, связанные с хромосомными и моногенными нарушениями. К таким заболеваниям относятся прогрессирующая гемиатрофия лица, синдром Нагера, челюстно-лицевой дизостоз и др. Однако минимальные диагностические критерии не установлены. Имеются описания единичных случаев диагностики данного синдрома с помощью тестирования до родов.
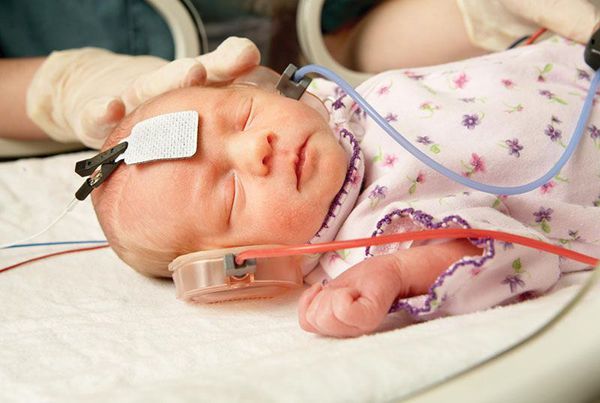
После рождения всем детям до наступления 6 месяцев во избежание задержки психоречевого развития проводится оценка слуха. Для этого выполняется измерение слуховых вызванных потенциалов: регистрация реакции мозга на звуковые раздражители. Зачастую на поражённой стороне у детей с синдромом Гольденхара выявляется тугоухость.
Лечение синдрома Гольденхара
Лечение проявлений синдрома Гольденхара следует начинать как можно раньше. Своевременная коррекция челюстных нарушений у ортодонта способствует успешному хирургическому лечению в последующем и сохраняет баланс лицевого скелета.
Для устранения выраженных дефектов нижней челюсти применяют индивидуально-смоделированные эндопротезы либо костно-хрящевые аутотрансплантаты из рёбер, обладающие тенденцией к росту. Для устранения дефектов ушной раковины также используются силиконовые эндопротезы либо аутотрансплантаты.
При выявлении нарушений слуха проводится слухопротезирование с помощью слуховых аппаратов либо альтернативными методами. Также необходимы регулярные занятия с сурдопедагогом и логопедом. Всё это позволяет предотвратить отставание ребёнка в речевом и общем развитии.
Решение проблем с кормлением заключается в применении специальных бутылочек и назогастрального зонда — трубки, которую вводят в желудок через нос.
Прогноз. Профилактика
При отягощённом семейном анамнезе не исключён наследственный характер заболевания. В таком случае риск для потомства по краниофациальной микросомии повышен. Для оценки риска показано медико-генетическое консультирование. Однако отсутствие конкретного мутирующего гена, характерного для развития синдрома Гольденхара, не позволяет точно предсказать выраженность симптомов у потомства.
Первичная (массовая) профилактика синдрома Гольденхара, как и любой врождённой аномалии, заключается в информировании населения и полноценной дородовой подготовке, направленной на предупреждение возникновения заболевания.
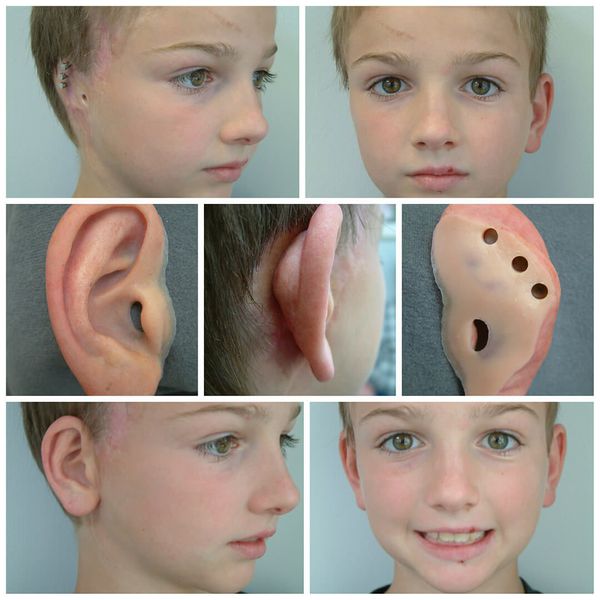
«Когда я увидела ее, то упала в обморок»: Лондонские хирурги сделают российской девочке новое лицо
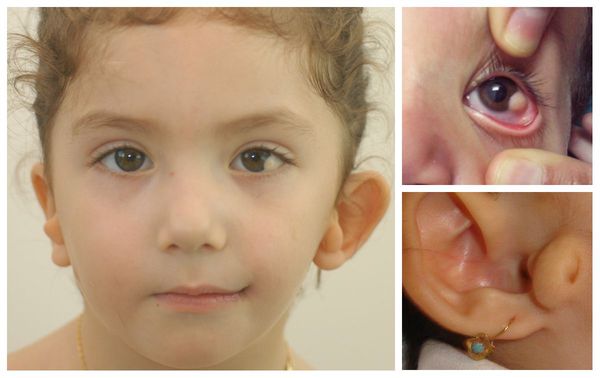
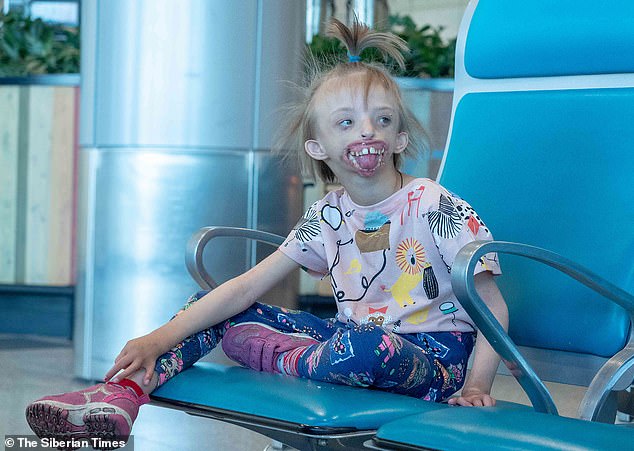
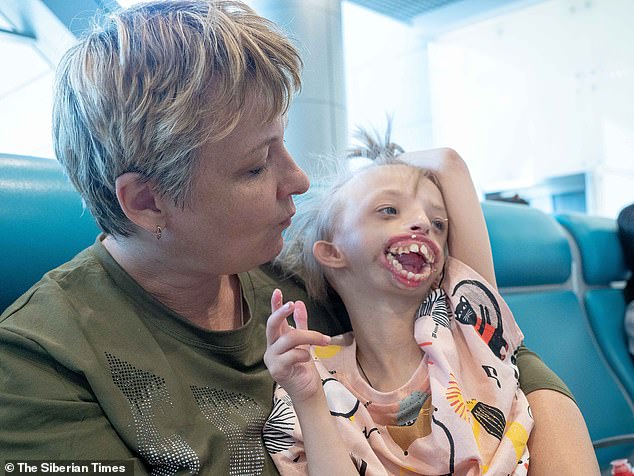
6-летняя Дарина Шпенглер из Красноярского края родилась с аномалией, из-за которой у нее отсутствуют губы и подбородок. В целом вся нижняя часть лица у нее не развита. Диагноз девочке официально никогда не был поставлен, но предполагают, что у нее редкий врожденный Синдром Нагера.
Когда врачи стали рекомендовать Елене отказаться от ребенка, мать не стала их слушать. Впоследствии из-за состояния Дарины родители девочки разругались с большинством своих родственников (те пеняли им, что не оставили ребенка в больнице) и уехали из деревни, где жили.
Когда Дарина была младше она много плакала, потому что ткани вокруг челюстей постоянно кровоточили и болели.
Из-за открытых челюстей Дарине очень сложно есть, поэтому в свои шесть лет она весит ниже нормы и на вид ей не дашь больше четырех. После операции, которая закроет челюсти, она сможет наконец питаться как все люди.
Но больше всего родители девочки надеются на то, что во время операции ей исправят и голосовые связки, ведь Дарина пока не может произнести ни слова.
Внешность Дарины шокирует многих неподготовленных людей. Прохожие на улицах смотрят ей вслед, а некоторые даже советуют родителям девочки надевать на Дарину маску. Из-за этого друзей среди детей у Дарины нету, дети боятся играть с ней.
Однажды родителей девочки даже обвинили в том, что они сами нанесли ей эти раны. Им звонила полиция и требовала рассказать, что произошло. Лишь после всех объяснений полиция перестала их беспокоить.
Дарина имеет нормальное умственное развитие и уже понимает, что с ней что-то не так. Родители переживают из-за этого, но отказываются прятать девочку от общества и тем более надевать на нее маску. Они принимают ее такой, какая она есть, даже несмотря на то, что девочку из-за ее внешности не приняли ни в один детский сад. Пару раз в неделю на дом к Дарине приходят учителя и учат ее читать и писать.
Дарина и ее мама Елена уже прилетели в Лондон и сейчас готовятся к операции. Стоимость операции равна 85 тысячам долларов и оплачивается российскими благотворителями через общество Русфонд.
Синдром Нагера влияет на лицевые кости и он настолько редок, что в мире зафиксировано лишь около 100 таких случаев.
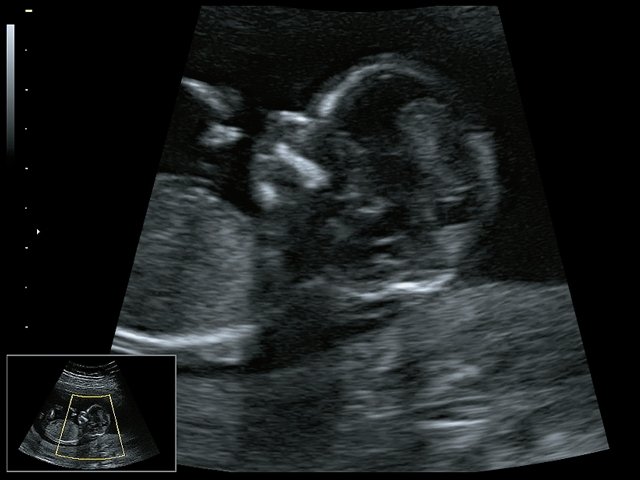
Случай ранней пренатальной диагностики синдрома Тричера Коллинза (Treacher Collins syndrome, OMIM: 154500) 1-й тип, семейная форма
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Синдром Тричера Коллинза (СТК) – это врожденное, наследственно обусловленное нарушение развития производных первой глоточной дуги, которое характеризуется специфическими черепно-лицевыми проявлениями: двусторонней симметричной отонижнечелюстной дисплазией с гипоплазией скуловых костей.
Синонимы: синдром Франческетти, синдром Тричера Коллинза–Франческетти, синдром Франческетти–Цвалена–Клейна, челюстно-лицевой дизостоз.
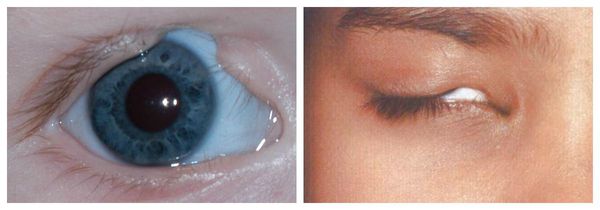
Отличительные признаки СТК: гипоплазия скуловых костей, антимонголоидный разрез глаз, опущенные уголки глаз, колобома нижнего века, пороки развития наружного уха [1, 2].
Хотя первым болезнь описал Аллен Томсон еще в 1846 г., синдром обычно называют именем врача Тричера Коллинза, который в 1900 г. описал двух больных с похожими симптомами. Не верно писать этот синдром через дефис, так как Тричер – имя доктора Коллинза. Уже в 40-х годах прошлого века Адольф Франческетти и Давид Клейн дали подробную характеристику болезни и назвали ее челюстно-лицевым дизостозом [3]. В некоторых странах Европы этот синдром называют синдромом Франческетти или синдромом Тричера Коллинза–Франческетти [4, 5].
Популяционная частота СТК оценивается как 1:50 000 живорожденных [1, 2], однако некоторые авторы называют более частую встречаемость этого синдрома: 1:10 000 [6]. Больные легко узнаваемы, их можно нередко встретить на улицах, увидеть в социальных сетях и, иногда, на телеэкранах. В 2017 г. вышла кинокартина режиссера Стивена Чбоски с Джулией Робертс в главной роли, которая называется «Чудо», где рассказана история мальчика Огги Пулмана с синдромом Тричера Коллинза и прекрасно продемонстрирована вся сложность социальной адаптации таких детей.
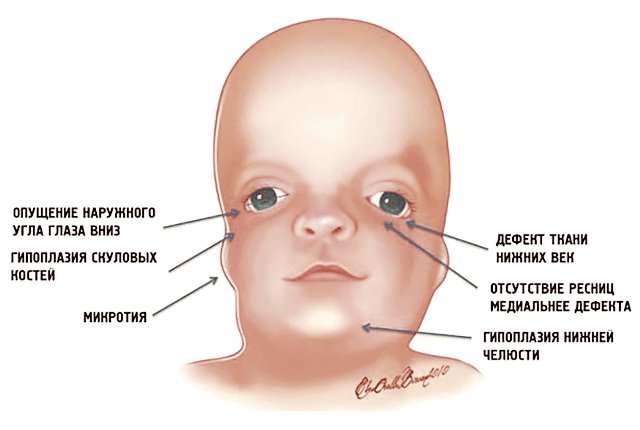
Рис. 1. Схема специфических признаков лицевых дизморфий при синдроме Тричера Коллинза.
Наиболее частые симптомы и фенотипические проявления СТК
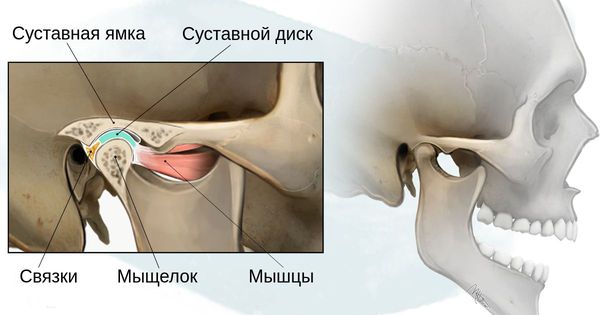
У людей с СТК отмечается характерный лицевой дизморфизм (рис. 1) с двусторонней симметричной гипоплазией скуловых костей (95%), характерна гипоплазия инфраорбитального края глазницы (80%) с формированием антимонголоидного разреза глаз (89%) и гипоплазией нижней челюсти (78%), что приводит к аномалии прикуса [1–6], также наблюдается апертогнатия (так называемый открытый прикус). Описана атрезия хоан [7], колобома (расщелина) нижних век между внешней и средней третью (69%), сопровождающаяся отсутствием ресниц. Гипоплазия мягких тканей преимущественно отмечается в скуловой области, нижнем орбитальном крае и щеках. К особенностям относятся сложные нарушения в строении височно-нижнечелюстного сустава, что приводит к ограниченной воз можности открытия рта различной степени тяжести [1].
Часто отмечается аномалия наружного уха, например микротия или анотия (77%), атрезия наружного слухового прохода и аномалии развития слуховых костей (60%), что приводит к кондуктивной тугоухости [1–8]. Снижение зрения, вплоть до полной его потери, встречается в 37% случаев. Нёбо высокое, имеет готическую форму и иногда наблюдается его расщелина (28%).
Умственные способности, как правило, нормальные. Умственная отсталость встречается лишь у 5% людей с СТК [1, 2]. Из-за узких верхних дыхательных путей и ограниченного открывания рта в раннем возрасте могут возникать трудности с дыханием и питанием [8]. Из частых признаков описан чрезмерный рост волос на щеках [2, 8, 9].
Этиология синдрома Тричера Коллинза
На сегодняшний день описано три типа СТК. До 93% всех случаев – это синдром 1-го типа [10]. СТК 1-го типа связан с мутациями гена TCOF1, который расположен в сегменте 5q32 – q33. Тип наследования аутосомно-доминантный [2] с 90% пенетрантностью и переменной экспрессивностью (проявляемостью), даже у пациентов в пределах одной семьи. Известны наблюдения детей с выраженными клиническими проявлениями синдрома в одной семье, тогда как у одного из их родителей была обнаружена та же мутация без выраженных клинических проявлений болезни [2, 4–6]. Около 60% случаев СТК не наследуются от больных родителей, а являются новыми мутациями (de novo).
Также описаны 2-й и 3-й типы СТК. Второй тип вызван мутацией гена POLR1D на хромосоме 13q12, 3-й тип – мутацией гена POLR1C на хромосоме 6p21. Нужно отметить, что клинически все три типа не отличаются друг от друга, несмотря на то что мутации затрагивают разные гены, на разных хромосомах [2] и тип наследования может быть и аутосомно-рецессивным [11].
Пренатальная диагностика СТК
Несмотря на давно описанный в литературе и хорошо известный врачам-генетикам диагноз, количество статей, посвященных случаям дородовой диагностики СТК, весьма ограничено. Это связано с трудностью визуализации и объективизации некоторых классических фенотипических признаков синдрома при проведении пренатальной эхографии [12]. Ультразвуковые проявления изменений лицевого фенотипа у плодов бывают не очевидны, и часто рождение таких детей является полной неожиданностью не только для их родителей, но и для врачей пренатальной диагностики. Явные после рождения «ядерные» признаки СТК, такие как гипоплазия скуловых костей, микрогнатия, расщелина нёба, колобома нижнего века, антимонголоидный разрез глаз, отсутствие ресниц, чаще всего остаются незамеченными, даже при современных возможностях ультразвуковых приборов, особенно когда нет генетической настороженности при осмотре, что бывает при возникновении мутации de novo у фенотипически здоровых родителей. Часто в пренатальном периоде могут наблюдаться многоводие и задержка роста плода [14, 15]. Внедрение в клиническую практику современных режимов сканирования при помощи объемной визуализации лицевого фенотипа значимо облегчает диагностику [16]. Положение глазных щелей, аномальная форма носа, низко расположенные уши – все эти хорошо известные основные признаки СТК очень сложно уверенно визуализировать в обычном рутинном 2D-режиме, но при применении 3D-технологий их дефиниция становится более очевидной [16, 17].
Дифференциальная диагностика СТК должна включать некоторые генетические синдромы с преимущественным поражением лицевых структур [17]:
Следует подчеркнуть, что аномалии конечностей не свойственны для СТК и для синдрома Пьера Робена, и, если они присутствуют, следует больше думать о синдромах Миллера или Нагера.
Профилактика и лечение СТК
Генетическое консультирование семей с больным ребенком/плодом осложняется вариабельной проявляемостью заболевания и должно осуществляться мультидисциплинарной группой специалистов по пренатальной диагностике с обязательным выяснением этиологии возникновения заболевания в конкретной ситуации (семейная форма либо мутация de novo). При наличии у родителя признаков СКР единственным эффективным методом профилактики заболевания следует назвать применение методик экстракорпорального оплодотворения с предимплантационной диагностикой с целью переноса здоровых эмбрионов, либо применение донорских ооцитов или сперматозоидов.
При продолжающейся беременности послеродовое ведение требует междисциплинарного подхода (акушер, неонатолог, хирург, анестезиолог и генетик); и из-за возможных острых проблем с дыханием роды должны планироваться в специализированных перинатальных центрах. Лечение больных с СТК многопрофильное. В случае возникновения постнатального респираторного дистресс-синдрома необходимо применение трахеостомии, неинвазивной вентиляции и дистракции нижней челюсти. Челюстно-лицевая и пластическая хирургия позволяет устранить гипоплазию мягких тканей (коррекция овала лица с помощью липоскульптуры), гипоплазию костной ткани (хирургическая дистракция кости, костные трансплантаты), колобому век и расщелину нёба (хирургическое восстановление). Для устранения аномалий среднего уха (функциональная хирургия) и наружного уха (реконструкция ушных раковин) требуется участие специалиста в области ЛОР-хирургии. Коррекция нарушения слуха должна осуществляться на ранней стадии (слуховые аппараты и функциональная хирургия), что способствует нормальному развитию ребенка.
При надлежащем лечении прогноз для легких форм заболевания является благоприятным. Для тяжелых форм заболевания с выраженными клиническими проявлениями прогноз неблагоприятный не только для здоровья, но и для жизни.
Описание случая синдрома Тричера Коллинза
В медико-генетическом отделении (МГО) Московского областного НИИ акушерства и гинекологии для консультации по прогнозу потомства и возможностях обследования обратилась пациентка 25 лет со сроком беременности 8 нед. Данная беременность вторая. Брак не родственный. Муж здоров, производственных вредностей супруги не имеют. Первая беременность закончилась преждевременными родами в сроке 36 нед. Родилась девочка с массой тела 1990 г, ростом 51 см, с оценкой по шкале Апгар 7/7 баллов. При осмотре ребенка генетиком выявлены особенности фенотипа, характерные для СТК: гипоплазия скуловых костей, антимонголоидный разрез глаз, гипоплазия нижней челюсти, двусторонняя микротия с атрезией слуховых проходов. Методом автоматического прямого секвенирования был проведен поиск мутаций в гене TCOF1. Выявлен патогенный вариант c.3946_3947 delGA в гетерозиготном состоянии. Ребенку выставлен клинический диагноз: синдром Тричера Коллинза. Тяжесть состояния ребенка усугубилась врожденной пневмонией, церебральной ишемией II степени, недоношенностью, анемией тяжелой степени. Ребенок был переведен в отделение реанимации, умер в 1,5 мес. При консультировании ребенка генетиком риск повторного рождения больного ребенка в семье расценен как низкий, так как данная мутация расценена генетиком как мутация de novo. Дана рекомендация о пренатальной диагностике и кариотипировании плода при следующей беременности без указания на необходимость специфической диагностики СТК. Пациентка самостоятельно обратилась для обследования в медико-генетический научный центр (МГНЦ). В образце ее ДНК методом прямого автоматического секвенирования была найдена патогенная мутация в гене TCOF1 в гетерозиготном состоянии. Таким образом, у пациентки тоже имеется СТК и риск рождения у нее больных детей будет высоким – 50%. При предыдущем осмотре генетиком ее фенотип был не изучен и не оценен в полном объеме. При внимательном осмотре пациентки найдены мягкие, но классические признаки СТК: опущенные уголки глаз, колобомы нижнего века, рост волос на лице, гипоплазия мягких тканей в области скуловых дуг. При сборе анамнеза выяснено, что пациентка страдает двусторонней тугоухостью. С учетом аутосомно-доминантного типа наследования СТК, известного картированного патологического гена было рекомендовано проведение инвазивной пренатальной диагностики с прицельным поиском известной мутации и экспертное ультразвуковое исследование в 12–13 нед беременности.
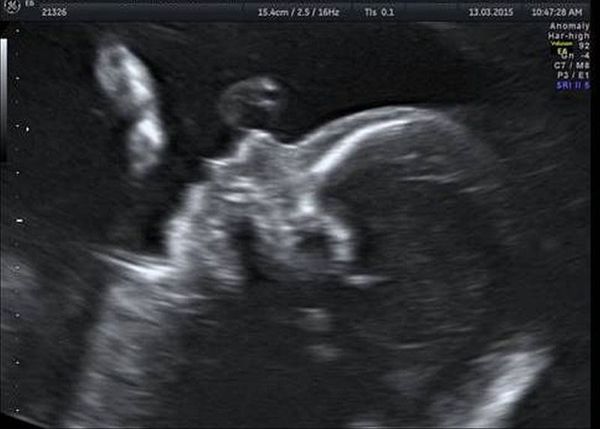
При ультразвуковом исследовании выявлены множественные особенности лицевого фенотипа у плода: микрогнатия (рис. 2–4), треугольная форма лица (рис. 5), опущенные книзу глазницы и гипоплазия скуловых дуг (рис. 6, 7), аномальная форма и положение ушей (рис. 5, 7).
Лечение синдрома Тричера-Коллинза в США
Печально наклоненные вниз наружные уголки глаз, большой нос и миниатюрный подбородок — людей с синдромом Тричера-Коллинза можно узнать в лицо. Это аутосомно-доминантное заболевание встречается у 1 из 50 000 младенцев. Значит, в России ежегодно рождается около 30-40 таких детей. Немного в масштабах огромной страны и невероятно много, когда речь идет о человеческих судьбах.
К сожалению, в российской практике жизнь людей с синдромом Тричера-Коллинза осложняется большими немедицинскими проблемами — нехваткой специалистов на местах и негативным отношением окружающих. Но если второй момент можно сгладить, окружив ребенка заботой в семье, то поиск адекватного лечения порой занимает слишком много времени.
Мы расскажем, что это за синдром, как его диагностируют, как и где лечить пациентов разных возрастов.
Синдром Тричера-Коллинза — только факты
Синдром Тричера-Коллинза (Treacher Collins syndrome, TCS или челюстно-лицевой дизостоз) вызывается генетической мутацией, чаще всего в гене TC0F1, а также в генах POLR1C и POLR1D. Примерно в 40% случаев мутация передается наследственным путем от одного из родителей к ребенку, а в 60% случаев мутация является спонтанной (de novo). У родителя с синдромом Тричера Коллинза существует 50%-ная вероятность рождения ребенка с этим синдромом.
При этом заболевании некоторые кости и ткани лица не полностью сформированы, причем проявления могут варьироваться от почти незаметных признаков до крайне тяжелых форм.
Из-за чересчур маленьких челюсти и подбородка у пациентов возникают такие проблемы с дыханием, которые требуют установки трахеостомы. Синдром Тричера-Коллинза нередко сопровождается двусторонней потерей слуха. Дефекты развития век могут включать невозможность полностью закрыть глаза. А вот умственное развитие детей с синдромом Тричера Коллинза обычно нормальное, если у них нет серьезных проблем с дыханием.
Основные проявления синдрома Тричера-Коллинза:
Все эти черты могут вызывать проблемы со зрением, глотанием, дыханием и слухом.
Вполне возможно, что один из родителей ребенка с тяжелыми проявлениями синдрома Тричера Коллинза может тоже быть носителем этого нарушения и не знать этого, так как в его случае проявление симптомов может быть очень незначительным и незаметным.
Диагностика синдрома Тричера Коллинза
В большинстве случаев синдрома Тричера Коллинза врачи ставят диагноз вскоре после рождения или в течение первого года жизни. Однако диагноз может быть установлен и гораздо позже в случае очень незначительного проявления симптомов.
Врачи, знакомые с этим синдромом, часто могут поставить диагноз на основе того, как выглядит лицо пациента. Иногда требуется трехмерная (3D) компьютерная томография, чтобы выявить все детали строения лица. Диагноз подтверждают с помощью генетического анализа.
В Детской больнице Цинциннати (Cincinnati Children’s Hospital) действует единственный в США мультидисциплинарный Центр синдрома Тричера Коллинза. Здесь работают эксперты разных специальностей, имеющие опыт лечения всех проявлений этого синдрома.
Лечение синдрома Тричера Коллинза
Лечение подразумевает комплексное устранение симптомов и их последствий. Специалисты Центра синдрома Тричера Коллинза создают индивидуальные планы лечения, отвечающие потребностям каждого ребенка, координируют это лечение и подключают другие отделения больницы, такие как:
Например, Отделение генетики человека играет важную роль в лечении и ведении пациентов с этим диагнозом. По итогам комплексного генетического обследования специалисты спрогнозируют риск наследования заболевания другими детьми в семье или потомством пациента и репродуктивные варианты. В некоторых случаях возможно пренатальное обследование.
Если ребенок рождается с серьезными проблемами с дыханием, его обследует специальная группа специалистов вскоре после рождения. Цель этого обследования – как можно скорее поставить диагноз и начать лечение.
Выбор методов лечения основывается на возрастном подходе:
Младенчество. Главное в этом возрасте — убедиться, что дыхательные пути младенца стабильно функционируют. Иначе нехватка кислорода скажется на умственном развитии. В этот период могут сделать операцию по удлинению нижней челюсти, установить трахеостому. Проблемы с кормлением также нередко требуют немедленного решения. Если есть проблемы со слухом, возможна установка кохлеарных имплантов.
Детство. По мере того, как ребенок растет и начинает ходить в школу, врачи уделяют больше внимания внешнему виду лица. Детям 6-8 лет может быть сделана еще одна операция по удлинению нижней челюсти, если у них до сих пор есть проблемы с апноэ во сне. Среди других операций самые частые — исправление век и реконструкция ушей.
Подростковый возраст. Подросткам могут потребоваться дополнительные хирургические процедуры для исправления дефектов лица в зависимости от того, как их лицевые кости и ткани росли и развивались в детстве. Обычно это операции на верхнюю или нижнюю челюсть, пересадку кости и исправление формы носа. В это же время следует обратиться к услугам ортодонтов.
Во многих случаях специалисты Центра ведут пациентов с синдромом Тричера Коллинза до 22 лет, после чего, если есть необходимость, помогают им перейти под наблюдение взрослых специалистов.
Результаты лечения
Одна из основных целей врачей Центра, имеющих большой опыт лечения детей с синдромом Тричера Коллинза,— поддерживать их дыхательные пути в стабильном состоянии, когда только возможно избегая установки трахеостомы. Они также стремятся исключить длительное использование приборов для кормления (таких как назогастральный зонд) у детей, которым сделали операцию по удлинению челюсти.
Научный прогресс и развитие технологий, таких как кохлеарные импланты и операции по удлинению челюсти, позволяют многим детям с синдромом Тричера Коллинза вести нормальную жизнь.
Далекая перспектива зависит от того, насколько сильны проявления синдрома. Легкие случаи могут требовать минимального лечения, в то время как пациенты с серьезными проблемами с дыханием могут всю жизнь нуждаться в трахеостоме.
Повторимся, этот синдром не влияет на способности детей к обучению и к активной жизни.
Некоторые симптомы синдрома Тричера-Коллинза сходны с симптомами других заболеваний, относящихся в группе нижнечелюстно-лицевых дизостозов. Еще одна группа заболеваний, акрофациальные дизостозы (такие как синдром Нагера, синдром Миллера и др.), также имеет сходные симптомы, но включает и дефекты развития конечностей. Подход к лечению этих заболеваний одинаков, и специалисты Центра Тричера Коллинза располагают опытом и знаниями в лечении всех этих синдромов.
Здесь маленький пациент получает всю необходимую помощь в одном месте. Эта модель устраняет стресс и разочарование при планировании ухода в нескольких учреждениях и позволяет получить наилучшие возможные результаты.
Как получить первый план действий? Отправьте запрос, и мы бесплатно свяжем вас с координатором программы Treacher Collins в Детской больнице Цинциннати.