Что такое систолический объем крови
Систолический объем
Рекомендуем к прочтению
Звуковые явления в сердце
При ритмической деятельности возникают звуковые явления в виде так называемых тонов сердца. Колебания створок клапанов в моменты их
Методы исследования
Эти звуки лучше всего выслушивать с помощью специального устройства — стетоскопа или фонендоскопа. Регистрация сердечных тонов носит
Показатели
Показателями, характеризующими сократительную активность сердца, являются величина минутного объема кровотока, величина
Минутный объем
Минутный объем сердца (или сердечный выброс) — количество крови, выбрасываемое за 1 мин желудочками. У взрослого человека в покое он
Систолический объем
Систолический объем сердца — количество крови, выбрасываемое желудочками сердца при одном сокращении. Его величину можно получить,
Частота сердечных сокращений
Частота сердечных сокращений — количество сокращений сердца в минуту. Его величина равна в среднем 70 ударов в мин. При мышечной работе
Apteka.uz – профессиональный фармацевтический портал, охватывающий обширный сегмент рынка фарминдустрии Узбекистана.
© 2021 Apteka.uz. Все права защищены.
Лекарственные средства, информация о которых представлена на сайте, могут иметь противопоказания к их применению и использованию. Перед использованием необходимо ознакомиться с инструкцией по применению или получить консультацию у специалистов.
(В соответствии с Постановлением Госкомдемонополизации, зарегистрированным МЮ 18.10.2010г. № 1024-4)
Все имущественные права на сайт принадлежат ООО «Amedia Online Group». Адрес: 100005, Узбекистан, г. Ташкент, ул. С. Азимова 68
Понятие о сердечно-сосудистой системе и движении крови
Сердце человека, как впрочем, и других живых существ, населяющих нашу планету — это насос, созданный Природой для того, чтобы перекачивать в сосудах организма кровь.
Сердце состоит из полых камер, заключенных в стенки из плотной и мощной мускулатуры. В камерах содержится кровь. Стенки, постоянно сокращаясь, находясь в непрерывном движении, обеспечивают перемещение, продвижение крови по всей огромной сети сосудов тела, именуемой сосудистой системой. Без такого насоса, направляющего и придающего ускорение потоку крови, существование организма невозможно. Даже у мельчайших, прозрачных моллюсков, даже у рыб, живущих постоянно в водной среде, т.е. в невесомости, сердце выполняет свою постоянную рутинную работу. Без сердца — нет жизни, и недаром человечество тысячелетиями считало сердце центром и источником всех жизненных сил и эмоций. Испокон веков люди поклонялись сердцу, видя в нем Божественное начало.
При всем своем гениальном устройстве (абсолютного аналога ему создать пока не удалось), сердце — это всего лишь мышечный насос. Но прежде, чем перейти к его строению, без понимания которого будет неясно, что такое «врожденный порок», скажем вкратце о том, как устроена вся система, на вершине правления которой находится сердце.
Сердечно-сосудистая система
Анатомически сердечно-сосудистая система включает в себя сердце и все сосуды тела, от самых крупных (диаметром 4–6 сантиметров у взрослых), впадающих в него и отходящих от него, до самых мелких, диаметром всего несколько микрон. Это гигантская по площади сосудистая сеть, благодаря которой кровь доставляется ко всем органам и тканям тела и оттекает от них. Кровь несет с собой кислород и питательные вещества, а уносит — отработанные отходы и шлаки
Постоянная циркуляция крови в замкнутой системе и есть кровообращение. Очень просто представить его себе в виде цифры 8, не имеющей ни начала, ни конца, или в виде математического знака, обозначающего бесконечность. В центре этого знака, в месте пересечения линий — только в одном — находится сердце, работой своей обеспечивая постоянное движение крови по кругу. У всех млекопитающих и у человека кругов кровообращения два: большой и малый («легочный»), и, как в цифре 8, они соединяются и переходят друг в друга. Соответственно, и у сердца — основного и единственного насоса, который приводит в кровь движение, есть две половинки: левая («артериальная») и правая («венозная»). В нормальном сердце эти половины внутри сердца между собой не сообщаются, т.е. между ними нет никаких отверстий.
Каждая из половин, левая и правая, состоят из двух камер: предсердия и желудочка. Соответственно, сердце включает в себя четыре камеры: правое предсердие, правый желудочек, левое предсердие и левый желудочек. Внутри этих камер находятся клапаны, благодаря постоянному ритмичному движению которых поток крови может двигаться только в одном направлении.
Давайте теперь представим себе, что мы — маленькая частица этого потока, и пройдем, как в водном слаломе на байдарке, через все ущелья и пороги сердечно-сосудистой системы. Нам предстоит очень сложный путь, хотя он и совершается очень быстро.
Наш маршрут начнется в левом предсердии, откуда мы, окруженные частицами яркой, оксигенированной (т.е. насыщенной кислородом) крови, только что прошедшей легкие, рвемся вниз, через открывшиеся ворота первого на нашем пути — митрального клапана и попадем в левый желудочек сердца. Поток развернет нас почти на 180 градусов и направит вверх, а оттуда, через открывшийся шлюз аортального клапана мы вылетим в главную артерию тела — восходящую аорту. От аорты будут отходить много ветвей, и по ним мы можем уйти в сосуды шеи, головы, мозга и верхней половины тела. Но этот путь короче, а мы сейчас пройдем более длинным. Проскочив изгиб аорты, именуемый ее дугой, уйдем вниз, по аорте. Не будем сворачивать ни в многочисленные межреберные артерии, ни ниже — в артерии почек, желудка, кишечника и других внутренних органов. Устремимся вниз по аорте, пройдем ее деление на подвздошные артерии и попадем в артерии нижних конечностей. После бедренных артерий наш путь будет все уже и уже. И, наконец, достигнув сосудов стопы, мы обнаружим, что дальше сосуды становятся очень мелкими, микроскопическими, т.е. видимыми только в микроскоп. Это — капиллярная сеть. Ею заканчивается артериальная система в любом органе, в который бы мы свернули. Тут — конец. Дальше проходят только частицы крови — эритроциты, чтобы отдать тканям кислород и питательные вещества, необходимые для жизни клеток. А наше судно через мельчайшие сосуды капиллярной сети пройти уже не сможет.
Перетащим свою байдарку на другую сторону, куда собирается темная, уже отдавшая кислород, венозная кровь, или в венозную часть капиллярной сети. Здесь поток будет более спокойным и медленным. На пути будут встречаться шлюзы в виде клапанов вен, которые не дают крови вернуться назад. Из вен ног мы попадем в вены подвздошной зоны, в которые будут впадать многочисленные притоки венозной крови от тазовых органов, кишечника, печени, почек. Наконец, вены станут широкими и вольются в сердце, в ту часть его правой половины, которая называется правым предсердием. Отсюда мы вместе с темной венозной кровью через шлюз трехстворчатого клапана попадем в правый желудочек. Поменяв направление у его верхушки, поток выбросит нас в легочную артерию через ее клапан. Далее легочная артерия делится на две больших ветви (правую и левую) и по ним кровь попадает в оба легких. До сих пор мы путешествовали по большому кругу кровообращения, а теперь — по малому кругу.
По легочной артерии мы попадаем в легкие, в их сначала крупные, потом средние, потом — мельчайшие сосуды капиллярной сети легких. В них произойдет «газообмен» — накопленный венозной кровью углекислый газ выделится через мельчайшие легочные мешочки-альвеолы, а кислород будет захвачен красными кровяными тельцами — эритроцитами — из вдыхаемого нами воздуха, и кровь, оттекающая из легких, станет артериальной. Мысленно обойдя капиллярную сеть легких, мы попадем в поток артериальной крови, окажемся в легочных венах и — в левом желудочке, из которого мы начинали свой путь. Продолжительность нашего плавания была всего 3–4 секунды, а двигателем крови и нашей байдарки было сердце.
Говоря более прозаическим языком, правые отделы сердца «замкнуты» на малый круг кровообращения. Правое предсердие принимает кровь из двух больших вен — верхней и нижней полых вен, и еще из одной крупной вены — собственно самого сердца. Правый желудочек выталкивает венозную кровь в легкие.
Левые отделы сердца «замкнуты» на большой круг кровообращения. Левое предсердие принимает из легочных вен окисленную, богатую кислородом кровь. Левый желудочек выталкивает артериальную кровь в аорту и в венечные артерии (артерии самого сердца), а дальше она по большому кругу доставляется всему организму.
В самом кратком виде схема нашего путешествия выглядит так:
левое предсердие — левый желудочек — аорта и коронарные артерии сердца — артерии органов и тела — артериальная капиллярная сеть — венозная капиллярная сеть — венозная система органов и тела — правое предсердие — правый желудочек (все это — большой круг кровообращения) — легочные артерии — капиллярная сеть легких — альвеолы — венозная система легких — легочные вены — левое предсердие (это малый круг кровообращения).
Чурсин В.В. Клиническая физиология кровообращения (методические материалы к лекциям и практическим занятиям)
Информация
Содержит информацию о физиологии кровообращения, нарушениях кровообращения и их вариантах. Также представлена информация о методах клинической и инструментальной диагностики нарушений кровообращения.
Предназначается для врачей всех специальностей, курсантов ФПК и студентов медвузов.
Введение
Более образно это можно представить в следующем виде (рисунок 1).
Кровообращение – определение, классификация
Объем циркулирующей крови (ОЦК)
Основные свойства и резервы крови
Сердечно-сосудистая система
Сердце
Поскольку q и Q величины постоянные, можно пользоваться их произведением, вычисленным один раз и навсегда, что равно 2,05 кг * м/мл.
Функциональные резервы сердца и сердечная недостаточность
Факторы, определяющие нагрузку на сердце
Здесь также важен вопрос: можно ли усилить эффект закона Г. Анрепа и А. Хилла? Исследования E.H. Sonnenblick (1962-1965 г.г.) показали, что при чрезмерной постнагрузке миокард способен увеличивать мощность, скорость и силу сокращения под воздействием положительно инотропных средств.
Уменьшение постнагрузки.
Каппиляры
Реология крови
Регуляция кровообращения
Определение показателей центральной гемодинамики
Клиническая диагностика вариантов кровообращения
Клинические признаки дисфункции сердечно-сосудистой системы:
— Предположить наличие сердечно-сосудистой дисфункции можно, в первую очередь, на основании ненормальных АД, ЧСС, ЦВД. Однако нормальные величины этих показателей могут быть и при наличии скрытых – ещё компенсированных нарушений.
— Диурез – снижение или повышение мочеотделения также могут быть признаком дисфункции кровообращения.
— Наличие отеков и влажных хрипов в лёгких.
Функциональные показатели для оценки состояния кровообращения.
— Физиологический прирост АД к ЧСС – в норме зависимость величины САД от ЧСС отражается следующим уравнением:
Соответственно при ЧСС 120 в минуту САД должно быть как минимум 150 мм рт.ст.
— Индексы кровообращения (индексы Туркина). Первый из них определяется отношением СДД и ЧСС. Если это отношение равно 1 или близко к 1 (0,9-1,1), то СВ в норме. Второй определяется отношением СДД в мм рт.ст и ЦВД в мм вод.ст. Если это отношение равно 1 или близко к 1 (0,9-1,1), то артериальные и
Что такое систолический объем крови
В клинической литературе чаще используют понятие «минутный объем кровообращения» (МОК).
В системе транспорта кислорода аппарат кровообращения является лимитирующим звеном, поэтому соотношение максимальной величины МОК, проявляющейся при максимально напряженной мышечной работе, с его значением в условиях основного обмена дает представление о функциональном резерве сердечно-сосудистой системы. Это же соотношение отражает и функциональный резерв сердца в его гемодинамической функции. Гемодинамический функциональный резерв сердца у здоровых людей составляет 300—400 %. Это означает, что МОК покоя может быть увеличен в 3—4 раза. У физически тренированных лиц функциональный резерв выше — он достигает 500—700 %.
Для условий физического покоя и горизонтального положения тела испытуемого нормальные величины минутного объема кровообращения ( МОК ) соответствуют диапазону 4—6 л/ мин (чаще приводятся величины 5—5,5 л/мин). Средние величины сердечного индекса колеблются от 2 до 4 л/(мин • м2) — чаще приводятся величины порядка 3—3,5 л/(мин • м2).
Поскольку объем крови у человека составляет только 5—6 л, полный кругооборот всего объема крови происходит примерно за 1 мин. В период тяжелой работы МОК у здорового человека может увеличиваться до 25— 30 л/мин, а у спортсменов — до 30—40 л/мин.
Факторами, определяющими величину величины минутного объема кровообращения ( МОК ), являются систолический объем крови, частота сердечных сокращений и венозный возврат крови к сердцу.
Систолический объем крови. Объем крови, нагнетаемый каждым желудочком в магистральный сосуд (аорту или легочную артерию) при одном сокращении сердца, обозначают как систолический, или ударный, объем крови.
В покое объем крови, выбрасываемый из желудочка, составляет в норме от трети до половины общего количества крови, содержащейся в этой камере сердца к концу диастолы. Оставшийся в сердце после систолы резервный объем крови является своеобразным депо, обеспечивающим увеличение сердечного выброса при ситуациях, в которых требуется быстрая интенсификация гемодинамики (например, при физической нагрузке, эмоциональном стрессе и др.).
Таблица 9.3. Некоторые параметры системной гемодинамики и насосной функции сердца у человека (в условиях основного обмена)
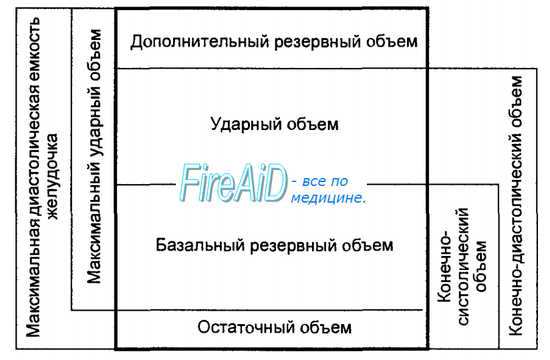
Величина систолического (ударного) объема крови во многом предопределена конечным диастолическим объемом желудочков. В условиях покоя диастолическая емкость желудочков сердца подразделяется на три фракции: ударного объема, базального резервного объема и остаточного объема. Все эти три фракции суммарно составляют конечно-диастолический объем крови, содержащийся в желудочках (рис. 9.4).
После выброса в аорту систолического объема крови оставшейся в желудочке объем крови — это конечно-систолический объем. Он подразделяется на базальный резервный объем и остаточный объем. Базальный резервный объем — это количество крови, которое может быть дополнительно выброшено из желудочка при увеличении силы сокращений миокарда (например, при физической нагрузке организма). Остаточный объем — это то количество крови, которое не может быть вытолкнуто из желудочка даже при самом мощном сердечном сокращении (см. рис. 9.4).
Величина резервного объема крови является одной из главных детерминант функционального резерва сердца по его специфической функции — перемещению крови в системе. При увеличении резервного объема, соответственно, увеличивается максимальный систолический объем, который может быть выброшен из сердца в условиях его интенсивной деятельности.
Регуляторные влияния на сердце реализуются в изменении систолического объема путем воздействия на сократительную силу миокарда. При уменьшении мощности сердечного сокращения систолический объем снижается.
У человека при горизонтальном положении тела в условиях покоя систолический объем составляет от 60 до 90 мл (табл. 9.3).
Оценка тяжести кровопотери в хирургической практике. Часть II
Клиническая оценка тяжести кровопотери является исторически самым ранним способом определения нарушений постгеморрагических нарушений гомеостаза, но в настоящее время – самым распространенным способом. Описание основополагающих клинических признаков травматического повреждения с острой кровопотерей мы находим уже в дневниках Н. И. Пирогова, относящихся к периоду Крымской кампании 1854 года: «Лежит такой окоченелый на перевязочном пункте неподвижно; он не кричит, не вопит, не жалуется, не принимает ни в чем участия и ничего не требует; тело его холодно, лицо бледно, как у трупа; взгляд неподвижен и обращен вдаль; пульс как нитка, едва заметен под пальцем и с частыми перемежками. На вопросы окоченелый или вовсе не отвечает, или только про себя, чуть слышным шепотом; дыхание тоже едва приметно. ». Клиническая характеристика кровопотери, основанная на оценке уровня сознания, окраски и температуры кожных покровов, тонуса периферических вен, частоты пульса и дыхания, актуальна и в настоящее время.
Скрининговым методом оценки тяжести кровопотери является предложенный в 1967 году Алговером и Бури шоковый индекс, представляющий собой отношение частоты сердечных сокращений к систоличекому артериальному давлению. Чем выше индекс, тем массивнее кровопотеряе и хуже прогноз. В норме индекс равен 0, 5. Нарастание индекса Альговера свидетельствует о прогрессировании тяжести кровопотери:
Величина
шокового индекса
Ориентировочный
дефицит ОЦК
0, 9 – 1, 2
1, 3 – 1, 4
В связи с этим, все большему числу клиницистов представляются более физиологически обоснованными и клинически значимыми классификации кровопотери, основанные на клинически определяемой степени резистентности к ней организма. Именно уровень компенсации перенесенной кровопотери представляет несомненный практический интерес, ведь все последующие лечебные мероприятия направлены на стабилизацию функций организма, в той или иной степени нарушенных при кровотечении. Несомненно, к тому же, что в экстренной ситуации целесообразной и практически применимой является такая система оценки кровопотери, которая бы на основании минимального количества параметров позволяла адекватно и быстро определять тяжесть кровопотери не только в стационаре, но уже и на догоспитальных этапах медицинской помощи. Так, Н. А. Яицкий и соавт. (2002) разделяют острую кровопотерю на три степени только на основании величин АДсист и ЧСС (табл. 1)
Степень кровопотери
Лежа на спине
Сидя
АДсист, мм Hg
ЧСС, в мин
АДсист, мм Hg
ЧСС, в мин
Легкая
Средняя
Тяжелая
Являясь отражением состояния макроциркуляции и, весьма ориентировочно, состояния микроциркуляции, измерение АД может служит быстрым методом оценки гемодинамики и проведения простого ее мониторинга.
В современной клинической практике наибольшее распространение получили методы оценки тяжести кровопотери, имеющие в своей основе анализ комплекса клинических и рутинных лабораторных критериев.
В 1982 году Американская коллегия хирургов на основании интегрального анализа десятков тысяч случаев острых кровотечений различной этиологии, предложила дифференцировать кровопотерю на 4 класса кровотечений в зависимости от клинической симптоматики (по P. L. Marino, 1998):
класс I – при этом клинические симптомы отсутствуют или имеется тахикардия в покое, прежде всего в положении стоя; ортостатической тахикардия считается тогда, когда ЧСС увеличивается не менее, чем 20 ударов в 1 минуту, при переходе из горизонтального положения в вертикальное (соответствует потере 15% объема циркулирующей крови или менее) ;
класс II – основным клиническим признаком его является ортостатическая гипотензия или снижение АД не менее, чем на 15 мм. рт. ст при переходе из горизонтального положения в вертикальное, в положении лежа АД нормальное или несколько снижено, диурез сохранен (соответствует потере от 20 до 25% ОЦК) ;
класс III – проявляется гипотензией в положении лежа на спине, олигурией менее 400 мл/сутки (соответствует потере от 30 до 40% ОЦК) ;
класс IV – проявляется коллапсом и нарушением сознания до комы (потеря более 40% ОЦК).
В современной рациональной трансфузиологии основными ориентирами оценки тяжести кровопотери также являются адекватное сознание, достаточный диурез (> 0, 5 мл/кг/час), отсутствие гипервентиляции, показатели гемокоагуляции, динамика центрального венозного, пульсового и среднего динамического давления, изменение артерио-венозной разницы по кислороду (А. П. Зильбер, 1999; В. С. Ярочкин 1997, 2004).
Одной из последних отечественных классификаций острой кровопотери предложена А. И. Воробьевым (2002). Автор подчеркивает, что именно клинические, а не лабораторные показатели должны являться определяющими в оценке тяжести кровопотери (табл. 2).
Показатель
Степень тяжести
Пульс, в мин.
Пульсовое давление
Нормальное или повышено
ЧДД, в мин.
Почасовой диурез, мл
Состояние ЦНС
Объем кровопотери, мл
(% ОЦК)
В повседневной клинической практике мы используем классификацию тяжести кровопотери, основанную как на оценке клинических критериев (уровень сознания, признаки периферической дисциркуляции, АД, ЧСС, ЧДД, ортостатическая гипотензия, диурез), так и на оценке основополагающих показателей картины красной крови – величин гемоглобина и гематокрита (В. К. Гостищев, М. А. Евсеев, 2005). Классификация различает четыре степени тяжести острой кровопотери:
I степень (легкая кровопотеря) – характерные клинические симптомы отсутствуют, может иметь место ортостатическая тахикардия, уровень гемоглобина выше 100 г/л, гематокрит – не менее 40%. Отражает величину дефицита ОЦК до 15%.
II степень (кровопотеря средней тяжести) – из клинических симптомов определяется ортостатическая гипотензия со снижением АД более чем на 15 мм рт. ст. и ортостатическая тахикардия с увеличением ЧСС более чем на 20 ударов в минуту, уровень гемоглобина в пределах 80 – 100 г/л, гематокрит – в пределах 30 – 40%. Отражает величину дефицита ОЦК 15 – 25%.
III степень (тяжелая кровопотеря) – клинически определяются признаки периферической дисциркуляции (дистальные отделы конечностей холодные наощупь, выраженная бледность кожи и слизистых), гипотония (АДсист находится в пределах 80 – 100 мм рт. ст. ), тахикардия (ЧСС более 100 в минуту), тахипноэ (ЧДД более 25 в минуту), явления ортостатического коллапса, диурез снижен (менее 20 мл/час), уровень гемоглобина находится в пределах 60 – 80 г/л, гематокрит – в пределах 20 – 30%. Отражает величину дефицита ОЦК 25 – 35%.
IV степень (кровопотеря крайней степени тяжести) – из клинических симптомов характерными являются нарушение сознания, глубокая гипотония (АДсист менее 80 мм рт. ст. ), выраженные тахикардия (ЧСС более 120 в минуту) и тахипноэ (ЧДД более 30 в минуту), признаки периферической дисциркуляции, анурия; уровень гемоглобина находится ниже 60 г/л, гематокрита – 20%. Отражает величину дефицита ОЦК больше 35%.
В основу данной классификации положена оценка наиболее значимых клинических симптомов, отражающих реакцию организма на кровопотерю. Определение уровня гемоглобина и гематокрита представляется также весьма важным в оценке тяжести кровопотери, особенно при III и IV степени тяжести, поскольку в данной ситуации гемический компонент постгеморрагической гипоксии становится весьма существенным. Кроме того, уровень гемоглобина по-прежнему является решающим критерием для определения показаний для трансфузии эритроцитарной массы.
Следует заметить, что срок от появления первых симптомов кровотечения и тем более от его действительного начала, составляющий, как правило, не менее суток, делает показатели гемоглобина и гематокрита вполне реальными в силу успевшей развивиться за данный период гемодилюции. В случае несоответствия клинических критериев показателям гемоглобина и гематокрита оценку тяжести кровопотери следует проводить, учитывая показатели, в наибольшей степени отличающиеся от нормальных значений.
Предложенная классификация тяжести кровопотери представляется нам приемлемой и удобной именно для клиники ургентной хирургии, как минимум, по двум причинам. Во-первых, оценка кровопотери не требует проведения сложных специальных исследований. Во-вторых, возможность определения степени кровопотери сразу же в приемном отделении позволяет решить вопрос о необходимости начала инфузионной терапии и госпитализации пациента в отделение интенсивной терапии.
По нашим наблюдениям из 1204 пациентов с ОГДЯК у большей части (35, 1%) пациентов при госпитализации была диагностирована кровопотеря II степени. С кровопотерей III и I степеней были госпитализированы соответственно 31, 2% и 24, 8% пациентов. Доля пациентов с кровопотерей IV степени составила 8, 9%. Доля пациентов с кровопотерей I степени с увеличением возраста пациентов имела тенденцию к снижению с 33, 5% у больных моложе 45 лет до 2, 3% у больных старческого возраста, что может быть объяснено уменьшающейся с возрастом резистентностью организма к кровопотере и возникновением выраженной клинической манифестации при сравнительно меньших темпах геморрагии. Напротив, массивная кровопотеря для больных пожилого и старческого возраста приобретает характер фатальной уже на догоспитальном этапе, о чем свидетельствует снижение доли больных с кровопотерей III и IV степеней в возрастных группах 60 – 74 лет и старше 75 лет.
Среди больных с кровопотерей I и II ст. наибольший удельный вес имели пациенты моложе 45 лет. Доля больных в возрасте 45 – 59 лет, составлявшая при кровопотере I ст. 31, 4%, достигает 40, 3% при кровопотере III ст. Данный возрастной контингент составлял практически половину больных с кровопотерей IV ст. Доля больных 60 – 74 лет достигает максимума при кровопотере II степени и уменьшается при усугублении тяжести кровопотери. Аналогичная картина распределения отмечается и у больных старческого возраста: 15, 9% среди больных со II ст. кровопотери и совсем незначительная среди больных с III (7, 5%) и IV (5, 5%) ст.
Оценка нарушений системы гемостаза у больных с ОГДЯК. Помимо определения тяжести кровопотери принципиально важной задачей диагностики у пациентов с гастродуоденальными язвенными кровотечениями является количественная и качественная оценка нарушений системы гемостаза, поскольку расстройства гемокоагуляции являются важнейшим патогенетическим звеном синдрома острой массивной кровопотери, а их адекватная и своевременная коррекция – обязательным компонентом заместительной терапии. А. И. Воробьев и соавт. (2001) подчеркивают, что очень часто острая массивная кровопотеря происходит у больных с исходно существующими нарушениями в системе свертывания крови. Наиболее часто эти нарушения проявляются формированием гиперкоагуляционного синдрома, нередко определяющего тяжесть течения синдрома острой массивной кровопотери, трансфузиологическую тактику ее восполнения и предупреждения развития острого ДВС-синдрома.
Гиперкоагуляционный синдром характеризуется определенными клиническими проявлениями и лабораторными признаками повышенной готовности крови к свертыванию при отсутствии тромбозов. Общее состояние при гиперкоагуляционном синдроме чаще удовлетворительное, больные могут отмечать чувство «тяжести в голове» и головную боль, быструю утомляемость, слабость. Кровь при заборе из вены сворачивается прямо в игле, места венепункции легко тромбируются. Несмотря на то, что кровяной сгусток в пробирке формируется быстро, он рыхлый и нестойкий; отмечаются укорочение времени свертывания крови по Ли-Уайту и АЧТВ, повышены агрегационные показатели тромбоцитов, удлинен фибринолиз.
Принято считать, что массивная кровопотеря, сопровождающаяся выраженными нарушениями гемодинамики с расстройствами периферического кровотока, практически всегда сопровождается появлением гиперкоагуляционной фазы ДВС-синдрома. Гиперкоагуляционная фаза ДВС-синдрома часто бывает весьма скоротечной и не диагностируется. Тем не менее, при данной фазе ДВС-синдрома признаки гиперкоагуляции выражены весьма отчетливо: укорочены АЧТВ, протромбиновое время, снижены уровень фибриногена и число тромбоцитов. Скорость образования кровяного сгустка в пробирке по-прежнему ускорено, но он остается рыхлым и нестойким.
Для гипокоагуляционной фазы ДВС-синдрома характерны с одной стороны лабораторные маркеры коагулопатии потребления а с другой – наличием признаков гипокоагуляции и диффузного геморрагического диатеза (кровоточивость гематомно-петехиального типа). Приводим основные лабораторные и клинические признаки гиперкоагуляционного синдрома и фаз ДВС-синдрома (табл. 3).
Форма нарушения гемокоагуляции
Лабораторные и клинические признаки
Гиперкоагуляционный синдром
Лабораторные признаки: укорочение АЧТВ, протромбинового времени; повышение активности тромбоцитов; снижение активности фибринолиза.
Клинические проявления: тромбирование иглы при венепункции, быстрое формирование рыхлого и нестойкого кровяного сгустка в пробирке.
Гиперкоагуляционная фаза ДВС-синдрома
Лабораторные признаки: укорочение АЧТВ, протромбинового времени; повышение активности тромбоцитов при сниженном их количестве; снижение уровня фибриногена, АТ III, протеина С, активности фибринолиза.
Клинические проявления: быстрое тромбирование иглы при венепункции, появлене признаков полиорганной недостаточности.
Гипокоагуляционная фаза ДВС-синдрома
Лабораторные признаки: удлинение АЧТВ, протромбинового времени, снижение количества и активности тромбоцитов; снижение уровня фибриногена, факторов свертывания, АТ III, протеина С; ускорение фибринолиза; резкое повышение уровня продуктов деградации фибрина, D-димеров.
Клинические проявления: трудноконтролируемая диффузная кровоточивость, развернутая картина полиорганной недостаточности.
Статья добавлена 2 апреля 2016 г.


