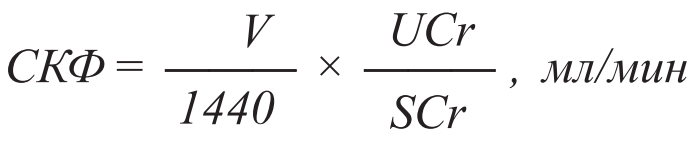хбп код по мкб 10 у взрослых лечение
Хроническая почечная недостаточность
Общая информация
Краткое описание
Дальнейшее обсуждение протокола проводится согласно новой классификации ХБП.
Дата разработки протокола – 2013 год
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| стадия | описание | СКФ (мл/мин/1,73м2) |
| 1 | Повреждение почек с нормальной или повышение СКФ | ≥90 |
| 2 | Повреждение почек с легким снижением СКФ | 60 – 89 |
| 3 | Умеренное снижение СКФ | 30 – 59 |
| 4 | Тяжелое снижение СКФ | 15 – 29 |
| 5 | Почечная недостаточность | ≤15 (диализ) |
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
— Белок Бенс-Джонса в моче
— Биопсия почки (при наличии показаний)
Перечень диагностических мероприятий пациентов с ХБП 4-5 стадии в условиях стационара может варьироваться и зависит от тяжести состояния пациента. В условиях стационара может проводиться все виды лечебно-диагностических мероприятий при обоснованности и вынесении показаний с учетом имеющихся основных и сопутствующих заболеваний в рамках существующих клинических протоколов.
В анамнезе: длительный сахарный диабет и/или артериальная гипертензия, первичные и/или вторичные болезни почек (гломерулярные, тубулоинтерстициальные, ВАРМС), системные заболевания, корригирующие операции на мочевыделительной системе.
Бледность или бледно-землистый оттенок, сухость кожных покровов, следы расчесов на коже, отеки, гипотрофия мышц, астенизация, костные деформации, полиурия, олигурия, анурия, артериальная гипертензия, запах аммиака изо рта.
Лабораторная диагностика
Дифференциальный диагноз
Лечение
Недостаточность питания является частым и наиболее видимым осложнением ХБП у пациентов и ведет к повышению частоты госпитализации и уровня смертности [15]
Артериальная гипертензия является одним из важнейших независимых факторов риска прогрессирования ХБП [4]. Необходимо уделять большое внимание правильному измерению АД. Целевой уровень АД при ХБП составляет ≤ 140/90мм.рт.ст., при наличии микроальбуминурии/протеинурии ≤ 130/80мм.рт.ст. В 4-5 стадии ХБП применимы петлевые диуретики. Антигипертензивными препаратами являются блокаторы рецепторов ангиотензина 2, бета блокаторы, блокаторы кальциевых каналов. Подбор дозы препарата должен проводиться с учетом СКФ [8].
Анемия является одним из ранних и самых частых осложнений ХБП. Согласно последнему пересмотру руководства по анемии KDIGO-2012 диагноз анемии с ХБП выставляется при уровне гемоглобина Источник информации
В развитии анемии у пациентов с ХБП играют различные факторы, но основной причиной является снижение продукции эритропоэтина интерстициальными клетками в корковом слое почек. Второй частой причиной прогрессирования анемии является дефицит железа, который может обусловить персистирование анемии при ХБП. После постановки диагноза анемия, необходимо провести рутинные диагностические процедуры для оценки характера анемии [10].
Начальная доза эритропоэтина: 100-150МЕ/кг в неделю подкожно, разделенная на 2-3 введения с интервалом. Пациентам часто требуется повышение начальной дозы на 50-100% (150МЕ/кг в неделю подкожно) [10]. Задачей лечения является достижение ежемесячного прироста уровня гемоглобина на 10-20г/л до достижения целевого уровня (115г/л). Доза ЭПО должна быть увеличена на 25%, если анемия персистирует, а уровень гемоглобина через 1 месяц лечения не увеличился на 10г/л. Доза ЭПО должна быть снижена на 25%, если уровень гемоглобина превышает целевой уровень или скорость прироста больше 20г/л за месяц. Состояние при котором не достигается целевой уровень гемоглобина при дозе ЭПО более 500МЕ/кг в нед называется резистентностью к лечению ЭПО.
Начальные дозы эпоэтинов у пациентов с ХБП
| Препарат | Доза | Частота введения |
| эпоэтины альфа, бета, тета | 20-50 МЕ/кг массы тела | 3 раза в неделю |
| дарбэпоэтин | 0,45мкг/кг массы тела | 1 раз в неделю |
| 0,75мк/кг массы тела | 1 раз в 2 недели | |
| Метоксиполиэтиленгликоль эпоэтин бетта | 0,6 мкг/кг массы тела | 1 раз в 2 недели |
| 1,2 мкг/кг массы тела | 1 раз в 4 недели |
Железо III гидроксид сахарозный комплекс для парентерального введения
Целевые значения терапии железом у пациентов с ХБП
Хроническая почечная недостаточность
Общая информация
Краткое описание
Код протокола: H-Т-028 «Хроническая почечная недостаточность»
Для стационаров терапевтического профиля
Код (коды) по МКБ-10:
N18 Хроническая почечная недостаточность
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
— при наличии вирусных гепатитов, зоонозных и внутриутробных и др. инфекции – инфекциониста.
Дифференциальный диагноз
Лечение
При гиперкалиемии (олигоурия, анурия) – ограничение продуктов, содержащих соли калия. Снижение потребления фосфора и магния. Объем потребляемой жидкости на 500 мл выше суточного диуреза. Ограничение поваренной соли, за исключением сольтеряющего синдрома.
Медикаментозное лечение
5. Коррекция водно-электролитного баланса. В преддиализном периоде адекватное восполнение жидкости по диурезу.
При наличии отеков – диуретическая терапия: петлевые диуретики в комбинации с гидрохлортиазидом.
При уровне креатинина более 180-200 мкмоль/л – препараты гидрохлотиазида не показаны.
В терминальной стадии, при наличии диуреза, в междиализные дни показана диуретическая терапия большими дозами фуросемида (до 120-200 мг однократно) для сохранения длительное время остаточного объема мочи. Ограничить натрий до 3-5 г/сут.
Коррекция ацидоза: необходимо, если концентрация бикарбонатов в сыворотке крови составляет менее 18 ммоль/л (на поздних стадиях не менее 15 ммоль/л). Назначают кальция карбонат 2-6 г/сут., иногда натрия карбонат 1-6 г/сут.
Хроническая почечная недостаточность
Общая информация
Краткое описание
Пртокол «Хроническая почечная недостаточность»
Код по МКБ-10:
N18 Хроническая почечная недостаточность
N18.0 Терминальная стадия поражения почек
N18.8 Другие проявления хронической почечной недостаточности
N18.9 Хроническая почечная недостаточность неуточненная
N19 Почечная недостаточность неуточненная
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация ХПН по Kidney Disease Outcomes Quality Initiative (K/DOQI):
Диагностика
Диагностические критерии
Жалобы и анамнез: наличие хронических заболеваний почек, слабость, утомляемость, головная боль, головокружение, снижение аппетита, зуд кожи.
Физикальное обследование: уремическая интоксикация, бледность кожных покровов и слизистых оболочек, олигурия, артериальная гипертензия, уремическая полинейропатия, остеодистрофия, носовые кровотечения, одутловатость лица, запах аммиака изо рта.
Лабораторные исследования: нарастающая гиперазотемия, нарушения КОС, снижение показателей красной крови.
Показания для консультации специалистов:
Дифференциальный диагноз: дифференцировать ХПН с ОПН, гематологическими заболеваниями.
Перечень основных дополнительных диагностических мероприятий:
1. ОАК, свертываемость крови по Сухареву или Ли-Уайту.
3. Биохимический анализ крови (белки и фракции, креатинин, мочевина, остаточный азот, АЛТ, АСТ, билирубин, тимоловая проба, холестерин, сахар, калий, натрий, кальций, хлориды и фосфор).
6. Анализ мочи по Зимницкому.
7. Анализ мочи по Аддиса-Каковскому + суточная экскреция белка.
8. Анализ мочи по Нечипоренко.
9. Бак. посев мочи 3-х кратно.
11. Вагоцитограмма (для девочек).
12. УЗИ органов брюшной полости и почек.
14. Австралийский антиген (HBsAg), ВИЧ, RW.
15. Соскоб на яйца глист.
17. Группа крови, резус принадлежность.
18. Определение уровня ПТГ (паратиреоидный гормон).
19. Липидный статус.
21. ИФА на маркеры ВГ А, В, С, Д, Е.
22. Бак. посев кала 3-х кратно (по усмотрению лечащего врача).
23. Экскреторная урография.
25. Цистоскопия (по необходимости).
26. Ретроградная цистометрия (РЦ).
27. Компьютерная томография.
До плановой госпитализации: ОАК, ОАМ, биохимия крови, УЗИ почек.
Лечение
Тактика лечения
Цели лечения: ликвидация уремической интоксикации, коррекция почечной анемии и артериальной гипертензии, улучшение качества жизни на хроническом гемодиализе и подготовка к трансплантации донорской почки.
Немедикаментозное лечение: режим щадящий, стол 7 г, гемодиализ, гемосорбция, плазмаферез.
Медикаментоное лечение:
1. Диазепам, раствор 10 мг №10 (валиум, седуксен, реланиум, брюзепам, сибазон)
2. Кетопрофен раствор 100 мг №10 (кетонал, кетопрофен)
3. Парацетамол, таблетки 500 мг №10
4. Преднизолон, раствор 30 мг/мл №10 (преднизолон, солу-медрол)
5. Уголь активированный, таблетки 0,25 №100
6. Амоксициллин+клавулановая кислота, таблетки 375 мг №30 (амоксиклав)
7. Цефазолин, порошок для приготов. иньек. р-ра 1000 мг/сут. (кефзол, цефзол)
8. Цефуроксим, порошок для приготов. иньек. р-ра 750 мг (зинацеф)
9. Цефтриаксон, порошок для приготов. иньек. р-ра 1000 мг/сут. (роцефин)
10. Ко-тримоксазол, таб. 480 мг №60 (бактрим, бисептол)
11. Пипемидиновая кислота, таб. 400 мг №30 (палин, уротрактин, пипемидин, пимидель)
12. Флуконазол, капсулы 50 мг №10 (дифлюкан, микосист)
13. Сульфат железа+фолиевая кислота, таблетки 60 мг+250 мг/сут. (сульфат железа+фолиевая кислота)
14. Эпоэтин, порошок 1000 МЕ 100-150 МЕ/кг/неделю (рекормон)
15. Этамзилат, раствор для иньекций 12,5%-2,0 №10 (дицинон)
16. Дипиридамол, таб. 25 мг №90 (курантил, персантин)
17. Гепарин, раствор для иньекций 5000 ед. №10
18. Протамин сульфат, раствор для иньекций 10 мг-5,0 №10
19. Надропарин кальций, р-р для иньекций 0,3 №36 (фраксипарин)
20. Поливидон, р-р во флаконах 6%-200,0 №3 (гемодез)
21. Декстран-70,р-р во флаконах 6%-200,0 №3 (полиглюкин, реополиглюкин)
22. Полигидроксиэтилкрахмал, р-р для в/в введения 60 мг/мл-250,0 №3 (рефортан, стабизол)
23. Альбумин, раствор 5%, 10%, 20% №3
24. Атенолол, таб. 50 мг/сут. (атенова, атенол, атенолан)
25. Нифедипин, таб. 10 мг/сут. (адалат, кордафен, кордипин, нифекард)
26. Амлодипин, таб. 5 мг/сут. (норваск, стамло)
27. Эналаприл, таб. 10 мг/сут. (энап, энам, эднит, ренитек, берлиприл)
28. Папаверин, р-р для иньекций 2%-1,0 №10
29. Дротаверин, р-р для иньекций 40 мг/2 мл в ампулах №10 (но-шпа)
30. Платифиллина гидротартрат, р-р для иньекций 0,2%-1,0 в ампулах №10
31. Коргликон р-р для иньекций 0,06%-1,0 №10
32. Дигоксин, таб. 62,5 мкг/сут. (ланикор)
33. Допамин, р-р для иньекций в ампулах 0,5%-5,0/сут. (дофамин)
34. Фуросемид, таб. 40 мг/сут. (лазикс)
35. Фамотидин, таб. 20 мг/сут. (фамосан, гастросидин, квамател)
36. Аминофиллин, р-р для иньекций 2,4%-5,0 №10 (эуфиллин)
37. Комплекс аминокислот для парентерального питания, р-р для инфузий 250,0 №3 (инфезол)
38. Натрия хлорид, р-р для иньекций 0,9%-500,0/сут.
39. Вода для иньекций, р-р для иньекций 1 мл, 2 мл, 5 мл/сут.
40. Декстроза, р-р для инфузий 5%, 10%-200,0/сут., р-р 40% в ампулах 10,0 №5 (глюкоза)
41. Калия хлорид, р-р для иньекций 4%-10,0 №10
42. Натрия гидрокарбонат, порошок/сут.
43. Кислота аскорбиновая, р-р для иньекций 10%-2,0 №10 (витамин С)
44. Пиридоксин, р-р для иньекций 1%-1,0 №10 (пиридоксина гидрохлорид)
45. Тиамин, р-р для иньекций 5%-1,0 №10 (тиамина хлорид)
46. Токоферола ацетат, масляный р-р в ампулах 10%-1,0 №10 (витамин Е, этовит)
47. Фолиевая кислота, таб. 1 мг №90
48. Цианкобаламин, р-р для иньекций 200 мкг №10
49. Глюконат кальция, р-р 10%-5,0 №10, таб. 500 мг №90
Профилактические мероприятия: лечение основного заболевания (пиелонефрит, гломерулонефрит, врожденные аномалии развития МВС).
Дальнейшее ведение: трансплантация донорской почки, социальная реабилитация больного в обществе.
Перечень основных и дополнительных медикаментов:
1. Диазепам, раствор 10 мг №10 (валиум, седуксен, реланиум, брюзепам, сибазон)
2. Кетопрофен раствор 100 мг №10 (кетонал, кетопрофен)
3. Парацетамол, таблетки 500 мг №10
4. Преднизолон, раствор 30 мг/мл №10 (преднизолон, солу-медрол)
5. Уголь активированный, таблетки 0,25 №100
6. Амоксициллин+клавулановая кислота, таблетки 375 мг №30 (амоксиклав)
7. Цефазолин, порошок для приготов. иньек. р-ра 1000 мг/сут. (кефзол, цефзол)
8. Цефуроксим, порошок для приготов. иньек. р-ра 750 мг (зинацеф)
9. Цефтриаксон, порошок для приготов. иньек. р-ра 1000 мг/сут. (роцефин)
10. Ко-тримоксазол, таб. 480 мг №60 (бактрим, бисептол)
11. Пипемидиновая кислота, таб. 400 мг №30 (палин, уротрактин, пипемидин, пимидель)
12. Флуконазол, капсулы 50 мг №10 (дифлюкан, микосист)
13. Сульфат железа+фолиевая кислота, таблетки 60 мг+250 мг/сут. (сульфат железа+фолиевая кислота)
14. Эпоэтин, порошок 1000 МЕ 100-150 МЕ/кг/неделю (рекормон)
15. Этамзилат, раствор для иньекций 12,5%-2,0 №10 (дицинон)
16. Дипиридамол, таб. 25 мг №90 (курантил, персантин)
17. Гепарин, раствор для иньекций 5000 ед. №10
18. Протамин сульфат, раствор для иньекций 10 мг-5,0 №10
19. Надропарин кальций, р-р для иньекций 0,3 №36 (фраксипарин)
20. Поливидон, р-р во флаконах 6%-200,0 №3 (гемодез)
21. Декстран-70, р-р во флаконах 6%-200,0 №3 (полиглюкин, реополиглюкин)
22. Полигидроксиэтилкрахмал, р-р для в/в введения 60 мг/мл-250,0 №3 (рефортан, стабизол)
23. Альбумин, раствор 5%, 10%, 20% №3
24. Атенолол, таб. 50 мг/сут. (атенова, атенол, атенолан)
25. Нифедипин, таб. 10 мг/сут. (адалат, кордафен, кордипин, нифекард)
26. Амлодипин, таб. 5 мг/сут. (норваск, стамло)
27. Эналаприл, таб. 10 мг/сут. (энап, энам, эднит, ренитек, берлиприл)
28. Папаверин, р-р для иньекций 2%-1,0 №10
29. Дротаверин, р-р для иньекций 40 мг/2 мл в ампулах №10 (но-шпа)
30. Платифиллина гидротартрат, р-р для иньекций 0,2%-1,0 в ампулах №10
31. Коргликон р-р для иньекций 0,06%-1,0 №10
32. Дигоксин, таб. 62,5 мкг/сут. (ланикор)
33. Допамин, р-р для иньекций в ампулах 0,5%-5,0/сут. (дофамин)
34. Фуросемид, таб. 40 мг/сут. (лазикс)
35. Фамотидин, таб. 20 мг/сут. (фамосан, гастросидин, квамател)
36. Аминофиллин, р-р для иньекций 2,4%-5,0 №10 (эуфиллин)
37. Комплекс аминокислот для парентерального питания, р-р для инфузий 250,0 №3 (инфезол)
38. Натрия хлорид, р-р для иньекций 0,9%-500,0/сут.
39. Вода для иньекций, р-р для иньекций 1 мл, 2 мл, 5 мл/сут.
40. Декстроза, р-р для инфузий 5%, 10%-200,0/сут., р-р 40% в ампулах 10,0 №5 (глюкоза)
41. Калия хлорид, р-р для иньекций 4%-10,0 №10
42. Натрия гидрокарбонат, порошок/сут.
43. Кислота аскорбиновая, р-р для иньекций 10%-2,0 №10 (витамин С)
44. Пиридоксин, р-р для иньекций 1%-1,0 №10 (пиридоксина гидрохлорид)
45. Тиамин, р-р для иньекций 5%-1,0 №10 (тиамина хлорид)
46. Токоферола ацетат, масляный р-р в ампулах 10%-1,0 №10 (витамин Е, этовит)
47. Фолиевая кислота, таб. 1 мг №90
48. Цианкобаламин, р-р для иньекций 200 мкг №10
49. Глюконат кальция, р-р 10%-5,0 №10, таб. 500 мг №90
Индикаторы эффективности лечения:
— отсутствие признаков уремической интоксикации;
— нормализация артериального давления;
— целевой уровень гемоглобина и гематокрита.
Госпитализация
Показания для госпитализации: резкое снижение всех функций почек.
Хбп код по мкб 10 у взрослых лечение
ХБП 4 стадии, повреждение почек с выраженным снижением СКФ (15-29 мл/мин)
ХБП 5 стадии, хроническая уремия, терминальная стадия заболевания почек (включая случаи ЗПТ (диализ и трансплантацию)
**- кодом N18.9 обозначаются случаи ХБП с неуточненной стадией
Необходимость выявления ХБП на ранней стадии у детей

1. Поликистоз почек или другие генетические болезни почек в семейном анамнезе.
2. Малая масса при рождении.
3. Острая почечная недостаточность в результате перинатальной гипоксемии или других острых повреждений почек.
4. Почечная дисплазия или гипоплазия.
5. Урологические аномалии, особенно обструктивные уропатии.
6. Пузырно-мочеточниковый рефлюкс, связанный с повторными инфекциями мочевыводящих путей и рубцеванием почек.
7. Острый нефрит или нефротический синдром в анамнезе.
8. Гемолитико-уремический синдром в анамнезе.
9. Болезнь Шенлейна — Геноха в анамнезе.
10. Сахарный диабет.
11. Системная красная волчанка.
12. Гипертензия в анамнезе, в частности в результате тромбоза почечной артерии или почечной вены в перинатальном периоде.
Дети с отставанием в физическом развитии (задержка роста, низкая масса тела), рахитоподобными деформациями скелета, метаболическим ацидозом, рано возникающей анемией, полиурией, полидипсией, протеинурией, гипертензией, нарушением концентрационной функции почек представляют группу риска по развитию ХБП, что требует тщательного обследования этих пациентов, назначения корригирующей и заместительной терапии с целью предотвращения или замедления прогрессирования ХБП.
Врожденные, наследственные и приобретенные заболевания почек у детей, потенциально несут вероятность развития неблагоприятных исходов – формирования хронической болезни почек (ХБП) и ХПН.
ХРОНИЧЕСКАЯ БОЛЕЗНЬ ПОЧЕК: ОСНОВНЫЕ ПРИНЦИПЫ СКРИНИНГА, ДИАГНОСТИКИ, ПРОФИЛАКТИКИ И ПОДХОДЫ К ЛЕЧЕНИЮ
Рабочая группа членов Правления Научного общества нефрологов России
А.В. Смирнов (Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова)
Е.М. Шилов (Первый Московский государственный медицинский университет им. И.М. Сеченова)
В.А. Добронравов (Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова)
И.Г. Каюков (Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова)
И.Н. Бобкова (Первый Московский государственный медицинский университет им. И.М. Сеченова)
М.Ю. Швецов (Первый Московский государственный медицинский университет им. И.М. Сеченова)
А.Н. Цыгин (Научный центр здоровья детей Российской академии медицинских наук, Москва)
А.М. Шутов (Ульяновский государственный университет)
Хроническая болезнь почек: основные принципы скрининга, диагностики, профилактики и подходы к лечению.
© Коллектив авторов, 2012
© «Издательство «Левша. Санкт-Петербург», 2012
ВВЕДЕНИЕ
На рубеже XX и XXI веков мировое сообщество столкнулось с глобальной проблемой, имеющей не только медицинское, но и огромное социально-экономическое значение – пандемией хронических неинфекционных болезней, которые ежегодно уносят миллионы жизней, приводят к тяжелым осложнениям, связанным с потерей трудоспособности и необходимостью высокозатратного лечения.
Среди них заболевания почек занимают важное место из-за значительной распространенности в популяции, резкого снижения качества жизни, высокой смертности пациентов и приводят к необходимости применения дорогостоящих методов заместительной терапии в терминальной стадии – диализа и пересадки почки.
В то же время, развитие медицинской науки и фармакологии в конце XX века заложило основы для разработки новых высокоэффективных и доступных методов профилактики, позволяющих существенно замедлить прогрессирование хронических заболеваний почек, снизить риск развития осложнений и затраты на лечение. Такие подходы оказались применимы к подавляющему большинству пациентов с почечной патологией, независимо от ее причины.
Данные обстоятельства требуют от систем здравоохранения новой стратегии в отношении дефиниции и стратификации тяжести хронической почечной патологии. Назрела необходимость выработки простых критериев и универсальной классификации, позволяющих оценивать степень нарушения функции почек, прогноз и четко планировать те или иные лечебные воздействия. Общепризнанная унифицированная трактовка тяжести поражения почек необходима также для решения медико-социальных и медико-экономических проблем. Только на основе универсальных подходов и единой терминологии можно проводить адекватную оценку заболеваемости и распространенности, составлять региональные и национальные регистры пациентов с нарушением функции почек и на этой основе рассчитывать потребность в соответствующих методах лечения, а также планировать необходимые финансовые затраты.
Исторически первая попытка решения этих вопросов была инициирована в начале XXI века Национальным Почечным Фондом США (National Kidney Foundation – NKF). Проведенный анализ многочисленных публикаций по вопросам диагностики и лечения заболеваний почек, прогностической роли ряда показателей, терминологических понятий лег в основу концепции хронической болезни почек (ХБП – chronic kidney disease – CKD) [National Kidney Foundation KD: Clinical practice guidelines for chronic Kidney disease: Evaluation, classification and stratification. Am J Kidney Dis 2002;39 [Suppl 1]: S1–S266]. В дальнейшем в разработке данной модели принимали участие эксперты Европейской Почечной Ассоциации – Европейской Ассоциации Диализа и Трансплантации (ERA-EDTA) [European Best Practice, 2002] и KDIGO (Kidney Disease: Improving Global Outcomes) [Levey AS и соавт., 2005; Levey AS и соавт., 2010].
К настоящему времени понятие ХБП и ее классификация получили мировое признание. Проблему ХБП, начиная с 2003 г., неоднократно обсуждали на различных форумах отечественных нефрологов, в связи с чем пленум Правления Научного общества нефрологов России (НОНР) (Москва, 17–18 октября 2007 г.), детально проанализировав данную проблему, счел необходимым разработать соответствующие Национальные Рекомендации.
РАЗДЕЛ I. ХРОНИЧЕСКАЯ БОЛЕЗНЬ ПОЧЕК КАК ВАЖНАЯ МЕДИЦИНСКАЯ И СОЦИАЛЬНАЯ ПРОБЛЕМА
Рекомендация 1.1
Внедрение концепции ХБП в практическую работу системы национального здравоохранения следует рассматривать как важный стратегический подход к снижению общей и сердечно-сосудистой смертности, увеличению продолжительности жизни населения, а также к снижению расходов на госпитальное лечение осложнений нарушения функции почек и проведение заместительной почечной терапии.
Комментарий
Распространенность ХБП сопоставима с такими социально значимыми заболеваниями, как гипертоническая болезнь и сахарный диабет, а также ожирение и метаболический синдром. Признаки повреждения почек и/или снижение скорости клубочковой фильтрации выявляют, как минимум, у каждого десятого представителя общей популяции. При этом сопоставимые цифры были получены как в индустриальных странах с высоким уровнем жизни, так и в развивающихся странах со средним и низким доходом населения (табл. 1).
Результаты проведенных эпидемиологических исследований в России показали, что проблема ХБП для нашей страны является не менее острой. Признаки хронической болезни почек отмечаются более чем у 1/3 больных с хронической сердечной недостаточностью; снижение функции почек наблюдается у 36% лиц в возрасте старше 60 лет, у лиц трудоспособного возраста; снижение функции отмечается в 16% случаев, а при наличии сердечно-сосудистых заболеваний его частота возрастает до 26% [Добронравов ВА и соавт., 2004; Смирнов АВ и соавт., 2004; Бикбов БТ, Томилина НА, 2009; Шалягин ЮД и соавт., 2011]. Эти данные заставляют пересмотреть традиционное представление об относительной редкости болезней почек среди населения и требуют коренной перестройки системы оказания помощи этой категории больных.