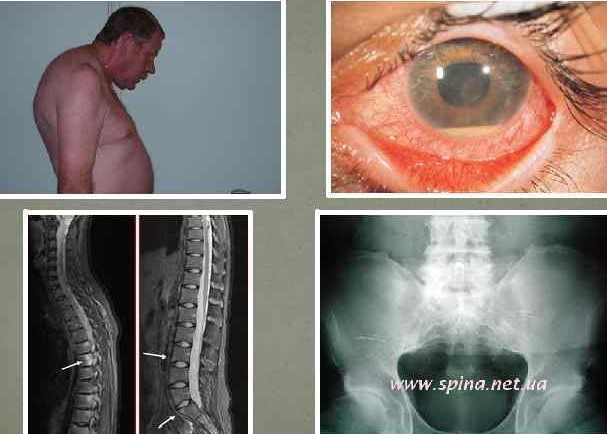
Кеналог или дипроспан что лучше при аллергии
Дипроспан: описание, инструкция, цена
Дипроспан относится к противоаллергическим, иммуносупрессивным и антифлогистическим препаратам.
Состав и форма выпуска
Показания к применению
Дипроспан вводят глубоко внутримышечно, а также предусмотрено внутрисуставное, околосуставное, интрабурсальное, внутрикожное, внутритканевое и внутриочаговое применение.
Дозировка препарата подбирается индивидуально для каждого болеющего, в зависимости от локализации, степени выраженности, характера и течения болезни, а также реакции пациента на лекарство. При системном применении начальная дозировка, как правило, не превышает 1-2 мл. Повторное введение лекарства назначается в зависимости от медицинских показаний.
В единичных случаях при местной инфильтрации показано использование местных анестетиков, к которым относят 1% или 2% раствор лидокаина или прокаина. В качестве местноанестезирующих препаратов не используют средства, содержащие фенол, метил-4-гидроксибензоат и иные аналогичные вещества. Перед введением нужно смешать оба средства. Для этого изначально в шприц набирают дипроспан в нужном количестве, а затем местноанестезирующий компонент. Далее необходимо встряхнуть шприц на протяжении нескольких секунд для перемешивания составов.
При воспалении синовиальной сумки сустава местное введение 1-2 мл лекарства снимает болезненность и ограничение подвижности в течение нескольких часов. После снятия острого периода при хронических формах бурсита дозировку уменьшают.
При воспалении сухожилия и его оболочек 1 укол препарата облегчает самочувствие больного. При хронических формах возможно повторное введение суспензии. Важно! Не стоит вводить лекарство прямо в сухожилие.
При воспалении суставов ревматоидного характера и остеоартрите введение дипроспана внутрь сустава в дозировке 0,5-2 мл уменьшает болезненность и улучшает подвижность соединения через 2-4 часа после укола. Продолжительность терапевтического воздействия от инъекции может длиться 1 месяц и более.
Для крупных подвижных соединений показано введение 1-2 мл дипроспана, для средних – 0,5-2 мл, для мелких – 0,25-0,5 мл.
Высокую эффективность дипроспан показывает при некоторых кожных болезнях. Вводят его внутрикожно в пораженную зону, дозировка 0,2 мл на квадратный сантиметр. Участок поражения аккуратно обкалывают, используя шприц объемом 1 мл. Недельная дозировка не более 1 мл.
Для проведения местной инфильтрации дозировка при бурсите варьирует от 0,25 до 1 мл, при гигроме – 0,25-0,5 мл, при миозите – 0,5-1 мл, при тендосиновите – 0,5 мл.
По достижению положительного результата продолжают введение препарата, но снижают его дозировку до минимально эффективной.
Отменяют препарат также постепенно с уменьшением дозировки.
При развитии стресса, который не вызван наличием болезни, дозировку дипроспана увеличивают.
Пациенты, прошедшие длительное курсовое лечение дипроспаном, находятся под врачебным наблюдением в течение 12 месяцев.
Цены на дипроспан в аптеках Нижнего Новгорода доступны для сравнения на сайте единой аптечной справочной «Ваше лекарство».
Кеналог или дипроспан что лучше при аллергии
Глазные проявления при системных заболеваниях опыт работы 3-го офтальмологического отделения
Проблема диагностики и лечения аутоиммунных заболеваний особо актуальна в современном мире. Их распространённость растёт с каждым годом. Характерной особенностью этих болезней является системность. Они редко поражают один орган. В патологический процесс, направленный против собственных клеток и тканей, вовлекаются различные системы организма, в том числе и орган зрения.
-Гематоофтальмический барьер-это сосуды радужки, эпителий цилиарного тела, пигментный эпителий, ретинальные сосуды. Они действуют как иммунологический барьер и регулируют:
-прохождение АГ из глаза;
-поступление иммунных клеток и АГ в глаз;
-содержание кислорода, витаминов, питательных веществ в водянистой влаге;
-продукты обмена(молочную кислоту, углекислый газ, различные клетки).
Он функционирует на уровне
кровь-ПЭ сетчатки и эндотелий сосудов;
кровь-влага (эндотелий сосудов радужки и эпителиальные клетки цилиарных отростков).
При нарушении проницаемости ГОБ, что бывает при переохлаждении, перегревании, стрессе, травме, инфекциях, гормональных сдвигах и других неблагоприятных условиях, в глаз начинают активно поступать АГ и иммунные комплексы. Развитая сосудистая сеть увеального тракта с обильными анастомозами и высокоинтенсивной иннервацией обеспечивает идеальные условия для удержания патогенов в тканях глаза.
Кроме того, в глазу обнаружены перекрёстно реагирующие АГ(т.е.родственные) между тканями глаза, других органов и микробными агентами. Они запускают аутоиммунные реакции.
-Антигены глазного яблока.
Важной особенностью глаза является наличие в нём, даже в норме, увеитогенных АГ, способных в определённых условиях индуцировать иммунный ответ и вызывать воспаление сосудистой оболочки глаза-увеиты. В процессе воспаления их количество увеличивается.
К числу данных АГ относятся:
-АГ фоторецепторного слоя сетчатки(S-АГ)
-аутоАГ других структур глаза.
Из них S-АГ наиболее изучен. Он способен вызывать в эксперементе различные формы увеитов.
Поэтому эндогенные увеиты-важная и очень сложная проблема офтальмологии.
Увеиты, ассоциированные с системными и синдромными заболеваниями, составляют 27-41% от всех увеитов.
Их причинами служат генетически обусловленные или приобретённые нарушения иммунной системы, которые сопровождаются аномальными реакциями организма на воздействия экзо- и эндогенных факторов, что приводит к развитию аутоиммунных состояний с диффузным поражением соединительной ткани. Пусковой механизм-инфекция(стрептококк, вирусы, бактерии). Поражение глаз обусловлено наличием перекрёстно реагирующих АГ в тканях глаза, суставов, мозга, почек и других органов.
Наиболее частыми заболеваниями, сопровождаемыми воспалительным процессом в увеальном тракте, являются ревматизм, ревматический артрит, болезнь Бехчета, Рейтера, Шегрена и др.
По клинико-анатомическим признакам различают:
-передний увеит(27-63%): ирит, циклит, иридоциклит;
-периферический увеит(14-20%):парспланит, задний циклит, витреит, периферический ретинохориоретинит, нейроувеит;
Учитывая гистогенез оболочек глаза, следует отметить, что деление увеитов по клинико-анатомическому признаку весьма условно, поэтому при постановке диагноза речь идёт только о преимущественной локализации процесса.
Начало заболевания может быть острым (внезапным) и клинически невыраженным(скрытым).
По характеру течения и продолжительности заболевания различают острый, хронический и рецидивирующий увеит.
Формы проявления: негранулёматозный(токсико-аллергический) и гранулёматозный(очаговый) увеиты.
Клинические проявления увеитов:
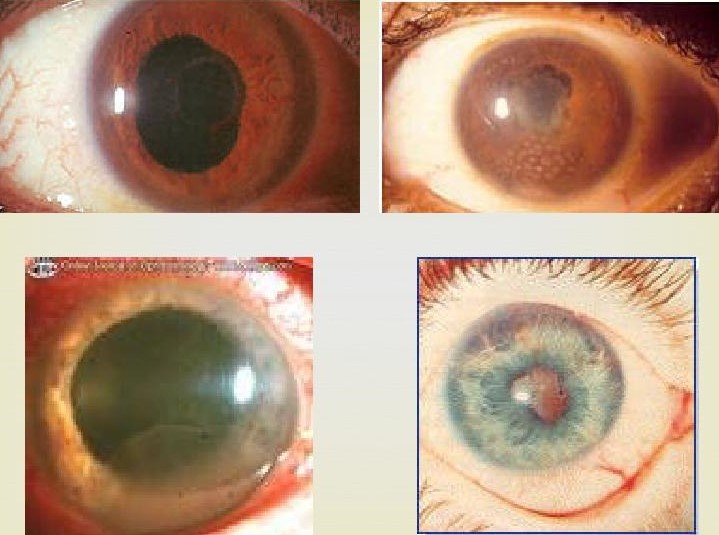
болевой синдром, перикорнеальная или смешанная инъекция, отёк стромы радужки, сужение зрачка, задние синехии, узелки Кёппе, Бузакка, роговичные и хрусталиковые преципитаты, воспалительные клетки и опалесценция влаги передней камеры, стекловидного тела. Перечисленные проявления характерны для иритов, циклитов, иридоциклитов.
Для парспланитов характерен симптомокомплекс: помутнение передних отделов стекловидного тела(часто-снежкообразные экссудаты на фибриллах, на крайней периферии глазного дна-преретинально, небольшое количество мелких преципитатов, экссудат в зоне плоской части цилиарного тела и на крайней периферии глазного дна, макулопатия, ретиноваскулиты, редко-задние синехии.
Характерный симптомокомплекс задних увеитов: метаморфопсии, фотопсии, сужение поля зрения, скотомы, клеточная инфильтрация или диффузное помутнение стекловидного тела, воспалительные очаги разной степени активности, вторичные ретиноваскулиты, мягкие и твёрдые экссудаты, эпиретинальные мембраны, увеальная(хориоидальная) неоваскуляризация.
Методы диагностики увеитов:
пальпация глазного яблока через опущенное верхнее веко, традиционный осмотр в боковом освещении, проходящем свете, офтальмоскопия, гониоскопия, УЗИ, ОКТ. Постановка клинического диагноза затруднений не вызывает.
А вот правильная постановка этиологического диагноза возможна только при подробно собранном анамнезе, клинико-рентгено-лабораторных исследованиях.
По опыту работы 3-го офтальмологического отделения неотложно госпитализируются с воспалительными заболеваниями чаще всего молодые пациенты, чаще мужчины-с остро возникшими жалобами на боль в одном глазу, покраснение глаза, снижение зрения. Пациенты связывают начало заболевания с переохлаждением или простудным заболеванием. При сборе анамнеза многие рассказывают о болях в суставах или проблемах с позвоночником. Стоят на учёте у ревматолога и принимают регулярно назначенные им препараты-единицы из них, многие не принимают препаратов, ещё большее количество пациентов с данными проблемами живут давно, но к специалистам не обращались.
При установленной этиологии увеита, а чаще это болезнь Бехтерева, ревматизм, задача обследования и лечения данных пациентов упрощается.
При болезни Бехтерева воспаление в глазу развивается через несколько лет после начала артрита или может быть единственным признаком заболевания. Первично поражается один глаз, позднее процесс может поразить и другой глаз. Зависимость между активностью и степенью тяжести увеита и основным заболеванием, как правило, не отмечается. Увеит обычно протекает в виде часто рецидивирующего воспаления с экссудацией в переднюю камеру глаза, появлением гипопиона, возникновением экссудативной плёнки в области зрачка, большим количеством преципитатов. Нередко процесс хронический. Прогноз благоприятный, тяжёлые осложнения встречаются редко.
Увеиты при ревматизме чаще так же встречаются в виде рецидивирующего переднего увеита. Частота рецидивов связана с обострением воспалительного процесса в суставах. Наиболее типичные проявления: сероватые преципитаты, редко-жирные, расширение сосудов радужки с мелкими кровоизлияниям, экссудация в передней камере и области зрачка, синехии зрачка в нижней половине, взвесь в стекловидном теле и редко-отёк макулы и ДЗН. При тяжёлых увеитах-интенсивный экссудативный выпот в переднюю камеру, фибринозная плёнка в области зрачка, обширные плосткостные задние синехии, бомбаж радужки, витреит разной степени выраженности.
При воспалительных процессах неясной этиологии обследование направлено на выявление возможного очага инфекции.
Проводилось лечение в 3 гл.отд. единичным пациентам с увеитами при саркоидозе, о других болезнях и синдромахмы знаем только по данным литературы:увеиты при болезни Бехчета, синдроме Рейтера(уретроокулосиновиальный синдром, синдроме Фогта-Коянаги-Харада(2-х сторонний гранулёматозный увеит, сочетающийся с тугоухостью и витилиго или неврологическими нарушениями), увеиты при увенильном РА(преимущественно у детей до 16 лет).
Лабораторное и инструментальное обследование пациентов с неясной этиологией воспалительных заболеваний глаз в 3-м офт.отд(по стандартам) включает:
-при тяжёлых процессах ВИЧ, гепатиты В, С;
-Биохимическое исследование крови:
Общий белок, альбумины, креатинин, общий билирубин, АСТ, АЛТ, СРБ, РФ, серомукоид;
-Исследование крови на АТ к ВПГ 1,2, ЦМВ, хламидиоз, токсоплазмоз;
-Rg лёгких(по показаниям);
-Rg придаточных пазух носа;
При установленной этиологии воспалительного процесса(чаще болезнь Бехтерева):
-Биохимическое исследование крови:
Общий белок, альбумины, креатинин, общий билирубин, АСТ, АЛТ, СРБ, РФ, серомукоид;
Общие принципы лечения эндогенных увеитов:
-Подавление инфекционного этиологического фактора.
-Блокирование или регуляция местных и системных аутоиммунных реакций.
-Восполнение местного( в глазу) и общего дефицита глюкокортикостероидов.
-Местное лечение в виде капель, мазей:
-НПВС(диклофенак, индоколлир, броксинак, неванак);
-АБ широкого спектра действия при неуточнённой этиологии(ципрофлоксацин, тобрамицин, моксифлоксацин, левофлоксацин):
-Мидриатики(атропин, тропикамид, циклопентолат, мидримакс).
-п/б кеналог, дипроспан(пролонгированные)
-При неуточнённой этиологии АБ внутрь, в/в кап, в/м(ципрофлоксацин, цефтриаксон, цефипим, ванкомицин);
-При болевом синдроме НПВС(диклофенак в/м).
-Особое место в лечении занимает общая КС- терапия:
Дексаметазон 8 мг в/в или преднизолон внутрь по определённой схеме с 80, 60 или 40 мг в сутки в первой половине дня в два приёма утром и в обед с постепенным снижением дозы.
-Иммуннотропное лечение мы не назначаем, т.к. не имеем иммунологических показателей крови.
-Цитостатики мы так же не применяем, т.к. у всех пациентов отмечается положительная динамика на КС, достигается стойкая ремиссия при хронических процессах и выздоровление-при острых.
В этой статье освещены вопросы только клиники, обследования и лечения увеитов. А ещё есть болезнь Шегрена с поражением глаз, поражения глаз при коллагенозах, СПИДе. Орган зрения часто вовлекается в патологический процесс.
Врачам-офтальмологам нужна помощь других специалистов в отношении ранней диагностики системных заболеваний для правильного назначения лечения. Возможно, дополнительные методы обследования наших пациентов. Может быть, новые схемы общего лечения при уже установленной этиологии процесса. И разработка дальнейшей маршрутизации для наблюдения этих пациентов, чтобы предотвратить рецидивы заболевания.
1.Терапевтическая офтальмология. 1985 г. под редакцией проф.М.Л. Краснова, проф.Н.Б.Шульгиной.
2.Офтальмологические проявления общих заболеваний. 2006 г. Руководство для врачей. Е.А. Егоров, Т.В.Ставицкая, Е.С.Тутаева.
3.Увеиты.2014 г. Н.Я.Сенченко, А.Г.Щуко, В.В.Малышев.
4.Эндогенные увеиты.2017 г. Е.И.Устинова.
Подготовил статью врач-офтальмолог 3-го офтальмологического отделения Огольцова Т.В.