образование волосистой части головы код по мкб 10
Другие доброкачественные новообразования кожи (D23)
Исключены: красной каймы губы (D10.0)
Кожи перианальной области
Кожи грудной железы
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
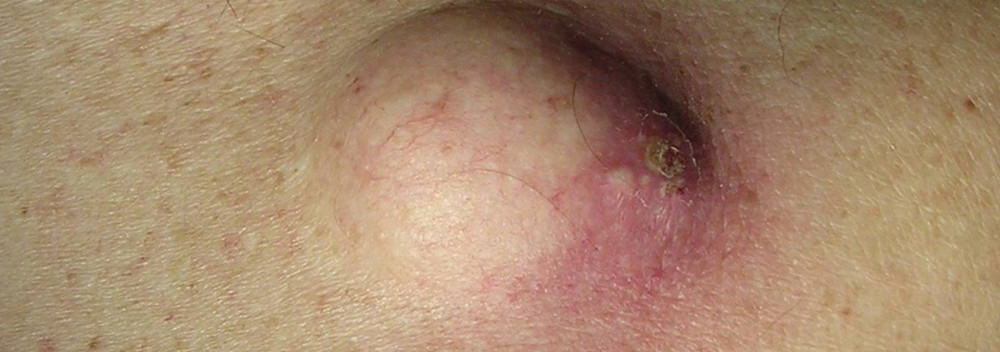
То есть это подкожная капсула, содержащая творожистую массу. Этой творожистой массой являются скопившиеся выделения сальной железы, которые часто имеют неприятный запах. Иногда имеется по середине образования отверстие, из которого выделяется содержимое неприятного цвета и запаха. Иногда атеромы бывают множественными.
Причины появления атеромы?
Что внутри атеромы?
Содержимое атеромы наполняют выделения, как правило сальных желез. Как правило это жирные и ороговевшие вещества волокнистой структуры. Внешне эта смесь напоминает творог. Если в атерому проникла инфекция то содержимое превращается в гнойную массу различных цветов от белого до коричневого и с примесью крови.
У кого атеромы появляются чаще?
На какой части тела атеромы появляются чаще?
В чем опасность атеромы?
Атеромы относятся к доброкачественным новообразованиям (не раковым), но они могут стать хроническим очагом инфекции, что ведет за собой другие осложнения. Атерома, даже если не заражена бактериальной инфекцией, может воспалиться и распухнуть. Во время воспаления атерому очень трудно удалять, поэтому операция в такой период может быть отложена. Серьезными осложнениями атеромы являются ее разрыв и инфицирование, которые могут привести к абсцессу и даже флегмоне. Очень редко атеромы могут привести к базальному и плоскоклеточному раку кожи, но так как это происходит редко, то гистологическое исследование атеромы не проводят.
Как узнать, что атерома воспалена и инфицирована?
При обращении к хирургу
На сколько дней требуется ложиться в больницу
Операция обычно проводится амбулаторно и как правило, в большинстве случаев не требуется госпитализации.
Как долго будет проходить операция по удалению атеромы? Операция по удалению атеромы проводится, как правило в амбулаторных условиях, под местным обезболиванием. Продолжительность собственно оперативного вмешательства составляет 15-25 минут, но общее время, взятое совместно с подготовкой, с последующим наложением повязки, оформлением документации составляет 45-70 минут.
Какой наркоз используется при удалении атеромы?
Удаление атеромы в большинстве случаев проводится под местным обезболиванием. Использование наркоза является нерациональным. Местное обезболивание представляет собой введение анестетика при помощи шприца с иглой в кожу и подкожную клетчатку окружающие и покрывающие атерому или проще говоря производится укол анестетиком. Общее обезболивание, то есть наркоз или регионарная проводниковая анестезия проводятся в случае наличия показаний, например при гигантской атероме.
Перед операцией
В день операции, за 4 часа до собственно оперативного вмешательства, желательно ничего не есть и не пить. Перед самой операцией подписывается согласие на оперативное вмешательство и происходит фотографирование места, где располагается атерома.
Экстренное хирургическое лечение при воспалении атеромы
Если произошло инфицирование атеромы, воспаление и образовался абсцесс, то удалить атерому не представляется возможным. В этом случае в стерильных условиях под местной анестезией атерому вскрывают, эвакуируют гнойное содержимое, промывают и дренируют. В послеоперационном периоде часто требуется назначение антибиотиков. Далее рана затягивается по законам гнойной хирургии, так называемым вторичным натяжением. В этом случае атерому нужно будет удалить через 3 месяца во избежание рецидива воспаления.
Плановое хирургическое лечение
Плановая операция, как правило, проходит по следующему алгоритму:
Будет ли рубец после операции?
Какие осложнения могут быть после операции?
После удаления атеромы в течение первых суток может отмечаться небольшое повышение температуры тела. Но если подъем температуры поднимется до высокой отметки (38 гр), возникнут отечность и боль в области послеоперационной раны, то следует в срочном порядке обратиться к хирургу, который делал операцию, для исключения проникновения инфекции в послеоперационную рану, даже несмотря на то, что воспаление и инфицирование послеоперационной раны происходит редко. В таком случае, после осмотра, доктор может назначить применение антибиотиков.
Что делать, чтобы атеромы не появлялись?
Для профилактики и предотвращения появления атером рекомендуется выполнять чистку кожи лица у косметолога и тщательно мыть лицо в домашних условиях, особенно при наличии угревой сыпи и жирной коже. Многие врачи рекомендуют снизить в употреблении жирной пищи и с большим количеством углеводов.
Запись на прием к врачу хирургу, дерматологу
Обязательно пройдите консультацию квалифицированного специалиста в области кожных заболеваний в клинике «Семейная».
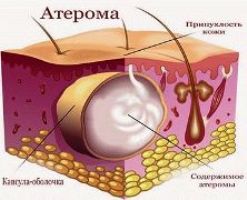
Атерома – это киста сальной железы, представляющая собой полость, заполненную кашицеобразным секретом. Имеет вид подкожно расположенного, округлого, возвышающего образования мягко-эластичной консистенции. Атерома легко смещается относительно подлежащих тканей и медленно увеличивается в объеме, порой достигая 7-10 см в диаметре. Диагноз основан на данных общего осмотра, УЗИ, гистологического исследования. Хирургическое лечение предполагает удаление образования вместе с формирующей его капсулой, что исключает вероятность рецидива. На лице допускается удаление кист методом цистотомии для уменьшения выраженности послеоперационных рубцов.
МКБ-10
Общие сведения
В научной литературе патологическое образование имеет ряд синонимичных названий: эпидермоидная или эпидермальная киста, триходермальная киста, эпидермоид, стеатоцитома, ретенционная киста. В повседневном обиходе образование обозначается как «жировик». Множественные новообразования носят название атероматоза кожи. Встречаются эпидермоидные кисты, по разным данным, у 5-10% населения, причем у женщин в два раза чаще, чем у мужчин. Наиболее характерный возраст для формирования атером – 20-30 лет. Однако за медицинской помощью, как правило, пациенты обращаются спустя несколько лет, когда образование достигает значительных размеров и становится заметным косметическим дефектом.
Причины атеромы
Основным фактором образования ретенционных кист является формирование препятствия или существенного затруднения оттока секрета сальной железы на фоне продолжающейся выработки кожного сала. Причины нарушения оттока многообразны, часто сочетаются и взаимно усиливают действие друг друга. К числу основных механизмов формирования атером относят:
Патогенез
В закупоренной сальной железе продолжается выработка секрета. Содержимое накапливается и начинает давить на стенки полости, постепенно растягивая их. Увеличение железы в объемах не вызывает неприятных ощущений, зуда или боли, так как при этом не происходит сдавливания нервных окончаний. Кожа над растущей кистой приподнимается, образуется округлое уплотнение мягко-эластичной консистенции. Кровообращение в области расположения атеромы не изменяется, так как объем живых тканей дермоида практически не увеличивается. Кожные покровы над образованием обычного цвета.
Постепенно вокруг стенок перерастянутой сальной железы начинает формироваться соединительно-тканная капсула. Внутренняя поверхность стенок кисты постоянно продуцирует секрет. Прокол и опорожнение полости не приводит к выздоровлению. Место прокола заживает, и полость вновь начинает заполняться жидким жировым секретом. Избежать рецидивов позволяет вылущивание дермоида вместе с капсулой.
Классификация
Атеромы делятся на группы по гистологическому строению и причинам появления. Отличия в клеточном строении кист никак не проявляются клинически, потому гистологическая классификация представляет интерес только для исследователей. В практической дерматологии значение имеет классификация, основанная на особенностях формирования атером. Согласно ей кисты из сальных желез делятся на две группы:
Симптомы атеромы
Ретенционные кисты могут развиться на любом участке головы, тела и конечностей, где есть сальные железы, независимо от того, открываются протоки желез на поверхность кожи или в устья волосяных фолликулов. Фактически, это любая анатомическая область, в том числе подмышечные впадины и подколенные ямки, за исключением ладоней и стоп. Ложные атеромы чаще встречаются на голове, шее, верхней трети спины, лице. Характерной локализацией истинных атером является область промежности.
Внешне киста имеет вид округлого образования, слегка приподнимающего кожу. На ощупь атерома мягкая, крупные кисты при пальпации за счет жидкого содержимого заметно флюктуируют. На поверхности кисты может быть заметен закупоренный выводной проток. Образование легко смещается вместе с кожей относительно глубжележащих тканей. Кожа над атеромой в складку не берется. Средний размер атеромы составляет 1-2 см, но встречаются опухоли диаметром до 10 см. Рост образования не сопровождается неприятными ощущениями за исключением случаев, когда киста подвергается постоянному механическому раздражению при натирании одеждой или расчесываниях.
На волосистой части головы атеромы бывают одиночные и множественные. Триходермальные кисты достигают размеров 5 см и более. На покрывающей их коже волосы часто редеют или выпадают полностью. Характерно изъязвление, кровотечение, некроз окружающих тканей. У больных, страдающих жирной себореей, атеромы, расположенные на голове, лице и шее, со временем могут значительно уплотняться, кожа над ними приобретает синюшный оттенок, а при надавливании отмечается болезненность.
Осложнения
Наиболее частым осложнением атеромы является ее нагноение. Присоединение инфекции приводит к развитию воспалительной реакции, нарушению общего состояния, гипертермии. Это состояние требует неотложного обращения к врачу.
Абсцедирующая атерома представляет опасность и в тех случаях, когда ее содержимое пытаются выдавить или же восстановить проходимость протока механическим способом. В норме капсула, окружающая кисту, способствует ограничению гнойно-воспалительного процесса. Механическое воздействие способно разрушить этот барьер. Беспрепятственное распространение гноеродных бактерий в тканях приводит к флегмоне, попадание их в кровоток – к сепсису.
Диагностика
Клиническая картина большинства доброкачественных новообразований кожи и подкожной клетчатки во многом сходна. Перед врачом-дерматологом на приеме стоит задача провести дифференциальную диагностику, определить вид патологического образования, выбрать наиболее эффективный способ лечения. Для этого проводится:
Лечение атеромы
Подходы к лечению эпидермальной кисты в дерматологии и амбулаторной хирургии значительно отличаются. Они не являются взаимоисключающими и могут быть эффективны в разных клинических ситуациях, т. к. важно не только удалить новообразование, но подобрать лечение и уходовые процедуры с тем, чтобы нормализовать выработку кожного сала, не допустить появление новых атером.
Прогноз и профилактика
Предотвратить развитие атером позволяет своевременное обращение к дерматологу и косметологу по поводу любых изменений в состоянии кожи и волос. Юношеские угри, себорея, повышенная жирность кожи – это состояния, которые требуют коррекции и постоянного, правильно подобранного поддерживающего лечения. При уже развившемся атероматозе показано проведение обследования гормонального фона, коррекции выявленных нарушений. Целесообразно отказаться от травматичных методов удаления волос (восковая депиляция, шугаринг) в пользу лазерной эпиляции, уменьшить время, проводимое на солнце и в солярии.
Доброкачественные опухоли и опухолеподобные образования мягких тканей челюстно-лицевой области у детей
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Протокол «Доброкачественные опухоли и опухолеподобные образования мягких тканей челюстно-лицевой области у детей»
Код по МКБ-10:
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация опухолей мягких тканей у детей (Л.В. Харьков, 2005)
Периферическая нервная ткань
Фиброма (мягкая, твердая).
Фиброматоз десен. Банальный эпулид.
Системная ангиопатия Рандлю-Ослера-Вебера, болезнь Стреджа-Вебера и др.
Злокачественная невринома (шваннома)
Диагностика
Физикальное обследование: доброкачественные опухоли развиваются, как правило, безболезненно, и привлекают к себе внимание, когда имеется косметический дефект на лице или имеется деформация пораженного органа. Важнейшей и характерной группой опухолей, которые развиваются у детей, являются врожденные, то есть, с которыми ребенок появляется на свет, или те, которые проявляются в первые месяцы и годы жизни.
Быстрый рост таких опухолей приводит к значительному увеличению их размеров, из-за давления опухолевой ткани происходит атрофия или деформация близлежащих тканей, отрицательно влияющих на рост и развитие последних. Локализация опухолей в области жизненно важных органов может значительно затруднять дыхание, глотание, жевание, открывание рта и другие функции, что может привести к нежелательным последствиям.
Особого внимания заслуживают гемангиомы, которые составляют 87,7% среди доброкачественных опухолей мягких тканей лица.
Течение гемангиом довольно сложный процесс и требует постоянного внимания, особенно у маленьких детей, так как небольшая по размерам сосудистая опухоль за относительно короткий срок может превратиться в обширную опухоль, лечение которой может оказаться весьма проблематичным.
По строению гемангиомы челюстно-лицевой области делят таким образом:
Комбинированные гемангиомы представляют собой сочетание поверхностной и подкожной гемангиом (простая и кавернозная). Проявляются клинически в зависимости от комбинирования и преобладания той или иной части сосудистой опухоли.
Смешанные гемангиомы состоят из опухолевых клеток, исходящих из сосудов и других тканей (ангиофиброма, гемлимфангиома, ангионеврома и др.). Внешний вид, цвет и консистенция определяются входящими в состав сосудистой опухоли тканями.
Дифференциальную диагностику проводят с лимфаденитами, боковыми и срединными кистами шеи, дермоидами, эпидермоидами, миомами, липомами, гемангиомами, фибромами, нейрофиброматозом. Для подтверждения диагноза проводят пункцию, при которой получают слегка клейкую светло-желтую или грязно-красную жидкость. Размеры глубоко расположенных лимфангиом могут уточняться с помощью компьютерной томографии.
Несосудистые доброкачественные новообразования
К ним относятся тератомы, невусы, фиброма, нейрофиброма, рабдомиома, миксома.
Нейрофиброма развивается из оболочек периферических нервов. Клетки опухоли имеют нейроэктодермальное происхождение. Развитие ее в области лица связано с пороком развития тройничного или лицевого нерва. При данной опухоли лицо асимметрично. Чаще опухоль локализуется в области щеки, возле подбородочных отверстий, на виске, языке.
Рабдомиома (син. миобластомиома, зернистоклеточная рабдомиома). В ротовой полости рабдомиома локализуется преимущественно на корне и спинке языка. Имеет плотную консистенцию, отграниченная от окружающих тканей, нередко инкапсилирована, небольших размеров, безболезненная. Дифференцировать рабдомиому следует с фибромой, липомой, лимфангиомой.
Опухолеподобные новообразования мягких тканей
Приобретенные опухолеподобные новообразования. К ним относятся папиллома, атерома.
Врожденные опухолеподобные новообразования
Дермоидные и эпидермоидные кисты. Развиваются в участке эмбриональных щелей, борозд и складок эктодермы из дистопированных элементов ее в период эмбрионального развития. Опухоль имеет округлую форму, гладкую поверхность, плотная, безболезненная, медленно увеличивается, больших размеров достигает редко. Кожа над образованием не изменена, свободно берется в складку. Клинически отличить дермоид от эпидермоида трудно.
Кисты и свищи лица шеи. Срединная киста определяется в проекции передней поверхности шеи как опухолеподобное образование округлой формы, с четкими границами, плотноэластической или тестообразной консистенции, которое смещается при глотании вместе с телом подъязычной кости. Срединный свищ шей открывается отверстием незначительных размеров на передней поверхности шеи, выше или ниже проекции подъязычной кости.
Показатели лабораторных исследований не изменяются.
Перечень основных диагностических мероприятий:
1. Общий анализ крови (6 параметров).
2. Общий анализ мочи.
3. Биохимический анализ крови.
4. Исследование кала на яйца глист.
5. Определение времени свертываемости капиллярной крови.
6. Определение группы крови и резус фактора.
7. Гистологическое исследование операционного материала.
8. Консультация врача анестезиолога.
10. Гистологическая диагностика опухолей и опухолеподобных образований мягких тканей челюстно-лицевой области обязательна. При гемангиомах челюстно-лицевой области гистологическое исследование проводится после оперативного удаления опухоли.
Перечень дополнительных диагностических мероприятий:
1. Компьютерная томография опухоли или опухолеподобного образования.
2. Проведение пункции образования (при необходимости дифференциальной диагностики).
3. Контрастная рентгено- или томография (при обширных сосудистых опухолях).
Алопеция
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Алопеция – это патологическое выпадение волос, обусловленное различными воздействиями на волосяной фолликул и клинически проявляющийся формированием очагов с полным отсутствием волос на голове, бороде, бровях, ресницах и туловище.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| L63 | Гнезднаяалопеция |
| L63.0 | Алопеция тотальная |
| L 63.1 | Алопеция универсальная |
| L 63.2 | Гнездная плешивость (лентовидная форма) |
| L63.8 | Другая гнездная алопеция |
| L63.9 | Гнездная алопеция неуточненная |
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
| АЛаТ | – | аланин-аминотрансфераза |
| АСаТ | – | аспартат-аминотрансфераза |
| ТТГ | – | тиреотропный гормон |
| ГКС | – | глюкокортикостероиды |
Пользователи протокола: врачи общей практики, педиатры, терапевты, дерматовенерологи.
Категория пациентов: взрослые, дети.
Шкала уровня доказательности:
| A | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| B | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| C | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация [1,11-14]:
По типам:
· обычный;
· прегипертензионный;
· атопический;
· аутоиммунный;
· смешанный.
По формам:
· локальная;
· лентовидная;
· субтотальная;
· тотальная;
· универсальная (злокачественная) форма;
· гнезднаяалопеция с поражением ногтевых пластинок.
По степени тяжести:
· легкая до 25 % площади, единичные очаги до 3-5 см в диаметре;
· средняя 25-50 % площади, очаги 5-10 см в диаметре;
· тяжелая до 75 % площади.
По течению:
· острая;
· подострая;
· хроническая.
По степени активности:
· прогрессирующая;
· стационарная;
· регрессирующая.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ [1, 10-19]
Диагностические критерии
Жалобы:
· на выпадение волос.
Анамнез заболевания:
· возраст начала заболевания;
· связь с провоцирующими факторами;
· наличие данной патологии у ближайших родственников, сопутствующие заболевания.
Физикальное обследование:
Патогномоничные симптомы:
· наличие очагов алопеции с четкими границами;
· наличие в очаге или по его краю обломанных волос;
· наличие в очаге роста светлых пушковых волос
Лабораторные исследования [УД – В]:
· общий анализ крови: повышенное число тромбоцитов (эндогенная интоксикация);
· выявление при микроскопии эпилированных из очага волос дистрофичных проксимальных концов в виде «оборванного каната»;
· микроскопическое исследование на грибы;
· трихоскопия кожи в очагах;
· биохимический анализ крови: определение глюкозы, общего белка, холестерина билирубина, креатинина, мочевины, АЛаТ, АСаТ иммунограммаI и II уровня; кровь на содержание половых гормонов (эстроген, прогестерон), Т-4, Т-4, ТТГ.
Инструментальные исследования: не являются специфичными и обязательными, в случае выявления патогенетических причинно-следственных связей рекомендуется:
· эхоэнцефалография (для исключения патологических процессов в структуре головного мозга);
· рентгенография турецкого седла (в первую очередь при тотальной и универсальной формах для исключения объемных образований);
· реовазография сосудов головного мозга или допплерография сосудов головы и шеи.
Показания для консультации специалистов:
· консультация терапевта – при наличии сопутствующей терапевтической патологии, ухудшающей течение кожного процесса;
· консультация невропатолога – для установления патогенетических причинно-следственных связей выпадения волос;
· консультация эндокринолога – для установления патогенетических причинно-следственных связей выпадения волос;
· консультация психотерапевта – для медико-социальной реабилитации.
Диагностический алгоритм: (схема)
Дифференциальный диагноз
| Диагноз | Обоснование для | Обследования | Критерии |
| дифференциальной | исключения диагноза | ||
| диагностики | |||
| Трихотилломания |
2. Заметна потеря волос после повторных безуспешных попыток подавить желание их выдергивать;
2.Среди пациентов преобладают лица женского пола в возрасте 11-16 лет;
3.Участки облысения, как правило, располагаются симметрично
2.На волосистой части головы обнаруживаются очаги округлой формы с умеренной гиперемией, шелушения кожи и обламывания волос на уровне 1-2 или 5-6 мм от уровня кожи.
3. Свечение под люминисцентной лампой Вуда
2.Одновременно может отмечаться вовлечение в процесс внутренних органов
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Бетаметазон (Betamethasone) |
| Гидрокортизон (Hydrocortisone) |
| Депротеинизированный гемодериват из крови молочных телят (Bos taurus), стандартизованный химически и биологически |
| Дитранол (Dithranol) |
| Клобетазол (Clobetasol) |
| Метилпреднизолона ацепонат (Methylprednisolone aceponate) |
| Метотрексат (Methotrexate) |
| Миноксидил (Minoxidil) |
| Мометазон (Mometasone) |
| Оротовая кислота (Orotic acid) |
| Преднизолон (Prednisolone) |
| Триамцинолон (Triamcinolone) |
| Циклоспорин (Cyclosporine) |
| Цинка оксид (Zinc oxide) |
| Цинка сульфат (Zinc sulfate) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [18-21, 38-41]: все пациенты с данным диагнозом лечатся на амбулаторном уровне.
Немедикаментозное лечение:
Диета: стол №15, в питании необходимо увеличить количество употребляемой воды из расчета на увеличение вязкости крови, признаков сгущения периферической крови).
Физиолечение:
— узкополосная фототерапия с использованием эксимерного лазера c длинной волны 308-нм (С). Начальная доза лазерного излучения – на 50 мДж/см 2 меньше минимальной эритемной дозы; в последующем доза излучения увеличивается на 50 мДж/см 2 каждые два сеанса. Пораженный участок обрабатывается 2 раза в неделю, не более 24 сеансов 24.
При тяжелых формах ГА– ПУВА-терапия (С). Используется псорален и его производные в дозе 0,5 мг на кг массы тела за 2 часа до процедуры. Доза облучения – с постепенным увеличением от 1 Дж на 1см 2 до 15 Дж на 1см 2 32.
Медикаментозное лечение: использование данных препаратов можно представить в виде различных вариантов лечения, в зависимости от формы (в примечании указаны показания для выбора данного метода лечения).Например, выбор системных ГКСнеобходим при тяжелых формах алопеции – тотальной или быстропрогрессирующей субтотальной у взрослых и детей. Топические ГКС (кремы, мази, лосьоны) применяются начиная с очаговой формы алопеции в комбинации с витаминами, микроэлементами и иммуномодуляторами, продолжительность терапии от 4 до 8 недель. При отсутствии эффективности топических ГКС подключаются периферические вазодилататоры, дитранол, физиотерапия (ПУВА) и системные ГКС (стандартная терапия или пульс-терапия).
При выявлении роли иммунной системы в развитии гнездной алопеции применяются иммуносупрессивные препараты – циклоспорин, метотрексат. Назначение препаратов преимущественно у лиц с длительно существующей тотальной алопецией, со склонностью к рецидивирующему течению и неподдающейся традиционной терапии 36.
При склонности пациента к депрессии и эмоциональной лабильности, рекомендована консультация психолога или психиатра.
Следует отметить, что самым лучшим вариантом для пациентов с одиночным очагом облысения является тактика наблюдения, т.к. 80% пациентов с одиночными пятнами, присутствующими менее года, алопеция спонтанно регрессирует.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Перечень дополнительных лекарственных средств:
| Лекарственная группа | Лекарственные средства | Показания | Доза и способ применения | Уровень доказательности | Примечание | |
| Препараты, улучшающие периферическое кровообращение* | Депротеинизированныйгемодериват из крови телят | Распространенные формы и рецедивирующее течение | ампулы 5,0 мл, 1 месяц | Для стимуляции роста волос, посредством активизации микроциркуляции крови под кожей | ||
| Препараты восполняющие дефицит калия и магния* | Оротовая кислота | Формы алопеции на фоне дефицита калия и магния, при терапии системными ГКС | таблетки 0,5 3 раза в сутки | на весь курс гормонотерапии, для снижения побочных эффектов | ||
Хирургическое лечение: нет.
Дальнейшее ведение:
· рациональное питание с большим содержанием витаминов и микроэлементов;
· устранение факторов риска;
· лечение сопутствующей патологии;
· курсы витаминотерапии, фитотерапии, адаптогенов, липотропные средства;
· санаторно-курортное лечение.
Индикаторы эффективности лечения:
· Критерии оценки эффективности лечения:
0 баллов – отсутствие эффекта;
1 балл – редкий рост веллюса;
2 – рост веллюса и терминальных волос;
3 – рост терминальных волос.
· восстановление структуры волос и зарастание всех очагов на всех участках (волосистая часть головы, зоны усов и бороды у мужчин и пушковых волос на туловище).
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации: нет.
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков:
1) Батпенова Гульнар Рыскельдыевна – доктор медицинских наук, профессор, заведующая кафедрой дерматовенерологии АО «Медицинский университет Астана».
2) Джетписбаева Зульфия Сейтмагамбетовна – кандидат медицинских наук, доцент кафедры дерматовенерологии АО «Медицинский университет Астана».
3) Таркина Татьяна Викторовна – доктор медицинских наук, доцент кафедры дерматовенерологии АО «Медицинский университет Астана».
4) Цой Наталья Олеговна – PhD, ассистент кафедры дерматовенерологии АО «Медицинский университет Астана».
5) Мажитов Талгат Мансурович – доктор медицинских наук, профессор кафедры клинической фармакологии и интернатуры АО «Медицинский университет Астана», клинический фармаколог.
Указание на отсутствие конфликта интересов: отсутствует
Рецензенты:
1) Нурмухамбетов Жумаш Наскенович – доктор медицинских наук, профессор кафедры иммунологии и дерматовенерологии Государственного Медицинского университета г. Семей.
Условия пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.