Плодное яйцо низко прикрепилось к матке что делать
Что такое предлежание плаценты? Причины возникновения, диагностику и методы лечения разберем в статье доктора Белкиной Людмилы Викторовны, врача УЗИ со стажем в 23 года.
Определение болезни. Причины заболевания
Краткое содержание статьи — в видео:
Плацента (от лат. placenta — «лепёшка») — орган, который образуется у женщины во время беременности и обеспечивает связь плода с организмом матери. По виду плацента действительно похожа на объёмную лепешку, от которой отходит «отросток» — пуповина.
Чаще всего плацента располагается по передней, реже задней стенке матки с переходом на одну из боковых стенок. Ещё реже плацента локализуется на дне матки и в области трубных углов.
Причины предлежания плаценты
Чем опасно предлежание плаценты
Предлежание плаценты опасно возникновением кровотечения на любом сроке беременности, как на начальных сроках, так и в последнем триместре.
Кровотечение при предлежании плаценты
Всегда ли стоит беспокоиться
Если кровотечение отсутствует, то в случае предлежания плаценты угрозы жизни матери и плоду нет.
Симптомы предлежания плаценты
Основное клиническое проявление, которое может свидетельствовать о предлежании плаценты при беременности – это кровотечения из половых путей. Причиной является частичная отслойка плаценты, которая происходит по мере растяжения стенки матки.
Кровотечение при данной патологии имеет свои особенности [2] :
Полное предлежание плаценты провоцирует обильные кровотечения, которые могут прекратиться, но обычно через некоторое время они возникают снова. А могут продолжиться в виде скудных выделений, а в последние недели беременности возобновиться и/или усилиться.
Если предлежание плаценты неполное, кровотечения обычно появляются в начале родов или в конце беременности.
Факторы, провоцирующие кровяные выделения при беременности с предлежанием плаценты [7] :
Патогенез предлежания плаценты
При прогрессировании беременности нижние отделы стенки матки начинают растягиваться, формируя нижний сегмент. В этот момент мышечные волокна в нижних отделах матки сокращаются, а плацента неспособна растягиваться и сокращаться вслед за стенками матки. В результате происходит смещение поверхностей: участка нижнего сегмента матки и участка плаценты. Ворсинки, покрывающие плаценту, отрываются от стенок матки, что проявляется кровотечением из сосудов плацентарной ткани. Когда сокращение мышц и отслойка плаценты прекращается, происходит тромбоз сосудов и кровотечение останавливается. Повторяющиеся кровяные выделения возникают при повторных сокращениях матки.
С началом родовой деятельности появление кровотечений обусловлено натяжением плодных оболочек, которые удерживают край плаценты, за счёт чего она не сокращается вместе с нижними отделами матки. Вследствие этого натяжения нарушается связь между маткой и плацентой и появляется кровотечение. Когда плодные оболочки разрываются, плацента следует за сокращениями нижнего сегмента матки и дальше не отслаивается. При неполном предлежании после разрыва плодных оболочек головка плода, опустившаяся в таз, поджимает края плаценты, что объясняет остановку кровотечения во время родов.
При полном предлежании кровотечение не прекращается, так как в процессе сглаживания шейки матки плацента продолжает отслаиваться.
Классификация и стадии развития предлежания плаценты
Разделение на заднее и переднее предлежание плаценты в классификации не используется. Расположение плаценты само по себе может быть задним или передним, но оно может быть никак не связано с предлежанием.
Осложнения предлежания плаценты
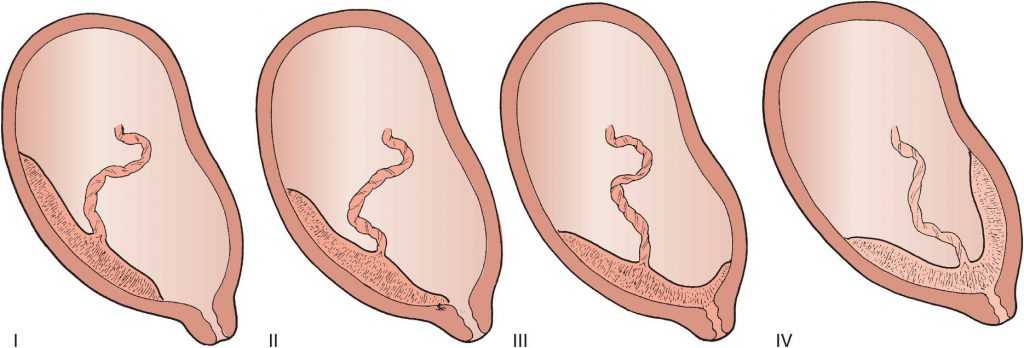
Частым осложнением неправильного расположения плаценты является её плотное прикрепление (placenta adhaerens) или истинное приращение (placenta increment), возникающие из-за недостаточного развития децидуальной оболочки (слизистой оболочки матки, которая изменяется в течение беременности и отпадает после родов) в области нижнего сегмента матки.
В зависимости от глубины проникновения ворсин плаценты в миометрий (мышечную стенку матки) выделяют три варианта приращения плаценты [6] [8] [9] [10] :
В случае плотного прикрепления и приращения плаценты процесс её отслойки в третьем периоде родов нарушается, вследствие чего возникает кровотечение.
Возможны и другие негативные последствия предлежания плаценты.
Фетоплацентарная недостаточность (нарушение функции плаценты), гипоксия плода (нехватка кислорода для плода), задержка роста плода (дефицит веса плода) — такие осложнения могут стать следствием отслойки плаценты. Это объясняется тем, что отслоившаяся часть перестаёт участвовать в общей системе маточно-плацентарного кровообращения и в газообмене.
Анемия (снижение уровня гемоглобина в крови) часто развивается из-за повторяющихся кровотечений. При массивном кровотечении может наступить гибель плода.
Гестоз (преэклампсия) — грозное осложнение беременности, возникающее после 20 недель, характеризуется расстройствами функции сердечно-сосудистой системы, гемостаза, иммунитета, гемодинамики, микроциркуляции, что приводит к эндогенной интоксикации и полиорганной недостаточности. А это значительно ухудшает характер повторяющихся кровотечений.
Послеродовые осложнения и последствия
Послеродовые осложнения общепопуляционные, как и при нормальном расположении плаценты.
Диагностика предлежания плаценты
Анамнез. Диагностика предлежания плаценты начинается со сбора акушерско-гинекологического анамнеза. Стоит обратить внимание на наличие в нём перенесённых воспалительных процессов в матке и придатках, дисфункций яичников, аномалий развития матки, перенесённых абортов и операций (удаление миоматозных узлов, кесарево сечение) и осложнений после них.
Осмотр врачом. Наружное акушерское исследование. Подозрение на аномальное расположение плаценты должно возникнуть при неправильном положении плода и высоком расположении предлежащей части плода (головки) над входом в малый таз. При пальпации головка ощущается не так чётко: как будто через губчатую ткань (стенки матки и плацента), и её можно принять за тазовый конец.
Состояние плода. При расположении плаценты в нижнем сегменте по задней стенке предлежащая часть часто выступает над лоном, смещаясь кпереди. Когда головка смещается кзади и к мысу, появляется ощущение сопротивления, что может привести к урежению сердцебиения плода. Однако диагностическая ценность указанных признаков низкая.
Влагалищное исследование беременной. Имеются чёткие диагностические признаки (наличие плацентарной ткани в области внутреннего зева), указывающие на аномальное расположение плаценты. Однако такое исследование необходимо проводить максимально бережно с целью предотвращения кровотечения. Если УЗИ показало полное предлежание плаценты, то от влагалищного исследования стоит вовсе отказаться.
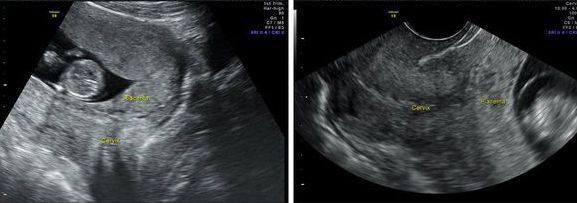
Инструментальные методы исследования. Самым безопасным и наиболее объективным методом диагностики предлежания плаценты является ультразвуковое исследование (УЗИ).
УЗИ-диагностика предлежания плаценты
Раньше применялись непрямые методы исследования (цистография, ангиография, использование радиоизотопов), но ультразвуковая диагностика вытеснила их.
При отслойке плаценты с помощью УЗИ можно определить наличие гематомы (скопления крови) между плацентой и стенкой матки, если не произошло кровотечение из полости матки.
На каком сроке ставят диагноз предлежание плаценты
Диагноз ставят с 20 недель, так как 80 % предлежаний плаценты и низкое её расположение в ранних сроках беременности к доношенному сроку исчезают.
Лечение предлежания плаценты
Особенности ведения беременности
Выбор метода лечения зависит от ряда обстоятельств [7] :
Медицинское сопровождение беременных с предлежанием плаценты
При выявлении предлежания плаценты во второй половине беременности, особенно при полном предлежании, пациентка должна находиться в стационаре. Лечение в акушерском стационаре при сохранении удовлетворительного состояния беременной и плода направлено на продление срока беременности до 37-38 недель.
Как рожать с предлежанием плаценты
В ряде случаев необходимо проведение экстренного кесарева сечения.
Показания к экстренным родам с помощью кесарева сечения (независимо от срока беременности):
Показания к плановому кесареву сечению:
Естественные роды при предлежании плаценты
Естественные роды через родовые пути с ранней амниотомией (вскрытием плодного пузыря) необходимо вести под постоянным мониторным контролем за состоянием плода и сократительной деятельностью матки (КТГ). Естественное родоразрешение возможно при неполном предлежании плаценты и благоприятных условиях:
Секс и предлежание плаценты
Из-за риска кровотечения при предлежание плаценты рекомендуется физический и половой покой.
Прогноз. Профилактика
Регулярное наблюдение акушером-гинекологом, своевременная диагностика аномального расположения плаценты, осложнений предлежания плаценты и их лечение дают благоприятный прогноз для матери и плода.
Для профилактики предлежания плаценты рекомендуется [7] [9] [10] :
Низкая плацента при беременности: чем опасна и как рожать?
Плацента – уникальный орган женского организма, появляющийся во время беременности и исчезающий после родов. Его задачей является обеспечение плода питательными веществами и кислородом, а также выведение продуктов его жизнедеятельности и защита от иммунной системы матери. Однако, при низкой плацентации этот же орган может и погубить ребенка, помешав ему выйти из родовых путей во время родов. Такая патология встречается довольно часто и может проявиться даже у здоровых женщин. Что ее провоцирует и можно ли снизить такие риски?
Что такое низкая плацента?
Незадолго до того, как появиться на свет, ребенок переворачивается в матке головой вниз. Такое положение обеспечивает ему сравнительно легкий выход из половых путей. При этом место прикрепления плаценты в норме располагается у верхнего свода полости матки. Тем самым путь ребенку перекрывает только тонкая пленка околоплодной оболочки, которая легко прорывается при родах.
Патология возникает, когда перед родами плацента располагается не в верхней части матки, а сбоку или внизу, частично или полностью перекрывая цервикальный канал. Такая аномалия достаточно часто (в 10% случаев) встречается на раннем сроке беременности. Но со временем, по мере роста ребенка, из-за процесса подъема плаценты, проход освобождается. В итоге перед родами ее патологическое положение наблюдается только у 0,5-1% рожениц. В зависимости от расположения плаценты ее предлежание бывает:
Нижнее предлежание – самое безопасное, но также является аномалией и определенные риски для матери и ее ребенка при нем тоже существуют. Поэтому при плановых обследованиях врачи уделяют большое внимание контролю за состоянием плаценты. С помощью УЗИ они определяют ее локализацию на передней или задней стенках матки, а также измеряют расстояние от ее края до цервикального канала. Если аномалия будет зафиксирована, до родов разрабатывается тактика спасения малыша и его матери.
Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.
Симптомы низкого предлежания плаценты при беременности
Каких-либо специфических внешних признаков у этой патологии не имеется. Низкая плацентарность проявляется следующими симптомами:
Часто эта патология (особенно на ранних сроках) проходит вообще бессимптомно. Женщина может не чувствовать боли или дискомфорта в нижней части живота, у нее отсутствуют периодические или постоянные кровотечения. Поэтому однозначно выявить низкое предлежание плаценты можно только с помощью современных средств диагностики на плановых гинекологических осмотрах. Наибольшей эффективностью в этом плане обладает УЗИ. Данный метод обладает следующими преимуществами:
При подозрении на низкую плацентарность врач может назначить внеплановое сканирование, чтобы отследить миграцию плаценты. Обычно процедуру выполняют на 12, 20 и 30 неделе беременности, но возможно и более частое проведение УЗИ.
Гинекологический осмотр, являющийся стандартным при нормальной беременности, при этой патологии не проводится. Это связано с тем, что введение во влагалище инструментов может вызвать сильные сокращения матки, которые закончатся преждевременными родами с обширным кровотечением.
Чем грозит низкое плацентарное расположение?
Данная патология считается опасной для жизни и здоровья как ребенка, так и его матери. К наибольшим рискам относятся:
Все указанные осложнения делают предлежание плаценты опасной патологией. Поэтому при ее обнаружении женщина попадает в группу риска. В зависимости от вида патологии врачи разрабатывают специальную стратегию лечения, которая позволит сохранить жизнь как самой матери, так и ее ребенку.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Прикрепление эмбриона к матке при ЭКО
Организм каждой женщины дает индивидуальный ответ на все процедуры, проводимые в рамках экстракорпорального оплодотворения. Одной из ключевых составляющих успеха является качество подготовки к переносу эмбрионов. Согласно статистике, более чем в 70% случаев ЭКО заканчивается успехом. Но конечно, каждую будущую маму после подсадки эмбриона больше всего волнует вопрос: смог ли зародыш «закрепится», и наступила ли долгожданная беременность? Процесс прикрепления эмбриона к матке сегодня хорошо изучен.
Как прикрепляется эмбрион к матке при ЭКО
Под прикреплением понимают инвазию эмбриона в материнский эндометрий. Это сложный и многоступенчатый процесс. Состояние эндометрия зависит от фазы менструального цикла. Его можно назвать восприимчивым к имплантации только в 5-7 дни после овуляции, это время называют «имплантационным окном». Сначала эмбрион находится в полости матки, а затем прикрепляется к эпителию эндометрия посредством трофобласта – наружного слоя клеток, обеспечивающих контакт оболочки эмбриона и эпителия эндометрия. Затем зародыш частично погружается в эндометрий, проникает все глубже. Дефект, который образовался при имплантации эмбриона, закрывается фибриновым сгустком. Приблизительно через 12 дней этот дефект в эпителии эндометрия невидим, а зародыш полностью погружен в его ткань, формируя выбухание в полости матки. В этот период кровоток усиливается, материнский организм начинает питать зародыш. Иногда в этот момент появляется незначительное кровотечение, которое обычно приходится на предполагаемую дату менструации.
Симптомы и признаки прикрепления эмбриона при ЭКО
Ощущения при прикреплении эмбриона к матке
Может ли болеть живот при прикреплении эмбриона? Можно ли почувствовать прикрепление эмбриона к матке? Все эти вопросы волнуют женщин после процедуры ЭКО. Ощущения при имплантации эмбриона нельзя назвать специфическими, характерными только для этой ситуации. Более того, психоэмоциональное состояние женщины в этот период часто нестабильно, что связано с ожиданием и волнением по поводу результатов экстракорпорального оплодотворения. Все же, помимо перечисленных выше симптомов, можно обратить внимание на изменение вкусовых ощущений, перемены в самочувствии и настроении, вялость, усталость, сонливость. Многие женщины отмечают чувство тяжести, ноющие боли внизу живота. Выделения при прикреплении эмбриона к матке можно назвать скудными, они имеют светлый оттенок. Количество выделений настолько мало, что женщины часто их не замечают. Обильные кровотечения нормой не являются.
Что способствует прикреплению эмбриона к матке при ЭКО
Наступлению беременности способствует ряд факторов. К их числу можно отнести прием препаратов прогестерона («Дюфастон», «Утрожестан», «Эндометрин»). Прогестерон создает оптимальные условия для имплантации оплодотворенной яйцеклетки, расслабляет мускулатуру матки. В течение первых 3 суток женщине рекомендуется полупостельный режим. Необходимо отказаться от занятий спортом, интенсивных нагрузок, стрессов, половых контактов, посещения бассейна, бани, сауны и приема ванны. Не рекомендуется использовать гигиенические тампоны, а также принимать какие-либо лекарственные препараты без согласования с лечащим врачом.
Когда делать тест после прикрепления эмбриона при ЭКО
Делать тест на беременность имеет смысл спустя 15 дней после переноса эмбрионов. На более раннем сроке результат будет отрицательным, так как уровень ХГЧ (хореонический гонадотропин человека) еще недостаточно высок. При этом даже если вы видите отрицательный результат спустя 15 дней, не стоит паниковать. Уровень гормона в моче все еще может оставаться низким. Не прерывайте прием препаратов прогестерона и других лекарств, прописанных врачом. Достоверно выявить наступление беременности или ее отсутствие помогут лабораторные анализы крови и мочи. Сдавать анализ крови можно уже на 12 день после переноса эмбрионов, а мочи – на 14. Делать исследования раньше бессмысленно, так как они могут дать ложноотрицательный результат. Наберитесь терпения, и радостные новости не заставят себя ждать. Через 3 недели после переноса эмбрионов проводится УЗИ, которое позволяет более достоверно установить беременность и ее локализацию.
Почему не прикрепляется эмбрион при ЭКО причины
Даже если беременность не наступила, не стоит отчаиваться. Вместе с доктором следует проанализировать причины, по которым это произошло. Возможно, имеет место гормональный дисбаланс, ухудшение здоровья или обострение хронических заболеваний во время программы ЭКО, возраст женщины более 35 лет, нарушения со стороны матки и эндометрия (тонкий эндометрий, гиперплазия эндометрия, полип эндометрия). Не стоит заниматься самодиагностикой, она может повлечь за собой неверные выводы. Необходимо проконсультироваться со специалистом и пройти обследование, чтобы наилучшим образом подготовиться к новой попытке стать счастливыми родителями
Плодное яйцо и беременность
Плодное яйцо является структурой, окружающей эмбрион. Его наличие считается верным признаком наступившей беременности и её жизнеспособности. Картинки плодного яйца можно увидеть во время эхоскопии. Если УЗИ не видит плодное яйцо, то беременность не наступила.
Строение плодного яйца
Плодное яйцо начинает развиваться сразу же после оплодотворения яйцеклетки: клетки начинают делиться. Увидеть картинки плодного яйца можно уже на третьей неделе задержки месячных. Когда диаметр плодного яйца 2 мм, то можно думать о беременности четыре недели. Если плодное яйцо 4 мм в диаметре, говорят о том, что срок беременности очень мал, не больше пяти недель. При использовании трансвагинального датчика оно визуализируется раньше.
Оплодотворённая яйцеклетка из брюшной полости движется к матке. Её путь длится от одной недели до десяти дней. Вовремя её движения продолжается процесс деления клеток. Когда плодное яйцо достигнет матки, оно будет содержать 32 клетки. Ему для нормального развития нужны питательные вещества и кислород, поэтому яйцо сверху покрывается хорионом. Его поверхность выделяет специальные ферменты, которые растворяют слизистую оболочку матки. На всей поверхности яйца есть ворсинки, которыми он связан с маткой. В дальнейшем они имеются только в месте прикрепления яйца к стенке матки. Через двадцать дней после последней менструации на УЗИ можно увидеть желточный мешок. Он обеспечивает эмбрион жизненно необходимыми веществами. Его наличие не гарантирует, что беременность развивается нормально, однако, при отсутствии желточного мешка стоит задуматься о том, что в данном случае есть проблемы с развитием плода. Если плодное яйцо не вышло в матку, беременность не наступит.
На шестой неделе беременности в плодном яйце уже хорошо видна полоска длиной около пяти сантиметров. Это зародыш. Сердцебиение плода можно тоже увидеть в этом сроке. Сердечко малыша сокращается со скоростью 220-240 ударов в одну минуту. Клетки начинают дифференцироваться, они определяют, которая за что в последующем будет отвечать. У эмбриона закладывается нервная трубка.
Он отделяется от плодного яйца, в нём уже можно различить части тела: ручки, ножки и головку. Пуповина тоже видна на картинке плодного яйца.
После того, как плодное яйцо проникло в полость матки, оно должно имплантироваться к её стенке, то есть, наступает этап нидации. Как оно прикрепится, зависит от развития ворсинок. Ворсинки развиваются хорошо в том случае, когда яйцо двигалось с нормальной скоростью, и полноценно развился хорион. В случае недоразвития хорионального слоя плодное яйцо не может закрепиться на матке и возрастает риск того, что произойдёт выкидыш.
Патология развития плодного яйца
При пузырном заносе хориональные ворсинки трансформируются в пузырьки, а между нитями хориональной оболочки расположены участки децидуальной оболочки. Из ворсин хориона может развиться злокачественная опухоль хорионэпителиома. Повышенное количество околоплодных вод обуславливает многоводие.
Размер плодного яйца должен соответствовать сроку беременности. Если плодное яйцо 2 мм при сроке беременности 5 недель, можно думать о том, что оно отстаёт в развитии. В случае, когда плодное яйцо 4 мм в диаметре на седьмой неделе беременности, это не соответствует нормальным параметрам. Стоит, прежде всего, убедиться, что правильно посчитан срок.
Нормальное плодное яйцо округлой формы и любые её изменения свидетельствуют о проблемах с течением беременности. Однако если во время УЗИ исследования специалист обнаружит неровное плодное яйцо или что плодное яйцо не соответствует сроку беременности, женщине не надо паниковать. Динамическое наблюдение с использованием ультразвуковой диагностики и иных методов исследования поможет гинекологу определиться с диагнозом и спрогнозировать течение беременности, выполнить необходимое лечение, призванное сохранить беременность и дать возможность пациентке родить здорового ребёнка.
Низкое прикрепление плодного яйца не является угрозой для беременной женщины либо плода, но при таком его расположении надо наблюдать за течением беременности с многократным использованием УЗИ исследования. Если же яйцо прикрепляется близко к шейке матки, может развиться шеечная беременность, и тогда придётся выполнять гистерэктомию, то есть удалять матку. При угрозе шеечной беременности её следует прервать, как только будет установлен точный диагноз.
Ложное плодное яйцо можно обнаружить при внематочной беременности. В этом яйце нет эмбриона, там имеется только скопление железистого секрета маточных труб либо крови. Если специалист не видит эмбрион на первой или второй неделе, то в этом нет ничего страшного – его там и не должно быть видно. А при истинно ложном плодном яйце сохранять беременность не имеет смысла.
Довольно часто во время эхоскопии выявляют, что плодное яйцо овальное. Такая деформация плодного яйца возникает при повышенном тонусе матки вследствие стрессов, инфекций половых органов женщины, дисбаланса половых гормонов. Овальное плоское яйцо может говорить о замершей беременности. Но, если при такой патологии плодного яйца беременная женщина чувствует себя удовлетворительно, нет боли в животе, гипертонуса матки, то и беспокоиться не стоит. Конечно, ей придётся несколько раз пройти ультразвуковое исследование. Только наблюдение за развитием плодного яйца в динамике позволит врачу сделать правильный вывод о состоянии будущей матери и плода.
Маленькое плодное яйцо может быт диагностическим признаком замершей беременности. Однако следует иметь в виду, что в данном случае нужно учитывать соотношение размеров яйца со сроками беременности, поэтому следует быть уверенным в том, что правильно определён именно срок.
Иногда специалист видит во время сеанса УЗИ, что плодное яйцо больше, чем эмбрион. Это может говорить о замершей беременности. НО в этом случае тоже следует иметь в виду, что срок беременности может быть неточным, яйцо просто не успело вырасти и на аппарате его сейчас не видно. В таком случае целесообразно повторить эхоскопию на седьмой неделе.
В норме плодное яйцо имеет округлую форму. Плодное яйцо вытянутой формы говорит о возможной потере эмбриона, то есть, о замершей беременности. В данном случае тоже не следует спешить с абортом. В случае если видно сокращение сердечка эмбриона, стоит понаблюдать в динамике за его дальнейшим развитием. Конечно, эхоскопию придётся делать неоднократно и достаточно часто.
Ложное плодное яйцо представляет собой округлое образование без эмбриона. Оно может свидетельствовать о замершей беременности. Пустое яйцо может быть результатом генетических нарушений либо воздействия токсического влияния некоторых лекарственных препаратов. При пустом яйце сохранять беременность не имеет смысла.
Каждая беременная женщина должна понимать, что только при своевременном обращении к гинекологу по поводу беременности можно в установленные сроки выполнить ультразвуковое исследование матки. Если при этом будут обнаружены какие-то изменения плодного яйца, не следует падать в обморок: только наблюдение с многократной эхоскопией позволяет говорить об аномалии развития плодного яйца. Лишь после всестороннего обследования решается вопрос сохранения беременности.