По ноге как будто проходит ток что значит
Боль, жжение и покалывание в ногах: причины, диагностика, лечение

Почему боль сочетается с жжением и покалыванием
Причины болей в ногах могут быть самыми разнообразными, от варикозного расширения вен до банальных травм. Нередко боли сочетаются с жжением и покалыванием, которые называются парестезиями. Сопутствующими симптомами могут быть онемение, снижение тактильной чувствительности кожи в области поражения и отечность.
Причиной возникновения парестезий являются нарушения функционирования нервных окончаний. Раздраженные нервные рецепторы посылают в центральную нервную систему импульсы различной силы, которые мозг расценивает как смешанные ощущения. Отсюда субъективность характеристик дискомфорта пациентами. Некоторые больные описывают ощущения в ногах, как жгучие невыносимые боли. Другие расценивают их, как онемение, чередующееся с покалыванием. В любом случае такая симптоматика говорит о нарушениях функционирования нервных окончаний и волокон, точные причины которых нужно установить.
Функциональные причины организма
Покалывание и боли в ногах могут быть обусловлены следующими причинами:
Если причина покалывания в ногах кроется в одном из перечисленных состояний, то неприятные ощущения возникают периодически, имеют четкую связь с воздействием провоцирующего фактора, а также исчезают при его исключении или по мере восстановления организма (например, после травмы, перелома, ушиба).
Патологические причины дискомфорта в ногах
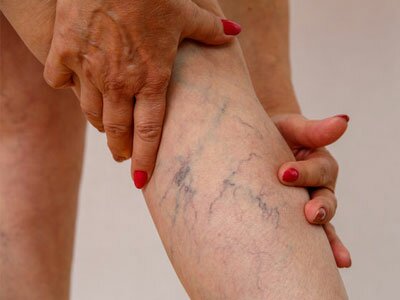
Болезненными ощущениями и парестезиями в конечностях проявляются следующие заболевания:
Как найти причину болей и покалывания в ногах
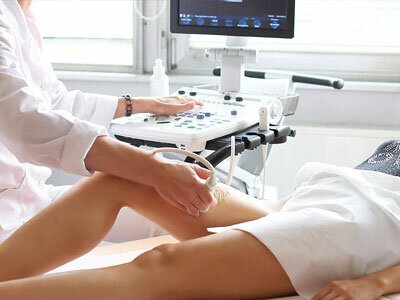
Диагностика болей в ногах с целью установления причины требует проведения инструментальных процедур (УЗИ вен и артерий). По результатам исследований выявляют органические изменения в тканях конечностей, которые могут обуславливать наличие патологической симптоматики. Диагностика жжения в ногах и болей также требует проведения лабораторного обследования (анализы крови, мочи, тесты на инфекции, свертываемость крови, маркеры аутоиммунных заболеваний).
Оценивая в совокупности данные анамнеза, физикального осмотра, результатов инструментального и лабораторного обследования, лечащий врач может достоверно установить причины ноющих болей в ногах, лечение которых проводит терапевт или узкий специалист (флеболог-сосудистый хирург, эндокринолог, невролог, вертебролог и др.).
Как избавиться от симптомов
Лечение покалывания в ногах определяется причиной возникновения симптома. Если парестезии и боль спровоцированы венозной недостаточностью, пациенту рекомендуют следующие мероприятия:
При выраженном варикозе вен может быть показано хирургическое лечение с применением безопасных и малотравматичных методик (эндовазальная облитерация вен). Системные эндокринные (диабет, патологии щитовидной железы) и аутоиммунные заболевания (ревматизм, васкулит) требуют комплексного лечения, на фоне которого и уменьшается выраженность парестезий.
Профилактика

Если заметили появление боли, жжения или покалывания в ногах, которые самостоятельно не проходят, обращайтесь в «МедПросвет». Наши специалисты помогут найти первопричину дискомфортного состояния и составят план лечения для скорейшего восстановления здоровья и улучшения качества жизни!
Почему возникают неприятные ощущения в ногах и что с этим можно сделать?
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Многие врачи в своей практике встречали жалобы на неприятные ощущения в ногах, появляющиеся вечером или ночью. Это ощущения, которые описываются различными оборотами: ноги зудят, мурашки ползают, кровь закипает, давит, покалывает, распирает, крутит. Легче становится, если походить, принять теплый душ, выполнить активные движения ногами. Такие симптомы могут говорить о синдроме беспокойных ног.
Синдром беспокойных ног – что это?
Это состояние, при котором неприятные ощущения появляются в конечностях, в положении лежа. Часто такое происходит в ночное время, когда человек спит. Состояние может быть настолько дискомфортным, что появляются проблемы со сном. В результате возникает хроническая бессонница.
Существует мнение, что к данной патологии более предрасположены офисные работники, которые ведут малоподвижный образ жизни и у них, возможно, наблюдаются проблемы с позвоночником. Однако, как показывает практика врачей, данное состояние может не давать покоя людям разных профессий и разного возраста. Часто это наследственное состояние.
Синдром беспокойных ног как сопутствующее состояние
Сам синдром считается заболеванием самостоятельным. Но иногда это состояние может сопровождать ряд других заболеваний.
Симптомы, сопровождающие синдром
Как самостоятельное заболевание, синдром беспокойных ног имеет ряд симптомов:
Есть симптомы, которые сопровождают болезненные ощущения в конечностях:
Если данное заболевание присутствовало в семейном анамнезе, проводилось полисомнографическое исследование, при котором зарегистрированы движения конечностей во время сна и присутствуют остальные симптомы – следует обратиться за помощью к специалисту.
Основные причины, способствующие возникновению заболевания
За развитие синдрома беспокойных ног отвечают разные структуры головного и спинного мозга, а также нервная система. Часто ответственным за состояние становится дофамин, или специфические нарушения обмена железа в клетках ЦНС.
При обмене дофамина задействованы гормоны щитовидной железы. Поэтому заболевания, связанные со щитовидной железой, могут являться причиной синдрома беспокойных ног.
Как можно исцелиться от недуга
Ответственность за выбор направления терапии лежит на враче.
Когда синдром имеет легкую или среднюю степень выраженности, можно использовать немедикаментозную терапию:
Если синдром является сопутствующим, необходимо лечить основное заболевание.
phlebolog.pro
флеболог Дробязго С.В.
г. Москва, Большой Головин переулок, 4. Клиника КСТ
запись на прием: +7 (495) 114-51-51
Синдром беспокойных ног, что это такое?
запись на прием: +7 495 607 0557
г. Москва, клиника КСТ
Подобные жалобы часто объединяют термином синдром беспокойных ног. Хотя, настоящая причина может быть совсем иной.
 Частота и дигностические критерии синдрома беспокойных ног (СБН)
Частота и дигностические критерии синдрома беспокойных ног (СБН)
Частота СБН по разным данным составляет от 2 до 10% среди взрослого населения.
Диагностические критерии синдрома беспокойных ног были предложены Экбомом в 60-х годах, а четкая формулировка СБН как самостоятельного заболевания была дана в 1979 году, последний пересмотр критериев проводился в 2012 году. Диагноз устанавливается на основе жалобы пациента, которые должны соответствовать всем 5 основным критериям.
Диагностические критерии синдрома беспокойных ног (IRLSSG, 2012 год)
1.Непреодолимое желание пошевелить ногами обычно сопровождающееся или вызванное неприятными ощущениями в области нижних конечностей. Иногда позыв к движению не сопровождается неприятными ощущениями, помимо ног может возникнуть желание пошевелить руками или другими частями тела
2. Желание пошевелить ногами возникает или значительно усиливается в положении покоя, сидя или лежа
3. Позывы к движению и неприятные ощущения исчезают при во время двигательной активности или растяжки, и не появляется снова пока продолжается активность
4. Позывы к движению и дискомфорт усиливаются вечером или ночью
5. Симптомы не должны быть обусловлены другими медицинскими причинами, судорогами или привычкой постукивать ногой
Дифференциальная диагностика
СБН следует отличать от других состояний с похожими проявлениями:
Ночные судороги чаще бывают с одной стороны, в области стопы или голени, они тоже имеют суточный ритм, появляются в покое. При этом возникает кратковременный мышечный спазм, который в отличие от СБН быстро проходит если потянуть носок на себя или сделать стретчинг.
Позиционный дискомфорт ног характеризуется локализованной боль в какой-то конкретной небольшой части голени или стопы. Боль возникает после длительного сидения и не имеет циркадного ритма.
СБН отличается от обоих этих состояний тем, что задействованы более крупные области нижних конечностей, симптомы носят стойкий длительный характер, облегчение приносит только ходьба или иная активность.
При заболеваниях вен (хроническая венозная недостаточность) пациенты жалуются на дискомфорт в положении стоя, который проходит при ходьбе или лежа с приподнятыми вверх ногами. Жалобы могут усиливаться к вечеру или во второй половине дня, в то время как утром пациенты чувствуют себя лучше. Прием дофаминергических препаратов не улучшает состояние при венозной недостаточности.
Изменения на коже голеней могут иметь сосудистое или нейротрофическое происхождение. Трофические нарушение кожи не характерны для СБН.
При артериальных поражениях (атеросклероз, эндартериит) боль появляется при ходьбе на определенную дистанцию, к примеру на 200-300 метров, быстро проходит в состоянии покоя. Это называется перемежающаяся хромота. В отличие от СБН пациенты лучше себя чувствуют в покое, нет желания двигаться.
Полинейропатия проявляется болезненными ощущениями жжения в руках или ногах. Также характерны парестезии (покалывания, бегание мурашек), повышенная чувствительность кожи, болезненные прикосновения. Для нейропатии не характерны циркадные ритмы и двигательное беспокойство, движение не приносит облегчения. Дофаминергическое лечение не помогает.
Пояснично-крестцовая радикулопатия отличается от СБН болью в пояснице и асимметричной сенсорной парестезией. Нужно иметь в виду радикулопатия может сочетаться с СБН.
Болезнь Паркинсона (БП) может проявляться СБН. Оба состояния улучшаются на фоне приема дофаминергических препаратов, хотя патогенез их различен. Болезнь Паркинсона может имитировать симптомы СБН, проявляясь акатазией и “двигательным беспокойством ног”. «Двигательное беспокойство ног» диагностируют у пациентов с болезнью Паркинсона, испытывающих позывы пошевелить ногами, но не соответствующих основным критериям СБН.
Лечение синдрома беспокойных ног
СБН может протекать весьма мучительно для пациента. Тем не менее, это заболевание поддается лечению. Рекомендуется основывать лечение на тяжести заболевания и наличия сопутствующих заболеваний.
В настоящее время имеются убедительные данные, что в развитии СБН играет роль дефицит железа в головном мозге. Лечение препаратами железа пациентов с анемией приводило к значительному улучшению по данным ряда исследований.
Известно, что синдром беспокойных ног выявляется у каждого четвертого пациента с железодефицитной анемией, вероятность развития СБН при анемии в 9 раз выше по сравнению с общей популяцией.
Рекомендуется исследовать уровень сывороточного железа у всех пациентов с СБН. При уровне сывороточного железа ниже 75 нг/л, заместительная терапия в большинстве случаев приводит к значительному улучшению.
Обычная лечение начинают с ежедневного приема 325 мг сульфата железа перорально вместе с 100-200 мг витамина С для увеличения абсорбции железа.
Известно, что внутривенное введение препаратов железа быстро пополняет запасы железа и требует меньшего количества введений, чем пероральная терапия, но при этом менее удобно. Внутривенное введение препаратов железа проводится при неэффективности пероральной терапии, нарушении всасывания в кишечнике, и продолжающейся кровопотере.
Немедикаментозная терапия назначается во всех случаях, однако достоверных данных об эффективности не так много. Обычно рекомендуется:
Предлагавшиеся ранее вибрационные устройства или массажеры, при тщательной оценке результатов, не продемонстрировали преимуществ, их эффект не доказан.
Интермиттирующая форма (периодически возникающие симптомы)
Симптомы возникают не чаще двух раз в неделю, однако доставляют явный дискомфорт. Начинают немедикаментозное лечение, при отсутствии эффекта добавляют лекарственные препараты.
Лекарственная терапия включает препараты карбидопа/леводопа, агонисты допамина, опиоидные анальгетики низкой активности (кодеин или трамадол) или седативные снотворные (темазепам или золпидем).
При назначении карбидопа/леводопа нужно помнить и возможности синдрома рикошета (ребаунд синдром) а также о синдроме усиления или “аугментации”. Это осложнение лекарственной терапии заключается в усилении проявлений СБН и характеризуется повышением интенсивности симптомов, их более ранним появлением (в дневное время), уменьшением бессимптомного периода в состоянии покоя, вовлечением других частей тела — рук, туловища, лица. Согласно результатам последних исследований, аугментация чаще возникает при применении леводопы по сравнению с агонистами допамина. Феномен усиления может стать причиной ухудшения исходов лечения, перехода на применение препарата другого класса, прекращения лечения.
Хроническая персистирующая форма СБН
Эта форма СБН характеризуется средне тяжелым и тяжелым течением, симптомы появляются как минимум 2 раза в неделю, носят стойкий характер. Прежде чем назначить фармацевтическую терапию, нужно разъяснить пациенту, что цель лечения состоит не в том, чтобы полностью полностью устранить симптомы, а в том, чтобы уменьшить их интенсивность до уровня при котором не страдает качество их жизни.
В последнее время лечение чаще начинают именно с антиконвульсантов из-за сложностей возникающих при приеме агонистов дофамина. Клинические исследования показали уменьшение эффективности этих препаратов при длительном лечении, а также у части больных развивается синдром аугментации (усиление жалоб).
Другие варианты фармакотерапии включают опиоиды с низкой и средней активностью.
Таблица 2
Габапентин лучше назначить, когда у пациента симптомы СБН сопровождаются болью или имеется полинейропатия. Поскольку известно, что габапентин вызывает периферические отеки, головокружение и сонливость, рекомендуется принять 300 мг препарата за два-три часа до сна. Начинают с небольшой дозы и увеличивают ее еженедельно, пока симптомы не улучшаются или не будет достигнута максимальная доза 900–2000 мг. Следует соблюдать осторожность при назначении габапентина пациентам с почечной недостаточностью.
Известно, что прегабалин увеличивает риск суицидальных мыслей, головокружения, утомляемости и увеличения веса. Несмотря на эти риски, прегабалин клинически продемонстрировал улучшение результатов лечения и обеспечивает значительно более низкую скорость развития “синдрома увеличения” (аугментации) по сравнению с агонистами дофамина.
FDA утверждены три препарата агонистов дофамина для лечения СБН: ропинирол, прамипексол и ротиготин. Обычно рекомендуется начинать терапию с самой низкой дозы (Таблица 3) и проинструктировать пациента принять лекарство за два часа до появления симптомов СБН, чтобы дать препарату время подействовать. Для облегчения состояния дозу можно осторожно увеличить на 1 мг в конце недели, но никогда не превышайте рекомендованную дозу. Общие побочные эффекты включают тошноту, головную боль, головокружение и рвоту, которые обычно проходят в течение двух недель.
Рекомендованные дозировки агонистов дофамина
Пациенты с СБН, получающие агонисты дофамина, имеют повышенный риск развития аугментации или расстройства контроля над импульсами (ICD), таких как патологическая склонность к азартным играм, гиперсексуальность, навязчивые покупки и компульсивное переедание.
Факторы повышающие риск аугментации:
Поскольку оба препарата обеспечивают терапевтический эффект за счет различных фармакологических механизмов действия, комбинированная терапия может обеспечить лучший контроль симптомов. Кроме того, уровень ферритина у пациентов также можно повторно проверить и лечить с помощью препаратов железа, если обнаружен его дефицит.
На сегодняшний день большинство руководств по лечению, основанных на фактических данных, было разработано на основе исследований, которые проводились не более четырех месяцев. Это серьезное ограничение, поскольку СБН является пожизненным заболеванием, и потенциальные побочные эффекты от длительной лекарственной терапии исследовались мало. Эффективность препарата леводопа может сохраняться до двух лет у 40% пациентов, в то время как эффективность агонистов дофамина, таких как прамипексол и ротиготин, сохраняется в течение одного и пяти лет соответственно.
Из-за отсутствия доказательств очевидно, что необходимы дальнейшие исследования для изучения долгосрочной фармацевтической терапии RLS. Некоторые препараты, такие как перголид и каберголин, были полностью прекращены при лечении СБН из-за сообщений о фиброзе сердечных клапанов.
Хотя за последнее десятилетие в этиологии, диагностике и лечении СБН были достигнуты значительные успехи, пациенты постоянно страдают от неправильной диагностики и многочисленных ненужных направлений. Благодаря усовершенствованию диагностических критериев, стратегий лечения и обновленных руководств у врачей первичной медико-санитарной помощи есть больше ресурсов, чем когда-либо, для диагностики и эффективного лечения СБН.Очевидно, что необходимо дальнейшее изучение результатов долгосрочной лекарственной терапии.
Симптомы панической атаки
Основные симптомы панической атаки и их психологическая нейтрализация. Противодействие симптомам панической атаки. Как бороться с симптомами панической атаки. Современные методики.
Звоните, записывайтесь на прием! Мы помогаем в самых сложных ситуациях!
Панические атаки и симптомы
Довольно часто паническое расстройство маскируется под другие заболевания, что затрудняет быструю диагностику недуга. Больные испытывают те же ощущения, которые появляются при реальных неврологических, сердечно-сосудистых и прочих серьезных патологиях.
Человек, который совсем недавно подвергся паническому расстройству, как правило, не знает о нем, поэтому часто обращается за помощью к докторам различных специализаций. Больному назначают разные обследования организма, и в итоге выясняется, что патологии внутренних органов у него отсутствуют, но, несмотря на это, симптоматика несуществующего заболевания продолжается, со временем даже усиливаясь. В этом случае можно говорить о наличии панической атаки или панического расстройства.
Признаки панической атаки
Признаки этого недуга в большинстве случаев носят ярко выраженную физическую характеристику, симптомы схожи с сердечным приступом, поэтому многие больные предполагают патологию сердца. Однако даже сильные вегетативные проявления в этом случае являются следствием нарушений функций нервной системы и головного мозга.
Основные симптомы панической атаки являются приступы тревожности, которые сопровождаются вегетативными нарушениями (учащенное сердцебиение, озноб, потливость). С повышением уровня тревоги часто нарушаются и физиологические параметры организма, которые носят ситуационных характер.
Выраженность тревоги варьируется от состояния внутреннего напряжения до ярко выраженной паники и страха смерти. Средняя продолжительность приступа — 15-30 минут. Тревожность достигает максимума в первые 5-10 минут и проходит так же внезапно, как и началась.
Иногда паническая атака развивается на фоне ситуаций, дискомфортных для человека: пребывание в толпе или в замкнутом пространстве.
У одних людей приступы возникают несколько раз в сутки, у других — 1-2 раза в месяц. Паническая атака чаще возникает в дневное время. Ночами приступы тревожности чаще беспокоят волевых людей, которые контролируют свои чувства во время бодрствования.
Симптомы панической атаки
Что испытывает человек при панической атаке?
Физические симптомы панической атаки
Основная причина их появления — высвобождение в кровь биологически активных веществ (норадреналин и адреналин) в большом количестве. Медиаторы действуют возбуждающе на нервную, дыхательную системы, сердце и сосуды.
Наиболее ярко физические симптомы выражены при тревоге, которая развивается по причине патологии органов и систем.
Интенсивность симптомов панической атаки
Интенсивность симптомов варьируется в широком диапазоне: от ощущения незначительного внутреннего напряжения до ярко выраженной панической тревоги.
Достигнув максимума к 5-10 минуте, приступ тревожности проходит. После него человек ощущает разбитость и слабость.
Обычно панические атаки не ограничиваются единичным приступом. Испытанный первый случай мучительных ощущений откладывается в подсознании больного, что приводит к развитию страха «ожидания» повторения, что, в свою очередь, провоцирует появление новых приступов.
Повторение паники в аналогичных условиях провоцирует формирование хронической формы недуга, что становится причиной развития поведения избегания (сознательное ограничение нахождения в тех местах и ситуациях, в которых вероятно повторение мучительной симптоматики).
В итоге постоянная интенсивная тревога преобразуется в тревожно-фобическое расстройство, к которому довольно часто присоединяется реактивная депрессия.





 Частота и дигностические критерии синдрома беспокойных ног (СБН)
Частота и дигностические критерии синдрома беспокойных ног (СБН)

