Поджелудочная железа в жиру что это значит
Стеатопанкреатит. Что такое, причина, диагностика и лечение стеатопанкреатита
1. Что такое стеатопанкреатит
Стеатопанкреатит – заболевание, вызванное заменой жировыми клетками тканей поджелудочной железы. Данная патология относится к гастроэнтерологическому профилю, однако является одним из немногих заболеваний, связанных по большей мере с образом жизни человека. В отличие от обусловленных наследственностью, инфекциями и иными неотвратимыми факторами болезней, стеатоза поджелудочной железы можно избежать, если отказаться от вредных привычек, переедания, малоподвижного образа жизни и жиросодержащей диеты.
Коварство стеатопанкреатита в том, что он длительное время может протекать бессимптомно, а в конечном итоге привести к внезапному обострению – дисфункции поджелудочной железы.
В группе наибольшего риска по стеатопанкреатиту мужчины в зрелом и пожилом возрасте, поскольку к этому моменту многие из них длительное время употребляли никотин и алкоголь, имели погрешности в диете, переедали. Действие панкреатогенных факторов у женщин ниже, однако, после 60 лет риск развития у них стеатоза также возрастает.
2. Причины стеатопанкреатита
Потенциально опасные факторы, угрожающие липоматозом поджелудочной железы, условно делятся на две группы: токсические и метаболистические.
Токсическое воздействие, особенно длительное, приводит к разрушению здоровых клеток поджелудочной железы. Для сохранения объема и поддержания геометрии органа включается механизм замещения их на жировую ткань. Разрастание жировых прослоек в толще способных нормально функционировать клеток отражается на деятельности всего органа, который постепенно утрачивает функциональную состоятельность.
Наиболее распространённые факторы токсического воздействия на панкреас:
Метаболистические факторы в своём большинстве могут быть контролируемы и корректируемы. Это избыточный вес, диета, режим приёма пищи, сбалансированность питания, физическая активность. К разряду не зависящих от человека факторов, связанных с метаболизмом, можно отнести хронические заболевания ЖКТ и печени, сахарный диабет. Стеатопанкреатит может развиться вторично на их фоне.
В последнее время к факторам риска также стали относить увлечение голоданием и экстремальными диетами. Резкие перепады объёмов поступающей пищи стимулируют процессы жиронакопления в органах и тканях при наступлении благоприятных для этого условий.
Некоторые типы медицинской помощи также могут спровоцировать стеатоз (например, перентеральное питание), однако в большинстве случаев, когда назначается внутривенное питание, альтернативы ему не существует.
3. Симптомы стеатоза поджелудочной железы и диагностика
Признаки начавшегося стеатопанкреатического процесса могут быть весьма смазанными и выражаться нерегулярными расстройствами пищеварительного процесса. В какой-то момент без видимых причин у человека возникают ранее не наблюдавшиеся явления:
Исследования уже на этом этапе позволяют выявить признаки тканевых изменений и функциональную недостаточность панкреаса: наличие жировых прослоек, метаболистический синдром, гиперамилаземию, снижение денситометрических показателей.
Диагностика при подозрении на стеатопанкреатит начинается со сбора анамнеза. Больной должен подробно изложить свои жалобы, желательно с указанием частоты, регулярности и тяжести тех или иных клинических проявлений недуга. Желательно описать характер болей, консистенцию стула, приносит ли облегчение рвота при наличии тошноты, как связана симптоматика с периодами приёма пищи и голодания. Лабораторные исследования позволяют уточнить предполагаемый диагноз. Они могут включать:
Инструментальные методы диагностики (УЗИ поджелудочной железы, лапароскопия и биопсия) выявляют структурные изменения тканей, объём и локализацию накопленного жира.
4. Лечение стеатопанкреатита
При своевременном обращении за медицинской помощью терапия стеатоза поджелудочной железы проводится консервативно. Прежде всего, разрабатывается строгая диета, проводится коррекция образа жизни, вносятся изменения в режим питания, физическую активность. Рекомендуется дробный приём через каждые 3-4 часа продуктов, исключающее жирное, острое, жареное. Липотропные продукты, напротив, нужно вводить в большем объёме. Это рыба, говядина, нежирный творог, соя.
Когда липоматозные узлы имеют большие объёмы и препятствуют оттоку поджелудочного секрета, не обойтись без хирургического вмешательства. Стоит, однако, понимать, что оперативная помощь может оказаться временной мерой, если в дальнейшем человек продолжит злоупотреблять алкоголем, курить, принимать жирную пищу. Очень быстро нездоровый образ жизни запускает механизмы, создающие липоидное депо во всех тканях и органах, в том числе и панкреасе.
Ожирение поджелудочной
Ожирение поджелудочной железы
Вообще ожирение поджелудочной железы (липоматоз ПЖ)— достаточно распространенная патология. Зачастую она выявляется в результате УЗИ органов ЖКТ, что становится для пациентов полной неожиданностью. Понятно желание этих людей узнать, опасно ли ожирение поджелудочной, и как жить с таким диагнозом. Эти вопросы мы и постараемся осветить в этой статье.
Что представляет собой ожирение поджелудочной железы?
Как понятно из названия, ожирение ПЖ характеризуется отложением в ней жира. Самое неприятное, что этот жир откладывается не в дополнение к массе рабочих клеток железы (паренхимы), а вместо клеток, утративших свои функции. Таким образом происходит перерождение части железистой ткани в жировую. При этом объем органа остается прежним, но его функциональность снижается за счет нерабочих клеток жировой ткани. Скопления жировых клеток могут распределяться равномерно по всей паренхиме, а могут носить локальный характер. Встречаются также случаи сочетания липоматоза с диффузными изменениями паренхимы — разрастаний в ее толще вкраплений соединительной ткани. Симптоматика ожирения поджелудочной железы зависит от степени выраженности патологии.
Каковы причины ожирения поджелудочной?
Точные причины возникновения этой патологии наука пока назвать не может. Выявлены только факторы риска, к которым относятся:
Опасно ли ожирение поджелудочной?
К сожалению, эту патологию безопасной не назовешь. Ее вред — не только в снижении выработки поджелудочной железой необходимых организму пищеварительных ферментов и инсулина. На основании последних исследований получены данные о том, что эта липоматоз ПЖ играет не последнюю роль в развитии таких тяжелых недугов, как сахарный диабет II типа, острый панкреатит, рак поджелудочной железы, в возникновении свищей ПЖ после хирургических операций.
Лечение ожирения поджелудочной
Липоматоз ПЖ необратим, но если начать лечение на ранних стадиях, то его последствия можно свести к минимуму. Терапевтическое лечение ожирения поджелудочной включает в себя 3 важных направления:
Когда липоматоз ПЖ носит локальный, островковый характер, может наблюдаться сдавливание протоков железы жировыми узлами, нарушающее отток секрета. В таких случаях показано хирургическое удаление этих жировых скоплений. Одним из основных составляющих в лечении липоматоза поджелудочной железы является правильное питание, которое, с одной стороны, должно помочь в избавлении от лишнего веса, а с другой – быть максимально щадящим для поджелудочной железы. Исходя из этих соображений, рекомендуется полностью исключить из рациона все животные жиры, сдобу и кондитерские изделия. Самую весомую часть рациона должны составлять овощи, крупы, нежирные молочные продукты. Допускается небольшое количество мяса и рыбы нежирных сортов. Соленое, острое, жареное, копченое, а также сахар – под запретом. А о такой «мусорной» пище, как чипсы, кетчупы, майонезы, сладкие газированные напитки, и другие изделия химической промышленности не может даже идти речи. Как и о напитках, содержащих алкоголь. Не меньшее значение, чем правильное питание, в лечении ожирения ПЖ имеет физическая активность. Разумная, дозированная физическая нагрузка, вкупе с правильным питанием, поможет избавиться от лишнего веса, нормализовать артериальное давление, улучшить состояние сосудов. Все это благотворно отразится как на общем состоянии здоровья, так и на здоровье поджелудочной железы в частности. Ожирение поджелудочной железы – это не приговор, но очень неприятный звонок, который должен побудить вас незамедлительно действовать в направлении изменения своего образа жизни.
Панкреатит
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Липоматоз поджелудочной железы
В медицинской литературе существует несколько терминов для описания состояния, которое характеризуется повышенным содержанием жира в поджелудочной железе:
Неалкогольная жировая болезнь поджелудочной железы (НАЖБП) является синонимом стеатоза поджелудочной железы, который не вызывается потреблением алкоголя, вирусными инфекциями, токсинами или врожденными метаболическими синдромами, но связан с резистентностью к инсулину, недоеданием, ожирением, метаболическим синдромом или возрастом.
Распространенность жировой болезни поджелудочной железы составила 25,9%. У пациентов с жировой поджелудочной железой достоверно выше
Жирная поджелудочная железа — распространенное заболевание. Существуют значимые взаимосвязи между ишемической болезнью сердца, неалкогольной жировой болезнью печени и атеросклерозом с жировой болезнью поджелудочной железы.
К факторам риска стеатоза поджелудочной железы относятся возраст, ожирение, висцеральное ожирение, сахарный диабет 2-го типа.
К дополнительным причинам можно отнести такие факторы, как мужской пол, европеоидная и монголоидная раса, гипертриглицеридемия и признаки метаболического синдрома (МС)
Как правило, отсутствуют клинические проявления, для него характерно бессимптомное течени е. При незначительном или умеренном накоплении жира в
поджелудочной железе клиническая симптоматика отсутствует. Нередко у пациентов со 
симптом общепринято считать признаком хронического панкреатита, однако признак не является специфичным.
Липоматоз поджелудочной железы у половины пациентов манифестирует симптомами, которым не придают значения:
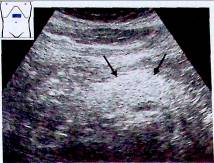
Чувствительность диагностики стеатоза поджелудочной железы при помощи УЗИ варьирует от 37 до 94%, специфичность – от 48 до 100%.
Согласно классификации J.S. Lee et al. и A. Smereczyński, K. Kołaczyk, выделяют три
степени тяжести стеатоза ПЖ:
• I степень – эхогенность поджелудочной железы равна эхогенности жировой ткани в области верхней брыжеечной артерии. Размеры поджелудочной железы
не увеличены, эхогенность равномерно повышена, контур гладкий, хорошо визуализируются селезеночная вена, верхняя брыжеечная артерия и панкреатический проток;
• II степень – повышенная эхогенность на фоне ослабленного сигнала в удаленной,
дорсальной части поджелудочной железы (сниженная проводимость акустического сигнала, затухание УЗ-сигнала за задней поверхностью поджелудочной железы), нечеткие края селезеночной вены и протока поджелудочной железы с практически невизуализируемой областью верхней брыжеечной артерии;
• III степень – снижение УЗ-проводимости поджелудочной железы, волнообразные (извитые), нечеткие контуры, не визуализируются селезеночная вена, область верхней брыжеечной артерии и проток поджелудочной железы.
При УЗИ у стеатоз поджелудочной железы есть ряд важных особенностей, он проявляется:
Для оценки состояния ПЖ применяют компьютерную рентгенологическую и магнитно-резонансную томографии.При КТ плотность поджелудочной железы в единицах Hounsfield снижается и становится примерно равной таковой у селезенки. Граничная точка для диагностики стеатоза поджелудочной железы при КТ пока не определена. Современная МРТ-техника в состоянии не только констатировать размеры органа и гомогенные изменения структуры при стеатозе, но и оценить содержание липидов, а при протонной магнитно-резонансной спектроскопии количественно оценить содержание триглицеридов.
Тут, напомню, что жировые клетки являются буфером, защищающим ткань от избыточного действия инсулина. Адипоциты также могут замещать функциональную ткань, подвергшуюся некрозу, поскольку жировая ткань, как соединительная формируется из мезенхимальных клеток. Инфильтрация клеток является следствием избыточного действия инсулина.
Для стеатоза поджелудочной железы характерны
повышение
снижение
наличие
В то же время при обострении хронического панкреатита наблюдаются более высокие значения показателей воспаления, таких как уровень лейкоцитов, скорость оседания эритроцитов и активность амилазы.
Согласно данным исследований, проведенных в 2012 г. в отделении гастроэнтерологии, гепатологии и нутрициологии Питтсбургского университета (США), установлено, что объем висцерального жира пропорционален объему панкреатического, а масштабы панкреатического некроза пропорциональны объему панкреатического жира. https://umedp.ru/articles/mesto_ingibitorov_protonnoy_pompy_v_lechenii_nekislotozavisimykh_zabolevaniy_vosemnadtsataya_rossiys.html
Масштабы панкреатического жира пропорциональны объему панкреатического некроза.
Таким образом, липоматоз поджелудочной железы отражение репарации после некроза поджелудочной железы, является предиктором прогрессирующего фиброза. https://pubmed.ncbi.nlm.nih.gov/30269271/
Патогенез жирового замещения https://pubmed.ncbi.nlm.nih.gov/27678349/
Неалкогольная жировая болезнь поджелудочной железы независимо связана с тяжестью острого панкреатита https://pubmed.ncbi.nlm.nih.gov/31233410/
Рассмотрим его причины.
Острый панкреатит классически характеризуется
острым химическим воспалением самой поджелудочной железы,
перипанкреатических тканей и даже отдаленных органов.
Острый панкреатит бывает двух морфологических типов: интерстициальный отечный панкреатит, не связанный с каким-либо некрозом тканей, и некротизирующий панкреатит, при котором паренхима поджелудочной железы с различным количеством внепанкреатической ткани/жира подвергается некрозу или без него. https://pubmed.ncbi.nlm.nih.gov/27010174/
Наличие, степень и локализация панкреонекроза не зависят от этиологии острого панкреатита https://pubmed.ncbi.nlm.nih.gov/29280919/
Панкреатит является болезнью аутодигестии — самопереваривания. https://pubmed.ncbi.nlm.nih.gov/30660731/
Для понимания механизма развития аутодигестии следует заметить, что ПЖ постоянно производит ферменты для лучшего усвоения белковой, жирной и углеводистой пищи (протеазы, нуклеазы, липаза, амилаза) — экскреторная функция железы. Всего в сутки выделяется около 1,5 литров панкреатического сока. Вырабатываемые ферменты в железе находятся в неактивном состоянии, пока они не покинут панкреатические протоки и не попадут в 12-перстную кишку. Там под воздействием пищи и желчи они становятся активными и участвуют в усвоении пищи. Протеолитические ферменты железы (трипсиноген, хемотрипсиноген, проэластаза и неактивная форма фосфолипазы А) активируются в поджелудочной железе, не попадая в просвет кишечника. Факторами активации панкреатических протеаз в самой железе считают эндо- и экзотоксины, вирусные инфекции, ишемию, травму железы и другие этиологические факторы острого панкреатита. Активированные протеазы теперь уже сами выступают факторами активации проферментов. Активированные проферменты поджелудочной железы, и трипсин в особенности, переваривают клеточные мембраны и вызывают протеолиз, что приводит к эмиграции крови в интерстиций (геморрагический панкреатит), обуславливает отек, а также коагуляционный и жировой некроз стромы железы и ее дифференцированных клеток. Деструкция клеток железы обуславливает еще большее высвобождение в ней активированных ферментов, что усиливает аутодигестию. Через аутодигестию поврежденная железа становится источником массивного высвобождения кининов-вазодилятаторов. Аутодигестия железы приводит к ее первичной альтерации как индуктору воспаления в железе. Во многом через вторичную альтерацию при воспалении аутодигестия выходит за пределы железы и повреждает прилежащие ткани. Распространенный очаг воспаления при панкреатите служит причиной системной воспалительной реакции и септического шока.
Пересмотренная классификация Атланты 2012 года переопределила паттерны панкреатического некроза и местных осложнений при остром панкреатите. Новизна классификации Атланта заключалась в том, что она подчеркивала, что внепанкреатический жировой некроз, приводящий к изолированному некрозу, связан с плохим прогнозом. И наоборот, свободная жидкость считалась менее связанной с осложнениями. https://pubmed.ncbi.nlm.nih.gov/31929970/
Стеатоз поджелудочной железы регистрируется перед возникновением СД2. У пациентов с нарушением теста толерантности к глюкозе и повышенной инсулинорезистентностью панкреатический жир имеет отрицательную корреляцию с секрецией инсулина.
Есть данные, что даже при отсутствии диабета неалкогольная жировая болезнь поджелудочной железы отрицательно коррелирует с функцией b-клеток.
В то же время результаты одного из недавних обзоров показали безвредность стеатоза и отсутствие его липотоксического воздействия на b-клетки van Raalte DH, van der Zijl NJ, Diamant M. Pancreatic steatosis in humans: cause or marker of lipotoxicity? Curr. Opin. Clin. Nutr. Metab. Care. 2010. 13: 478–85 Естественное течение бессимптомного стенозирующего панкреонекроза. https://pubmed.ncbi.nlm.nih.gov/30467075/
Обследовано сорок три пациента с бессимптомным течением заболевания. Размер бессимптомного стенозирующего панкреонекроза колебался от 5 до 16 см (в среднем 8,2 ± 2,2 см). Локализацией бессимптомного стенозирующего панкреонекроза были головка, туловище и хвост поджелудочной железы. 5 (11%), 34 (79%) и 4 (10%) пациента соответственно. У тридцати из 43 пациентов (70%) не было никаких осложнений в течение ожидаемого периода ведения в течение 3 недель-32 месяцев, причем у 13 (30%) пациентов спонтанное разрешение возникло в течение 6,2 ± 3,4 месяцев. У тринадцати (30%) пациентов в течение 3,2 ± 1,3 мес появились симптомы или развились осложнения.
Другой формой является гипертриглицеридемический панкреатит. Сообщается, что гипертриглицеридемия вызывает 1-4% эпизодов острого панкреатита, а также участвует в более чем половине случаев гестационного панкреатита.
Основные патофизиологические концепции включают
Клинические особенности пациентов с ХТГП, как правило, не отличаются от пациентов с острым панкреатитом других причин, и есть некоторые доказательства того, что ХТГП ассоциируется с более высокой степенью тяжести или более высокой частотой осложнений.
Аспекты физиологии и патофизиологии экзокринной поджелудочной железы, которые интенсивно обсуждались и изучались в течение последних нескольких лет:
Снижение массы тела приводит к уменьшению содержания жира в поджелудочной железе.