Повышенный кальций в моче что это значит
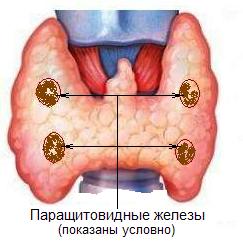
Гиперпаратиреоз. Заболевание (пара)щитовидных желез.
Эта тема стала вызывать живой интерес среди врачей разных специальностей. Прежде всего потому, что гиперпаратиреоз может быть в основе таких распространённых патологий, как мочекаменная болезнь, желчнокаменная болезнь, гипертоническая болезнь, язвенная болезнь желудка. Особенно, если эти 4 патологии присутствуют одновременно. Есть еще 5 патология, часто сопровождающая этот квартет – остеопороз, но он может быть не виден, пока не будет поведено исследование костей методом рентгена или рентгеновской денситометрии.
Гиперпаратиреоз (ГПТ) – синдром, обусловленный повышенной/патологической продукцией паратгормона – основного гормона, регулирующего кальций-фосфорный обмен в организме и обмен витамина Д.
ГПТ занимает 3 место по распространённости среди эндокринных заболеваний после сахарного диабета 1 и 2 типа, диффузно-токсического зоба. Чаще встречается у женщин. Сейчас ГПТ стал лучше диагностироваться (во-первых, про него знают, во-вторых, усовершенствовались методики его диагностики).
Ещё раз повторюсь, основные появления ГПТ:
или сочетание трех из данных патологий, особенно с началом в молодом возрасте, может являться поводом для диагностики ГПТ.
Коралловидные камни почек – самостоятельная причина для диагностики ГТП.
По статистике 27% пациентов с АГ имеют бессимптомное течение гиперпаратиреоза.
Кроме того, рак молочной железы и простаты, могут провоцироваться гиперпаратиреозом.
Другие проявления гиперпаратиреоза встречаются в различной степени выраженности у разных пациентов:
NB!Сейчас участились случаи сочетания гиперпаратиреоза и диффузно-узлового зоба, поэтому все! больные с узловыми образованиями должны быть обследованы на уровень паратгормона в крови, кальций общий, ионизированный, фосфор.
Синдром других заболеваний – вторичный гиперпаратиреоз,
Третичный гиперпаратиреоз (чаще вследствие почечной недостаточности уже на гемодиализе!). Это формирование аденомы паращитовидных желез при длительно существующем вторичном гиперпаратиреозе.
Из лабораторных анализов обращает на себя внимание различие в концентрации кальция/фосфора при разных формах ГПТ.
При гиперпаратиреозе может наблюдаться дислипидемия, то есть атеросклероз! (повышение ЛПОНП-липопротеидов очень низкой плотности – «плохих жиров», повышен коэффициент атерогенности), что устраняется после оперативного вмешательства.
Итак, диагностика ГПТ включает:
Медикаментозные тесты диагностики.
Показания к оперативному вмешательству:
Противопоказания к операции – ХПН (хроническая почечная недостаточность).
Мимпара используется только при вторичном и третичной ГПТ!
Данных для использования при первичном гиперпаратиреозе нет.
При первичном гиперпаратиреозе (до операции), под контролем уровня кальция крови;
дополнительная жидкость( 2-2.5-3 л/сут)+лечение бисфосфонатами.
Гиперпаратироез, если он вызван нехваткой витамина Д и кальция, может быть пролечен медикаментозно, и понятно какими препаратами – витамина Д и кальция. Витамин Д используется в больших дозах – 40000 единиц еженедельно первые 8 недель, потом по 20000 в неделю под контролем биохимии крови.
Кальций (моча) (моча) в Москве
Анализ для определения количества кальция в разовой порции мочи. Кальций является одним из важнейших внутриклеточных макроэлементов в организме человека, обеспечивающих прочность костной ткани.
Приём и исследование биоматериала
Когда нужно сдавать анализ Кальций (моча)?
Подробное описание исследования
Кальций — один из важнейших внутриклеточных макроэлементов в организме человека. Кальций является основным компонентом, участвующим в процессах минерализации костей и зубов. Также он принимает участие во многих других биологических процессах: передаче нервного импульса, сокращении мышц, росте и дифференцировке клеток и тканей, иммунных реакциях, свертывании крови.
Основная масса макроэлемента расположена в костях, в плазме он находится в трех формах: связанной с белками, анионами и ионизированной. Обмен кальция состоит из трех этапов.
Кальций поступает в организм с пищей, им богаты молочные продукты, рыба, яйца, орехи. Всасывается в основном в тонком кишечнике, а затем поступает в кровь.
Основная часть макроэлемента поступает в кости, где происходит его накопление, что обеспечивает минерализацию. Кальций и фосфор — основные компоненты костного вещества, с помощью них реализуется опорная функция скелета. Кальций также активирует образование остеобластов (синтезируют костную ткань), снижает синтез остеокластов (разрушают костную ткань).
Большую роль в экскреции макроэлемента играют почки. Около 95% кальция реабсорбируется — всасывается обратно в кровь — в почечных канальцах, а остальная часть выводится с мочой.
В регуляции обмена кальция принимают участие различные гормоны и биологически активные вещества. Так, кальцитриол (активная форма витамина D) и паратгормон (гормон паращитовидной железы) увеличивают уровень макроэлемента в крови за счет усиления его всасывания в кишечнике, реабсорбции в почках и разрушения костной ткани. Кальцитонин, наоборот, снижает количество кальция в плазме за счет усиления минерализации костей.
Повышение уровня кальция в крови, или гиперкальциемия, происходит при гиперпаратиреозе, передозировке витамина D, опухолях, хронической почечной недостаточности. Клинически проявляется потерей аппетита, болями в животе, тошнотой, рвотой. Также увеличение показателя наблюдается при метаболическом ацидозе — увеличении кислотности крови, который возникает при повышении выработки кислот в организме (почечной недостаточности, сахарном диабете). Накопление кальция в организме повышает риск развития мочекаменной болезни.
Таким образом, определение количества кальция в разовой порции мочи помогает выявить нарушения обмена данного макроэлемента в организме и косвенно судить о заболеваниях кишечника, почек, паращитовидных желез.
Кальций (только суточная) в Чикола
Анализ для определения количества кальция в суточной моче, который отражает его баланс в организме. Кальций — макроэлемент, участвующий в формировании костной ткани и передаче нервно-мышечного возбуждения.
Приём и исследование биоматериала
Когда нужно сдавать анализ Кальций (только суточная)?
Подробное описание исследования
Кальций (Са) — один из главных макроэлементов в организме человека. Он является важным компонентом, участвующим в формировании скелета, передаче нервно-мышечного возбуждения. Кальций обеспечивает работу головного мозга, сокращение скелетных и гладких мышц. Также Ca принимает участие в регуляции тонуса сосудов, противовоспалительных и иммунных реакциях, свертывании крови. Кроме того, кальций входит в состав некоторых ферментов, белков, витаминов и гормонов.
Са поступает в организм с пищей, много его содержится в молочных продуктах, яйцах, рыбе, орехах. Всасывается макроэлемент преимущественно в тонком кишечнике и поступает в кровь. Около 70 % макроэлемента выводится с калом, однако почки также играют роль в его экскреции. Почти весь объем кальция реабсорбируется — поступает обратно в кровь — в проксимальных канальцах нефронов и лишь около 1-2 % выводится с мочой.
Регуляция обмена Са в организме происходит под воздействием различных гормонов. Повышают его уровень в крови паратгормон и кальцитриол (активная форма витамина D) путем усиления его всасывания в кишечнике, реабсорбции в почках и резорбции (разрушении) костей. Кальцитонин (гормон щитовидной железы), наоборот, снижает количество макроэлемента за счет повышения минерализации костей.
Гипокальциурия — снижение количества кальция в моче — связана со снижением уровня кальция в крови. Причинами являются недостаточное поступление микроэлемента с пищей, гипопаратиреоз, заболевания кишечника (энтериты, болезнь Крона). Симптомы чаще всего связаны с нарушением нервно-мышечного возбуждения, которое проявляется онемениями в руках и ногах, мышечной слабостью, сухостью кожи, ломкостью ногтей. У детей раннего возраста на фоне острой гипокальциемии (снижении уровня Ca в крови), когда показатель достигает критически низкого уровня, возникает склонность к судорогам. Она может проявляться ярко с судорожными приступами, а может протекать со скрытыми симптомами.
Умеренная гиперкальциемия проявляется быстрой утомляемостью, нарушением эмоционального фона. При сохраняющемся высоком уровне показателя возникает снижение силы мышц, нарушается нервно-мышечная проводимость, что приводит к парезам и параличам. Характерны повышенная жажда и увеличение объема мочи. В тяжелых случаях происходит нарастание слабости, появляется, тошнота, рвота, почечная недостаточность.
Гиперкальциемия также влияет на работу сердца и сосудов, особенно у людей с сердечно-сосудистыми заболеваниями. Избыток кальция может приводить к аритмиям, увеличению сократимости миокарда. Соли кальция могут откладываться в стенках сосудов, вызывая кальциноз, что служит риском развития инфарктов, инсультов.
Таким образом, определение уровня кальция в суточной моче помогает выявить нарушения обмена макроэлемента. Своевременная диагностика избытка или недостатка позволяет нормализовать баланс Са и избежать серьезных нарушений в организме.
Оксалатно-кальциевая кристаллурия — основа возникновения оксалатной нефропатии и уролитиаза
Оксалатно-кальциевая кристаллурия может быть вызвана нарушением обмена щавелевой кислоты или фосфорно-кальциевого обмена. Приведены алгоритмы действий врача при выявлении оксалатной кристаллурии и оксалатно-кальциевой кристаллурии при отсутствии повышенно
Calcium oxalate crystalluria may be caused by metabolic disorders of oxalic acid or calcium-phosphorus metabolism. The algorithms of the doctor’s actions in revealing the oxalate crystalluria and calcium oxalate crystalluria in the absence of increased urinary oxalate and calcium were considered.
За последние годы появилось большое количество публикаций, посвященных проблеме обменных или, как их часто называют, дисметаболических нефропатий (ДН). Этот термин возник в нашей стране в 1970-е гг. и был предложен московскими детскими нефрологами, среди которых следует, прежде всего, назвать таких ученых, как профессора М. С. Игнатова, Ю. Е. Вельтищев, В. А. Таболин, Н. А. Коровина, Э. А. Юрьева, доцент В. П. Лебедев и др. Этот термин получил свое распространение лишь в педиатрической среде. Это объясняется тем, что у взрослых данная патология трансформируется в интерстициальный нефрит дисметаболического генеза или в мочекаменную болезнь (МКБ), но эти заболевания могут возникать и в детском возрасте. Однако и на сегодня отсутствуют четкие критерии, позволяющие выделить эту патологию как отдельную нозологическую форму. Некоторые рассматривают ее как синдром обменной нефропатии [1]. В связи с существующей расплывчатостью в трактовке диагноза обменной нефропатии, на что указывалось еще в 1990-х гг. М. С. Игнатовой и Г. А. Маковецкой [2], необходимо с современных позиций дать характеристику патологии, которую следует обозначать как «дисметаболическая нефропатия на примере оксалатно-кальциевой кристаллурической нефропатии».
Среди ДН особое место занимает патология, обусловленная образованием оксалатно-кальциевых кристаллов, которые практически нерастворимы в биологических жидкостях и тканевых структурах. Это способствует развитию оксалатно-кальциевой кристаллурической нефропатии, которая при соответствующих условиях реализуется чаще всего в хронический интерстициальный нефрит и/или в МКБ. Последние часто осложняются вторичным как необструктивным, так и обструктивным пиелонефритом соответственно. Возникновение оксалатно-кальциевой кристаллурии может быть обусловлено как нарушением обмена щавелевой кислоты (ЩК), так и патологией фосфорно-кальциевого обмена.
Существуют первичные и вторичные нарушения обмена ЩК. Первичная форма вызвана наследственно обусловленным отсутствием ферментов, препятствующих превращению глиоксиловой и гликолевой кислот в ЩК, что приводит к гипероксалемии и гипероксалурии. Вторичные гипероксалурии имеют различный генез. Одни могут быть обусловлены поражением цитомембран, способствующим распространенному или местному повышенному мембранолизу, наблюдаемому при различных интоксикациях, приводящих к активации перекисного окисления липидов и образованию ряда метаболитов, конечным продуктом которых является ЩК [3–5]. При этом гипероксалурия, возникающая на фоне острых интеркуррентных заболеваний, бывает транзиторной и исчезает после выздоровления от основного заболевания. Как правило, такого генеза вторичная гипероксалурия не приводит к возникновению ДН, если поддерживается нормальный мочеток и не возникает дефицита ингибиторов кристаллизации солей. В других случаях причиной вторичной гипероксалурии является нестабильность почечных цитомембран, которая часто носит семейный характер, но может возникать и спорадически в связи с воздействием различных неблагоприятных факторов, в том числе и экологического характера [4, 6, 7].
Продолжает привлекать внимание вторичная гипероксалурия в связи с поступлением экзогенных оксалатов с пищевыми продуктами. Однако если раньше акцентировалось внимание на количестве оксалатов, поступавших с пищей, то в настоящее время придается большее значение степени нарушения полостного и пристеночного пищеварения, при котором может усиливаться абсорбция оксалатов [8–10]. В связи с этим изменился подход к проведению диетотерапии и диетопрофилактики детям с абсорбтивной формой гипероксалурии. Так, нецелесообразно во всех случаях ограничивать продукты, содержащие ЩК и витамин С, а также молочные продукты, богатые кальцием. Более того, при абсорбтивном типе гипероксалурии необходимо не только не ограничивать поступление с пищей кальция (Ca), но и рекомендовать его потребление, а иногда и назначать плохо всасываемые препараты кальция, ограничив поступление витамина D.
Усиление абсорбции оксалатов наступает и при дисбиозе кишечника, когда исчезает присутствующий в норме анаэробный микроб Oxalobacter formigenеs, способствующий разрушению ЩК [11–15]. Следует отметить, что гипероксалурия может встречаться у совершенно здоровых лиц, но она будет носить кратковременный характер и бывает связана с особенностями сезонного пищевого рациона.
Помимо первичной и вторичной гипероксалурии причиной возникновения оксалатной кристаллурии может быть присутствие в моче большого количества кальция. Гиперкальциурия, также как и гипероксалурия, периодически может возникать и в норме, если потребляются в большом количестве продукты, богатые кальцием. При патологии, обусловленной повышенной абсорбцией кальция в кишечнике (при гипервитаминозе D, повышенной продукции активных метаболитов витамина D или нарушении их перехода в неактивные формы), наблюдается абсорбтивная форма гиперкальциурии, которая способствует образованию в мочевых путях оксалатно-кальциевой кристаллурии. Кроме абсорбтивной формы встречается почечная форма гиперкальциурии из-за нарушения реабсорбции кальция в канальцах, носящая как первичный характер, так и вторичный в связи с различной приобретенной патологией почек, осложненной тубулоинтерстициальным синдромом. Существует и третий вариант гиперкальциурии, вызванный гиперпаратиреоидизмом.
Вместе с тем хорошо известно, что далеко не всегда кристаллурия возникает при избыточной экскреции с мочой оксалатов и кальция. Даже у лиц, страдающих оксалатным уролитиазом, часто отсутствует как гипероксалурия, так и гиперкальциурия.
Иными словами, отсутствует прямая связь между уровнем экскреции оксалата кальция и нефролитиазом [16]. В этом случае причиной возникновения кристаллов оксалата кальция является отсутствие или недостаточное содержание в моче тех или иных ингибиторов кристаллообразования, которые, находясь в моче в малых концентрациях, способны подавлять как образование, так и дальнейший рост уже возникших кристаллов за счет их агрегации. Установлено, что выпадение кристаллов оксалата кальция связано не столько с количеством общего кальция, содержащегося в моче, сколько с наличием в ней ионизированной его фракции [17–19]. Только ионизированный кальций способен вступать в химическую связь с анионом ЩК, образуя нерастворимую соль оксалата кальция в виде моногидрата или дигидрата. У здоровых лиц содержание ионизированного кальция контролируется присутствием в моче лимонной кислоты, выделяемой в необходимом количестве канальцевым эпителием. Гипоцитратурия — одна из частых причин повышенной оксалатно-кальциевой кристаллурии. Она может быть первичной у лиц, родственники которых страдают МКБ, и вторичной — при почечной патологии, протекающей с поражением тубулоинтерстиция. Однако не у всех пациентов с поражением тубулоинтерстиция возникает гипоцитратурия. Вероятно, имеется нарушение обмена органических кислот, а также их транспортировка почечными канальцами [20]. Это наблюдается, прежде всего, у тех больных, у которых имеется наследственная предрасположенность, реализующаяся при почечном заболевании.
И все же почему кристаллурия возникает не у всех, у кого имеется гипероксалурия или отмечается повышенный мембранолиз? Кроме того, почему не у всех лиц, проживающих в экологически неблагоприятных регионах, наблюдается повышенная кристаллизация солей? Это можно объяснить только одним, а именно наличием предрасположенности к выпадению кристаллов, в частности оксалата кальция. Этому способствует наличие оксалатного диатеза [20, 21], который может способствовать возникновению пограничного состояния, характеризующегося появлением изменений на клеточном и субклеточном уровне под влиянием неблагоприятных факторов эндо- и экзогенного характера, когда клинические проявления патологии могут еще отсутствовать [21]. Можно предположить, что в основе как щавелевокислого диатеза, так и других видов кристаллурических диатезов лежат сниженные антикристаллизирующие свойства мочи. Применительно к рассматриваемому диатезу можно говорить о возможно латентно протекающей гипоцитратурии.
Персистирующее воздействие неблагоприятных факторов способствует у этих лиц развитию уже патологического состояния, которое следует обозначить как оксалатно-кальциевая нефропатия — наиболее частому варианту ДН. Многие считают, что специфических симптомов для ДН нет, и диагноз ставится на основе анамнеза, включая обязательно клинико-генетическое обследование [3]. Несомненно, тщательный сбор анамнеза с учетом характера семейной патологии чрезвычайно важен для постановки диагноза. Вместе с тем, на наш взгляд, основой для постановки данного диагноза должна быть соответствующая клиника. Она характеризуется склонностью к частому появлению в осадке мочи кристаллов оксалата кальция в сочетании с периодической микрогематурией, лейкоцитурией и обязательно проявлениями дизурии. Данная симптоматика обусловлена травматизацией слизистой мочевых путей образующимися микролитами. Основным признаком, который определяет данную патологию, является кристаллурия. Однако солевой осадок в виде кристаллов оксалата кальция следует считать патологическим не столько в зависимости от степени его выраженности, сколько с учетом объема данной ночной порции мочи и ее относительной плотности. Для патологической кристаллурии характерно ее наличие при достаточном объеме данной порции мочи и невысокой относительной плотности.
Для ДН не характерна протеинурия, ибо еще нет воспалительного поражения интерстиция почки. При данной патологии отсутствуют отчетливые признаки нарушения функции почек и изменения могут быть лишь на клеточном и субклеточном уровне. В литературе это состояние обозначается как «предболезнь» [21]. Можно предполагать, что на этой стадии можно выявить снижение содержания в моче ингибиторов кристаллообразования, а для оксалатно-кальциевой нефропатии прежде всего цитратов.
Появление даже небольшой, но стойкой протеинурии свидетельствует уже о наличии интерстициального нефрита дисметаболического генеза, обусловленного при наличии оксалатной кристаллурии возникновением абактериального воспалительного процесса в интерстиции почки в ответ на раздражение ткани образующимися микролитами. При этом уже может быть выявлено нарушение концентрационной функции почек по пробе Зимницкого, а также функции аммониогенеза по пробе с лазиксом [22, 23].
Клинически оксалатная нефропатия может долгое время протекать бессимптомно или маскироваться под заболевания, имеющие одинаковые с ней симптомы. Так, учащенные, а подчас и болезненные мочеиспускания часто расцениваются как нейрогенная дисфункция МП или цистит, тем более что при этом в анализе мочи может наблюдаться лейкоцитурия. Обнаружение в осадке мочи только кристаллов оксалата кальция еще не является признаком патологии даже при наличии их в большом количестве, если относительная плотность данной порции мочи будет выше 1025. И, наоборот, при большом объеме ночной порции мочи и низких цифрах относительной плотности даже небольшое количество кристаллов является признаком или оксалатного диатеза, или, при наличии микрогематурии, а нередко лейкоцитурии и дизурии, свидетельством уже развившейся патологии в виде оксалатно-кальциевой нефропатии.
Ниже приводится алгоритм действий врача при выявлении оксалатной кристаллурии.
Алгоритм действий врача при выявлении оксалатной кристаллурии в общем анализе мочи
1. Оценить обстоятельства, при которых сдавалась моча на анализ:
2. Обратить внимание на ряд параметров общего анализа мочи:
3. Назначается анализ суточной мочи на:
4. При обнаружении повышенной экскреции оксалатов для уточнения причины резко ограничить поступление оксалатов с пищей и через 4–5 дней повторно исследовать суточную мочу на соли.
5. При наличии оксалатной кристаллурии и отсутствии гипероксалурии следует оценить суточную экскрецию кальция.
При подозрении на абсорбтивный тип оксалурии рекомендуется назначение продуктов, богатых кальцием, но при исключении поступления в организм витамина D. Кальций необходим для связывания ЩК в просвете кишечника в целях ограничения поступления оксалатов в кровь, а затем в мочу. Однако при этом необходимо контролировать кальциурез, по крайней мере, с помощью пробы Сулковича. Ранее рекомендуемые ограничения в приеме молочных продуктов, как основных источников кальция, при абсорбтивной гипероксалурии не только не показаны, а даже противопоказаны. При этом следует учитывать, что молочные продукты являются важнейшими продуктами питания для растущего и формирующегося организма ребенка.
После исключения гипероксалурии как причины кристаллурии следует оценить суточную экскрецию кальция (рис.). Частота гиперкальциурии у детей различного возраста достигает 15% [11]. При избыточном поступлении кальция с пищей при наличии витамина D возникает пищевая гиперкальциурия, что может приводить к образованию кристаллов оксалата кальция при нормальном содержании ЩК в моче. Абсорбтивный вариант гиперкальциурии возникает при гипервитаминозе D или при нарушении механизма превращения активной формы метаболита витамина D в неактивную.
Существует также ренальная форма гиперкальциурии, возникающая при нарушении механизма реабсорбции кальция в канальцевой системе нефрона. Реабсорбция его происходит на протяжении как проксимальной, так и дистальной части тубулярного аппарата, но дистальный нефрон представляет собой главный участок, где реализуется действие паратгормона, усиливающего реабсорбцию кальция [24, 25]. Поэтому как гипопаратиреоз, так и снижение в дистальных отделах нефрона количества рецепторов к паратгормону при поражении тубулоинтерстиция могут вызвать гиперкальциурию.
Кроме того, выделяют резорбтивную форму гиперкальциурии, возникающую в результате вымывания кальция из костной ткани вследствие развития гиперпаратиреоза или вторичного гиперпаратиреоидизма.
Алгоритм действий врача при выявлении оксалатно-кальциевой кристаллурии при отсутствии повышенной экскреции оксалатов и кальция
Таким образом, причины и механизмы возникновения оксалатно-кальциевой кристаллурии весьма различны и это диктует необходимость индивидуального подхода к профилактике и лечению того или иного состояния, проявляющегося данным видом кристаллурии.
Литература
ГБОУ ВПО СПбГПМУ МЗ РФ, Санкт-Петербург
Кальций (моча) (моча) в Заокский
Анализ для определения количества кальция в разовой порции мочи. Кальций является одним из важнейших внутриклеточных макроэлементов в организме человека, обеспечивающих прочность костной ткани.
Приём и исследование биоматериала
Когда нужно сдавать анализ Кальций (моча)?
Подробное описание исследования
Кальций — один из важнейших внутриклеточных макроэлементов в организме человека. Кальций является основным компонентом, участвующим в процессах минерализации костей и зубов. Также он принимает участие во многих других биологических процессах: передаче нервного импульса, сокращении мышц, росте и дифференцировке клеток и тканей, иммунных реакциях, свертывании крови.
Основная масса макроэлемента расположена в костях, в плазме он находится в трех формах: связанной с белками, анионами и ионизированной. Обмен кальция состоит из трех этапов.
Кальций поступает в организм с пищей, им богаты молочные продукты, рыба, яйца, орехи. Всасывается в основном в тонком кишечнике, а затем поступает в кровь.
Основная часть макроэлемента поступает в кости, где происходит его накопление, что обеспечивает минерализацию. Кальций и фосфор — основные компоненты костного вещества, с помощью них реализуется опорная функция скелета. Кальций также активирует образование остеобластов (синтезируют костную ткань), снижает синтез остеокластов (разрушают костную ткань).
Большую роль в экскреции макроэлемента играют почки. Около 95% кальция реабсорбируется — всасывается обратно в кровь — в почечных канальцах, а остальная часть выводится с мочой.
В регуляции обмена кальция принимают участие различные гормоны и биологически активные вещества. Так, кальцитриол (активная форма витамина D) и паратгормон (гормон паращитовидной железы) увеличивают уровень макроэлемента в крови за счет усиления его всасывания в кишечнике, реабсорбции в почках и разрушения костной ткани. Кальцитонин, наоборот, снижает количество кальция в плазме за счет усиления минерализации костей.
Повышение уровня кальция в крови, или гиперкальциемия, происходит при гиперпаратиреозе, передозировке витамина D, опухолях, хронической почечной недостаточности. Клинически проявляется потерей аппетита, болями в животе, тошнотой, рвотой. Также увеличение показателя наблюдается при метаболическом ацидозе — увеличении кислотности крови, который возникает при повышении выработки кислот в организме (почечной недостаточности, сахарном диабете). Накопление кальция в организме повышает риск развития мочекаменной болезни.
Таким образом, определение количества кальция в разовой порции мочи помогает выявить нарушения обмена данного макроэлемента в организме и косвенно судить о заболеваниях кишечника, почек, паращитовидных желез.

.gif)