Что такое пцр при коронавирусе расшифровка
О методах тестирования на коронавирус
Сергей Собянин осмотрел новый реанимационный блок в госпитале для пациентов с коронавирусом в Сокольниках
Стартовал сбор заявок от аптек на участие в проекте по обеспечению пациентов льготными лекарствами
Сергей Собянин рассказал о модернизации Морозовской больницы
Москва сегодня является лидером среди мировых городов по тестированию горожан на выявление коронавирусной инфекции. Для этого в столице используются самые современные методы диагностики: ПЦР и ИФА (ИХЛА).
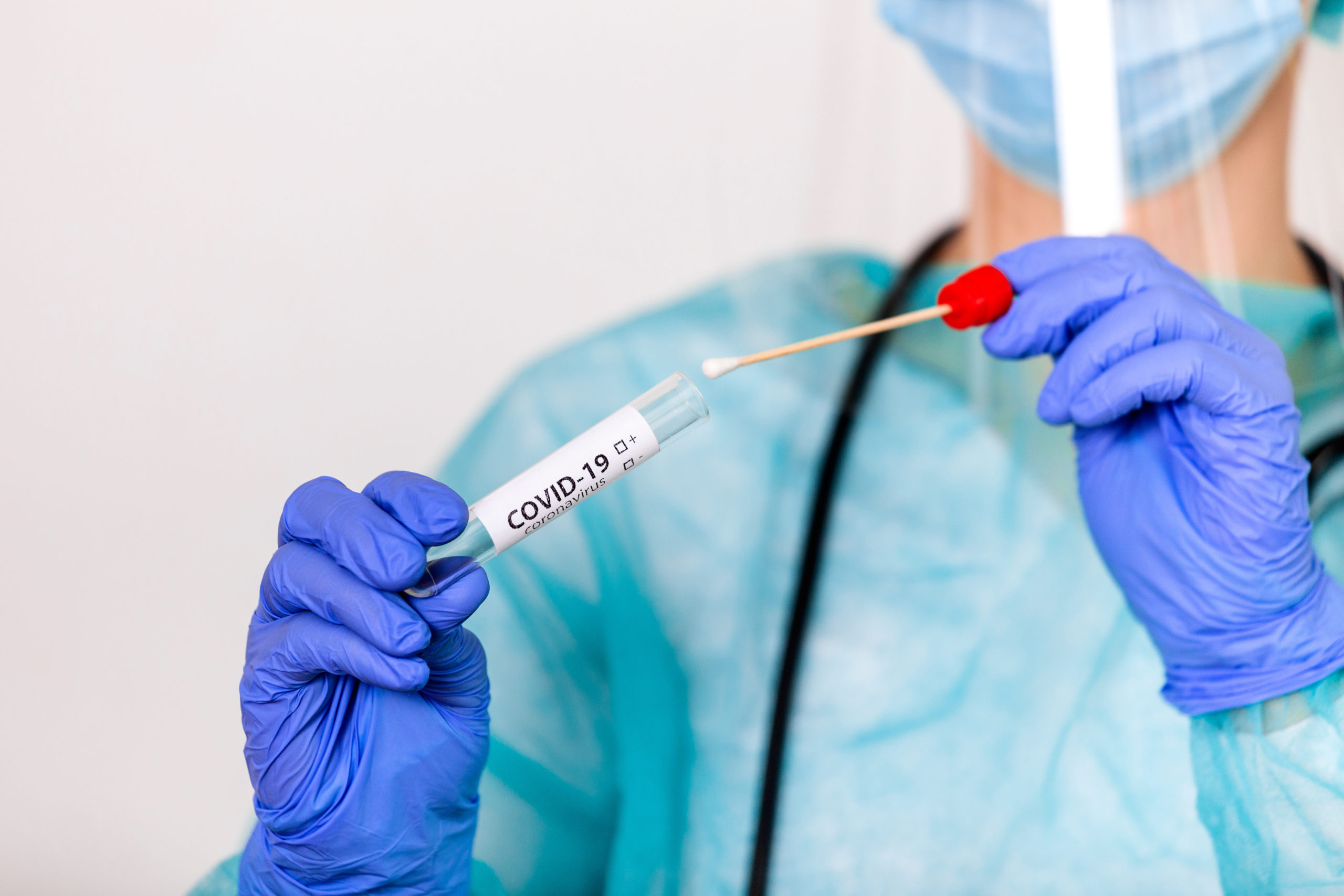
ПЦР (полимеразная цепная реакция) – метод, который позволяет выявить присутствие вируса в организме. Для исследования берется мазок из носа и ротоглотки.
Такое тестирование проводится всем жителям с симптомами ОРВИ, пациентам с пневмонией, проживающим с людьми, у которых уже был подтвержден диагноз «коронавирусная инфекция», а также всем пациентам некоронавирусных стационаров Москвы.
Анализ может быть взят врачом поликлиники на дому, в амбулаторном КТ центре или в стационаре.
Всего на сегодняшний день в Москве сделано более 1,7 млн. ПЦР-тестов.
Согласно требованиям Роспотребнадзора, если у пациента выявлен коронавирус, для выписки и подтверждения выздоровления необходимо два отрицательных результата.
В соответствии с указом Мэра Москвы, работодатели обязаны ПЦР методом тестировать на коронавирус не менее 10% сотрудников, физически посещающих предприятия, каждые две недели.
Об ИФА-тестировании
ИФА (ИХЛА) (иммуноферментный и иммунохемилюминесцентный анализ) – это лабораторное исследование по крови из вены, с помощью которого выявляют иммунный ответ к вирусу.
Анализ показывает количество антител IgM и IgG. Иммуноглобулины М говорят об активном иммунном ответе, то есть о том, что человек сейчас болеет коронавирусом. Иммуноглобулины G говорят о том, что человек уже переболел, и у него выработался иммунитет к вирусу.
Всего с начала применения метода ИФА уже проведено более 235 тысяч исследований. Из них более 18 тысяч тестов были сделаны для пациентов нековидных отделений стационаров.
Москва также дополнительно обеспечивает проведение ИФА-тестов пациентам медицинских организаций Московской области – до 10 тыс. исследований в сутки. На сегодня для них проведено уже более 15 тысяч тестов.
С 15 мая на ИФА-тестирование в городские поликлиники приглашаются москвичи в рамках исследования формирования иммунитета к коронавирусу. Массовое ИФА-тестирование позволит выявить три категории людей:
Пока принять участие в скрининге можно только по приглашению. Участники определяются методом случайной выборки среди всех возрастных групп и городских административных округов. Жителям, выбранным для исследования, приходит смс или e-mail. Тем, у кого подтвержден коронавирус, как и тем, кто болен ОРВИ, такие приглашения не приходят.
Пришли и сдали анализ – более 27 тыс. человек, записано еще порядка 10 тыс. чел.
Во всех 30 поликлиниках, на базе которых проходит тестирование, действуют строгие правила работы. Сдача крови проводится только по предварительной записи, что позволяет избежать очередей в медицинских учреждениях и не допустить распространения коронавирусной инфекции. Перед кабинетами установлены стойки, на которых администраторы печатают направления – это сокращает время ожидания внутри кабинета.
С начала распространения коронавируса в поликлиниках приняты все необходимые меры безопасности: установлены бактерицидные лампы закрытого типа для обеззараживания воздуха, антисептики для рук, не менее двух раз в сутки проводится дезинфекция всех помещений, нанесены отметки для соблюдения 1,5-метровой дистанции, по возможности оборудован отдельный вход для пациентов с признаками ОРВИ.
Также в рамках государственно-частного партнерства Москва готова будет в ближайшее время в пределах имеющихся мощностей лабораторий предоставить их часть работодателям, которые в инициативном порядке захотят методом ИФА протестировать сотрудников на иммунитет. Работодатели должны будут самостоятельно организовать забор крови и ее доставку в установленный день в одну из лабораторий Департамента здравоохранения города Москвы (заранее определенную для работодателя). Предварительно необходимо будет подключиться к информационной системе «Реестр направлений и учет результатов исследований на COVID-19» для формирования электронных направлений на анализ, поскольку в городе данный процесс автоматизирован. Подробный порядок взаимодействия будет представлен Департаментом здравоохранения в ближайшее время.
О совместном применении тестов
Два вида тестов наилучшим образом работают совместно. ПЦР-диагностика позволяет поймать заболевание на ранней стадии, увидеть вирус, когда он находится в носоглотке. При этом ПЦР-тесты имеют немаленький процент ложных результатов при более поздних стадиях заболевания. В то же время ИФА-тестирование может служить как дополнительный инструмент. Такие тесты помогают выявить заболевания, когда с момента заражения уже прошло 2 недели и вирус опустился в легкие. В сочетании с КТ-диагностикой ИФА позволяет быстро определить наличие изменений в легких и применить необходимую терапию.
Принимайте участие в мероприятиях, событиях и акциях.
Как работает ПЦР тест на коронавирус
ПЦР-тестирование (также известное как тестирование полимеразной цепной реакции) — это тип лабораторного исследования, который сообщает, есть ли у кого-то в настоящее время COVID-19. Этот вид диагностики в отличие от экспресс-тестов, которые проверяют наличие антител в крови, выявляет непосредственно наличие вируса в организме. ПЦР-тестирование проводится в лаборатории и может помочь найти даже крошечное количества вируса. Это достигается за счет усиления генетического материала вируса до уровня, на котором он может быть обнаружен. Для теста требуется образец от человека. Этот образец собирается врачом, обычно с помощью тампона, вводимого человеку в нос или горло.
ПЦР-тесты используются для непосредственного определения наличия антигена, а не наличия иммунного ответа организма или антител. Обнаруживая вирусную РНК, которая будет присутствовать в организме до того, как сформируются антитела или появятся симптомы заболевания, тесты могут определить, есть ли у кого-то вирус на очень ранней стадии.
Кому и когда нужно проходить диагностику
Ваш врач, другой медицинский работник или отдел общественного здравоохранения порекомендуют пройти тест. Определенные группы считаются высокоприоритетными для диагностического тестирования. К ним относятся люди с признаками и симптомами COVID-19, которые:
Другим людям может быть предоставлен приоритет для тестирования в зависимости от рекомендаций местного департамента здравоохранения по мониторингу COVID-19 в отдельных сообществах.
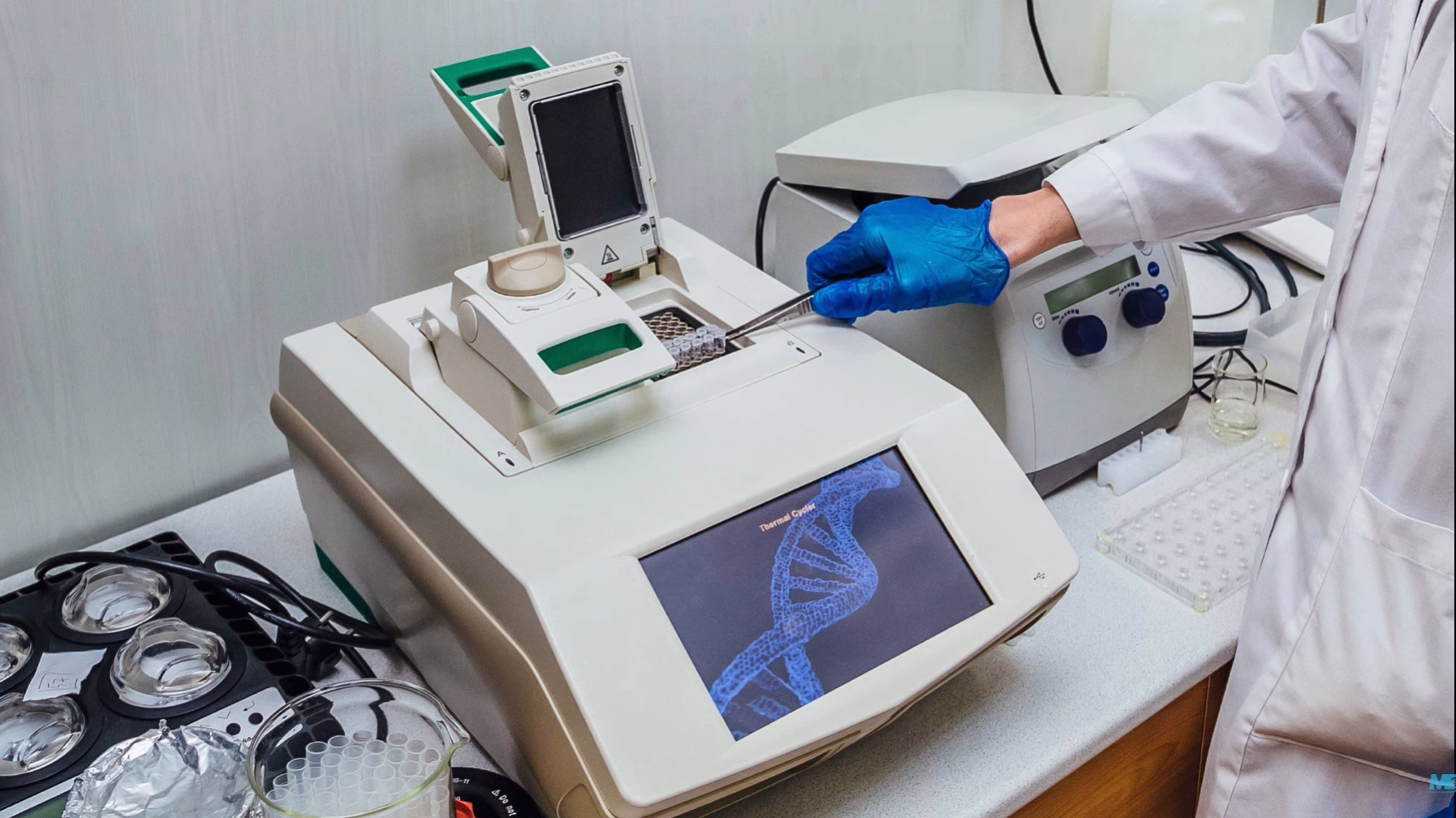
Как работает ПЦР
ПЦР проводится в 3 основных этапа. Эти три шага повторяются в течение 30 или 40 циклов. Циклы выполняются на автоматическом циклическом устройстве, которое быстро нагревает и охлаждает пробирки, содержащие реакционную смесь.
За один цикл одиночный сегмент двухцепочечной ДНК-матрицы амплифицируется в два отдельных фрагмента двухцепочечной ДНК. Эти две части затем доступны для усиления в следующем цикле. По мере повторения циклов создается все больше и больше копий, а количество копий шаблона увеличивается в геометрической прогрессии.
На последнем, четвертом этапе к рецепторным участкам на РНК присоединяется индикатор, который, затем, окрашивается на контрольном и/или тестовом участке тест-кассеты.
Как проводится диагностика
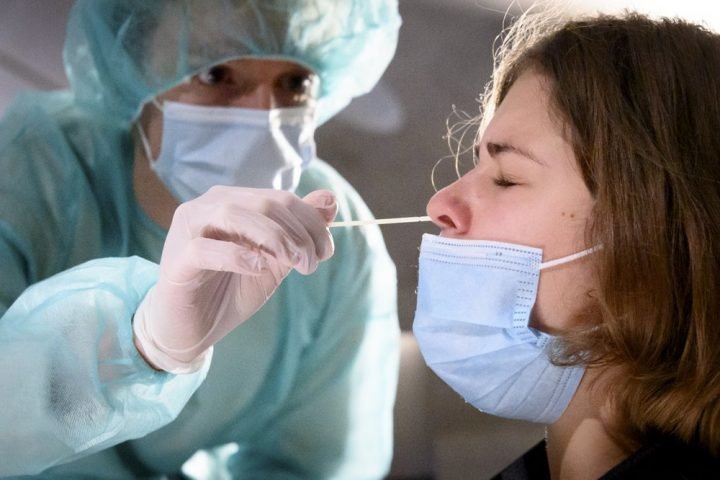
Для диагностического теста на COVID-19 медицинский работник берет образец слизи из носа, горла или образец слюны. Образец, необходимый для диагностического тестирования, можно взять в кабинете врача, в медицинском учреждении, в центре тестирования или на дому (а некоторых ситуациях выезд лаборанта возможен на дом). Рекомендуется использовать длинный мазок из носа (мазок из носоглотки), хотя мазок из зева приемлем. Врач или другой медицинский работник вставляет в нос пациента тонкую гибкую палочку с ватой на кончике или проводит тампоном по задней стенке горла, чтобы собрать образец слизи. Это может быть несколько неприятно. Что касается пробы из носа, мазок может производиться в обеих ноздрях, чтобы собрать достаточно слизи для анализа. Тампон ненадолго остается на месте, прежде чем его осторожно поворачивают при извлечении. Образец герметично закрывается в пробирке и отправляется в лабораторию для анализа.
Что влияет на результат тестирования
Технические проблемы, включая загрязнение во время отбора проб (например, тампон случайно касается загрязненной перчатки или поверхности), загрязнение ампликонами ПЦР, загрязнение реагентов, перекрестное загрязнение образца и перекрестные реакции с другими вирусами или генетическим материалом — основные причины ложных результатов исследования.
Но кроме технических проблем на информативность исследования влияет правильная подготовка. Пациент должен быть проинформирован о том, что за 4 часа до тестирования он не может курить, есть, жевать жвачку, чистить зубы или полоскать рот ополаскивателем.
Современная альтернатива ПЦР
Что такое пцр при коронавирусе расшифровка
ПЦР (полимеразная цепная реакция) — это вид теста на инфекционные заболевания, который определяет, находится ли в данный момент вирус в организме. Для сравнения, ИФА — определяет, есть ли в организме антитела к данному возбудителю. Для определения заражения вирусом COVID-19 ПЦР — самый предпочтительный вариант теста.
Почему ПЦР-тестирование — лучший метод для COVID-19
Так как метод реагирует именно на РНК вируса, он покажет положительный результат в самом начале заболевания, когда антитела ещё не сформировались. И наоборот, он не будет давать положительный результат сразу после болезни, когда антител в крови полно, а самого вируса уже нет. Следовательно, ПЦР наиболее подходит для определения, болеет ли человек COVID-19 в данный момент и является ли он заразным для окружающих.
Этапы ПЦР
Проверяемое вещество (слизь, слюна и др.) помещают в пробирку и подготавливают к циклическому нагреву. Реакция ПЦР проходит в три этапа, которые поочерёдно повторяются 30 или 40 раз. Автомат быстро нагревает и охлаждает пробирки, выдерживая их в заданном состоянии нужное количество времени. Для каждого этапа нужна своя особая температура.
Как проходит процедура?
Для ПЦР теста на COVID-19 используется образец слизи из носа или горла или слюна. Лучше всего брать длинный мазок со слизистой носа. Медицинский работник забирает материал из носа пациента с помощью гибкой палочки с ватным тампоном. Если мазок берется из горла, то могут быть неприятные рвотные позывы. Тампон на несколько секунд оставляют на слизистой, потом поворачивают и с небольшим нажимом извлекают. После этого его герметично упаковывают в пробирку для отправки на анализ.
Почему возможен ложный результат?
Чаще всего причинами ложных результатов исследования оказываются случайные загрязнения во время забора материала. Также возможно попадание посторонних примесей в реагенты или перекрёстная реакция с другими вирусами.
Как подготовиться к взятию мазка
За 4 часа до забора материала пациент не должен есть, жевать жвачку, пить что-то, кроме воды, чистить зубы и полоскать рот гигиеническими ополаскивателями. Пациенты боятся, что врач увидит нечищенные зубы, естественно, в этом мало приятного, поэтому почистить их нужно за 4 часа до исследования, но не позже.
Что такое пцр при коронавирусе расшифровка
Своевременная и качественная диагностика – один из ключевых факторов в борьбе с COVID-19: диагностика необходима и для оценки общей эпидемиологической ситуации, и в случае принятия решения по каждому конкретному пациенту. По данным сайта стопкоронавирус.рф на 12.05.2020 г. проведено более более 5,8 миллионов тестов на наличие нового коронавируса. Цифра огромная. Однако, насколько достоверны результаты? Появляется все больше историй о типичной картине COVID-19 при отрицательных анализах. Почему так может происходить?
Сначала поговорим о ПЦР-тестах, которые специфически выявляют РНК вируса в пробах.
Взятие пробы для ПЦР
Показано, что для выявления нового коронавируса подходят смывы из носоглотки – из ротоглотки вероятность ложноотрицательного анализа немного выше [ 1 ]. Один из важнейших аспектов – время взятия материала. Проведенные исследования показывают, что при взятии материала у больного в первый день проявления симптомов COVID-19 положительный диагноз поставят с вероятностью 94 %, а вот к 10-му дню это будет всего лишь 67 %! [ 2 ].
Существует четкая закономерность: чем позже от возникновения симптомов взят материал, тем меньше шансов обнаружить в нем вирусную РНК.
Есть и хорошие новости: в течение первой недели от возникновения симптомов носоглоточные смывы имеют порядок от 100 000 до 1 000 000 копий вирусной РНК в 1 мл, что делает их легко обнаруживаемыми даже не самыми чувствительными системами. Исследования также показали, что вирусная нагрузка в верхних дыхательных путях может быть одинаковой у людей с проявленной симптоматикой и при бессимптомном течении болезни [ 3 ].
Транспортировка и хранение проб для ПЦР
Точность разных ПЦР-тест-систем
После попадания образцов в лабораторию правильность диагноза будет зависеть во многом от тест-системы, которую там используют. На сегодняшний день помимо двух тест-систем, разработанных еще в январе в ГНЦВБ «Вектор», зарегистрировано 8 ПЦР-тест систем [ 5 ]:
Из них системы «Вектора» и «Вектор-Беста» (последняя через сеть лабораторий «Инвитро» [ 6 ]) используются для исследования проб от государственных медицинских организаций. Здесь хочется отметить, что система «Вектора» не содержит в своем составе внутреннего контрольного образца, который должен добавляться во все пробы для контроля правильности выделения РНК и реакции обратной транскрипции [ 7 ]. Отсутствие такого контроля может также потенциально приводить к некоторому количеству ложноотрицательных результатов. Хорошая новость заключается в том, что остальные зарегистрированные тест-системы имеют в своем составе внутренний контроль, а также, по-видимому, обладают более высокой чувствительностью, т.е. дают меньше ложноотрицательных результатов.
Таким образом, в городах, где представлены сетевые лаборатории, есть возможность сдать анализ частным образом и надеяться на точность проведения процедуры. В первые дни появления симптоматики точность будет выше.
Экспресс-системы
Что касается экспресс-тест-систем, то есть опасения, что созданные в сжатые сроки «уникальные» тесты по своему качеству будут уступать системам, основанным на обычной ПЦР. Насколько надежны эти системы покажет время, однако уже сейчас количество ложноотрицательных результатов ПЦР в совокупности с длительностью ожидания результата привело к тому, что в клиниках страны диагноз стали ставить не на основе ПЦР-анализа, а на основе результатов компьютерной томографии (КТ).
КТ
Преимущество КТ-диагностики при наличии клинической картины – это скорость постановки диагноза и более высокая чувствительность по сравнению с реальностью ПЦР-диагностики: 97,2 % против 83,3 % согласно данным небольшого китайского исследования [ 12 ]. Начиная с 4-5 дня заболевания можно различить так называемый симптом «матового стекла», на стадии прогрессирования такие участки консолидируются, возникает симптом «булыжной мостовой», «обратного ореола», а в пиковая стадии – «белое легкое» [ 13 ]. Возникает закономерный вопрос: отличается ли картина пневмонии, вызванной именно новым коронавирусом, от заболеваний другой вирусной природы. Ответ – нет. Вирусные пневмонии, будь то аденовирус, грипп или другие респираторные вирусы, выглядят на КТ одинаково.
Однако в условиях пандемии, когда подавляющее большинство вирусных пневмоний имеют коронавирусную природу, использование КТ для диагностики становится более чем оправданным. В последней версии методических рекомендаций Минздрава по профилактике, диагностике и лечению COVID-19 указано, что «наличие клинических проявлений в сочетании с характерными изменениями в легких по данным КТ или обзорной рентгенографии органов грудной клетки вне зависимости от результатов однократного лабораторного исследования на наличие РНК SARS-CoV-2 и эпидемиологического анамнеза» является клинически подтвержденным случаем COVID-19 [ 14 ]. Отметим также, что объем поражения легких при РГ и КТ может не иметь прямой корреляции с клинической тяжестью заболевания.
ИФА (иммуноферментный анализ)
ПЦР-тест-системы, как и КТ-диагностика выявляет COVID-19 в острой фазе. Однако весьма актуальна и информация об уже переболевших, на основании которой можно судить об охвате населения заболеванием, а также о числе бессимптомных случаев. Ответы на эти, а также на многие другие вопросы, может дать тест-система на антитела. На сегодняшний день разработкой таких тест-систем помимо «Вектора» занимаются такие организации как «Вектор-Бест», «НПО «Диагностические системы», ФНКЦ ФХМ ФМБА России, «МБС-Технологии», а также «Генетико» и Институт молекулярной биологии РАН [5]. К сожалению, тест-системы на антитела требуют намного больших усилий и времени на разработку, чем ПЦР-системы, а их чувствительность и специфичность оставляет желать лучшего. Так, проведенное в США исследование доступных система на антитела показало, что лишь 3 из 14 систем дают надежные результаты (т.е. не более 1% ложноположительных результатов), но при этом их чувствительность не превышает 90% относительно положительных контрольных образцов [ 15 ]. Какова будет чувствительность и специфичность разрабатываемых российских систем – пока неизвестно.
Итак, самое разумное, что вы можете сказать клиентам:
Регистрируйся на нашем сайте и получай доступ ко в сем материалам о COVID-19 в специальном разделе.
Отвечаем на вопросы в прямых эфирах Вконтакте: https://vk.com/pharmznanie
Обсудить последние новости со всеми коллегами России вы можете в чатах:
Как узнать, есть ли в организме коронавирус и антитела к нему?
На сегодняшний день не осталось людей, неосведомленных о COVID-19. Весь мир убедился в высокой скорости его распространения и опасности осложнений. Теперь актуальным стал вопрос раннего выявления заболевания для ограничения контактов.
Тест на коронавирус позволяет определить, попал ли возбудитель в кровь пациента. Мы разберем, какими методами он проводится, можно ли пройти его самостоятельно, как интерпретировать результат.
ПЦР-тест — это основной метод исследования биологических жидкостей на коронавирус. Он давно используется для выявления всевозможных инфекций в организме человека. ПЦР расшифровывается как полимеразная цепная реакция.
Тест основан на лабораторном изучении фрагмента ДНК во взятом материале. Фрагмент многократно удваивают и наблюдают, повторяется ли в нем искомый участок. Эксперимент показывает, есть ли коронавирус в организме человека. При этом определить его наличие можно даже до появления первых симптомов. Инкубационный период составляет до шести дней. За это время инфекция может поразить большое количество людей. Если вовремя сделать ПЦР-тест, пациент будет изолирован. Это предотвратит распространение вируса.
Кому и как проводят ПЦР-тест на ковид?
Подобные исследования проводят повсеместно с целью сдерживания опасной инфекции. В большинстве случаев это происходит добровольно, но иногда обязанность обусловлена требованиями закона.
Сдать ПЦР-тесты должны все путешественники, прибывающие в Россию. Причем условия одинаковы не для всех. Для иностранцев отрицательный результат теста — фактически пропуск в страну. Соотечественники же могут посетить лабораторию позднее.
Сделать это должен:
ПЦР-тест проводится путем забора мазка из носоглотки. Сделать его можно в лаборатории или вызвав врача на дом. Реакцию запускают в лабораторных условиях.
Результат теста: как интерпретировать?
Для полимеразной цепной реакции требуются сутки. Однако с учетом загруженности лабораторий сроки ожидания могут увеличиться до двух-трех дней. Результат трактуется однозначно. Наличие ДНК COVID-19 означает заражение. Отрицательный тест на вирус позволяет допустить его отсутствие в организме.
Почему только допустить? Результат исследования может быть неточным. При получении ложноотрицательного есть вероятность, что:
Вероятность ложноположительного результата невелика. Такое возможно, если тестирование проводилось в антисанитарных условиях (вирус попал в биоматериал после забора).
Достоверно ли экспресс-тестирование?
Различают такие виды экспресс-теста: исследование методом иммунохроматографии, использование набора реагентов. В первом случае человеку предлагается сдать кровь в медицинском учреждении. У анализа есть преимущества:
Однако точность его вызывает сомнения. Экспресс-анализ показывает только присутствие компонентов вируса, а не его самого. Поэтому все положительные пробы важно перепроверять методом ПЦР.
С экспресс-наборами (например, Standard Q Covid-19) человек работает сам. Это не аналог иммунохроматографии: кровь здесь не понадобится, достаточно мазка из носоглотки. Что именно нужно делать — написано в инструкции.
При контакте биоматериала с реагентом происходит реакция с окрашиванием (как с тестом на беременность). Такое исследование на коронавирус достаточно быстрое (до 20 минут), однако не слишком точно.
Тест на антитела
Антитела к коронавирусу, выявленные в организме, показывают его реакцию на возбудитель. Если он вырабатывает специфические иммуноглобулины, это может означать, что:
Если тестирование показало, что антитела к коронавирусу присутствуют, это еще не значит, что их носитель больше никогда не заболеет.
Хотя статистика имеется небольшая, вирусологи пришли к выводу, что положительный тест на антитела может ненадолго приравниваться к вакцинации. Однако это справедливо в течение полугода после выявления инфекции. По истечении этого срока вновь появляются риски, и пациенту рекомендована прививка.
Как расшифровать анализ на антитела?
Обследуемый на антитела может иметь в организме несколько видов белков, вырабатываемых иммунной системой:
Если в анализе на антитела есть IgA, значит, человек столкнулся с коронавирусом. Если их сопровождают IgG, то больной выздоравливает, если нет — инфекционное заболевание протекает в данный момент. Об устойчивости иммунной системы к вирусу говорит показатель IgG более 1,1.
Возможен ли экспресс-анализ?
Пройти диагностику на антитела можно и в домашних условиях. Например, Leccurate SARS-CoV2 Antibody Test позволяет самостоятельно провести хроматографический иммуноанализ крови. Брать ее можно как из пальца, так и из вены, хотя второй способ без медсестры реализовать сложно. Проходить экспресс-диагностику на антитела лучше натощак. В набор входит одноразовый ланцет для прокола кожи.
Кровь помещается в лунку тестового устройства, где смешивается с буферной жидкостью. Индикаторная реакция происходит в течение 10-20 минут. В зависимости от окрашивания определенных зон, можно обнаружить наличие IgM, IgG или их отсутствие.
Какой метод диагностики лучше?
Формулировать вопрос таким образом не совсем корректно. Речь идет о двух методах с разными задачами. Тест на коронавирус, проводимый через полимеразную цепную реакцию, позволяет определить, болеет обследуемый или нет. Сравнивать его можно только с анализом крови и экспресс-наборами. Картина по итогам полноценного теста более достоверна.
Обследование на антитела параллельно может подсказать, нет ли инфекции в организме на данный момент. Однако в первые дни такой метод неэффективен. Иммунный ответ формируется не сразу, поэтому ошибочный вывод об отсутствии вируса не связан с несовершенством анализа. На это требуется до 14 дней, потом по наличию IgA можно судить о состоянии больного.
Самая главная рекомендация — не стоит намеренно заражаться COVID-19 с целью формирования антител. Коронавирусная инфекция малоизученна — нельзя предсказать, как она будет протекать в конкретном случае. К тому же, антитела формируются не навсегда и вакцинацию не заменяют.
Во избежание случайного заражения важно:
Эффективным методом профилактики вирусных заболеваний является вакцинация. Она в России добровольная — обязать делать прививку не может никто. Идти на такой шаг стоит после изучения возможных рисков, определения противопоказаний и сопоставления с ожидаемыми последствиями инфицирования.
Врачи и фармакологи постоянно объясняют, почему нельзя прививаться детям, беременным, аллергикам, людям с тяжелыми реакциями на другие вакцины в анамнезе. При наличии иных ограничений нужна консультация специалиста.