Что такое пузырчатый занос
Беременность — прекрасное время для каждой женщины, когда она наслаждается грядущим чувством материнства. Однако, не все беременности на раннем сроке прогрессируют и заканчиваются родами. В акушерско- гинекологической практике нередко встречается такая патология, как пузырный занос.
Стаж работы 24 года.
Что такое пузырный занос?
Пузырный занос — это патология, которая характеризуется видоизменением ткани оболочки (гиперплазия хориона) в своеобразные цисты. Это полости, пузырьки, наполненные жидким содержимым. Далее происходит разрастание таких ворсин хориона, что сопровождается гибелью развивающегося внутриутробно эмбриона.
Эта патология относиться к трофобластическим заболеваниям. Частота встречаемости такого диагноза составляет около 0,5%. Характерными особенностями патологического состояния являются отек и резкое разрастание тканей ворсин, формирование пузыркообразных образований. По своей форме этот процесс напоминает виноградную гроздь. Размеры таких пузырьком достаточно внушительны. Могут составлять около 2-2,5 сантиметров в диаметре. В таких пузырьках практически нет кровотока.
Причины развития аномалии
Существует несколько причин формирования такого патологического состояния, как пузырный занос:
Виды пузырного заноса
По гистологической структуре патология также делится на:
Симптомы
Для клинической картины пузырного заноса есть несколько признаков:
Диагностика
Ультразвуковое исследование, которое является наиболее информативным методом диагностики этого патологического состояния. Среди ультразвуковых признаков пузырного заноса можно отметить:
Лечение
Тактика лечения пузырного заноса основывается на эвакуации патологической ткани из матки ( удаление пузырного заноса ). Это возможно выполнить, применив метод вакуум-аспирации содержимого женского репродуктивного органа. А затем выполняется кюретаж полости матки. Если есть состояние, угрожающее жизни пациентки, например, кровотечение при инвазивном пузырном заносе, тогда врачами может быть принято решение об удалении матки.
После эвакуации содержимого из полости матки проводиться обязательный контроль уровня ХГЧ в крови еженедельно. Если уровень ХГЧ в динамике не падает, тогда необходимо назначение химиотерапевтического лечения. Один раз в две недели проводится ультразвуковая диагностика полости матки и придатков.
Если признаков хорионэпителиомы не обнаружено, тогда химиотерапия не проводится, а диспансерное наблюдение женщине назначается на период двух лет.
Возможные осложнения
Новая беременность после пузырного заноса
Самым актуальным вопросом после случая пузырного заноса является то, может ли быть беременность после пузырного заноса.
Диагноз пузырный занос не является приговором. При грамотной и своевременной диагностике и верном лечении беременность возможна. Важным моментом является своевременное назначение химиотерапии после пузырного заноса при отсутствии падения уровня ХГЧ.
Беременность после пузырного заноса просто необходимо планировать. Если химиотерапия не назначалась после такого патологического состояния, то минимальным сроком отсутствия беременности является 6-12 месяцев. Если же химиотерапия все же назначалась, тогда рекомендованным перерывом является 12-24 месяца. Главным моментом планирования такой беременности является назначение грамотной контрацепции врачом акушером-гинекологом, который занимается вами.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Пузырный занос
Общие сведения
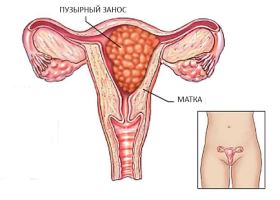
При состоянии, которое в медицине называют «пузырный занос», отмечается своеобразное изменение ворсинчатой оболочки, когда ворсины хориона перерождаются. Это разновидность трофобластической болезни, при которой ворсины хориона разрастаются в стенке матки, когда там отсутствует нормальная эмбриональная ткань или частично присутствуют элементы нежизнеспособного плода. Говоря о том, что такое пузырный занос при беременности, следует отметить, что развитие такой патологии связано с нарушением процесса физиологического оплодотворения зрелой яйцеклетки. Выглядит пузырный занос как поликистозное образование, при этим кисты заполняет прозрачная жидкость. Иногда образование сравнивают с «гроздьями винограда». Такая патология чаще встречается у женщин после 35 лет.
Поскольку трофобластические заболевания очень быстро и стремительно прогрессируют, важно провести правильное лечение сразу же после установления диагноза. Ведь такое состояние может привести к тяжелым осложнениям: развитию маточного кровотечения, образованию опухолей и др.
О том, как проявляется пузырный занос, и какие методы лечения существуют, речь пойдет в этой статье.
Патогенез
Полный пузырный занос развивается как последствие оплодотворения дефектной яйцеклетки, в которой нет хромосом. Когда происходит дальнейшее ее деление, отцовские хромосомы удваиваются. При этом эмбрион не образуется, зигота не является жизнеспособной, и растут только ворсины.
Вследствие слияния сперматозоида и яйцеклетки образуется зигота, которая не владеет генетической информацией матери. Чтобы восстановить диплоидный набор хромосом, те хромосомы, которые есть, удваиваются. Как следствие, в эмбрионе, который формируемся, присутствует двойной комплект отцовских хромосом: 46 ХХ или 46 ХУ.
Неполный пузырный занос – это следствие оплодотворения яйцеклетки двумя сперматозоидами. В таком случае в клетках содержится больше дополнительных хромосом, следовательно, продукт зачатия не является жизнеспособным.
Ввиду активной продукции тканью пузырного заноса хорионического гонадотропина, в яичниках образуются лютеиновые кисты. Кроме того, существует вероятность злокачественного перерождения: в 15-20% случаев пузырный занос трансформируется в злокачественную опухоль. Хорионэпителиома матки – это злокачественная опухоль трофобласта. Хорионэпителиома протекает агрессивно и провоцирует быстрое появление метастазов.
Классификация
Согласно степени трансформации трофобласта выделяются такие формы болезни:
Причины пузырного заноса
Причины развития пузырного заноса – слияние дефективных яйцеклетки и сперматозоида. Подобная патология мажет развиваться в таких случаях:
Кроме того, по мнению медиков, существует ряд факторов, которые увеличивают вероятность развития пузырного заноса:
Если посетить какой-либо тематический форум или сайт отзывов, то становится понятно, что именно при состояниях, описанных выше, чаще всего диагностировался пузырный занос.
Симптомы пузырного заноса
По мере развития при пузырном заносе у женщины отмечается осложнение процесса, которое сопровождается высокими показателями артериального давления, протеинурией, отеками. Может развиваться преэклампсия. На любом этапе заболевания возможно кровотечение из матки, причем, часто оно бывает обильным.
Когда матка увеличивается, наличие в ней плода нельзя установить даже при использовании специальных методов диагностики.
Кроме того, у женщины с таким диагнозом проявления токсикоза выражены сильнее, чем при нормальной беременности.
Таким образом, симптомы пузырного заноса могут быть следующими:
Симптомы хорионэпителиомы матки проявляются маточными или влагалищными кровотечениями. При этом у женщины отмечается очень высокий уровень р-хорионического гонадотропина. Определить диагноз точно — хорионэпителиома матки или пузырный занос может врач после проведения диагностики.
Анализы и диагностика
Основным критерием в ходе диагностики является титр хорионического гонадотропина. Показатели ХГЧ при пузырном заносе намного выше, чем при обычной беременности. Поэтому определение ХГЧ является важным диагностическим методом.
Кроме того, проводятся следующие исследования:
После того, как было проведено радикальное лечение пузырного заноса, женщина на протяжении определенного периода должна каждую неделю определять показатели свободного хорионического гонадотропина (b-ХГЧ) и один раз в две недели проходить сонографию органов малого таза и рентген грудной клетки.
Лечение
Основной метод лечения – радикальный: пузырный занос удаляют. Позже необходимо пройти курс лечения, который назначает врач.
Пузырный занос
МКБ-10
Общие сведения
Пузырный занос входит в группу, так называемых, трофобластических заболеваний. Под термином «трофобластическая болезнь» гинекология объединяют различные формы патологии трофобласта: простой и инвазивный пузырный занос, хорионкарциному, опухоль ложа плаценты и эпителиоидную трофобластическую опухоль. Злокачественные опухоли трофобласта могут развиваться в процессе беременности, после аборта, внематочной беременности, родов, но чаще являются следствием пузырного заноса.
Пузырный занос развивается в 0,02-0,8% случаев от всех беременностей. При данной патологии отмечается резкий отек стромы и разрастание ворсинок хориона с образованием пузырькообразных расширений, напоминающих грозди винограда. Пузырьки (цисты) достигают размеров 25 мм, содержат опалесцирующую или желтоватую жидкость, в составе которой присутствуют аминокислоты, глобулины, альбумины, хорионический гонадотропин. Как правило, цисты лишены сосудов; изредка в них определяются единичные сформированные капилляры. Микроскопически элементы пузырного заноса характеризуются кистозной и отечной дегенерацией стромы, отсутствием признаков васкуляризации, гипертрофией эпителия трофобласта (синцития, ланггансова слоя).
Классификация пузырного заноса
По степени перерождения ворсинок хориона различают полный и частичный пузырный занос. При полной форме пузырного заноса трансформация затрагивает все ворсинчатые элементы хориона; при частичной – лишь их определенную часть. В обоих случаях плод погибает, но развитие пузырного заноса продолжается, что сопровождается быстрыми увеличениями размеров матки.
Полный пузырный занос обычно выявляется на сроках 11-25 недель гестации, чаще содержит диплоидный хромосомный набор 46ХХ, при этом обе Х-хромосомы являются отцовскими. В 3-13% наблюдений встречается комбинация 46ХУ со всеми отцовскими хромосомами. При полном пузырном заносе признаки развития зародыша и эмбриона отсутствуют, визуализируются пузырьки и отечные ворсинки хориона. Клинически полный пузырный занос проявляется увеличением размеров матки по сравнению со сроком беременности. В 20% случаев пузырный занос подвергается злокачественной трансформации и развитию метастатических трофобластических опухолей.
Сроки развития частичного пузырного заноса вариабельны: патология может диагностироваться на сроке 9-34 недель гестации. Частичные пузырные заносы триплоидны (69ХХХ, 69ХХУ, 69ХУУ), в их наборе содержится одна материнская хромосома, макроскопически встречаются фрагменты неизмененного зародыша и плаценты, отечные ворсины хориона. Клинически величина матки соответствуют или меньше срока гестации. Вероятность злокачественной трансформации составляет до 5%.
Кроме этого, встречается деструктивная (инвазивная) форма пузырного заноса, характеризующаяся прорастанием ворсин в глубину миометрия и разрушением тканей. Пролиферирующее вторжение ворсин в миометрий может сопровождаться тяжелым интраперитонеальным кровотечением. По гистотипу в зависимости от соотношения клеточных структур трофобласта выделяют смешанный, синцитиальный, цитотрофобластический пузырный занос.
Причины и факторы риска пузырного заноса
Пузырный занос развивается в результате хромосомных гестационных нарушений. Полный вариант пузырного заноса (однородительская дисомия) возникает при потере материнских генов и дублировании гаплоидного набора отцовских генов (кариотип зиготы 46ХХ) либо при одновременном оплодотворении двумя сперматозоидами неполноценной безъядерной яйцеклетки (кариотип зиготы 46XY, 46XX). Для частичного варианта пузырного заноса характерна триплодия, являющаяся следствием диспермии или оплодотворения яйцеклетки сперматозоидом с диплоидным набором хромосом (кариотип 69XXY, 69XYY или 69.ХХХ). При частичном пузырном заносе у плода часто отмечаются множественные пороки развития (гидроцефалия, синдактилия и др.).
Симптомы пузырного заноса
В процессе ведения беременности предположить наличие пузырного заноса можно по ряду характерных признаков. Одним из ведущих симптомов служит выделение из половых путей жидкой темной крови, содержащей отторгнутые пузырьки заноса. Кровотечение может приводить к значительной анемизации беременной и даже принимать угрожающий для жизни характер. При инвазивной форме глубокое прорастание элементов пузырного заноса в толщу миометрия может осложняться прободением матки и массивным внутрибрюшным кровотечением.
Вследствие быстрого разрастания пузырьков заноса происходит сравнительно быстрое увеличение матки, при котором ее размеры не соответствуют предполагаемому гестационному сроку. При пузырном заносе часто отмечается токсикоз, сопровождающийся тошнотой, многократной рвотой, слюнотечением, истощением, нарастающей печеночной недостаточностью, симптомами гестоза, преэкламсии и эклампсии уже в I триместре.
Поскольку при пузырном заносе плод, как правило, погибает в ранние сроки, то отсутствуют достоверные признаки беременности – части плода не определяются пальпаторно и с помощью УЗИ, сердцебиение не прослушивается и не регистрируется аппаратными методами, движения плода отсутствуют. При этом проведение биологических и иммунологических тестов на беременность дает положительный результат.
В 30-40% наблюдений у пациенток выявляются двусторонние текалютеиновые кисты, которые самостоятельно регрессируют после удаления пузырного заноса. Наибольшую опасность пузырный занос представляет ввиду возможности возникновения злокачественных гестационных трофобластических опухолей, метастазирующих в стенки вульвы и влагалища, легкие, головной мозг, органы брюшной полости.
Диагностика пузырного заноса
При диагностике пузырный занос дифференцируют с многоплодием, многоводием, беременностью на фоне миомы матки, самопроизвольным выкидышем. К отличительным особенностям относится наличие в кровянистых выделениях пузырьков, обычно наблюдаемое перед изгнанием пузырного заноса. При гинекологическом исследовании определяется плотноэластическая консистенция матки с участками чрезмерного размягчения, превышение размеров матки гестационного срока.
УЗИ выявляет увеличение матки при отсутствии в ней плода, гомогенную мелкокистозную ткань (симптом «снежной бури»), наличие текалютеиновых кист яичников диаметром свыше 6 см. При проведения фонокардиографии плода сердцебиение не регистрируется. По показаниям при пузырном заносе может проводиться УЗГСС, гистероскопия, лапароскопическая эхография, диагностическая лапароскопия.
При подозрении на развитие пузырного заноса обязательно исследуется содержание хорионического гонадотропина (ХГЧ); при необходимости выполняются биохимические пробы печени, определение креатинина и коагулограммы. Для исключения метастатических отсевов пузырного заноса проводится рентгенография органов грудной клетки, брюшной полости, КТ или ЯМРТ головного мозга. После удаления пузырного заноса производится гистологическое исследование и определение кариотипа.
Лечение пузырного заноса
После эвакуации пузырного заноса в течение следующих 2-х месяцев у пациентки проводится еженедельное определение ХГЧ в сыворотке крови, УЗИ малого таза 1 раз в 2 недели, рентгенография легких. При отсутствии признаков развивающейся хорионэпителиомы последующая химиотерапия не показана. Диспансерное наблюдение онкогинеколога после перенесенного пузырного заноса осуществляется в течение 2-х лет. На этот срок рекомендуется предохранение от беременности с помощью оральной контрацепции.
Осложнения пузырного заноса
Прогноз и профилактика пузырного заноса
Проведение профилактической химиотерапии показано, если после эвакуации пузырного заноса не происходит снижения титра ХГЧ, а также в случае выявления метастазов. У 80% женщин, перенесших пузырный занос, происходит спонтанная ремиссия без необходимости дополнительного лечения. Систематический мониторинг ХГЧ и наблюдение гинеколога помогают своевременно выявлять развивающуюся хорионкарциному и принимать активные меры.
Адекватное лечение пузырного заноса позволяет сохранить репродуктивный потенциал женщины с возможностью последующей нормальной беременности.
Полный и частичный пузырный занос
Пузырный занос – патологическое состояние плодного яйца, при котором не происходит нормального развития эмбриона. Ворсины хориона преобразуются в пузырьки, содержащие жидкость, а хориальный эпителий начинает активно разрастаться.
Для того чтобы избежать опасных осложнений, очень важно своевременно диагностировать патологию и пройти курс лечения. Записаться на прием к врачу можно по телефону, указанному на сайте, или воспользовавшись кнопкой записи.
Размеры пузырьков постепенно увеличиваются, достигая 2,5 см. Внешне такие цисты, заполненные желтоватым содержимым, напоминают виноградные гроздья. В большинстве случаев сосуды в них атрофируются, хотя в редких случаях обнаруживаются капилляры в малом количестве. Синцитий – ткань, являющаяся оболочкой пузырьков, начинает разрастаться и с помощью ферментов понемногу расплавлять децидуальную оболочку (именно так называется претерпевший определенные изменения в связи с беременностью функциональный слой эндометрия).
Классификация пузырного заноса
Существует несколько классификаций пузырного заноса. В основе одной из них лежит степень гиперплазии (разрастания) и анаплазии (утраты клетками своих свойств и возвращения к недифференцированным формам, что является предвестником их злокачественного перерождения) хориального эпителия. Согласно этой классификации выделяют следующие виды пузырных заносов:
Также выделяют полный и частичный пузырный занос.
Полный пузырный занос
Полный пузырный занос характеризуется тем, что все ворсины хориона трансформируются в пузырьки. Эта патология развивается в 1 триместре беременности, когда весь хорион покрыт ворсинами. Происходит гибель эмбриона, который затем рассасывается.
При исследовании полного пузырного заноса в большинстве случаев выявляется кариотип 46ХХ, при этом обе Х-хромосомы являются отцовскими. Такая ситуация возможна в том случае, если ооцит содержит поврежденное ядро или не имеет ядра вовсе. После оплодотворения происходит удвоение отцовского набора хромосом. Значительно реже (в среднем до 10% случаев) полный пузырный занос содержит хромосомный набор 46XY, все хромосомы также являются отцовскими.
При полном пузырном заносе матка увеличивается в большей степени, нежели это должно быть в норме на ранних соках беременности.
Частичный пузырный занос
При таком варианте пузырного заноса в редких случаях возможно вынашивание беременности. Чаще плод гибнет, и при исследовании пузырного заноса обнаруживаются его элементы. Если имеет место многоплодная беременность, то пузырный занос может распространиться только на одну плаценту.
При частичном пузырном заносе чаще всего выявляется триплоидный набор хромосом (69.XXY, 69.XXX, 69.XYY), где присутствует диплоидный набор хромосом отца и гаплоидный набор хромосом матери.
Размер матки обычно меньше или соответствует сроку гестации.
Если у Вас возникли какие-либо вопросы, связанные с полным и частичным пузырным заносом, вы можете задать их врачам Нова Клиник. Записаться на прием к врачу можно по телефону, указанному на сайте, или воспользовавшись кнопкой записи.
Причины
На сегодняшний день определить причины патологии ученым пока не удалось, однако можно выделить ряд факторов риска. Так, вероятность молярной беременности выше, если:
Кроме того, следует отметить, что пузырный занос чаще всего выявляется в Латинской Америке и Азии.
Симптомы
Поскольку пузырный занос влечет за собой опасные последствия, женщине необходимо обратить самое пристальное внимание на такие симптомы, как:
Если вы отметили у себя эти признаки, незамедлительно запишитесь на прием к вашему акушеру-гинекологу, чтобы доктор провел обследование и своевременно принял необходимые меры.
Диагностика
Чтобы выявить пузырный занос, врач назначает:
В некоторых случаях дополнительно могут быть назначены гистероскопия, лапароскопия, КТ или МРТ.
Лечение и возможные осложнения
Беременность прерывают в любом случае.
Очень важно правильно осуществить полную эвакуацию пузырного заноса. Обычно с этой целью проводится вакуум-аспирация содержимого полости матки с последующим контрольным выскабливанием.
Окончательный диагноз с указанием вида пузырного заноса ставят только на основании проведенного гистологического исследования материала.
После хирургического вмешательства женщине нужно будет несколько раз сдать анализ крови на определение уровня β-ХГЧ до получения трех отрицательных результатов подряд. Если пузырный занос не удален полностью, то оставшиеся в полости матки ворсины продолжают продуцировать гормон. В этом случае в динамике исследования будут демонстрировать повышенный уровень и дальнейшее увеличение концентрации хорионического гонадотропина.
Кроме того, женщина:
К осложнениям, которые могут развиваться вследствие пузырного заноса, относят:
Своевременное обращение к врачу и адекватное лечение позволяют сохранить репродуктивное здоровье женщины.
Беременность после пузырного заноса
На протяжении года после эвакуации пузырного заноса требуется применение средств контрацепции. При этом до момента получения отрицательных результатов ХГЧ нужно использовать презервативы. В дальнейшем женщина может перейти на КОК. Следует обратить внимание на то, что установка внутриматочной спирали запрещена.
При отсутствии осложнений начать планировать беременность под наблюдением опытного акушера-гинеколога можно через год.
Трофобластическая болезнь
Трофобластическая болезнь — опухолевое новообразование, развивающееся на фоне прерванной или текущей беременности.
Трофобласт — это внешний слой оболочки зародыша. Именно в этих тканях развивается злокачественная опухоль, которая характеризуется нарушением развития и роста трофобласта.
Причины трофобластической болезни
Основной фактор риска постановки диагноза «трофобластическая болезнь» — поздняя беременность. На фоне развития беременности в возрасте старше 35 лет у женщин повышается риск развития опухолевого процесса в трофобласте.
Так же прерванная беременность в полном объеме или частично является причиной возникновения заболевания. Трофобластическая болезнь проявляется чаще всего при нескольких абортах в репродуктивном возрасте женщины.
Трофобластическая болезнь возникает у женщин, которые выносили несколько беременностей. Также нарушение менструального цикла и длительного приема оральных контрацептивов является причиной возникновения данного недуга.
Виды трофобластической болезни
Трофобластическая болезнь обладает различным злокачественным потенциалом.
Гистологическая классификация:
Комбинация из всех типов проявления болезни называется гестационной трофобластической болезнью.
Пузырный занос
Данный вид патологии заключается в аномальном развитии трофобласта в виде пузырьков. Пузырьковый занос бывает полным и частичным.
При полном пузырном заносе происходит атипичное изменение трофобласта. Ворсинки хориона не имеют сосудов, и при обследовании невозможно определить эмбрион. Аномальная ткань трофобласта имеет генетический набор из сперматозойдов отца.
Трофобластическая болезнь проявляющаяся в виде частичного пузырного заноса. Атипичность клеток носит ограниченный локализованный характер. Генетический набор включает нормальную яйцеклетку и два спермия.
Проявление симптомов пузырного заноса происходит на ранней стадии беременности, что позволяет сразу начать лечение. Коварное заболевание проявляется симптомами замершей беременности, то есть увеличением матки, высоким уровнем ХГЧ и влагалищным кровотечением.
Гестационный тип недуга чаще всего вызывает самостоятельное прерывание беременности. Если этого не произошло, то лечение пузырного заноса эффективно с помощью удаления атипичных тканей или части матки. После эффективного лечения женщина может планировать беременность в будущем. Не лечение данного проявления может вызвать гестационную трофобластическую болезнь.
Инвазивный пузырный занос
При инвазивном пузырном заносе происходит прорастание аномальных клеток в миометрий.
Симптомы заболевания характеризуются кровотечением и болью в нижней части живота.
Хориокарцинома
Причинами возникновения злокачественного развития трофобласта является пузырный занос, аборт, нормальная или внематочная беременность.
Опухоль быстро развивается и внедряется в ткани миометрия и активно размножаются. Трофобластическая болезнь с такой формой развития метастазирует в любые ткани и легкие.
Стадийность заболевания такая же, как и у пузырного заноса.
Проявление симптомов хориокарциномы выражено кровянистыми выделениями темно-коричневого цвета, не зависящими от менструации, грубостью груди, увеличением матки, нарушением гормонального фона.
Лечение заключается в курсах химиотерапии и хирургическом вмешательстве.
Синцитиальный эндометрит
Данный вид трофобластической болезни имеет доброкачественный характер. Установить диагноз можно с помощью гистологического исследования соскобов ткани со стенок матки. Лечение ограничивается выскабливанием слизистых тканей.
Симптомы трофобластической болезни
Трофобластическая болезнь наиболее часто проявляется в виде кровотечения в первом триместре беременности. Частые симптомы трофобластической болезни выражены кровотечениями, болями внизу живота, и увеличенным размером матки.
Важным симптомом заболевания являются также кровянистые выделения, но с примесями серозной и гнойной жидкости. Наблюдения выделений могут возникнуть и после беременности. Симптомы обусловлены разрывами сосудов около опухоли.
Трофобластическая болезнь при метастазировании в ближайшие органы может проявиться внутрибрюшным кровотечением. При таком течении заболевания возможны сильные схваткообразные боли в области живота. Также у пациенток может наблюдаться повышенная температура тела. Трофобластическая болезнь вызывает симптомы в виде увеличения молочных желез и выделения молозива.
Метастазы в органы характеризуются проявлением симптомов в зависимости от расположения опухолевого процесса. Опухоль в легких — кашель и боль в грудной клетке; в ЖКТ — рвота, тошнота, диарея; головной мозг — боли, тошнота, нервные расстройства.
К основной симптоматике трофобластической болезни относится быстрая утомляемость, нарушение сна, снижение аппетита, потеря веса. Трофобластическая болезнь негативно сказывается на эмоциональном состоянии женщины, так как непосредственно связана с возможной или уже наступившей беременностью.
Диагностика трофобластической болезни
Трофобластическая болезнь устанавливается на клинических признаках. Выраженная симптоматика заболевания позволяет выявить болезнь, но уже на поздних этапах развития опухоли, что повышает риск метастазирования и неэффективности лечения.
Установить диагноз «трофобластическая болезнь» возможно из нескольких заключений, основанных на физикальном обследовании, анализе крови и мочи, гистологии тканей матки, рентгенологическом исследовании и результата показателей уровня ХГЧ.
При первичном обследовании у врача акушера-гинеколога собирается общий и семейный анамнез. Беседа позволяет вычислить похожие симптомы и определить риск возникновения трофобластической болезни. После проведения физикального обследования можно выяснить картину недуга и назначить необходимые исследования. Также во время осмотра берется соскоб со стенок матки для гистологии и постановки точного диагноза.
Гистология не всегда может выявить заболевание, поэтому для определения трофобластической болезни назначается анализ для выявления уровня хорионического гонадотропина человека.
Рентгенография и компьютерная диагностика позволяет определить наличие метастазов трофобластической болезни в другие органы.
Гестационная трофобластическая болезнь
Гестационная трофобластическая болезнь — это совокупность патологический проявлений опухолевого процесса в трофобласте. Гестационная трофобластическая болезнь возникает из оплодотворения яйцеклетки аномальными сперматозойдами. Она включает в себя: инвазивный пузырный занос, хориокарцинома и трофобластическую болезнь эпителия и плацентарного ложе.
Развитие опухолевого процесса разделяется на четыре этапа:
Лечение гестационного проявления трофобластической опухоли назначается в виде химиотерапии. Гестационная трофобластическая болезнь крайне чувствительна к лекарственному лечению. В основном применяется только один терапевтический препарат, но при запущенности заболевания до 4 стадии возможно применение комбинаций.
Лечение трофобластической болезни
Лечение назначается в комбинации из химиотерапии, лучевой терапии и оперативного вмешательства.
Противоопухолевая терапия включает прием и вливания лекарственных препаратов. Лечение гестационного типа заболевания происходит несколькими курсами с прерываниями на несколько недель. После снятия клинических проявлений назначается два профилактических курса, а после лечения рекомендуется наблюдение у врача гинеколога-акушера в течении двух лет.
Оперативное вмешательство назначается при больших размерах опухоли и сильной симптоматике. Неэффективность химиотерапевтического лечения, обильные кровотечения и высокий болевой синдром является показанием к удалению опухоли вместе с маткой или частично с пораженными участками.
Лучевая терапия применяется для снятия признаков заболевания и снижению рисков метастазирования в другие органы. Прием лучевых доз назначается дистанционно или внутриполостным способ через влагалище. Лечение происходит дозированно в несколько курсов.
Филиалы и отделения, в которых лечат трофобластическую болезнь
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Гинекологическое отделение
Заведующая – д.м.н, МУХТАРУЛИНА Светлана Валерьевна
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.