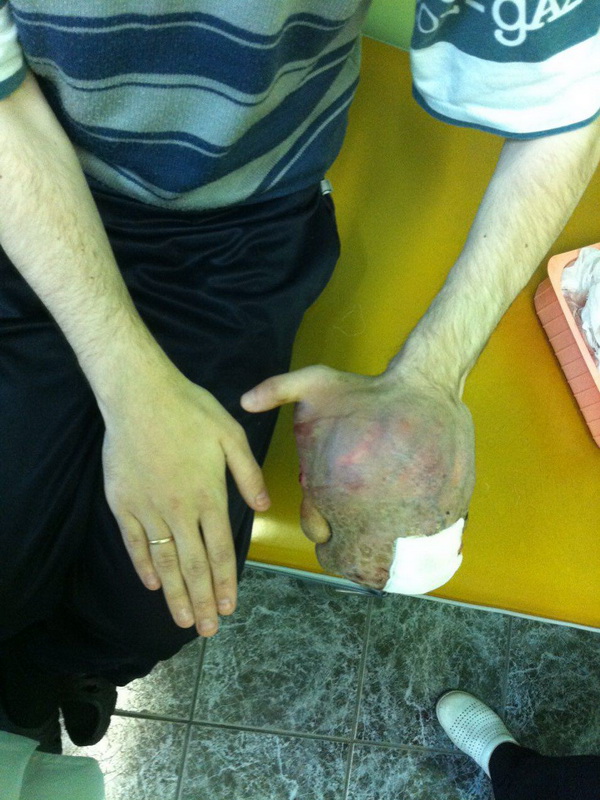
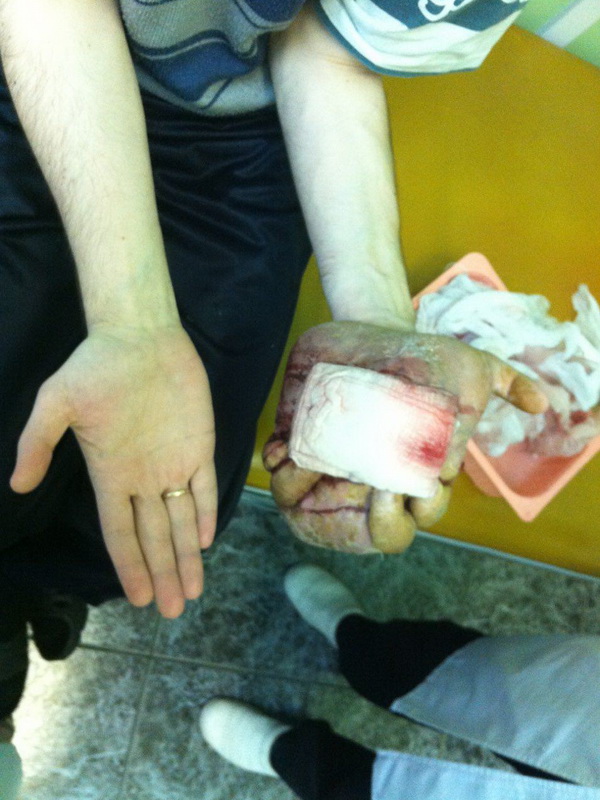
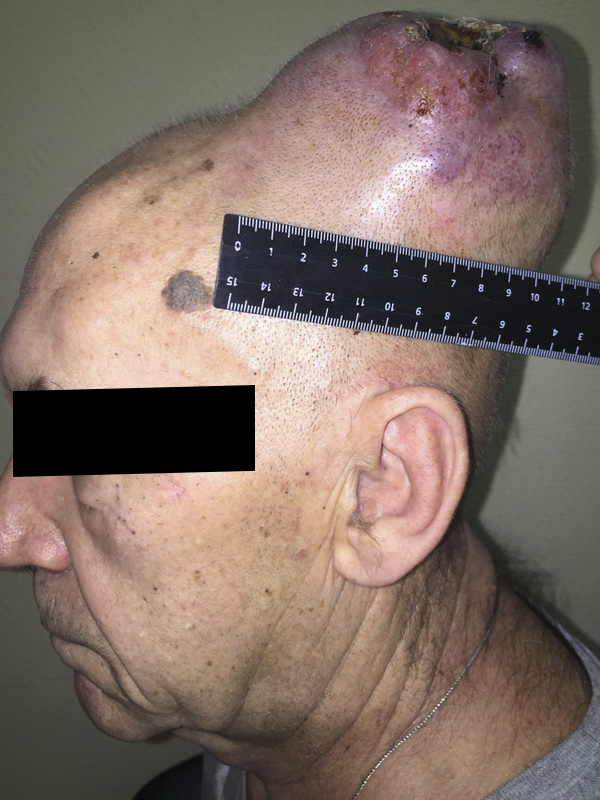
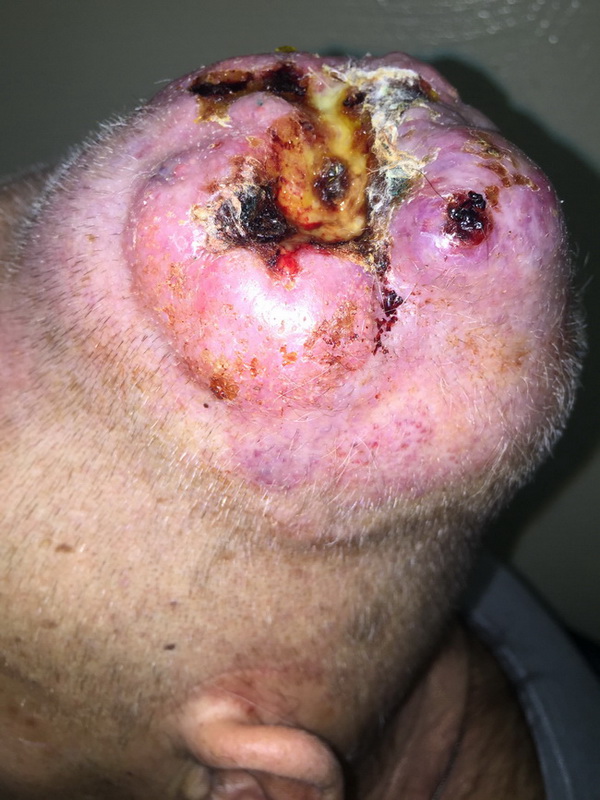
Что такое саркома ноги
Саркомы мягких тканей
Понятие «саркомы мягких тканей» объединяет большое количество новообразований, различных по клиническим и морфологическим признакам. В связи с небольшим числом случаев заболеваний, разнообразием гистологических вариантов и локализацией сарком мягких тканей, определяющих биологическое поведение, клиническое течение и особенности лечения, все пациенты с данным заболеванием должны концентрироваться в отделении, занимающимся лечением сарком.
Что такое саркомы?
Статистика
0,2–2,6% — занимают в структуре онкозаболеваний злокачественные опухоли мягких тканей.
Локализация, % от всех случаев
Конечности — до 60%, в том числе руки — 46%, 13% – ноги.
Забрюшинное пространство – 13-25%.
Классификация
Выделяют опухоли и опухолеподобные образования следующих тканей и структур:
Кроме этого рассматривают опухоли экстрагонадного зародышевого происхождения, опухоли неясного гистогенеза и неопухолевые или сомнительные опухолевые поражения.
Этиология и патогенез
Причины появления сарком мягких тканей не выявлены. Факторы, повышающие риск развития этой патологии:
Клиническое течение злокачественных опухолей мягких тканей характеризуется вариабельностью.
К общим признакам сарком мягких тканей относят частые местные рецидивы. Почему саркомы часто рецидивируют? Это объясняют следующими причинами:
Клинические симптомы сарком мягких тканей
Симптомы зависят от локализации опухоли. Чаще всего больные обращаются к врачу, обнаружив у себя безболезненную опухоль.
Выраженный болевой синдром наблюдается при поражении надкостницы и кортикального слоя кости, а также при сдавлении опухолью нервных стволов. Присоединение неврологической симптоматики и сосудистых расстройств возможно при сдавлении или прорастании опухолью магистральных сосудов и нервов.
Диагностика сарком мягких тканей
Диагностические исследования включают в себя:
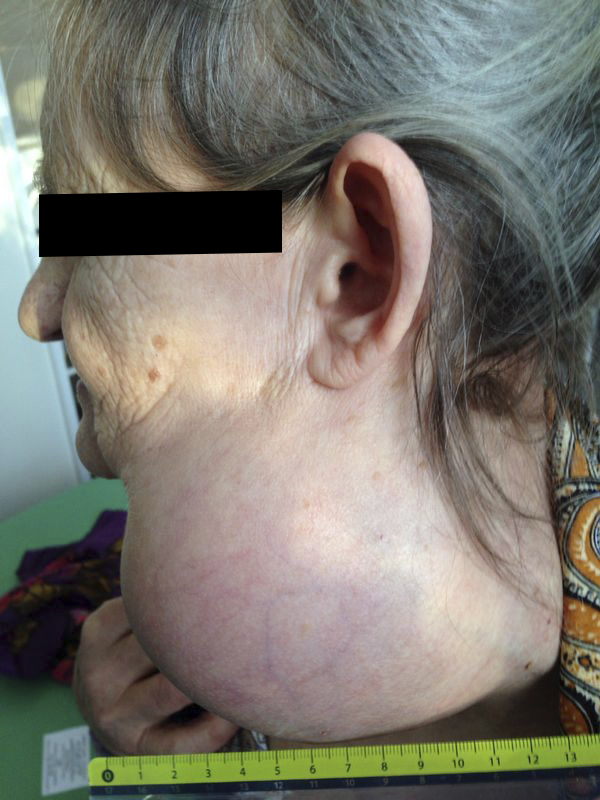
— Осмотр опытного специалиста, врача-онколога; На фото можно увидеть, как выглядит саркома мягких тканей:
— Рентгенологическое исследование. Позволяет визуализировать тень опухоли, деформацию прилежащих к опухоли фасциальных перемычек, выявить изменения в костях;
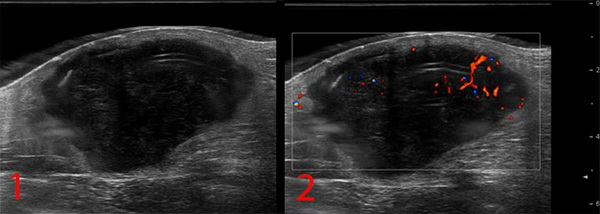
— УЗИ опухолей мягких тканей. Это метод диагностики как первичного очага, так и поражения региональных зон. Позволяет определить границы опухоли, связь с окружающими органами, структуру опухоли;
Рисунок №1. Саркома мягких тканей бедра. УЗ-картина в серошкальном и сосудистом режимах визуализации
— КТ первичной опухоли, органов грудной клетки и брюшной полости;
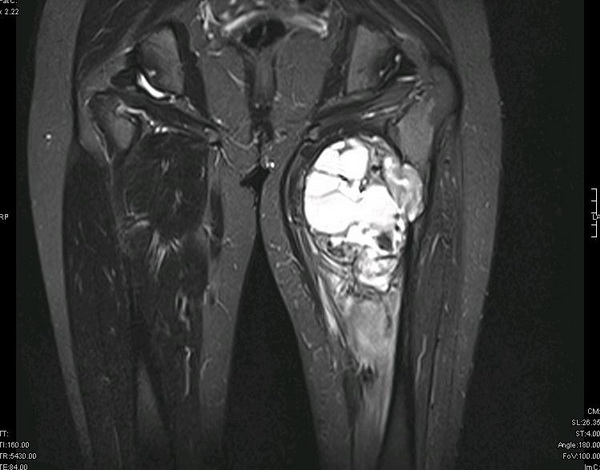
— МРТ первичной опухоли
Рисунок №2. Саркома мягких тканей верхней трети левого бедра
— Морфологическая верификация (пункционная биопсия, трепан-биопсия) является самым важным методом диагностики.
После получения результатов осмотра, лабораторной и инструментальной диагностики врач-онколог определяет тактику ведения пациента, согласно современным рекомендациям.
Общие принципы лечения сарком мягких тканей
Лечение сарком мягких тканей должно быть многокомпонентным. Для определения тактики лечения пациента собирается консилиум врачей.
Основной метод:
Дополнительные методы:
Предоперационная лучевая терапия в комбинации с хирургическим лечением позволяет снизить количество рецидивов за счет снижения злокачественного потенциала опухоли и уменьшение ее объема.
Применяется интраоперационная лучевая терапия, т.е. облучение опухоли во время операции с целью подавления субклинических очагов и наращивания лучевой дозы.
В комбинации с хирургическим лечением также применяется химиотерапия. Была отмечена тенденция к улучшению показателей выживаемости, однако данный метод не считается стандартом в лечении сарком мягких тканей.
Лечение после операции
Послеоперационная лучевая терапия выполняется с целью предупреждения развития рецидивов и диссеминирования заболевания.
Химиотерапия является основным методом лечения диссеминированного процесса при мягкотканых саркомах.
Саркома мягких тканей — прогноз выживаемости
Прогностические факторы тесно связаны со стадией болезни, радикализмом операции и морфологическим типом опухоли.
Процент выживаемости при саркомах мягких тканей зависит от размера опухоли, глубины поражения, степени злокачественности. Также очень важен такой фактор, как ответ опухоли на специальное лечение.
Авторская публикация:
ГАФТОН ИВАН ГЕОРГИЕВИЧ
врач-онколог
НИИ онкологии им Н.Н. Петрова
Что вам необходимо сделать
Публикации по теме:
Набор методов лечения в том или ином случае зависит от анамнеза пациента и его особенностей, тактика лечения определяется лечащим врачом или консилиумом и является индивидуальной.
Саркома костей
Злокачественные новообразования скелета — это состояние, при котором в кости появляются атипичные клетки, обладающие возможностью бесконтрольного роста и деления.
Первичные новообразования костей являются одними из самых редких опухолей человека и составляют всего 1% от всех ЗНО. Чаще возникает метастатическое поражение костей при других злокачественных заболеваниях, таких как рак молочной железы, легкого и т.д.
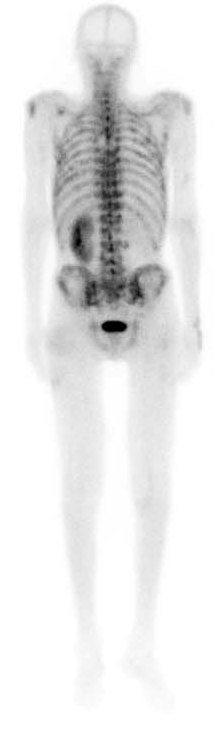
Фото: Остеосцинтиграфия при метастатическом поражение костей скелета
Наиболее частыми подтипами опухолей костей являются остеогенные саркомы, саркомы семейства Юинга и хондросаркомы.
Сарко́ма (лат. sarcoma; от др.-греч. σάρξ — «плоть», «мясо» + лат. ōma — «опухоль») — группа злокачественных опухолей соединительной ткани: костной, хрящевой, мышечной, жировой, стенок кровеносных и лимфатических сосудов, нервов и т.д.
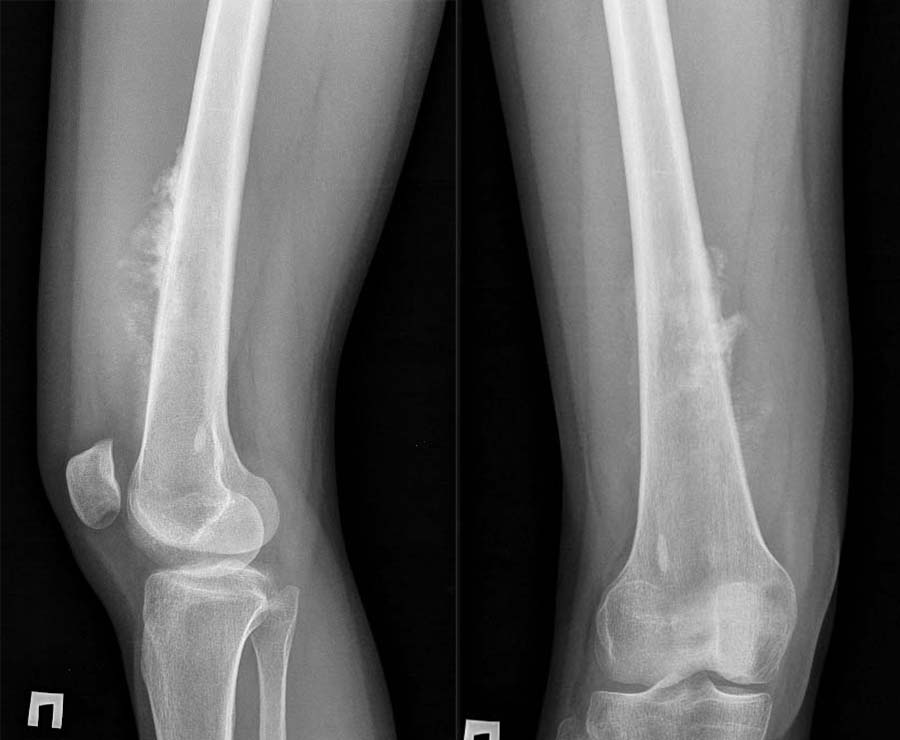
Фото: Rg при остеогенной саркоме бедренной кости
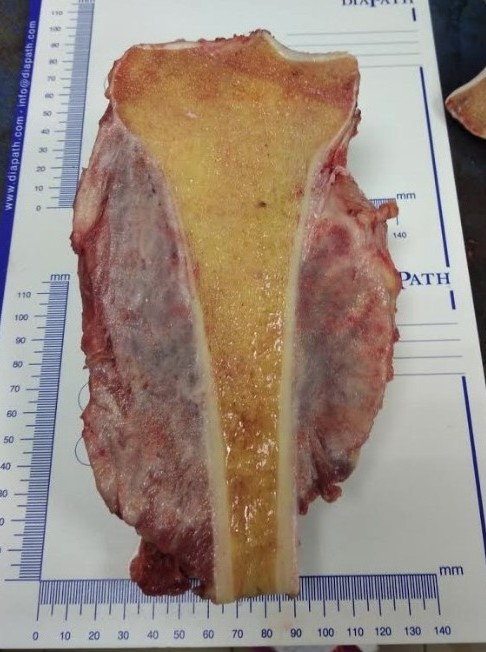
Фото: Остеогенная саркома, патологоанатомический препарат
Примерно 50% костных сарком диагностируется в возрасте до 35 лет, основными пиками заболеваемости является второе и третье десятилетие жизни.
В настоящее время описано не менее 70 подвидов данного заболевания. Это обуславливает тот факт, что заниматься диагностикой и лечением столь редкой патологии должны лишь в профильных референсных онкологических центрах.
Кроме того, для постановки диагноза необходима слаженная работа мультидисциплинарной команды: клиницистов, врачей лучевой диагностики и патоморфологов.
Фото: Обсуждение клинического случая на заседании мультидисциплинарной команды НМИЦ Онкологии имени Н.Н.Петрова
Фото: Мультидисциплинарный подход в лечении и диагностике пациентов с ЗНО костей
Диагностика данной патологии состоит из нескольких этапов. Первым является сбор анамнеза и истории заболевания при клиническом осмотре онколога. Затем выполнение различных лучевых методов визуализации: рентгенографии, ультразвукового исследования, компьютерной и магнитно-резонансной томографии, сцинтиграфии, а иногда и протонно-эмиссионной томографии.
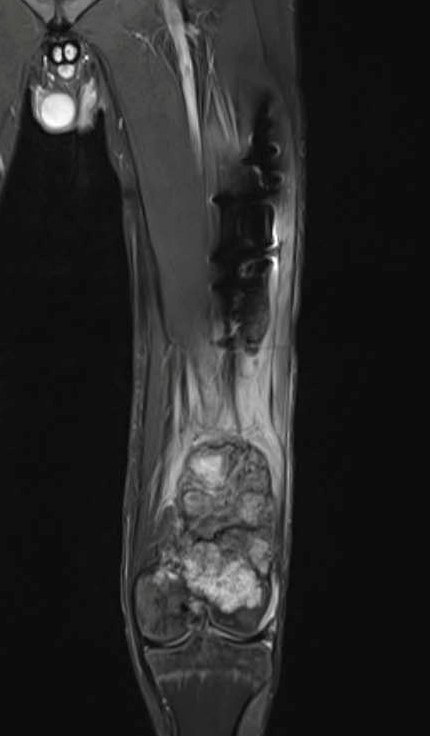
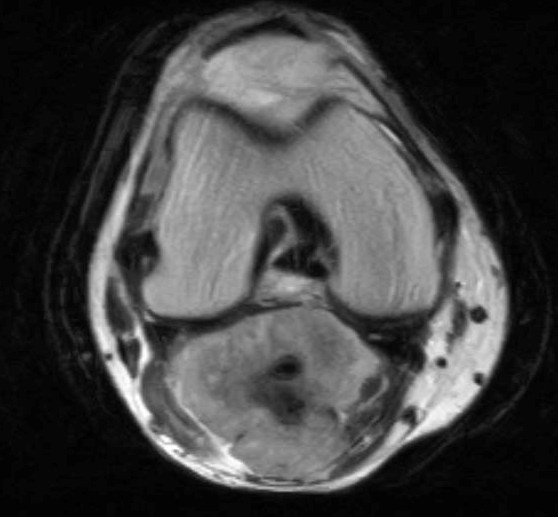
Фото: МРТ остеогенная саркома нижней трети левой бедренной кости
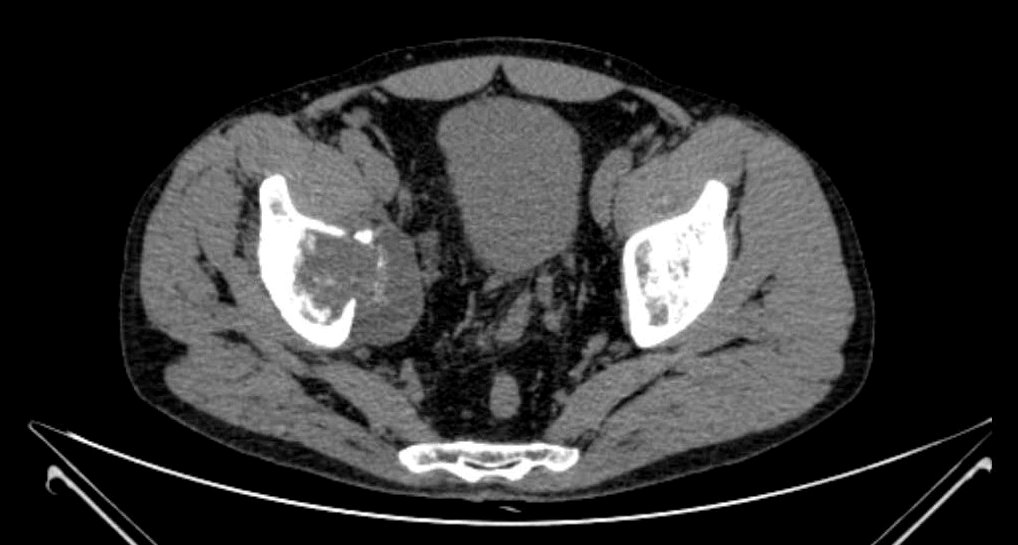
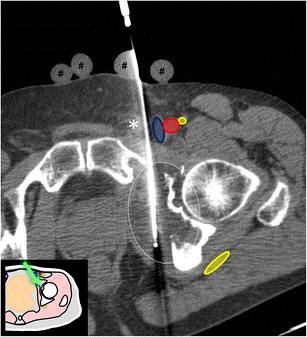
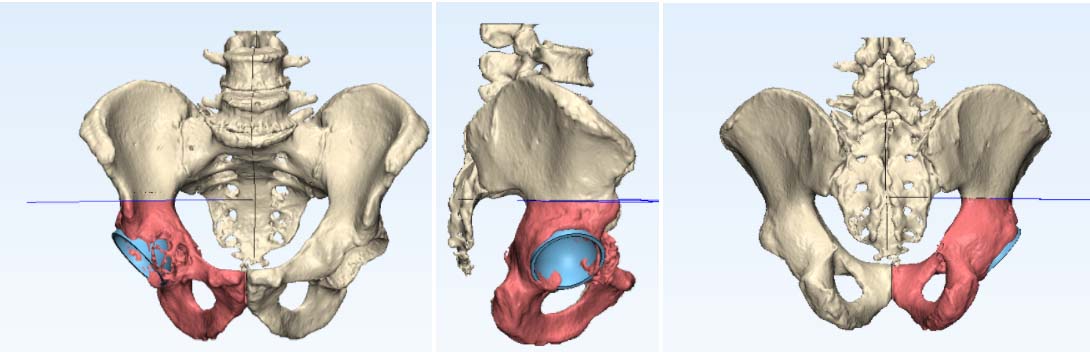
Фото: КТхондросаркома вертлужной впадины правой подвздошной кости
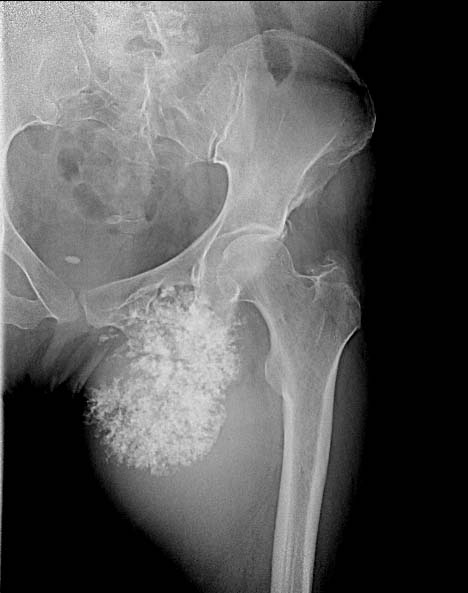
Фото: Рентгенограмма костей таза. Остеогенная саркома седалищной кости
Выполнение лишь одного метода визуализации не позволяет достаточно оценить данную патологию, например, рентгенография и компьютерная томография позволяют детально оценить изменение костной ткани, однако из-за специфики оптических свойств не дают полного представления о мягкотканных структурах и распространении по костномозговому каналу, что требует выполнения магнитно-резонансной томографии. Оценить распространение заболевания в целом позволяет применение различных методов радионуклидной диагностики – остеосцинтиграфии, ОФЭКТ и ПЭТ компьютерной томографии.
После анализа полученных данных принимается решение о целесообразности проведения биопсии новообразования.
Фото: МРТ коленного сустава. Показано взаимоотношение новообразования с сосудами
Биопси́я (от др.-греч. βίος — жизнь + ὄψις — внешний вид) — метод исследования, при котором проводится прижизненный забор клеток или тканей (биоптата) опухоли из организма с диагностической целью. Без морфологического диагноза (микроскопической оценки ткани опухоли) невозможна постановка клинического диагноза, следовательно, и назначение лечения.
Фото: аппарат для трепан-биопсии
Фото: игла для костной биопсии
Фото: Трепан-биопсия новообразования под УЗ-навигацией
С целью постановки диагноза опухоли кости рекомендовано применение трепан-биопсии (с помощью специального устройства и биопсийной иглы через прокол кожи и окружающих опухоль тканей производят забор столбиков ткани опухоли) и инцизионной биопсии (через разрез кожи и окружающих тканей удаляется фрагмент опухоли). При выполнении трепан-биопсии применяют различные способы навигации: ультразвук, рентгенография, компьютерная томография.
Фото: Трепан-биопсия новообразования под КТ-навигацией
При выполнении биопсии, как и при любой инвазивной процедуре, существуют определенные риски для здоровья, их стоит обсудить с лечащим врачом.
Полученный биопсийный материал (ткань опухоли) отправляют на гистологическое исследование.
Фото: Материал биопсии
Морфологическая картина различных опухолей костей и мягких тканей может быть сходной. Лишь сопоставление клинических, морфологических (в том числе и иммуногистохимических), а также данных лучевых методов визуализации позволяет в полной мере оценить опухолевый процесс для постановки корректного клинического диагноза.
Основной метод лечения опухолей костей – хирургический, но далеко не всегда единственный и применяющийся на первом этапе. При определенных подтипах опухоли необходимой первой линией лечения является химиотерапия, лучевая терапия или их комбинация. Краеугольным камнем в выборе тактики лечения является морфологический подтип опухоли, таким образом, правильный диагноз = корректное лечение.
Сейчас принятая тактика терапии больных с локализованной остеогенной саркомой подразумевает комбинированное лечение, которое включает:
Одна лишь операция нецелесообразна, потому что в 80-90 % случаев в течение 1,5 лет после нее обнаруживаются локальные рецидивы и метастазы в легких. Являясь частью комплексного лечения, химиотерапия значительно повышает показатели 5-летней выживаемости у пациентов с локализованной патологией – от 20 % до 60 %.
Основные преимущества предоперационной химиотерапии – это:
Перед операцией обычно проводится от 2 до 4 циклов химиотерапии. Если получен выраженный ответ опухоли на терапию – некроз новообразования 90 % и больше, – то есть большая вероятность повышения общей и безрецидивной выживаемости.
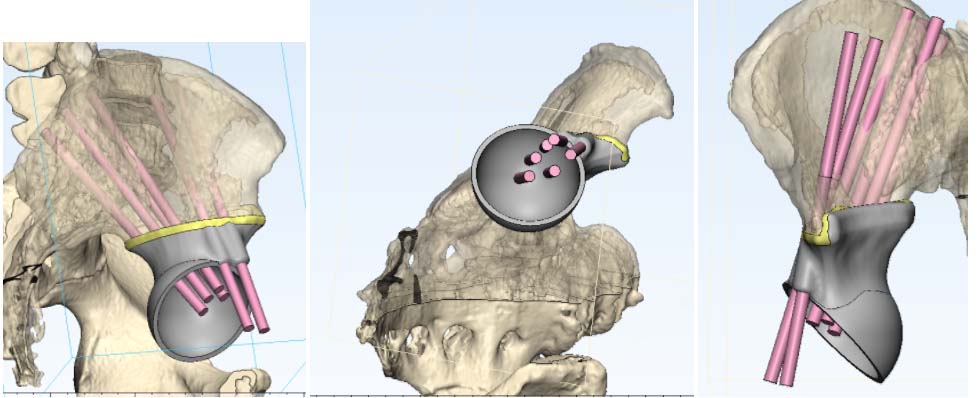
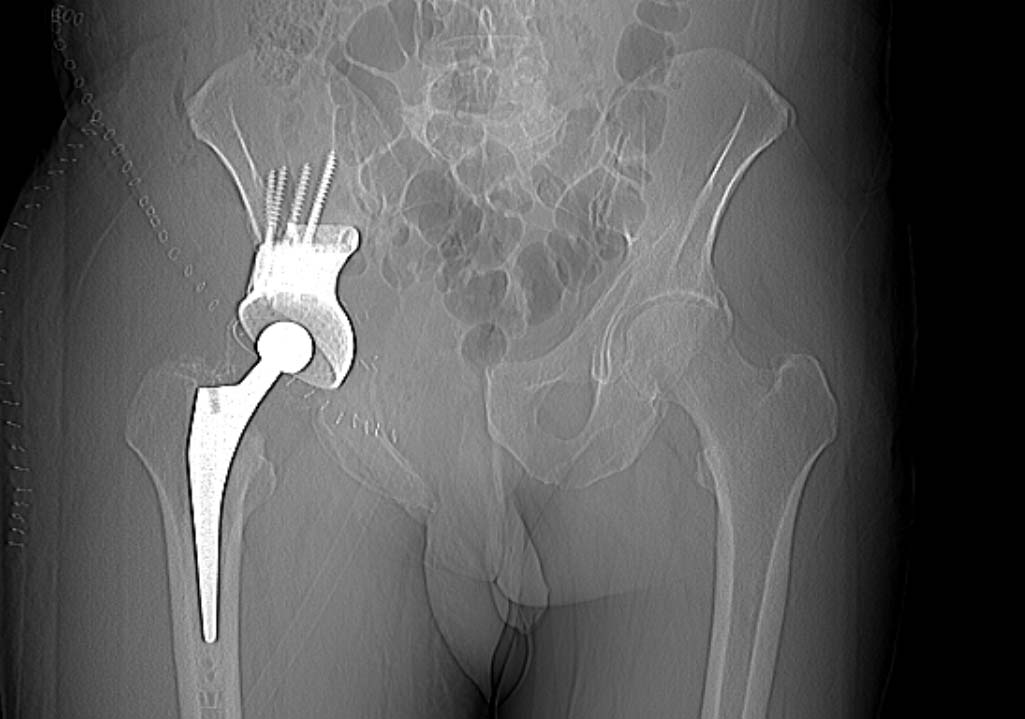
Следующий этап – операция. В первую очередь нужно рассматривать возможность проведения органосохраняющих вмешательств. Применение модульных систем эндопротезирования является самым актуальным и современным методом терапии костных сарком. Однако такой вид лечения должен проводиться только в специализированных крупных стационарах онкологического профиля, где есть команда онкоортопедов, собран опыт эндопротезирования при ЗНО костей, хорошо отработаны методики ревизионного эндопротезирования и есть специальное инновационное оборудование, а также высокотехнологичные хирургические инструменты.
В последние годы все более популярны 3D-принтинговые технологии. Это означает, что на основе данных, полученных от лучевой диагностики, выполняется 3D-моделирование операции и изготовление протеза индивидуально для каждого пациента.
Фото: 3D-моделирование операции
Фото: Эндопротезирование при хондросаркоме тела подвздошной кости
Химиотерапия после операции определяется тем, насколько изменилось заболевание под воздействием лекарств на предоперационном этапе. Если был некроз новообразования 90 %, то после хирургического вмешательства показаны 4 курса химиотерапии теми же цитостатиками. Если степень некроза меньше, то длительность лечения будет примерно 1 год с применением альтернирующих схем, которые включают 5-6 цитостатиков.
Саркомы семейства Юинга – это редкие новообразования, преимущественно молодого возраста. Они имеют повышенную чувствительность к облучению и химиотерапии, требуют комплексного подхода к терапии, которая должна проводиться в специализированных медицинских центрах. В стандартный алгоритм диагностики для первичных новообразований рекомендуется включать сцинтиграфию костей скелета, а также трепан-биопсию костного мозга, потому что наблюдается высокая частота появления метастазов в костях и костном мозге.
После тщательного обследования и биопсии проводится 4-6 циклов индукционной химиотерапии на протяжении 12-24 недель. После этого применяется локальная методика лечения – облучение или радикальная операция, – а далее назначается 6-10 циклов химиотерапии с интервалом в 3 недели. Продолжительность лечения – 1 год.
Радикальное хирургическое вмешательство, если его можно провести, – это лучшая возможность локального контроля.
Лучевая терапия назначается при невозможности проведения радикальной операции, а также обсуждается, если при гистологическом исследовании удаленного материала выявляется недостаточный ответ на лечение, то есть обнаруживается свыше 10 % жизнеспособных клеток опухоли.
Нерадикальное хирургическое вмешательство с последующим облучением эффективно настолько же, насколько просто лучевая терапия. Она проводится в дозах 40-45 Гр при наличии микроскопических остаточных новообразований и 50-60 Гр, если присутствуют макроскопические изменения.
Важный этап лечения больных с первичными опухолями костей – реабилитация. Она позволяет повысить качество жизни как после органосохраняющих, так и после калечащих хирургических вмешательств, ускоряет социализацию пациента.
Тем, кто закончил этап комбинированной терапии, рекомендуется наблюдаться в динамике каждые 3 месяца в первые 2 года, а потом раз в 6 месяцев до 5 лет. Обязательные процедуры – это УЗИ зоны послеоперационного рубца и КТ грудной клетки. Цель данного наблюдения – раннее обнаружение рецидива и ранее начало химиотерапии и хирургического лечения тех метастазов, которые можно резецировать, и рецидивных опухолей, а также предупреждение ортопедических осложнений и выявление нестабильности эндопротеза тоже на ранних сроках.
Дополнительно больным с остеосаркомой рекомендована рентгенография области костного поражения.
Пациентам с саркомой Юинга рекомендуется дополнительно делать УЗИ брюшной полости и периферических лимфоузлов.
Саркома ноги
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Саркома ноги – распространенное злокачественное поражение неэпителиального характера. Около 70% сарком, которые возникают на конечностях, поражают ноги.
Новообразование характеризуется медленным ростом и бессимптомным развитием в течение длительного периода времени. Диагностируют саркому ноги с помощью биопсии и пальпации, в некоторых случаях, заболевание удается обнаружить визуально на ранних стадиях развития.
Лечение саркомы ноги хирургическое. Выживаемость зависит от размеров опухоли, возраста больного, стадии заболевания и наличия метастазов. Чаще всего, метастазы проникают в брюшную полость. Как правило, в процессе лечения конечности удается сохранить, а прогноз выздоровления благоприятный.

Саркома тазобедренной кости
Саркома тазобедренной кости – это часто встречаемое заболевание, которое больше поражает мужчин, а не женщин. Новообразование встречается у пациентов всех возрастов и обладает высокой злокачественностью. Саркома быстро прогрессирует и рано дает метастазы в другие органы. На начальной стадии заболевания, диагностировать саркому очень сложно. Основные симптомы новообразования проявляются в виде кратковременного повышения температуры. Но боль быстро нарастает, доставляя дискомфорт во время движения.
Опухоль быстро разрастается, а если она находится близко к поверхности кожи, то можно заметить небольшое выпячивание под кожей. Это происходит из-за того, что кожные покровы истончаются, и на них проявляется сосудистый рисунок. Поскольку опухоль увеличивается в размерах, то она постепенно смещает и сдавливает окружающие органы, нарушая их функции, и пережимает сосуды. В зависимости от того какие нервные стволы при тазобедренной саркоме затронуты, боль может возникать не только в месте локализации опухоли, но и отдавать в половые органы, бедро и соседние органы и части тела.
При саркоме тазобедренной кости, в суставе развиваются болевые контрактуры, и нарушается его подвижность. Дальнейшее развитие саркомы вызывает сильные боли при пальпации. Сильные болезненные ощущения пациент испытывает в ночное время, при этом анальгетики не помогают справиться с болью. Подобного рода саркомы обширно метастазируют с током крови, проникая в легкие, головной мозг и другие органы. Лечение тазобедренной саркомы предполагает оперативное вмешательство и методы химиотерапии.
Саркома бедра
Саркома бедра – это злокачественное новообразование, которое может быть первичным и вторичным. То есть саркома может возникнуть из-за метастазов из тканей других поражений или выступать самостоятельным заболеванием. Чаще всего, саркому бедра, вызывают метастазы из мочеполовой системы, органов полости малого таза или крестцово-копчикового отдела позвоночника. Очень часто опухоль в бедре является саркомой Юинга (поражения мягких тканей) или остеогенной саркомой (поражение кости).
Диагностируется данное заболевание очень часто. В патологический процесс вовлекается коленный и тазобедренный суставы, быстро распространяясь на окружающие мягкие ткани. Растущая саркома пережимает кровеносные сосуды ноги, вызывается повреждения артериального русла. Из-за этого, пациент может жаловаться на бледность и ощущения холода в конечностях. Позже, данная симптоматика меняется на трофические нарушения и изъязвления. При сдавливании и пальпации, возникает застой венозной крови и массивные отеки нижних конечностей.
Основная симптоматика заболевания проявляется как: кратковременное повышение температуры тела, потеря аппетита и массы тела, быстрая утомляемость, слабость и вялость. Лечение саркомы бедра предполагает методы химиотерапии и лучевого облучения, в редких случаях, прибегают к оперативному вмешательству.
Саркома голени
Саркома голени – злокачественное новообразование, поражающее мягкие ткани или имеющее неэпителиальную природу. Рассмотрим детальнее, каждый из вариантов саркомы голени.
Остеогенная саркома голени
Злокачественное новообразование представляет собой неэпителиальную костную опухоль. Большое значение при диагностике имеет место расположения саркомы. Если новообразование расположено на задней части голени, то оно может долгий период скрываться под массивной икроножной мышцей. Если саркома возникает на передней поверхности голени, то ее рост и прогрессирование легко диагностируются, так как кожа над опухолью меняет свой цвет и натягивается.
Саркома голени часто поражает большеберцовую и малоберцовую кости. Новообразование может прорастать и разрушать соединительные перепонки между костями, вызывая частые переломы. Остеогенная саркома голени не имеет болевого синдрома на начальных стадиях развития. Болезненные ощущения появляются только тогда, когда опухоль разрастается и сдавливает рядом расположенные сосуды и нервы. Это вызывает болевые ощущения в пальцах ног, отечность, боли в стопе, трофические нарушения кожи, ниже локализации саркомы.
Саркома мягких тканей голени
Саркома мягких тканей голени может быть поверхностной и глубокой. Поверхностная саркома поддается диагностике еще на первых стадиях развития, а вот при глубокой локализации опухоли, пациент может долгое время жаловаться на тянущие и распирающие боли в голени.
Саркома имеет свою симптоматику, которая усиливается по мере прогрессирования заболевания. Основные симптомы саркомы голени: анемичность, беспричинная слабость, тошнота, резкое похудение, повышение температуры тела. По мере прогрессирования, опухоль начинает сдавливать и смещать нервы и сосуды, которые расположены в стопе. Из-за этого возникает отечность стопы, трофические изъязвления, нарушения чувствительности, нарушения движения пальцев ног.
Саркома стопы
Саркома стопы представляет собой злокачественное новообразование, которое может поражать мягкие ткани или иметь остеогенный характер. Рассмотрим обе разновидности саркомы стопы.
Остеогенная саркома стопы
Злокачественная опухоль костного происхождения, локализуется в стопе и быстро проявляется визуально. Ранняя диагностика саркомы объясняется тем, что большая опухоль в стопе не может остаться незалеченной и расти ей негде. Клинические проявления заболевания – это болевой синдром, нарушения и изменения костной анатомии и окружающих тканей.
В некоторых случаях, саркома может поражать не только кости, но и хрящевые поверхности голеностопного сустава. Из-за этого, пациент испытывает ограничения в движении и боль. Из-за анатомической близости связок, нервов и сосудов к костям стопы, остеогенная саркома быстро прорастает и вызывает поражение мягких тканей.
Саркома мягких тканей стопы
Заболевание быстро диагностируют, так опухоль видна визуально. Над местом локализации опухоли, возникают частые кровоизлияния, что приводит к изменению цвета кожи и появлению трофических язв. Болевая симптоматика возникает рано, вызывая нарушения опорных функций стопы и полностью лишая возможности двигаться.