Что такое симптом пинкуса
Вторичный сифилис кожи и слизистых оболочек
Общая информация
Краткое описание
Название протокола: Вторичный сифилис кожи и слизистых оболочек
Код протокола:
A51.3 Вторичный сифилис кожи и слизистых оболочек
RW – реакция Вассермана
Дата разработки протокола: 2014 год.
Категория пациентов: взрослые, дети.
Пользователи протокола: дерматовенерологи, гинекологи, урологи, врачи общей практики, терапевты, педиатры.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
— УЗИ органов малого таза.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
— имеются ли в семье несовершеннолетние дети.
элементы более крупнее, менее обильные, часто несимметричные, склонные к группировке (образование фигур, гирлянд, дуг), более бледного цвета. Они нередко расположены на туловище, волосистой части головы, лице, верхних и нижних конечностях, ладонях и подошвах, в промежности, паховых складках. На слизистых оболочках половых органов, рта, т.е. в местах, подвергающихся раздражению. Чаще характерна папулезная сыпь. Отмечаются увеличенные лимфатические узлы, плотноэластической консистенции, подвижные, безболезненные (подмышечные, подчелюстные, шейные, кубитальные). Возможны остаточные явления первичного сифилиса, поражения внутренних органов и систем.
— Постановка РПГА с антигеном бледной трепонемы в сыворотке крови: положительные результаты.
Дифференциальный диагноз
Таблица 1. Дифференциальная диагностика пятнистых высыпаниях вторичного сифилиса:
Таблица 2. Дифференциальная диагностика папулезных высыпаний при вторичном сифилисе:
Таблица 3. Дифференциальная диагностика пустулезных высыпаний вторичного сифилиса (включая угревидный (акнеподобный), оспенновидный, иметигинозный, эктиматозный, рупиоидный):
Таблица 4. Дифференциальная диагностика сифилитической лейкодермы и сифилитической алопеции при вторичном сифилисе:
Таблица 5. Дифференциальная диагностика поражении слизистых оболочек рта и гортани при вторичном сифилисе:
Сифилис и последствия
Нелеченному сифилису свойственно длительное, многолетнее течение, с периодическими скрытыми периодами, чередующимися с характерной манифестацией. Сифилис многолик в своих клинических проявлениях, поэтому не зря его называют «обезьяной всех болезней». Закономерность в изменении клинических и морфологических проявлений заболевания дала возможность французскому врачу-венерологу Рикору (начало XIX века) выделить несколько основных периодов заболевания: инкубационный, первичный, вторичный и третичный.
Возбудитель заболевания бледная трепонема (Treponema pallidum) была открыта в 1905 году немецкими учеными Шаудинном и Гофманом. Микроорганизм получил название «бледный» из-за слабой способности окрашиваться красителями. В заразных стадиях заболевания возбудитель имеет вид спирали из 8-12 равномерных упругих завитков, толщиной 1 мкм, длиной от 6 до 20 микрон. Микроорганизм является активно подвижным. При неблагоприятных внешних воздействиях бледная трепонема переходит в инцистированные L-формы, устойчивые к воздействию лекарственных препаратов и антител. Возбудитель устойчив к низким температурам (при t-78°С его вирулентность сохраняется в течение года), длительно сохраняет свою жизнеспособность в цельной крови или сыворотке. Вне человеческого организма при температуре 40-42°С погибает в течение 3-6 часов. Быстро инактиви-руется при высушивании, высокочувствителен к воздействию химических средств.
Инкубационный период сифилиса
Инкубационный период заболевания составляет в среднем 3-4 недели. При реинфицировании (повторном заражении), множественных или биполярных шанкрах может наблюдаться укорочение инкубационного периода до 10-15 дней. В результате применения небольших доз антибиотиков или сульфаниламидных препаратов по поводу других заболеваний (гонорея, ангина и пр.) наблюдается увеличение инкубационного периода.
Первичный период сифилиса
Первичный период сифилиса начинается по истечении инкубационного периода, когда на месте внедрения бледной трепонемы развиваются первичные проявления в виде твердого шанкра (от франц. chancre язва) или эрозии.
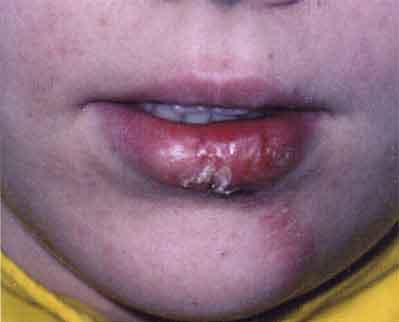
1. Шанкр на нижней губе
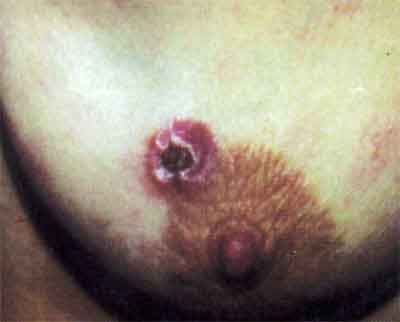
2. Сифилома на молочной железе
Твердый шанкр может возникнуть не только на слизистых гениталий, но и на любом участке кожи: на туловище, на молочных железах, на губах, на веках; шанкр-панариций на пальцах рук.
Основоположник современной сифилидологии Фурнье выделил 9 наиболее характерных признаков заболевания: появление безболезненных эрозий или язв с гладким ровным дном цвета сырого мяса, хрящевидным, тугоэластическим уплотнением в основании. При эрозивных высыпаниях этот инфильтрат почти не выражен, а при язвенных дефектах большого размера инфильтрат можно увидеть без пальпации.
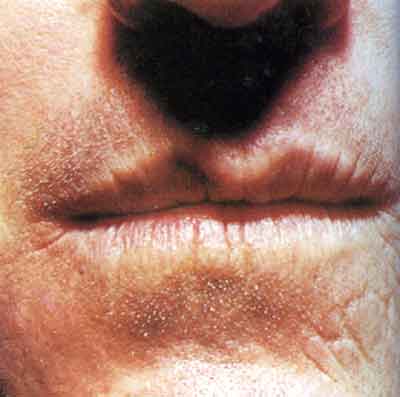
В практике могут встречаться шанкры губ, локализующиеся обычно на красной кайме нижней губы. Как правило, они одиночны и покрыты плотной серозной коркой.
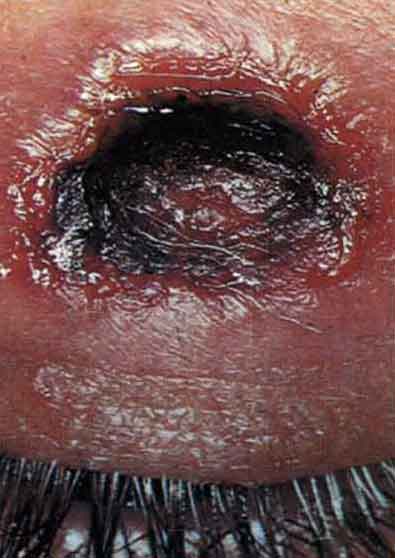
3. Шанкр на верхнем веке
Вторичный период сифилиса
Вторичный период сифилиса обычно наступает через 9-10 недель после заражения или через 6-7 недель после возникновения первичной сифиломы. Этот период характеризуется множественными высыпаниями на коже и слизистых оболочках, чаще всего в виде розеол (воспалительных сосудистых пятен), папул (узелков) и, реже, пустулезных (гнойничковых) элементов. Вторичный период характеризуется сменой активных промежутков со множеством высыпаний (вторичных сифилидов) и периодов, когда никаких клинических проявлений заболевания нет. Все элементы вторичного периода содержат большое количество бледных трепонем и очень заразны.
Розеола
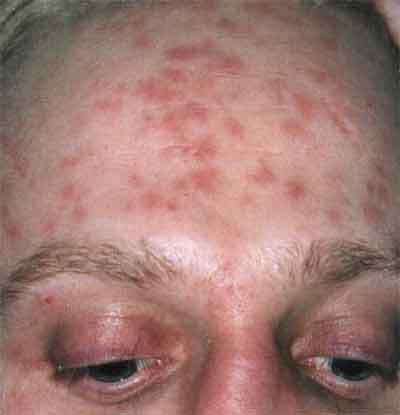
Не менее часто, чем сифилитическая розеола, во вторичном периоде наблюдаются папулезные высыпания. Папула (узелок) бесполостное, ограниченное, компактное образование плотно-эластичной консистенции, полушаровидной формы, выступающее над уровнем кожи. В зависимости от размеров выделяют милиарные (просовидные), лентикулярные (чечевицеобразные), нумуллярные (монетовидные) и сливающиеся бляшковидные папулезные сифилиды. Как правило, высыпания не сопровождаются субъективными ощущениями. Папулезные сифилиды возникают на коже не одновременно, а толчкообразно, достигая полного развития через 10-14 дней, после чего стойко держатся на протяжении 6-8 недель. После разрешения элементов на их месте часто остается гиперпигментация. При вторичном сифилисе высыпания могут возникать не только на туловище и конечностях, но и на границеволосистой части головы и на лбу, формируя так называемую «корону Венеры».
Редким проявлением папулезного сифилида является герпетиформный сифилид, описанный впервые еще в 1899 году Фурнье. Клинически он проявляется мелкими сгруппированными папулами, на вершине которых образуются пузырьки, быстро вскрывающиеся и ссыхающиеся в корочки.
4. Герпетиформный сифилид
5. Себорейный сифилид
6. Себорейный сифилид
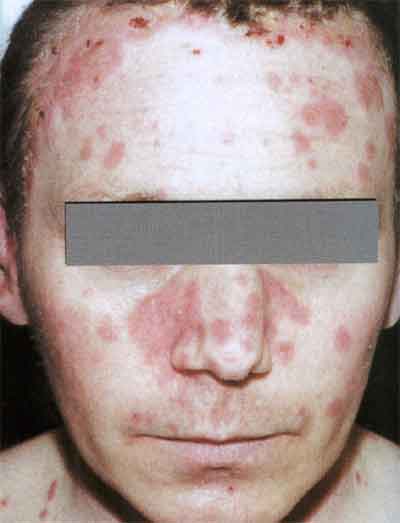
Во вторичном периоде сифилиса на коже лица, в Т-зоне (около носа, на лбу) могут формироваться себорейные сифилитические папулы, покрытые множеством рыхлых жирных чешуек, серо-желтого цвета.
Особым характерным признаком вторичного сифилиса является появление изолированных, четко ограниченных папул на ладонях и подошвах, часто без поражения кожи туловища и слизистых.
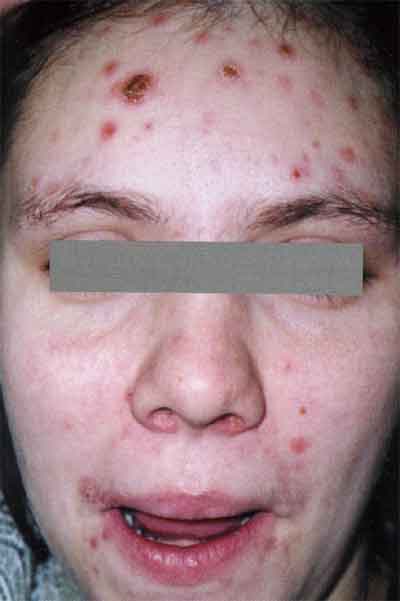
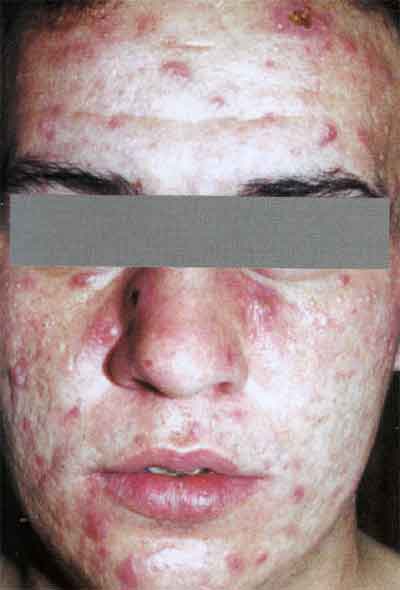
Пустулезный (гнойничковый) сифилид относится к сравнительно редким состояниям и появляется чаще всего на фоне иммуносупрессии у больного. Различают его следующие клинические разновидности: угревидный сифилид, сифилитическое импетиго, сифилитические эк-тимы и рупии, оспенновидный сифилид.
Угревидный (акнеиформный) сифилид представляет собой высыпание множества фолликулярных папул, на вершине которых имеются пустулы диаметром 2,0-3,0 мм конусообразной формы, отделяемое которых быстро ссыхается в желтовато-буроватые корочки, с воспалительным синюшным инфильтратом в основании. При отпадении корочек формируются едва заметные рубчики.
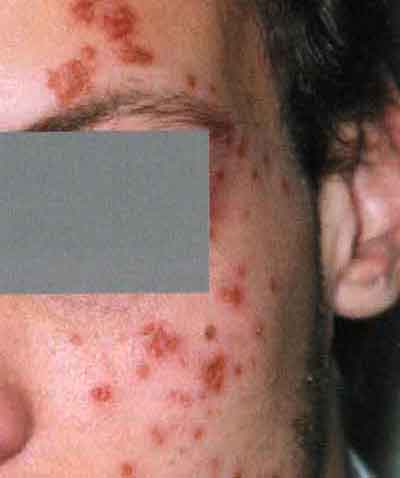
7. Папуло-пустулезный сифилид
8. Угревидный сифилид
Акнеиформный сифилид обычно сочетается с другими проявлениями вторичного периода сифилиса.
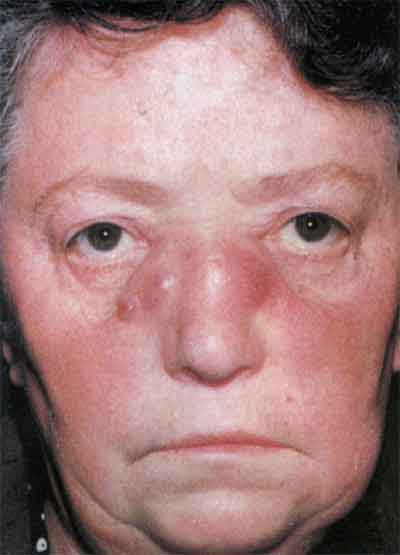
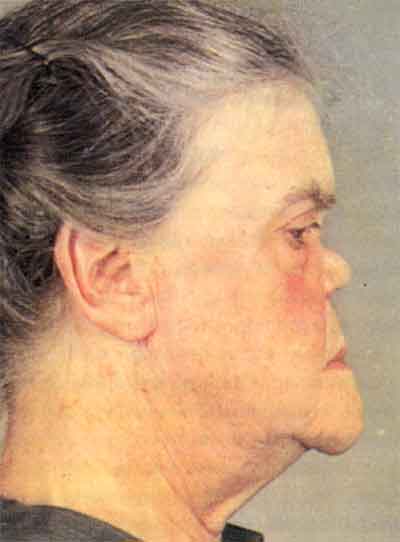
Характерным признаком вторичного сифилиса является сифилитическая лейкодерма, или пигментный сифилид, возникающий на 4-6 месяце болезни. Лейкодерма преимущественно локализуется на коже заднебоковой поверхности шеи, формируя «ожерелье Венеры», или симптом «грязной шеи». В зависимости от распространенности гиперпигментированной зоны различают 3 вида лейкодермы: пятнистая, кружевная (сетчатая) и мраморная. Обычно патологический процесс существует длительно (от 12 месяцев до 4 лет) даже на фоне полноценного лечения. Многие дерматологи считают лейкодерму следствием нейродистрофических изменений, что подтверждается патологическими изменениями в ликворе.
В последние годы участились случаи сифилитической алопеции. Волосы при сифилитической плешивости выпадают в результате нарушения их трофики, обусловленной васкулитом мелких сосудов кожи и периваскулярной инфильтрацией. Чаще встречается у мужчин. Субъективными ощущениями не сопровождается. Различают три вида сифилитической алопеции: диффузная, мелкоочаговая и смешанная.
9. Сифилитическая алопеция
Диффузная алопеция проявляется острым общим поредением волос на фоне внешне неизмененной кожи волосистой части головы.
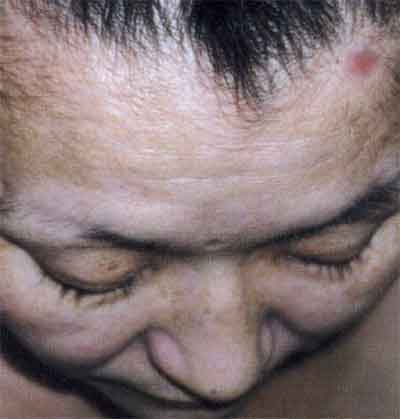
При мелкоочаговой плешивости в области висков и затылка, а также на других участках головы появляется множество мелких, величиной с однокопеечную монетку очагов облысения. Так как они не сливаются между собой, то волосистая часть головы напоминает мех, изъеденный молью. Мелкоочаговое выпадение волос в области бровей называют «омнибусным», или «симптомом Фурнье», или «трамвайным симптомом».
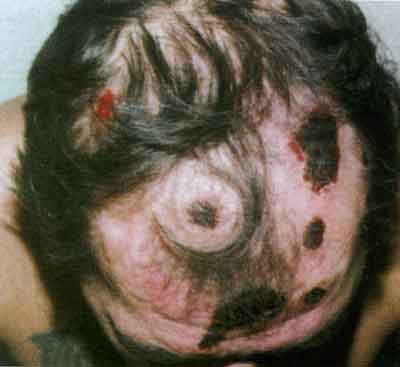
Отмечается поражение ресниц (симптом Пинкуса), характеризующееся частичным выпадением и ступенчатым отрастанием ресниц. Поэтому они имеют разную длину.
10. Симптом Пинкуса
Редко может отмечаться тотальная алопеция (с полным выпадением волос) на волосистой части головы, ресниц, бровей, подмышечных впадин, лобка. Выпадение волос иногда становится единственным клиническим признаком вторичного сифилиса, о чем необходимо помнить всем врачам и, в первую очередь, трихологам.
Третичный сифилис
Всем хорошо известен один из наиболее ярких клинических признаков, сопровождающих третичный сифилис. Это гуммозные перфорации и деформации носовой перегородки, западение спинки носа (седловидный нос).
Эта патология проявляется у 19,6% больных с выявленным третичным сифилисом. Третичный сифилис имеет меньшее эпидемиологическое значение вследствие малой контагиозности больных. Основными морфологическими элементами являются бугорки и/или узлы (гуммы), локализующиеся асимметрично на различных участках кожи. В третичном периоде сифилиды безболезненны и незаметно распространяются на окружающие костные ткани. Это может привести к возникновению сообщения между полостью рта и полостью носа, вследствие чего пища попадает в полость носа, становится гнусавым голос.
На фоне рационального лечения происходит полное разрешение патологического процесса. Коррекция возникших на лице пациентов дефектов проводится пластическими хирургами.
11. Формирующаяся гумма носовой перегородки
12. Третичный сифилис
13. Рубцы Фурнье при врожденном сифилисе
Учитывая все вышесказанное, можно сделать следующие выводы: сифилис заболевание не редкое в медицинской практике, с ним может встретиться врач любой специальности. Поскольку в настоящее время выполняется множество процедур с нарушением целостности кожного покрова (мезотерапия, инъекции различных гелей, препаратов ботулинического токсина, инъекционная озонотерапия и другие процедуры), врач должен быть очень внимательным. «Ожерелье» и «корона Венеры», опаловые бляшки и другие романтические термины обозначают симптомы грозного заболевания.
Необходимо помнить, что существуют латентные, скрытые формы сифилиса, также являющиеся острозаразными. Поэтому с целью даже собственной безопасности необходимо выполнять все инъекционные манипуляции в латексных перчатках. Использованный одноразовый инструмент уничтожается в соответствии с санитарными правилами, многоразовый инструмент стерилизуется. При наличии сомнительных высыпаний на коже пациента необходимо направить его на лабораторные исследования крови (RW, РПГА, РИФ, ИФА, РИБТ и другие) для уточнения диагноза.
В настоящее время разработаны современные схемы лечения сифилиса. Наиболее эффективным методом является эндолимфатическая терапия.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ПЕРВИЧНОГО И ВТОРИЧНОГО СИФИЛИСА
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В статье приводится подробное описание клинических проявлений первичного и вторичного сифилиса: твердого шанкра, склераденита, вторичных сифилидов. Кратко характеризуются висцеральная патология, изменения костно-суставного аппарата и нервной системы. Особое внимание обращено на редкие формы твердого шанкра, которые стали чаще появляться в последние годы, а также на особенности течения первичного и вторичного сифилиса на современном этапе и на фоне ВИЧ-инфекции.
The paper provides a detailed account of the clinical manifestations of primary and secondary syphilis, such as hard chancre, scleradenitis, secondary syphilids. It briefly characterizes visceral abnormalities, osteoarticular and nervous changes. Particular emphasis is laid on rare forms of hard chancre, which have recently occurred, and on the clinical features of primary and secondary syphilis of today and in the presence of HIV infection.
А.В. Самцов — проф., доктор мед. наук, зав. кафедрой кожных и венерических болезней Военно-медицинской академии, Санкт-Петербург.
A.V. Samtsov — prof., MD, Head of Dermatology and Venerology Departament, MMA, S.-Peterburg.
Первичный период сифилиса характеризуется развитием твердого шанкра, регионарного склераденита и полиаденита. Продолжительность первичного периода составляет примерно 7 нед. Для его первой половины (так называемый первичный серонегативный сифилис) свойственны отрицательные результаты реакции Вассермана. Через 3 – 4 нед реакция становится положительной, и сифилис переходит в серопозитивный. В это же время развивается полиаденит, однако в последние годы у некоторых больных он выражен незначительно. Первичный период сифилиса начинается с образования на месте инокуляции бледных трепонем твердого шанкра.
В 90 – 95% случаев отмечается генитальная локализация, однако в настоящее время увеличивается частота экстрагенитальных шанкров.
Основоположник сифилидологии А. Фурнье выделил 9 признаков твердого шанкра, наиболее характерны из которых следующие: проявление в виде безболезненных эрозий или язв с гладким ровным дном цвета сырого мяса или испорченного сала, отсутствие воспалительных явлений, наличие уплотнения в основании при пальпации. Твердый шанкр обычно имеет диаметр 10 – 20 мм, но встречаются так называемые карликовые шанкры (2 – 5 мм) и гигантские (40 – 50 мм). Карликовые шанкры наблюдаются несколько чаще у женщин. Гигантские шанкры локализуются, как правило, на лобке, животе, мошонке, внутренней поверхности бедер, подбородке, предплечьях. На современном этапе твердые шанкры нередко протекают по типу эрозивного баланопостита или баланита, иногда в виде мелких царапин со слабо выраженной инфильтрацией, относительно часто встречаются карликовые шанкры и гигантские шанкры с гангренизацией, фагеденизмом (см. далее), нередко инфильтрат в основании отсутствует, чаще стали встречаться множественные шанкры. Кроме того, даже в классических случаях шанкры имеют особенности в зависимости от локализации: на уздечке полового члена они приобретают удлиненную форму и легко кровоточат при эрекции, по бокам уздечки они плохо заметны и практически не имеют уплотнения; шанкр отверстия мочеиспускательного канала всегда твердый и легко кровоточит; при локализации шанкра в уретре отмечается легкая болезненность, особенно при пальпации, которую следует проводить спереди назад, так как с боков не ощутить индурацию. У женщин шанкры в области отверстия мочеиспускательного канала всегда плотные, в то время как у шанкров вульвовагинальной складки уплотнение не выражено. Шанкры влагалища встречаются исключительно редко.
При экстрагенитальной локализации в 75% случаев встречаются шанкры в области головы: в полости рта, на лице, очень редко – на волосистой части головы. Второе место среди внеполовых шанкров занимают шанкры верхних конечностей (7%), третье – шанкры в области ануса (6,8%), четвертое – в области молочных желез (5%). Шанкры губ, локализующиеся, как правило, на красной кайме, в 95% случаев бывают одиночными и покрыты коркой; чаще поражается нижняя губа. Шанкр языка представлен эрозией или язвой, однако встречаются редкие формы – щелевидные или звездчатые (вдоль трещины языка).
Шанкр миндалин впервые описал Diday (1861) и затем обстоятельно изучил Legendre (1884). Шанкры миндалин представлены эрозиями или язвами, в редких случаях встречается шанкр амигдалит, характеризующийся уплотнением и увеличением небной миндалины без образования эрозии и язвы, но сопровождающийся болезненностью и затруднением при глотании. Шанкры десен, твердого и мягкого неба, глотки встречаются крайне редко. Первое описание шанкров глаз сделал Рикор в 1850 г., выделив шанкры ресничного края, века и конъюнктивы. Из внеполовых шанкров особого внимания заслуживают шанкры кистей. Они отмечаются чаще у мужчин, преимущественно на правой кисти, в 84% процесс локализуется на пальцах – указательном, среднем и большом. Встречается шанкр-панариций; палец становится синюшно-красным, отечным, булавовидно-вздутым, больные испытывают резкие, “стреляющие” боли, на тыльной поверхности фаланги располагается язва с дном, покрытым некротически-гнойным отделяемым. Шанкры вокруг ануса имеют вид “сборчатого” шанкра или шанкра в виде трещины. Шанкры прямой кишки проявляются болью в прямой кишке незадолго до и некоторое время после дефекации, а также стекловидным характером испражнений.
К особым разновидностям твердого шанкра относятся: 1) ожоговый (комбустиоформный), представляющий собой эрозию, склонную к выраженному периферическому росту при слабом уплотнении в основании; по мере роста эрозии границы ее теряют правильные очертания, дно становится красным, зернистым; 2) баланит Фольманна – редкая разновидность первичной сифиломы, характеризующейся множеством мелких, частично сливающихся, резко ограниченных эрозий без заметного уплотнения в основании на головке полового члена или на наружных половых органах у женщин; 3) герпетиформный твердый шанкр, напоминающий генитальный герпес.
Осложнения твердого шанкра представлены баланитом, баланопоститом, воспалительным фимозом, парафимозом, гангренизацией и фагеденизмом. Воспалительные явления возникают, как правило, при несоблюдении гигиены.
Гангренизация развивается в основном при присоединении фузоспириллезной инфекции. При этом отмечается некроз и на поверхности шанкра образуется черный струп. Часто наблюдаются общие явления. Фагеденизм характеризуется распространением некроза в глубину и за пределы шанкра (по словам Рикора, шанкр пожирает самого себя). Некроз может привести к отторжению головки полового члена, тяжелому кровотечению, прободению и разрушению уретры.
Регионарный склераденит, по выражению Рикора, “верный спутник шанкра, сопровождает его неизменно и следует за ним как тень”. А.Фурнье не выявил регионарный склераденит лишь у 3 из 5000 больных. Склераденит развивается на 5 – 7-й день после появления твердого шанкра и характеризуется безболезненностью, отсутствием воспалительных явлений, деревянистой плотностью. Обычно увеличивается сразу группа лимфатических узлов, но один из них имеет большую величину. Вместе с тем следует отметить, что в последнее время иногда отмечается одновременное появление склераденита с твердым шанкром.
Дифференциальную диагностику твердого шанкра проводят со следующими заболеваниями: баланит и баланопостит, генитальный герпес, шанкриформная пиодермия, гонококковые и трихомонадные язвы, мягкий шанкр, чесоточная эктима, туберкулезная язва, дифтерийные язвы, острая язва вульвы, фиксированная токсидермия, лимфогранулематоз венерический, эритродермия Кейра, плазмоцитарный баланопостит, плоскоклеточный рак кожи. Дифференциальная диагностика основана на особенностях клинической картины, данных анамнеза, обнаружении бледных трепонем и результатах серологических реакций.
Продромальные явления возникают у некоторых больных за 7 – 10 дней до окончания первичного периода и характеризуются слабостью, недомоганием, головной болью, болями в мышцах, суставах, костях, лихорадкой, однако даже при высокой температуре больные чувствуют себя вполне удовлетворительно. Эти явления связаны с массовой диссеминацией бледных трепонем через грудной лимфатический проток в подключичную вену, что приводит к септицемии.
Следует подчеркнуть, что первичный период заканчивается при возникновении вторичных сифилидов, а не по разрешении твердого шанкра.