Ирунин или итраконазол что лучше
Содержание
Дерматология в России
Опыт применения препарата Ирунин (итраконазол) в лечении хронического кандидозного вульвовагинита
Опыт применения препарата ирунин (итраконазол) в лечении хронического кандидозного вульвовагинита
Кулинич С.И., Свердлова Е.С., Кузьмина Е.А., Покиньчереда Т.В.
Иркутская государственная медицинская академия последипломного образования врачей
Резюме
Лечение хронического кандидозного вульвовагинита итраконазолом эффективный и безопасный метод. Тридцать женщин со средним возрастом 28±3, 4 года болели кандидозом от 3 до 5 лет, имели от 2 до 4 эпизодов в течении года. Изучена микроскопия влагалищного мазка с окраской по Грамму, измерены pH влагалищного биотопа с помощью тест-полоски pH-balance Premium Diag-nostics (Германия), вульво-вагино-кольпоскопия на аппарате Sensitec-2006. Для лечения кандидоза применен итраконазол (ирунин) в трех режимах. Результат исследования: полная эрадикация микроорганизмов (лабораторное излечение) получена у 86,6% больных, т.к. у 4 больных имели место микст-инфекции со сдвигом pH в щелочную сторону, что отрицательно сказывается на эффективности антимикотической терапии.
Ключевые слова: вульвовагинальный кандидоз, pH-метрия биотопа влагалища, итроконазол.
Кандидоз – инфекционно-воспалительное заболевание, вызванное грибами рода Candida, поражает почти все органы и системы человека (1, 2, 3) и практически наблюдается хотя бы один раз в жизни у всех женщин.
Грибы рода Candida относятся к условно патогенным микроорганизмам и, следовательно, способны вызывать развитие патологического процесса в острой, хронической формах или существовать как бактерионосительство в нормальном биотопе. Патогенность Candid обусловлена способностью к адгезии к слизистым влагалища, кишечника, полости рта, бронхов, а также кожным покровам с дальнейшей инвазией в глубину тканей (4).
Способность к инвазии различна у представителей различных видов Candida: наиболее высока у C.albicaus, C.dubliniensis, меньшая у C.glabrata. Вирулентность Candida заключается в быстром формировании нитей псевдомицелия, внутривидовой изменчивости в зависимости от генотипа (3) склонностью к хронизации и высокой частотой рецидивирования. Именно кандидозный вульвовагинит в большинстве стран мира занимает одно из ведущих мест в структуре акушерско-гинекологической заболеваемости. В последние 10 лет распространенность кандидоза увеличилась почти вдвое и составляет в настоящее время 30-45% (3).
Лечение кандидозного вульвовагинита остается актуальной задачей в связи с недостаточной эффективностью многих методов терапии, непереносимостью препаратов.
Цель исследования: изучение эффективности и безопасности препарата Ирунин (итраконазол) в лечении хронического кандидозного вульвовагинита.
Материалы и методы исследования: было обследовано 30 женщин в возрасте от 20 до 37 лет (28,5+3,4 г.), имеющих от 2 до 4 эпизодов кандидозного вульвовагинита в течение года. Все больные ранее получали достаточное количество антимикотиков, рецидивы заболевания имели место через 2-4-6 месяцев. Критерии включения: хронический вульвовагинит, рецидивирующие или вялотекущие формы заболевания. Критерии исключения: острые и хронические (в стадии обострения) заболевания органов малого таза; инфекции, передаваемые половым путем (ИППП); период беременности и лактации; иммунодефицитные состояния (ВИЧ, туберкулез, послеоперационный период и др.). Изучен анамнез жизни, заболевания, жалобы больных, проведены оценка клинической картины, микроскопии влагалищного мазка с окраской по Граму, измерение рН влагалищного биотопа с помощью тест-полоски PH-balance Premium Diagnostics (Германия), бимануальный осмотр больных, вульво-,вагино-,кольпоскопия на аппарате Sensitec 2006.
Для лечения кандидоза был выбран препарат ирунин (итраконазол), поскольку в соответствии с критериями NCCLS основные выделенные штаммы C. albicans наиболее чувствительны к итраконазолу (99,4% штаммов). О клинической эффективности лечения судили по динамике следующих показателей: клинических симптомов заболевания, лабораторных данных, состоянии биоценоза влагалища, количества рецидивов заболевания при 6 месячном мониторинге. Статистическая обработка полученных результатов проводилась с помощью методов вариационной статистики и корреляционного анализа (программа Microsoft Excel 7,0) с определением критерия Фишера (F) для оценки непараметрических показателей групп малых выборок и критерия Стьюдента (t) для независимых групп. Анализ проводился с использованием программы Statistica 6,0.
Результаты исследования. При первичном осмотре основными жалобами являлись зуд и жжение во влагалище и в области наружных половых органов – у 28 (93,3%) пациенток; обильные «творожистые» выделения – у 26 (86,6%), умеренные – у 4 (13,3%); диспареуния – у 22 (73,3%); дизурические проявления – у 19 (63,3%). В 100% случаев отмечались клинические проявления в виде гиперемии и отёка вульвы и влагалища. Микроскопия влагалищного мазка, окрашенного по Грамму, показала, что у 26 женщин (86,6%) диагностирован классический вариант кандидозного вульвовагинита, а у 4 (13,3%) – сочетанная форма кандидозного вульвовагинита и бактериального вагиноза. У 26 (86,6%) пациенток рН влагалищного биотопа был в пределах нормы (3.8-4.4), у 4 (13,3%) – сдвинут в щелочную сторону (5.0 – 5.5). При кольпоскопии у всех пациенток (100%) были обнаружены признаки кандидозной инфекции.
Известно, что при вагинальном кандидозе белый налет значительно затрудняет осмотр. После удаления выделений шейка матки сохраняла яркую гиперемию с явлениями лихенизации. На экзоцервиксе определялись множество поверхностных дефектов эпителия, между которыми были видны белые неснимаемые налеты в виде островков. При большем увеличении (в 15 – 20 раз) установлено, что основу белого островка составлял субстрат из грибов, внедрившихся в сквамозный эпителий. Обработка 5% уксусом не изменяла вид язвочек и белых включений, плоский эпителий слегка белел за счет сосудистой реакции. Проба Шиллера давала пятнистую окраску. При рецидивирующем кандидозе были типичны скопления белых подслизистых вкраплений в основном в третьей зоне экзоцервикса с одновременным белым творожистым налетом на поверхности влагалища.
В процессе изучения терапевтической эффективности оценивались безопасность и переносимость препарата Ирунин на основе регистрации нежелательных явлений. Побочные реакции в виде жжения в области вульвы и влагалища были отмечены у 1 (3,3%) пациентки, носили легкий характер и не потребовали отмены препарата и назначения дополнительной терапии.
Выводы: препарат Ирунин (итраконазол) является эффективным и безопасным средством лечения хронического кандидозного вульвовагинита с минимальным процентом побочных реакций. На эффективность лечения и продолжительность ремиссии влияет сочетание кандидоза и бактериального вагиноза, что можно определить с помощью рН-метрии влагалищного биотопа; кислая реакция среды влагалища сохраняется у 90% больных, при превалировании бактериального вагиноза рН сдвигается в щелочную среду, что отрицательно сказывается на эффективности антимикотической терапии. При сочетанной инфекции до начала лечения кандидоза необходимо пролечить выявленные проявления бактериального вагиноза, а вторым этапом – антимикотическая терапия, что приводит к полной и более быстрой эрадикации кандидозной инфекции.
Содержание
Дерматология в России
Результаты клинического изучения ирунина при отрубевидном лишае и онихомикозах
Результаты клинического изучения ирунина при отрубевидном лишае и онихомикозах
Н.К. Никулин, Н.В. Шебашова, Ю.В. Мишина
ГУ Нижегородский научно-исследовательский кожно-венерологический институт МЗ РФ
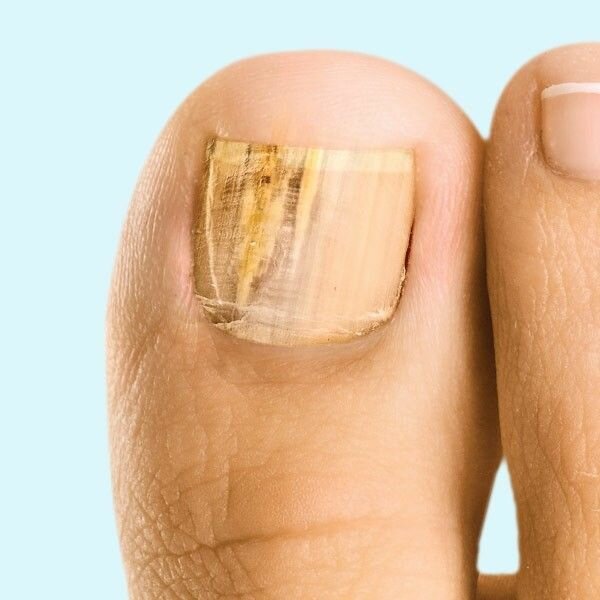
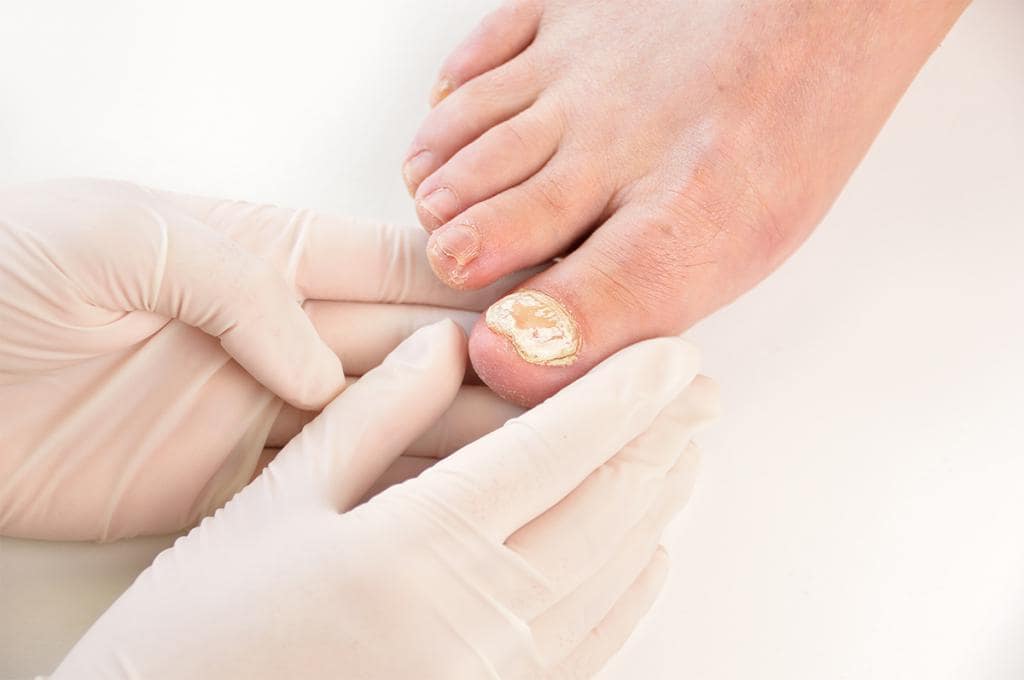
Кератомикозы и онихомикозы относятся к группе наиболее рапространённых инфекционных заболеваний. Несмотря на бурное развитие фармацевтической промышленности и успехи клинической медицины, тенденции к уменьшению заболеваемости кератомикозами и онихомикозами в настоящее время не отмечается. От 5 до 10 % населения и более 30 % лиц старшей возрастной группы страдают грибковыми инфекциями ногтей.
С внедрением в практику системных антимикотиков появилась реальная возможность помочь больным, страдающими онихомикозами 3. Около 40 лет единственным антимикотическим препаратом для лечения этих пациентов был отечественный препарат гризеофульвин. Однако, активность препарата только в отношении грибов-дерматофитов, наличие лишь фунгистатического эффекта, и выраженных побочных реакций и осложнений при длительном использовании ограничивали его применение при онихомикозах. В настоящее время практическая микология располагает современными системными антимикотиками: итраконазол, тербинафин, кетоконазол, флуконазол и др. Современные препараты высокоэффективны, обладают меньшими побочными эффектами, безопасны при ряде сопутствующих заболеваний, обладают широким спектром действия. Однако, возможность применения большинства этих средств ограничена материальным достатком пациентов [4]. В свете изложенного, чрезвычайно актуально внедрение в лечебную практику современных системных антимикотиков, обладающих как высокой терапевтической активностью, так и экономической доступностью для большинства населения.
К одним из таких препаратов относится ирунин (итраконазол, ЗАО «Верофарм», Москва)- современное средство для лечения кератомикозов, дерматофитий, кандидоза и др.
В настоящем сообщении представлены результаты клинического изучения итраконазола (ирунина) системного действия у больных отрубевидным лишаем и онихомикозами.
Под нашим наблюдением находилось 8 пациентов с диагнозом отрубевидного лишая в возрасте 18-45 лет с продолжительностью заболевания от 1 до 3 лет, всего 5 женщин и 3 мужчин. У всех пациентов был распространенный кожный процесс и ранее проводились неоднократные курсы терапии местными антимикотиками (противогрибковые мази, шампуни, спреи) без эффекта. До начала лечения на коже в области верхней части туловища имелись округлые желто-бурые, четко ограниченные пятна до 1 см в диаметре, сливавшиеся в обширные очаги. Поверхность пятен была покрыта отрубевидными чешуйками. При поскабливании выявлялось шелушение – симптом Бенье. Очаги микоза располагались преимущественно на коже шеи, груди, спины и живота. Диагностика основывалась на характерной клинической картине заболевания и результатах микроскопии. У всех больных до начала лечения был обнаружен P.orbiculare (ovale). Подтверждением диагноза также являлась проба Бальцера – при смазывании 5% спиртовым раствором йода очаги окрашивались более интенсивно, чем окружающая здоровая кожа. При люминесцентном освещении лампой Вуда пятна имели желтовато-бурое свечение.
Микроскопический анализ, люминесцентную пробу и клиническую оценку симптомов заболевания проводили до начала лечения и через 4 недели после начала лечения.
Все пациенты до начала лечения ирунином продолжительно и безуспешно использовали наружные кератолитические и противогрибковые местные средства.
Перед началом терапии у всех больных контролировались биохимические анализы крови (АСат, АЛаТ, билирубин), эти показатели контролировались после I, V и (если был третий цикл пульс-терапии) IX недели лечения. Лечение проводилось по методу пульс-терапии. Ирунин назначался по 400 мг (по 200 мг 2 раза в день после плотной еды) в течение одной недели с 3-х недельным интервалом. 3 пациентов с онихомикозами на кистях получили 2 цикла пульс-терапии, 2 – 3 цикла и 1 (с тотально-дистрофической формой онихомикоза) – 4 цикла пульс-терапии. Всем пациентам параллельно проводился онихолизис с 50% иодидом калия, с последующим нанесением на ногтевую пластинку 50% пирогаллола. Назначались ангиопротекторы и поливитамины. Проводилась многократная обработка обуви 10% раствором формалина или 40% раствором уксусной кислоты и другие профилактические мероприятия.
Через 1-1,5 месяца после первой недели лечения ирунином у 5 пациентов отмечался рост здоровой ногтевой пластинки на 1-2 мм от матрикса. Клиническое и микологическое излечение достигнуто у 5 пациентов; из них у 4 пациентов через 4 месяца от начала лечения и у 1 – через 5 месяцев (рисунки 3-7). Один пациент находится в процессе наблюдения после завершения 4-х месячного лечения (до полного отрастания ногтевых пластин первых пальцев стоп).
Пациенты отмечали хорошую переносимость препарата. Побочных явлений зарегистрировано не было.
Полученные нами результаты свидетельствуют об эффективности Ирунина как в терапии кератомикозов, так и онихомикозов, обусловленных C. аlbicans, T. rubrum и плесневыми грибами. Хорошая переносимость препарата, сравнительно низкая стоимость и высокая эффективность, не уступающая зарубежным аналогам, позволяет рекомендовать его к более широкому применению в микологической практике.
Литература
Эффективные таблетки от грибка

Организм человека регулярно подвергается атакам вирусов, бактерий, а также грибков, которые могут накапливаться и вызывать серьезные осложнения. Они могут как поддерживать микрофлору, так и наносить серьезный вред.
Микроорганизмы, находящиеся в норме, в человеческом организме создают лишь баланс, который необходим для поддержки работы иммунитета. Бактериальный рост и увеличенное количество грибка всегда требует незамедлительного лечения.
Чтобы правильно подобрать таблетки, следует выяснить, какими именно микроорганизмами был поражен организм, а также установить чувствительность к определённому роду препаратов.
Что такое грибок?
Грибки – распространённые в окружающей среде микроорганизмы, которые при попадании в организм человека приводят к поражению покрова кожи, слизистых оболочек, ногтей, а также многих внутренних органов.
Концентрируясь в определённых участках тела человека, грибки начинают разрушать ткани.
Отдельные виды грибов в организме могут присутствовать постоянно, например, кандиды, которые необходимы для поддержки баланса микрофлоры кишечника, а также полости рта.
В медицине поражение грибковой инфекцией тканей человеческого органа носит название «микоз». Микоз – заболевание человека или животных, которое вызывается при попадании в организм большого количества паразитических грибов.
Грибковая инфекция представляет собой острую или хроническую болезнь, которая была спровоцирована попаданием в организм микроорганизмов. Данные грибки могут быть патогенными, то есть опасными при любых условиях и состояниях человека, либо условно-патогенными, то есть вызывающими в организме разрушение тканей при наличии неких обстоятельств. Как правило, ими выступает наличие сопутствующих бактерий, вирусов или заболеваний, которые снижают способности естественной защиты организма.
Внешний вид грибка
Грибок на человеческом теле можно распознать по наличию разного размера пятен, которые локализуются в определённых местах. На данный момент известно несколько типов микоза, каждый из которых обладает отдельными отличительными свойствами и вызывает разную степень поражения кожи.
Грибковые поражения имеют округлую форму и представляют собой пигментированное пятно, которое может иметь множество оттенков: от тёмно-жёлтого до алого. Цвет зоны может говорить о стадии развития заболевания. Участок, на котором расположены грибки, опухает, образуя выступ над здоровой кожей. После появления пятна начинается шелушение, в процессе которого происходит отхождение чешуек. Это сопровождается неконтролируемым зудом, который так же является одним из симптомов.
При отсутствии лечения кожа постепенно истончается и на некоторых участках могут образовываться трещины.
Без правильной терапии грибок может распространяться по всему телу, находя наиболее уязвимые зоны. Поражение может происходить также внутри организма, в процессе чего микроорганизмами заражаются жировая прослойка, кости и органы.
Запущенное состояние заболевания приведёт к гниению и возникновению рубцов, которые невозможно заживить.
Отдельные виды микроорганизмов локализуются в участках ткани, которые имеют волосяной покров. В данных зонах отмечается повышенное шелушение и иссушение, которые вызывают сильный зуд. Волосы истончаются и ломаются, а также приобретают неестественный оттенок, теряя блеск. Такие пятна характеризуются жёлтым оттенком. В связи с наличием зуда, который заставляет постоянно чесать пятно, дерма истончается, что приводит к образованию рубцов и кровавых ран.
Из-за чего появляются грибки?
Главная причина, связи с которой происходит увеличение численности грибка на теле – попадание в организм спор, что далее проявляется в качестве пятен в местах их локализации.
Ещё одной распространённой причиной является бытовой контакт с человеком, который заражен грибками. В качестве носителя инфекции могут выступать и питомцы.
Выделяются несколько механизмов, в процессе которых человек может заразиться:
Основными причинами, связи с которыми человек может стать инфицированным грибковыми микроорганизмами, становятся следующие:
В последние десятилетия врачи часто называют ещё одну причину заражения. Ей становится неконтролируемый прием антибактериальных препаратов среди населения, которые уменьшают сопротивление организма и существенно снижают иммунитет, нарушая микрофлору. Большинство людей занимаются самолечением, принимая антибиотики без показаний. На данный момент врачи при сезонных простудах и вирусных заболеваниях не выписывают антибактериальные препараты, так как организм человека имеет все возможности, чтобы справиться с бактериями самостоятельно. Бесконтрольный прием антибиотиков бьёт по кишечнику, который отвечает за иммунную систему, а также вызывает эндокринные нарушения и способствует обострению хронических болезней. На фоне последствий от таблеток организм не может справляться с грибками, которые накапливаются и поражают органы.
Выделяют несколько внешних причин, которые также могут провоцировать заражение:
Все вышеперечисленные причины создают общий фактор, в связи с которым организм становится более уязвимым и подверженным к заражению грибками, бактериями и вирусами – снижение защитных функций иммунной системы.
Виды грибков?
Существует несколько классификаций заболеваний, которые вызваны грибком. Н.Д. Шеклаков выделяет следующие типы заболевания, которые встречаются наиболее часто:
Наиболее часто используется классификация грибковых инфекций и по их локализации в организме:
На данный момент дерматологами чаще всего выделяются следующие виды инфекций:
Признаки и симптомы
Выделяются несколько симптомов, по которым можно определить, что человек инфицирован грибковыми микроорганизмами:
Признаки заражения грибком могут быть частными и варьироваться в зависимости от участка поражения:
Какие бывают препараты от грибков?
Таблетки от грибка на ногах и на других частых тела называются противогрибковыми препаратами, которые можно разделить в связи с их назначением на несколько типов:
Препараты для лечения системных грибковых поражений, в процессе которых затронуты внутренние органы.
По производству лекарства против грибковой инфекции можно разделить на два основных типа:
По способу применения лекарства от грибка ногтей и других поражённых зон делятся на:
Наиболее безопасно прибегать к местной терапии, поскольку она обладает щадящим воздействием на организм и не вызывает побочных эффектов. При её применении в организм не выбрасываются токсины, которые могут навредить внутренним органам. К сожалению, местной терапии бывает не всегда достаточно, в связи с чем дополнительно приходится подключать препараты для приема внутрь. Также нанесение местных средств на пораженные участок не всегда гарантирует полноценный результат, поскольку действующее вещество часто не может добраться к возбудителю.
По характеру действия противогрибковые препараты можно разделить на две группы:
На данный момент чаще всего используются противомикробные препараты широкого спектра, к которым чувствительны большинство микроорганизмов, встречающихся в организме человека.
Токсичные противомикробные препараты, которые выписываются на более поздних стадиях течения заболевания, когда развиваются поражения других органов и тканей, реализуются в аптеке исключительно по рецепту. Таблетки, с помощью которых можно вылечить грибок на начальной стадии, можно приобрести самостоятельно без рецепта.
Чтобы подобрать эффективные таблетки от грибка ногтей и других пораженных участков ткани, рекомендуется обратиться к дерматологу, который оценит состояние кожи, а далее определит тип инфекции.
Как подобрать таблетки?
Если человек столкнулся с грибковой инфекцией, то незамедлительно следует идти к дерматологу или дерматовенерологу, который поможет подобрать нужные лекарства. Только врач при осмотре и изучении соответствующих анализов сможет определить конкретный возбудитель поражения тканей и выписать соответствующее лечение.
Если нет возможности временно обратиться к специалисту, то рекомендуется применять только средства местной терапии, например, мази, кремы, гели, жидкости и лаки. Следует выбирать препараты широкого спектра действия, поскольку это увеличивает шанс воздействовать на возбудителя инфекции. Средства отпускаются в любой аптеке без рецепта и помогут наиболее мягко справиться с проблемой, не вызвав последствий.
Никогда не следует выбирать таблетки по положительным отзывам, которые можно встретить в интернете. Не рекомендуется следовать советам родственников, которые ранее сталкивались с такой проблемой и принимали препараты. Наличие приблизительно схожих симптомов не гарантирует того, что возбудитель был одинаковым, а значит, лечение будет существенно отличаться.
Лечение пораженных участков рекомендуется начинать незамедлительно с появления первых симптомов, поскольку заболевание может развиваться быстро и поражать новые тканевые зоны. Следует обязательно записаться на прием к специалисту, чтобы получить комплексное лечение, которое будет направлено на уничтожение возбудителей и снижение симптомов.
ТОП-15 лекарств
Цена на таблетки может варьироваться от формы выпуска, производства, а также количества возбудителей, на которые направлен препарат. Стоимость не всегда является показателем эффективности средства. Перед приобретением препарата необходимо проконсультироваться с врачом, который установит конкретные микроорганизмы, разрушающие ткани. Представляем вашему вниманию недорогие таблетки, которые чаще всего покупаются населением, а также препараты для местного применения:
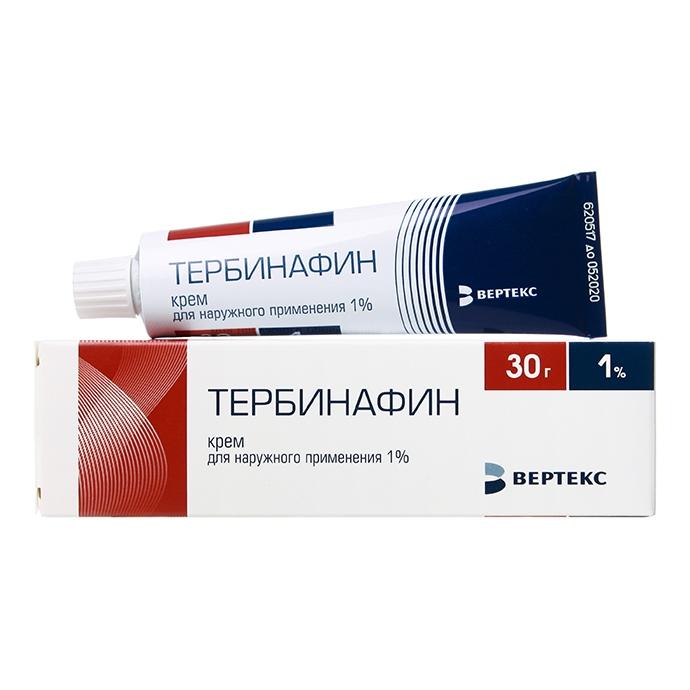
Тербинафин
Препарат, выпускающийся в форме гелей, мази, таблеток и спрея. Борется с онихомикозом, вызванным дерматофитными микроорганизмами. Подходит для применения при наличии воспалённых участков на слизистых оболочках, коже головы и туловища. Противопоказания: болезни печени, наличие опухоли в организме, период беременности и кормления грудью, возраст до 18 лет.
Кетоконазол
Противогрибковый препарат, который применяется при кандидозе и заражении плесневым грибком. Может использоваться и при системной, и при местной терапии. Противопоказания: беременность и период лактации, болезни печени и наличие чувствительности к действующему веществу.
Миконазол
Препарат, борющийся с возбудителями дерматомикоза. Средство выпускается в виде свечей, крема, мази и таблеток. Противопоказания: высокая чувствительность к действующему веществу, нарушение работы печени.
Нафтифин
Средство широкого спектра действия, чувствительность к которому имеет большая часть грибковых инфекций. Производится в виде крема и раствора. Препарат имеет противовоспалительные свойства, а также компоненты, которые способны уменьшить бактериальной рост, возникший на фоне заражения. Противопоказания: период беременности и кормления грудью, аллергия.
Итраконазол
Противогрибковый препарат широкого спектра действия, который разрушает большинство патогенных грибов. Применяется для лечения микоза кожи, ногтей и ступней, влагалища полости рта. Противопоказания: чувствительность к действующему веществу.
Флуконазол
Средство, направленное на борьбу с дерматофитными и дрожжевыми грибками. Лечение препаратом требует правильно проведённого курса. Противопоказания: наличие чувствительности к препарату.
Леворин
Средство, обладающее противогрибковым эффектом при наличии кандидоза слизистых оболочек, влагалища. Противопоказания к применению: болезни желудочно-кишечного тракта, язва желудка, период беременности, болезни поджелудочной железы, чувствительность к препарату.
Флуцитозин
Средство, использующееся при наличии тяжелой степени кандидоза. Выпускается в виде растворов для инъекции и таблеток. Противопоказания: заболевание почек, чувствительность к препарату.
Циклопирокс
Противогрибковый препарат, направленный на лечение ногтевой пластины. Выпускается в форме лаков и растворов, которые необходимо наносить на ногти. Противопоказания: беременность и период лактации, аллергия.
Аморолфин
Лекарство для лечения грибка ногтевой пластины, которое выпускается в форме лака. Противопоказания: высокая чувствительность, детский возраст.
Хлорнитрофенол
Средство, способное уничтожать бактериальный рост, возникший на фоне заражения. Используется для местной терапии. Противопоказания: беременность и период кормления грудью.
Пимафукорт
Препарат, имеющий в составе несколько действующих веществ. Помимо противогрибкового эффекта мазь оказывает антибактериальное действие, так как в составе имеется антибиотик широкого спектра. Средство отлично подходит для воспалённых участков. Используется при наличии вторичных заболеваний кожи. Противопоказания: чувствительность, дерматит, опухоли, раны, сахарный диабет, беременность и период кормления грудью.
Акридерм ГК
Омбинированное средство, которое обладает противомикробным и противогрибковым действиями. В составе содержит антибактериальные и противовоспалительные компоненты, которые способны подавлять аллергию. Противопоказания: сифилис, ветреная оспа, герпес, наличие открытых ран, чувствительность к препарату.
Бифоназол
лекарство, выпускающееся в форме мази. Является препаратом широкого спектра действия. Длительное время остается на коже и ногтевой пластине, сохраняя повышенную концентрацию. Противопоказания: чувствительность к компонентам.
Клемастин
Симптоматическое средство, которое позволяет снять зуд, аллергию, а также уменьшить воспаление. Самостоятельно не используется, но часто включается в системное лечение тяжелых стадий грибковых инфекций. Противопоказания: детский возраст, период беременности лактации, чувствительность.
Самыми распространёнными таблетками является Тербинафин.
Если лечащий врач выписывает таблетки, то их следует пить обязательно по инструкции, чтобы не допустить выделение увеличенного количество токсинов в кровь.
Заключение
В идеальном балансе человеческая микрофлора организма содержит множество бактерий и грибов. При наличии увеличения численности микроорганизмов требуется незамедлительное лечение, так как инфицирование грибками может приводить к серьезным последствиям.
Симптомами грибковой инфекции являются, в первую очередь, очаговые воспаления на конкретных участках тела, которые имеют характерный цвет, зуд, и шелушатся.
Лечение грибка необходимо проводить сразу после появления первых симптомов. Чтобы правильно подобрать лекарственный препарат, требуется обратиться к дерматологу или дерматовенерологу, который сможет по результатам анализов и внешнему виду очагов понять вид возбудителя, в связи с чем далее будет выписана терапия.
Использованная литература
Ирунин, 14 шт., 100 мг, капсулы
Ирунин: инструкция по применению
Состав
| Капсулы | 1 капс. |
| итраконазол | 0,1 г |
| (пеллеты итраконазола — достаточное количество до получения массы содержимого капсулы — 0,464 г) |
в контурной ячейковой упаковке 5, 6, 7, 10 или 14 шт.; в пачке картонной 1, 2 или 3 упаковки или в банках по 5, 10 или 15 шт.; в пачке картонной 1 банка.
Описание лекарственной формы
Капсулы желтого цвета №0. Содержимое капсул — сферические микрогранулы от светло-желтого до желтовато-бежеватого цвета.
Фармакодинамика
Ингибирует синтез эргостерина клеточной мембраны грибов, что обусловливает противогрибковый эффект препарата.
Итраконазол активен в отношении инфекций, вызываемых дерматофитами (Trichophyton spp., Microsporum spp., Epidermophyton floccosum), дрожжеподобными грибами и дрожжами (Cryptococcus neoformans, Pityrosporum spp., Candida spp., включая C. albicans, C. glabrata и C. krusei); Aspergillus spp., Histoplasma spp., Paracoccidioides brasiliensis, Sporothrix schenckii, Fonsecaea spp., Cladosporium spp., Blastomyces dermatitidis, а также другими дрожжевыми и плесневыми грибками.
Фармакокинетика
Максимальная биодоступность итраконазола отмечается при приеме капсул внутрь сразу же после плотной еды. Cmax в плазме достигается в течение 3-4 ч после приема внутрь. Выведение из плазмы является 2- фазным с конечным Т1/2 от 1 до 1,5 дней. При длительном приеме равновесная концентрация достигается в течение 1–2 нед. Концентрация итраконазола в плазме через 3–4 ч после приема препарата составляет 0,4 мкг/мл (100 мг 1 раз в сутки), 1,1 мкг/мл (200 мг 1 раз в сутки) и 2,0 мкг/мл (200 мг 2 раза в сутки). Связывание с белками плазмы — 99,8%. Накопление препарата в кератиновых тканях, особенно в коже, примерно в 4 раза превышает накопление в плазме крови, а скорость его выведения зависит от регенерации эпидермиса. В отличие от концентраций в плазме, которые не поддаются обнаружению уже через 7 дней после прекращения терапии, терапевтические концентрации в коже сохраняются в течение 2-4 нед после прекращения 4-недельного курса лечения. Итраконазол обнаруживается в кератине ногтей уже через 1 нед после начала лечения и сохраняется, по крайней мере, в течение 6 мес после завершения 3- месячного курса терапии. Итраконазол определяется также в кожном сале и, в меньшей степени, в поту.
Итраконазол хорошо распределяется в тканях, которые подвержены грибковым поражениям. Концентрации в легких, почках, печени, костях, желудке, селезенке и мышцах в 2–3 раза превышали соответствующие концентрации в плазме. Терапевтические концентрации в тканях влагалища сохраняются еще в течение 2 дней после окончания 3-дневного курса лечения в дозе 200 мг в сутки, и 3 дней после окончания 1-дневного курса лечения в дозе 200 мг 2 раза в сутки.
Итраконазол метаболизируется печенью с образованием большого количества метаболитов. Одним из таких метаболитов является гидроксиитраконазол, который обладает сравнимым с итраконазолом противогрибковым действием in vitro. Противогрибковые концентрации препарата, определяемые микробиологическим методом, примерно в 3 раза превышали концентрации, измеренные с помощью ВЭЖХ. Выведение с калом составляет от 3 до 18% дозы. Примерно 35% дозы выделяется в виде метаболитов с мочой в течение 1 нед.
Показания
онихомикозы, вызванные дерматофитами и/или дрожжами и плесневыми грибами;
системные микозы: системный аспергиллез и кандидоз, криптококкоз (включая криптококковый менингит), гистоплазмоз, споротрихоз, паракокцидиоидомикоз, бластомикоз и другие системные или тропические микозы;
кандидомикозы с поражением кожи или слизистых, в том числе вульвовагинальный кандидоз;
глубокие висцеральные кандидозы;
Противопоказания
Повышенная чувствительность к препарату или его составным частям.
тяжелая сердечная недостаточность;
заболевания печени (в том числе сопровождающиеся печеночной недостаточностью);
одновременный прием с терфенадином, астемизолом, мизоластином, цизапридом, дофетилидом, хинидином, пимозидом, метаболизирующимся с участием фермента CYP3А4, ингибиторами редуктазы ГМГ-КоА (симвастатин и ловастатин), триазоламом и мидазоламом (см. также раздел «Взаимодействия с другими лекарственными средствами»).
Применение при беременности и кормлении грудью
На основании результатов доклинических исследований и в связи с тем, что исследования по применению итраконазола у беременных женщин не проводились, итраконазол следует назначать беременным женщинам только при угрожающих жизни системных микозах, когда потенциальная польза для женщин оправдывает возможный риск для плода.
Женщинам детородного возраста, принимающим Ирунин, необходимо использовать адекватные методы контрацепции на протяжении всего курса лечения вплоть до наступления первой менструации после его завершения.
Так как небольшое количество итраконазола выделяется с материнским молоком, ожидаемую пользу от приема итраконазола необходимо сопоставлять с риском для ребенка при грудном вскармливании. В случае сомнений кормить грудью не следует.
Способ применения и дозы
Внутрь, сразу после еды, проглатывая целиком.
Дозы и длительность назначения при ряде показаний представлены в таблице 1.
| Показание | Доза | Продолжительность, дни |
| Вульвовагинальный кандидоз | 200 мг 2 раза в сутки | 1 |
| или 200 мг 1 раз в сутки | 3 | |
| Отрубевидный лишай | 200 мг 1 раз в сутки | 7 или 15 |
| Дерматомикозы гладкой кожи | 200 мг 1 раз в сутки | 7 |
| 100 мг 1 раз в сутки | 15 | |
| Грибковый кератит | 200 мг 1 раз в сутки | 21 |
| 100 мг 1 раз в сутки | 15 |
Поражения таких высококератинизированных областей кожного покрова, как кисти рук и стоп, требуют дополнительного лечения в течение 15 дней по 100 мг/сут.
Биодоступность итраконазола при пероральном приеме может быть снижена у некоторых пациентов с нарушенным иммунитетом, например у больных с нейтропенией, СПИДом или с пересаженными органами. Следовательно, может потребоваться двукратное увеличение дозы.
Пульс-терапия (см. таблицу 2).
Один курс пульс-терапии — по 2 капс. Ирунина 2 раза в сутки (по 200 мг 2 раза в сутки), ежедневно, в течение 1 нед.
Для лечения грибковых поражений ногтевых пластинок кистей рекомендуется два курса. Для лечения грибковых поражений ногтевых пластинок стоп рекомендуется три курса. Промежуток между курсами, в течение которого не нужно принимать препарат, составляет 3 нед.
Клинические результаты станут очевидны после окончания лечения, по мере отрастания ногтей.
| Локализация онихомикозов | Недели | ||||||||
| 1-я | 2-я | 3-я | 4-я | 5-я | 6-я | 7-я | 8-я | 9-я | |
| Поражение стоп с поражением ногтевых пластинок или без него | 1-й курс | Недели, свободные от приема Ирунина | 2-й курс | ||||||
| Поражение ногтевых пластинок кистей | 1-й курс | Недели, свободные от приема Ирунина | 2-й курс | — | — | ||||
Непрерывное лечение: по 2 капс. в день (по 200 мг 1 раз в сутки) в течение 3 мес. Выведение Ирунина из кожи и ногтевой ткани осуществляется медленнее, чем из плазмы. Таким образом, оптимальные клинические и микологические эффекты достигаются через 2–4 нед после окончания лечения при инфекциях кожи и через 6–9 мес после окончания лечения ногтевых инфекций.
Системные микозы (рекомендуемые дозировки и длительность лечения варьируют в зависимости от вида инфекции — см. табл. 3)
Побочные действия
Наиболее часто отмечаемыми побочными реакциями в связи с применением итраконазола были такие реакции со стороны ЖКТ, как диспепсия, тошнота, боль в животе и запор. Кроме того, отмечались: анорексия, головная боль, утомляемость, обратимое повышение активности печеночных ферментов, холестатическая желтуха, гепатит, нарушения менструального цикла, головокружение и аллергические реакции (такие как зуд, сыпь, крапивница и ангионевротический отек), периферическая нейропатия, синдром Стивенса-Джонсона, алопеция, гипокалиемия, отеки, застойная сердечная недостаточность и отек легких, окрашивание мочи в темный цвет, гиперкреатининемия.
В очень редких случаях при применении Ирунина развивалось тяжелое токсическое поражение печени, в т.ч. случаи острой печеночной недостаточности с летальным исходом.
Передозировка
Лечение: при случайной передозировке следует применять поддерживающие меры. В течение первого часа — промывание желудка и при необходимости назначение активированного угля. Итраконазол не выводится при гемодиализе. Какого-либо специфического антидота не существует.
Взаимодействие
1. ЛС, оказывающие влияние на метаболизм итраконазола
Одновременное применение итраконазола с с рифампицином, рифабутином и фенитоином, являющимися потенциальными индукторами печеночных ферментов, не рекомендуется. Исследования взаимодействия с другими индукторами печеночных ферментов, такими как карбамазепин, фенобарбитал и изониазид, не проводились, однако аналогичные результаты можно предположить.
Так как итраконазол, в основном, метаболизируется ферментом CYP3A4, потенциальные ингибиторы этого фермента могут увеличивать биодоступность итраконазола (ритонавир, индинавир, кларитромицин и эритромицин).
2. Влияние итраконазола на метаболизм других ЛС
Итраконазол может ингибировать метаболизм препаратов, превращающихся при участии фермента CYP3A4. Результатом этого может быть усиление или пролонгирование их действия, в т.ч. и побочных эффектов.
После прекращения лечения уровни итраконазола в плазме снижаются постепенно в зависимости от дозы и длительности лечения (см. раздел «Фармакокинетика»).
Вследствие указанной причины нельзя назначать одновременно с итраконазолом:
терфенадин, астемизол, мизоластин, цисаприд, триазолам и пероральный мидазолам, дофетилид, хинидин, пимозид, ингибиторы редуктазы ГМГ-КоА (симвастатин и ловастатин).
БКК могут оказывать отрицательный инотропный эффект, который может усиливать тот же эффект, проявляемый итраконазолом. При одновременном приеме итраконазола и БКК необходимо соблюдать осторожность, т.к. метаболизм БКК может быть снижен.
В случае одновременного назначения с итраконазолом необходимо следить за их концентрацией в плазме, побочными эффектами и при необходимости снижать дозу следующих препаратов: пероральные антикоагулянты; такие ингибиторы ВИЧ-протеазы, как ритонавир, индинавир, саквинавир; некоторые противоопухолевые препараты, такие, как алкалоиды барвинка розового, бусульфан, доцетаксел, триметрексат; метаболизирующиеся ферментом CYP3A4 БКК (дигидропиридин и верапамил); некоторые иммуносупрессивные средства: циклоспорин, такролимус, сиролимус; другие препараты: дигоксин, карбамазепин, буспирон, алфентанил, алпразолам, бротизолам, рифабутин, метилпреднизолон, эбастин, ребоксетин.
Взаимодействия итраконазола с зидовудином и флувастатином не обнаружено. Не отмечалось влияния итраконазола на метаболизм этинилэстрадиола и норэтистерона.
Исследования in vitro продемонстрировали отсутствие конкуренции между итраконазолом и такими препаратами, как имипрамин, пропранолол, диазепам, циметидин, индометацин, толбутамид и сульфаметазин при связывании с белками плазмы.
Особые указания
Поскольку клинических данных о применении итраконазола в капсулах у детей недостаточно, рекомендуется использовать итраконазол только в том случае, если возможная польза превосходит потенциальный риск.
При исследовании в/в лекарственной формы препарата итраконазол, проводимом на здоровых добровольцах, отмечалось преходящее бессимтомное уменьшение фракции выброса левого желудочка, нормализовавшееся до следующей инфузии препарата.
Обнаружено, что итраконазол обладает отрицательным инотропным эффектом. Сообщалось о случаях развития сердечной недостаточности, связанных с приемом Ирунина. Препарат не следует принимать пациентам с хронической сердечной недостаточностью или с наличием этого заболевания в анамнезе за исключением случаев, когда возможная польза значительно превосходит потенциальный риск. При индивидуальной оценке соотношения пользы и риска следует принимать во внимание такие факторы, как серьезность показаний, режим дозирования и индивидуальные факторы риска возникновения сердечной недостаточности. Факторы риска включают в себя наличие таких сердечных заболеваний, как ИБС или поражения клапанов; серьезные заболевания легких (обструктивные поражения легких); почечная недостаточность или другие заболевания, сопровождающиеся отеками. Таких пациентов необходимо проинформировать о признаках и симптомах сердечной недостаточности. Лечение должно проводиться с осторожностью, при этом необходимо наблюдать за больным на предмет выявления симптомов застойной сердечной недостаточности. При их появлении прием Ирунина ® необходимо прекратить.
Клиническая значимость полученных данных для пероральных лекарственных форм неизвестна.
БКК могут оказывать отрицательный инотропный эффект, который может усиливать подобный эффект итраконазола; итраконазол может снижать метаболизм БКК. При одновременном приеме итраконазола и БКК необходимо соблюдать осторожность.
При пониженной кислотности желудка абсорбция итраконазола нарушается. Пациентам, принимающим антацидные препараты (например гидроксид алюминия), рекомендуется использовать их не ранее чем через 2 ч после приема капсул Ирунина. Пациентам с ахлоргидрией или применяющим блокаторы Н2— гистаминовых рецепторов или ингибиторы протонной помпы, рекомендуется принимать капсулы Ирунина с кислыми напитками.
В очень редких случаях при применении Ирунина развивалось тяжелое токсическое поражение печени, в т.ч. случаи острой печеночной недостаточности с летальным исходом. В большинстве случаев это происходило с пациентами, у которых уже имелись заболевания печени, у больных, получавших терапию по системным показаниям, имеющих другие серьезные медицинские состояния а также у пациентов, получавших другие ЛС, обладающие гепатотоксическим действием. У некоторых пациентов не выявлялись очевидные факторы риска в отношении поражения печени. Несколько таких случаев возникли в первый месяц терапии, а некоторые — в первую неделю лечения. В связи с этим рекомендуется регулярно контролировать функцию печени у пациентов, получающих терапию итраконазолом. Пациентов следует предупредить о необходимости немедленно связаться со своим врачом в случае появления симптомов, предполагающих возникновение гепатита, а именно: анорексии, тошноты, рвоты, слабости, боли в животе и потемнения мочи, в случае появления таких симптомов необходимо немедленно прекратить терапию и провести исследование функции печени. Пациентам с повышенной активностью печеночных ферментов или заболеванием печени в активной фазе, или при перенесенном токсическом поражении печени при приеме других препаратов, не следует назначать лечение Ирунином, за исключением тех случаев, когда ожидаемая польза оправдывает риск поражения печени. В этих случаях необходимо во время лечения контролировать активность печеночных ферментов.
У больных с циррозом печени Т1/2 итраконазола несколько увеличен, а биодоступность препарата при пероральном приеме несколько снижена. В этом случае, возможно, будет необходима коррекция дозы. При длительности приема более 1 мес необходим контроль функции печени.
При нарушении функции почек: у пациентов с почечной недостаточностью биодоступность итраконазола может быть снижена. В этом случае, возможно, будет необходима коррекция дозы.
Лечение следует прекратить при возникновении нейропатии, которая может быть связана с приемом капсул Ирунина.
Нет данных о перекрестной гиперчувствительности к итраконазолу и другим азоловым противогрибковым препаратам. Ирунин в капсулах следует с осторожностью назначать пациентам с гиперчувствительностью к другим азолам.
У пациентов с нарушенным иммунитетом (СПИД, состояние после трансплантации органов, нейтропения) может потребоваться увеличение дозы.
Воздействие на способность водить автомобиль и работать с техникой
Ирунин, 14 шт., 100 мг, капсулы
Ирунин: инструкция по применению
Состав
| Капсулы | 1 капс. |
| итраконазол | 0,1 г |
| (пеллеты итраконазола — достаточное количество до получения массы содержимого капсулы — 0,464 г) |
в контурной ячейковой упаковке 5, 6, 7, 10 или 14 шт.; в пачке картонной 1, 2 или 3 упаковки или в банках по 5, 10 или 15 шт.; в пачке картонной 1 банка.
Описание лекарственной формы
Капсулы желтого цвета №0. Содержимое капсул — сферические микрогранулы от светло-желтого до желтовато-бежеватого цвета.
Фармакодинамика
Ингибирует синтез эргостерина клеточной мембраны грибов, что обусловливает противогрибковый эффект препарата.
Итраконазол активен в отношении инфекций, вызываемых дерматофитами (Trichophyton spp., Microsporum spp., Epidermophyton floccosum), дрожжеподобными грибами и дрожжами (Cryptococcus neoformans, Pityrosporum spp., Candida spp., включая C. albicans, C. glabrata и C. krusei); Aspergillus spp., Histoplasma spp., Paracoccidioides brasiliensis, Sporothrix schenckii, Fonsecaea spp., Cladosporium spp., Blastomyces dermatitidis, а также другими дрожжевыми и плесневыми грибками.
Фармакокинетика
Максимальная биодоступность итраконазола отмечается при приеме капсул внутрь сразу же после плотной еды. Cmax в плазме достигается в течение 3-4 ч после приема внутрь. Выведение из плазмы является 2- фазным с конечным Т1/2 от 1 до 1,5 дней. При длительном приеме равновесная концентрация достигается в течение 1–2 нед. Концентрация итраконазола в плазме через 3–4 ч после приема препарата составляет 0,4 мкг/мл (100 мг 1 раз в сутки), 1,1 мкг/мл (200 мг 1 раз в сутки) и 2,0 мкг/мл (200 мг 2 раза в сутки). Связывание с белками плазмы — 99,8%. Накопление препарата в кератиновых тканях, особенно в коже, примерно в 4 раза превышает накопление в плазме крови, а скорость его выведения зависит от регенерации эпидермиса. В отличие от концентраций в плазме, которые не поддаются обнаружению уже через 7 дней после прекращения терапии, терапевтические концентрации в коже сохраняются в течение 2-4 нед после прекращения 4-недельного курса лечения. Итраконазол обнаруживается в кератине ногтей уже через 1 нед после начала лечения и сохраняется, по крайней мере, в течение 6 мес после завершения 3- месячного курса терапии. Итраконазол определяется также в кожном сале и, в меньшей степени, в поту.
Итраконазол хорошо распределяется в тканях, которые подвержены грибковым поражениям. Концентрации в легких, почках, печени, костях, желудке, селезенке и мышцах в 2–3 раза превышали соответствующие концентрации в плазме. Терапевтические концентрации в тканях влагалища сохраняются еще в течение 2 дней после окончания 3-дневного курса лечения в дозе 200 мг в сутки, и 3 дней после окончания 1-дневного курса лечения в дозе 200 мг 2 раза в сутки.
Итраконазол метаболизируется печенью с образованием большого количества метаболитов. Одним из таких метаболитов является гидроксиитраконазол, который обладает сравнимым с итраконазолом противогрибковым действием in vitro. Противогрибковые концентрации препарата, определяемые микробиологическим методом, примерно в 3 раза превышали концентрации, измеренные с помощью ВЭЖХ. Выведение с калом составляет от 3 до 18% дозы. Примерно 35% дозы выделяется в виде метаболитов с мочой в течение 1 нед.
Показания
онихомикозы, вызванные дерматофитами и/или дрожжами и плесневыми грибами;
системные микозы: системный аспергиллез и кандидоз, криптококкоз (включая криптококковый менингит), гистоплазмоз, споротрихоз, паракокцидиоидомикоз, бластомикоз и другие системные или тропические микозы;
кандидомикозы с поражением кожи или слизистых, в том числе вульвовагинальный кандидоз;
глубокие висцеральные кандидозы;
Противопоказания
Повышенная чувствительность к препарату или его составным частям.
тяжелая сердечная недостаточность;
заболевания печени (в том числе сопровождающиеся печеночной недостаточностью);
одновременный прием с терфенадином, астемизолом, мизоластином, цизапридом, дофетилидом, хинидином, пимозидом, метаболизирующимся с участием фермента CYP3А4, ингибиторами редуктазы ГМГ-КоА (симвастатин и ловастатин), триазоламом и мидазоламом (см. также раздел «Взаимодействия с другими лекарственными средствами»).
Применение при беременности и кормлении грудью
На основании результатов доклинических исследований и в связи с тем, что исследования по применению итраконазола у беременных женщин не проводились, итраконазол следует назначать беременным женщинам только при угрожающих жизни системных микозах, когда потенциальная польза для женщин оправдывает возможный риск для плода.
Женщинам детородного возраста, принимающим Ирунин, необходимо использовать адекватные методы контрацепции на протяжении всего курса лечения вплоть до наступления первой менструации после его завершения.
Так как небольшое количество итраконазола выделяется с материнским молоком, ожидаемую пользу от приема итраконазола необходимо сопоставлять с риском для ребенка при грудном вскармливании. В случае сомнений кормить грудью не следует.
Способ применения и дозы
Внутрь, сразу после еды, проглатывая целиком.
Дозы и длительность назначения при ряде показаний представлены в таблице 1.
| Показание | Доза | Продолжительность, дни |
| Вульвовагинальный кандидоз | 200 мг 2 раза в сутки | 1 |
| или 200 мг 1 раз в сутки | 3 | |
| Отрубевидный лишай | 200 мг 1 раз в сутки | 7 или 15 |
| Дерматомикозы гладкой кожи | 200 мг 1 раз в сутки | 7 |
| 100 мг 1 раз в сутки | 15 | |
| Грибковый кератит | 200 мг 1 раз в сутки | 21 |
| 100 мг 1 раз в сутки | 15 |
Поражения таких высококератинизированных областей кожного покрова, как кисти рук и стоп, требуют дополнительного лечения в течение 15 дней по 100 мг/сут.
Биодоступность итраконазола при пероральном приеме может быть снижена у некоторых пациентов с нарушенным иммунитетом, например у больных с нейтропенией, СПИДом или с пересаженными органами. Следовательно, может потребоваться двукратное увеличение дозы.
Пульс-терапия (см. таблицу 2).
Один курс пульс-терапии — по 2 капс. Ирунина 2 раза в сутки (по 200 мг 2 раза в сутки), ежедневно, в течение 1 нед.
Для лечения грибковых поражений ногтевых пластинок кистей рекомендуется два курса. Для лечения грибковых поражений ногтевых пластинок стоп рекомендуется три курса. Промежуток между курсами, в течение которого не нужно принимать препарат, составляет 3 нед.
Клинические результаты станут очевидны после окончания лечения, по мере отрастания ногтей.
| Локализация онихомикозов | Недели | ||||||||
| 1-я | 2-я | 3-я | 4-я | 5-я | 6-я | 7-я | 8-я | 9-я | |
| Поражение стоп с поражением ногтевых пластинок или без него | 1-й курс | Недели, свободные от приема Ирунина | 2-й курс | ||||||
| Поражение ногтевых пластинок кистей | 1-й курс | Недели, свободные от приема Ирунина | 2-й курс | — | — | ||||
Непрерывное лечение: по 2 капс. в день (по 200 мг 1 раз в сутки) в течение 3 мес. Выведение Ирунина из кожи и ногтевой ткани осуществляется медленнее, чем из плазмы. Таким образом, оптимальные клинические и микологические эффекты достигаются через 2–4 нед после окончания лечения при инфекциях кожи и через 6–9 мес после окончания лечения ногтевых инфекций.
Системные микозы (рекомендуемые дозировки и длительность лечения варьируют в зависимости от вида инфекции — см. табл. 3)
Побочные действия
Наиболее часто отмечаемыми побочными реакциями в связи с применением итраконазола были такие реакции со стороны ЖКТ, как диспепсия, тошнота, боль в животе и запор. Кроме того, отмечались: анорексия, головная боль, утомляемость, обратимое повышение активности печеночных ферментов, холестатическая желтуха, гепатит, нарушения менструального цикла, головокружение и аллергические реакции (такие как зуд, сыпь, крапивница и ангионевротический отек), периферическая нейропатия, синдром Стивенса-Джонсона, алопеция, гипокалиемия, отеки, застойная сердечная недостаточность и отек легких, окрашивание мочи в темный цвет, гиперкреатининемия.
В очень редких случаях при применении Ирунина развивалось тяжелое токсическое поражение печени, в т.ч. случаи острой печеночной недостаточности с летальным исходом.
Передозировка
Лечение: при случайной передозировке следует применять поддерживающие меры. В течение первого часа — промывание желудка и при необходимости назначение активированного угля. Итраконазол не выводится при гемодиализе. Какого-либо специфического антидота не существует.
Взаимодействие
1. ЛС, оказывающие влияние на метаболизм итраконазола
Одновременное применение итраконазола с с рифампицином, рифабутином и фенитоином, являющимися потенциальными индукторами печеночных ферментов, не рекомендуется. Исследования взаимодействия с другими индукторами печеночных ферментов, такими как карбамазепин, фенобарбитал и изониазид, не проводились, однако аналогичные результаты можно предположить.
Так как итраконазол, в основном, метаболизируется ферментом CYP3A4, потенциальные ингибиторы этого фермента могут увеличивать биодоступность итраконазола (ритонавир, индинавир, кларитромицин и эритромицин).
2. Влияние итраконазола на метаболизм других ЛС
Итраконазол может ингибировать метаболизм препаратов, превращающихся при участии фермента CYP3A4. Результатом этого может быть усиление или пролонгирование их действия, в т.ч. и побочных эффектов.
После прекращения лечения уровни итраконазола в плазме снижаются постепенно в зависимости от дозы и длительности лечения (см. раздел «Фармакокинетика»).
Вследствие указанной причины нельзя назначать одновременно с итраконазолом:
терфенадин, астемизол, мизоластин, цисаприд, триазолам и пероральный мидазолам, дофетилид, хинидин, пимозид, ингибиторы редуктазы ГМГ-КоА (симвастатин и ловастатин).
БКК могут оказывать отрицательный инотропный эффект, который может усиливать тот же эффект, проявляемый итраконазолом. При одновременном приеме итраконазола и БКК необходимо соблюдать осторожность, т.к. метаболизм БКК может быть снижен.
В случае одновременного назначения с итраконазолом необходимо следить за их концентрацией в плазме, побочными эффектами и при необходимости снижать дозу следующих препаратов: пероральные антикоагулянты; такие ингибиторы ВИЧ-протеазы, как ритонавир, индинавир, саквинавир; некоторые противоопухолевые препараты, такие, как алкалоиды барвинка розового, бусульфан, доцетаксел, триметрексат; метаболизирующиеся ферментом CYP3A4 БКК (дигидропиридин и верапамил); некоторые иммуносупрессивные средства: циклоспорин, такролимус, сиролимус; другие препараты: дигоксин, карбамазепин, буспирон, алфентанил, алпразолам, бротизолам, рифабутин, метилпреднизолон, эбастин, ребоксетин.
Взаимодействия итраконазола с зидовудином и флувастатином не обнаружено. Не отмечалось влияния итраконазола на метаболизм этинилэстрадиола и норэтистерона.
Исследования in vitro продемонстрировали отсутствие конкуренции между итраконазолом и такими препаратами, как имипрамин, пропранолол, диазепам, циметидин, индометацин, толбутамид и сульфаметазин при связывании с белками плазмы.
Особые указания
Поскольку клинических данных о применении итраконазола в капсулах у детей недостаточно, рекомендуется использовать итраконазол только в том случае, если возможная польза превосходит потенциальный риск.
При исследовании в/в лекарственной формы препарата итраконазол, проводимом на здоровых добровольцах, отмечалось преходящее бессимтомное уменьшение фракции выброса левого желудочка, нормализовавшееся до следующей инфузии препарата.
Обнаружено, что итраконазол обладает отрицательным инотропным эффектом. Сообщалось о случаях развития сердечной недостаточности, связанных с приемом Ирунина. Препарат не следует принимать пациентам с хронической сердечной недостаточностью или с наличием этого заболевания в анамнезе за исключением случаев, когда возможная польза значительно превосходит потенциальный риск. При индивидуальной оценке соотношения пользы и риска следует принимать во внимание такие факторы, как серьезность показаний, режим дозирования и индивидуальные факторы риска возникновения сердечной недостаточности. Факторы риска включают в себя наличие таких сердечных заболеваний, как ИБС или поражения клапанов; серьезные заболевания легких (обструктивные поражения легких); почечная недостаточность или другие заболевания, сопровождающиеся отеками. Таких пациентов необходимо проинформировать о признаках и симптомах сердечной недостаточности. Лечение должно проводиться с осторожностью, при этом необходимо наблюдать за больным на предмет выявления симптомов застойной сердечной недостаточности. При их появлении прием Ирунина ® необходимо прекратить.
Клиническая значимость полученных данных для пероральных лекарственных форм неизвестна.
БКК могут оказывать отрицательный инотропный эффект, который может усиливать подобный эффект итраконазола; итраконазол может снижать метаболизм БКК. При одновременном приеме итраконазола и БКК необходимо соблюдать осторожность.
При пониженной кислотности желудка абсорбция итраконазола нарушается. Пациентам, принимающим антацидные препараты (например гидроксид алюминия), рекомендуется использовать их не ранее чем через 2 ч после приема капсул Ирунина. Пациентам с ахлоргидрией или применяющим блокаторы Н2— гистаминовых рецепторов или ингибиторы протонной помпы, рекомендуется принимать капсулы Ирунина с кислыми напитками.
В очень редких случаях при применении Ирунина развивалось тяжелое токсическое поражение печени, в т.ч. случаи острой печеночной недостаточности с летальным исходом. В большинстве случаев это происходило с пациентами, у которых уже имелись заболевания печени, у больных, получавших терапию по системным показаниям, имеющих другие серьезные медицинские состояния а также у пациентов, получавших другие ЛС, обладающие гепатотоксическим действием. У некоторых пациентов не выявлялись очевидные факторы риска в отношении поражения печени. Несколько таких случаев возникли в первый месяц терапии, а некоторые — в первую неделю лечения. В связи с этим рекомендуется регулярно контролировать функцию печени у пациентов, получающих терапию итраконазолом. Пациентов следует предупредить о необходимости немедленно связаться со своим врачом в случае появления симптомов, предполагающих возникновение гепатита, а именно: анорексии, тошноты, рвоты, слабости, боли в животе и потемнения мочи, в случае появления таких симптомов необходимо немедленно прекратить терапию и провести исследование функции печени. Пациентам с повышенной активностью печеночных ферментов или заболеванием печени в активной фазе, или при перенесенном токсическом поражении печени при приеме других препаратов, не следует назначать лечение Ирунином, за исключением тех случаев, когда ожидаемая польза оправдывает риск поражения печени. В этих случаях необходимо во время лечения контролировать активность печеночных ферментов.
У больных с циррозом печени Т1/2 итраконазола несколько увеличен, а биодоступность препарата при пероральном приеме несколько снижена. В этом случае, возможно, будет необходима коррекция дозы. При длительности приема более 1 мес необходим контроль функции печени.
При нарушении функции почек: у пациентов с почечной недостаточностью биодоступность итраконазола может быть снижена. В этом случае, возможно, будет необходима коррекция дозы.
Лечение следует прекратить при возникновении нейропатии, которая может быть связана с приемом капсул Ирунина.
Нет данных о перекрестной гиперчувствительности к итраконазолу и другим азоловым противогрибковым препаратам. Ирунин в капсулах следует с осторожностью назначать пациентам с гиперчувствительностью к другим азолам.
У пациентов с нарушенным иммунитетом (СПИД, состояние после трансплантации органов, нейтропения) может потребоваться увеличение дозы.
Воздействие на способность водить автомобиль и работать с техникой